Какие типы бываю гипертонии
Гипертоническая болезнь, или артериальная гипертензия, – это серьезное заболевание, способствующее постоянному повышению кровяного давления. Гипертония чаще всего проявляется при сильных и длительных физических или психических напряжениях.
Причины гипертонии
 Факторы, провоцирующие повышение артериального давления (АД), а, следовательно, и возникновение гипертонии, следующие:
Факторы, провоцирующие повышение артериального давления (АД), а, следовательно, и возникновение гипертонии, следующие:
- Постоянное нервно-эмоциональное напряжение, негативные эмоции, подавленное состояние. Особенно опасен стресс в сочетании с курением или злоупотреблением алкогольных напитков.
- Изнурительные и регулярные физические нагрузки при наличии лишнего веса или при сердечно-сосудистых заболеваниях опасны для здоровья. Из-за неправильно подобранной нагрузки и рьяного желания достичь быстрых результатов возникает опасная ситуация для состояния здоровья.
- Метеочувствительность становится пусковым механизмом для развития гипертонии. При резкой смене климатических условий организм иногда болезненно реагирует на все происходящие изменения, что и дает толчок к скачкам артериального давления.
- Злоупотребление спиртными напитками и в дальнейшем возникающее похмелье негативно влияют на общее состояние и показатель АД. При опьянении увеличивается вероятность получения травм и развития сердечно-сосудистых заболеваний.
- Чрезмерное употребление соленой пищи провоцирует подъем артериального давления. Избыток соли в организме задерживает воду, способствует отечности и увеличению объема циркулирующей крови.
- Частое курение вызывает учащение пульса из-за никотина, содержащегося в сигаретах.
- Резкая отмена препаратов, понижающих АД, провоцирует повышение давления. Уменьшать дозировки или вовсе отменять медикаменты самостоятельно строго запрещено. Только врач может внести изменения в процесс лечения.
Гипертония и ее виды
За все время медицинской практики классификация заболевания менялась много раз. В результате долгих исследований и изучений причин возникновения и проявлений гипертонии, знания были систематизированы и объединены в общую классификацию.
В процессе постановки диагноза и выбора эффективного лечения врач опирается на стандартную систему , учитывая все проявления заболевания.
Классификация гипертонии по ВОЗ
Согласно изучениям Всемирной организации здравоохранения, гипертоническое заболевание различают по степеням в зависимости от уровня артериального давления, а именно:
- 1 степень. Артериальное давление в этом случае достигает показателя 140-145/90-95 (нормальное). На данной стадии отсутствуют проявления повреждение органов.
- 2 степень. Уровень АД поднимается до 170-179/100-109. При умеренной степени наблюдаются гипертрофия левого желудочка и патологические изменения сетчатки глаза.
- 3 степень. АД доходит в верхнем значении до отметки 180 и выше, в нижнем — 110 и более. При тяжелой степени заболевания возникают инсульты, изменения и кровоизлияния глазного дна, отечность зрительного нерва.
Классификация гипертонии по типу течения болезни
 Заболевание в основном наблюдается у людей старше 40 лет, но согласно медицинской статистике, при современном ритме жизни гипертоническая болезнь все чаще проявляется у молодых мужчин и женщин уже в 25 лет.
Заболевание в основном наблюдается у людей старше 40 лет, но согласно медицинской статистике, при современном ритме жизни гипертоническая болезнь все чаще проявляется у молодых мужчин и женщин уже в 25 лет.
Различают две основные формы гипертонической болезни, а именно:
- Доброкачественная, или медленнотекущая. Данной форме присуще постепенное развитие заболевания: в течение 20-30 лет. В большинстве случаев признаки малозаметны не только врачу, но даже самому пациенту. Доброкачественные заболевания поддаются лечению при обнаружении их на ранней стадии.
- Злокачественная форма болезни. Гипертония развивается стремительно, появляясь в короткий промежуток времени и сопровождается резким ухудшением состояния здоровья. Злокачественную форму сопровождают заболевания почек, резкое ухудшение зрения, азотемия, повышение уровня креатинина в крови.
Классификация заболевания по внешнему виду пациента
Такой тип систематизации знаний о гипертонической болезни появился в 1920 году и был разработан немецким врачом Фольгардом. Виды гипертонии в зависимости от внешнего проявления болезни имеют названия:
- «Красная гипертония». При повышении АД кожа лица и тела краснеет и покрывается пятнами, так как происходит расширение капилляров.
- «Белая гипертония». Характеризуется спазмом мелких сосудов, из-за чего кожа быстро теряет нормальный цвет и становится холодной на ощупь.
Типы гипертонических кризов
Согласно классификации М.С. Кушаковского, выделяют три основных типа (формы) гипертензивных кризов:
- Нейровегетативный. Пациент находится в возбужденном и беспокойном состоянии, выглядит испуганным. Наблюдается тремор конечностей, повышается температура тела из-за быстрого сердцебиения, заставляющего работать на износ все внутренние органы. Увлажняется кожа рук.
- Отечный. Больные находятся в сонливом состоянии, заторможены. Наблюдаются отечность лица и рук, мышечная слабость, снижение функциональной активности мочевого пузыря.
- Судорожный. Данная форма гипертонических кризов встречается намного реже и сопровождается потерей сознания, судорогами.
Классификация заболевания по происхождению
 Для постановки точного диагноза и для выбора правильного и грамотного лечения важно дифференцировать правильную форму гипертонии. Немаловажной является и классификация заболевания согласно источнику происхождения. Разновидности гипертонии по течению:
Для постановки точного диагноза и для выбора правильного и грамотного лечения важно дифференцировать правильную форму гипертонии. Немаловажной является и классификация заболевания согласно источнику происхождения. Разновидности гипертонии по течению:
- Первичный тип. Причины возникновения данной формы заболевания до сих пор не установлены. Именно поэтому большое количество людей по всему миру страдают гипертонией, этиология которой до конца не изучена. Первичная гипертония возникает также из-за неблагоприятной наследственности. На сегодня генетики всего мира смогли выявить лишь 15 генов, непосредственно влияющие на нарушения артериального давления. Эта форма заболевания характеризуется повышением как систолического, так и диастолического давления. Виды первичной артериальной гипертонии:
- гиперадренергическая форма: развивается на начальной стадии гипертонии и способствует увеличению уровня адреналина в крови и норадреналина;
- норморенинная и гипоренинная формы: недуг проявляется преимущественно у пожилых людей; основной причиной возникновения болезни является высокая активности ренина в крови, повышение объема циркуляции крови, увеличение уровня альдостерона, способного задерживать жидкость и натрий в организме;
- гиперренинная форма: развивается у пациентов с диагнозом «прогрессирующая гипертензия»; симптоматика довольно тяжелая, возникают частые головокружения, рвота, головные боли, развивается атеросклероз почечной ткани.
- Вторичный тип. Болезнь развивается в случаях, когда поражены или наблюдаются патологические изменения в органах и системах, непосредственно участвующих в регуляции артериального давления. Виды вторичной артериальной гипертензии:
- Гипертония, связанная с заболеваниями почек, нарушающих их нормальное функционирование;
- лекарственный тип чаще всего возникает при побочных реакциях организма на разного рода медикаменты, принимаемые на постоянной основе;
- болезни крови, способствующие увеличению количества эритроцитов;
- эндокринные типы гипертонической болезни, вызванные гипер- и гипофункцией щитовидной железы;
- кардиоваскулярные формы заболевания, связанные с пороками сердца, изменениями строения аорты;
- неврогенные типы болезней появляются из-за развития атеросклероза сосудов головного мозга, опухолей и других причин, напрямую связанных с головным отделом.
Изолированная гипертония
Данная разновидность гипертонии характеризуется повышенным систолическим артериальным давлением, но при этом уровень диастолического АД остается прежним.
Гипертоническое заболевание изолированной формы встречается чаще у пожилых людей из-за развития ишемии сердечной мышцы, инфаркта миокарда, сердечной недостаточности застойного типа и патологии левого желудочка. Встречается недуг в 9% случаях от общего количества заболеваемости гипертонией.
Рефлекторная гипертония
В случаях, когда медикаментозное лечение с применение от трех и более препаратов не вызывает положительного результата, говорят о рефлекторном типе гипертонической болезни. Если медикаменты изначально были неправильно подобраны неопытным или невнимательным врачом, или пациент не придерживался режима лечения, это дает четкое основание полагать, что заболевание не принадлежит к рефлекторному типу.
Гипертонические заболевания признаны серьезными заболеваниями, требующими адекватного медикаментозного лечения. Не стоит запускать заболевание, игнорируя симптоматику, порой мешающую нормальному ритму жизни. Только при правильном классифицировании заболевания добиваются позитивных результатов в лечении и реабилитации.
Оценка статьи:
(Пока оценок нет)
Загрузка…
Источник
Артериальная гипертония – это постоянное повышенное артериальное давление (АД), возникающее из-за спазма сосудов, что затрудняет кровоток по ним. Причиной постановки данного диагноза становится стабильное превышение систолического и диастолического давления отметки в 140/90 мм рт. ст. Существует несколько факторов риска распространения данной болезни, среди них выделяют возраст, малоподвижный образ жизни, неправильную диету с большим количеством соли, вредные привычки, наследственные и приобретенные заболевания, ожирение и т. д. Ученые связывают развитие АД с нарушением факторов, отвечающих за регуляцию деятельности сердечно-сосудистой системы, при этом первична наследственная предрасположенность.
Существует несколько различных классификаций артериальной гипертензии, основанных на нескольких дифференциальных параметрах. Так, АД принято разделять на первичную и вторичную по происхождению, доброкачественную и злокачественную по течению заболевания, мягкую, умеренную и тяжелую по уровню артериального давления.
По происхождению
Первичная артериальная гипертония. Данный вид также называют эссенциальной гипертонией. Является многофакторным заболеванием, чьи точные причины до сих пор не установлены. Именно этим видом АГ страдает 90-95 % больных с повышенным давлением во всем мире. На данный момент достоверно известно, что за ее реализацию отвечает неблагоприятная наследственность, оказавшаяся в благоприятных для себя условиях. Генетики сумели выявить более 15 генов, которые в состоянии влиять на развитие артериальной гипертензии. В зависимости от специфических клинических проявлений болезни и степени поражения сосудов различают несколько форм первичной АГ.
- Гиперадренергическая форма. Она наблюдается примерно в 15 % случаев заболевания эссенциальной гипертонией и развивается на начальных этапах формирования недуга, зачастую это происходит в молодом возрасте. Для нее характерно увеличение в крови норадреналина и адреналина. Частые симптомы: пульсация в голове, покраснение или побледнение кожи, озноб, тревожность, резкое краткосрочное повышение минутного объема крови. В состоянии покоя количество ударов в минуту будет составлять 90-95. При отсутствии снижения артериального давления могут возникать гипертонические кризы.
- Нормо- и гипоренинная формы. Формируются такие виды в среднем и пожилом возрасте, причинами для этого является активность ренина в плазме крови совместно с увеличением уровня альдостерона, задерживающего жидкость и натрий в организме, повышающего объем циркулирующей крови. Больной имеет «почечный вид» (одутловатое лицо, пастозность рук, отечность). Не следует употреблять большие количества жидкости и соленую пищу при такой форме АГ.
- Гиперренинная форма. Такая разновидность заболевания наблюдается примерно у 15-20 % людей с уже сложившейся или быстро прогрессирующей гипертензией. Зачастую встречается у мужчин в молодом возрасте. Заболевание протекает тяжело, типичны резкие повышения давления до 230/130 мм рт. ст. Типичны головокружения, рвота, головные боли, а в почках при отсутствии лечения развивается атеросклероз.
Вторичная артериальная гипертония. Также она называется симптоматической гипертонией, потому что возникает в результате стороннего поражения органов и систем, участвующих в регуляции АД. Данная разновидность является осложнением другого заболевания и усложняет лечение.
- Почечные. Связана с пиелонефритом, гломерулонефритом, нефритах при системных расстройствах, диабетической нефропатией, поликистозом почек и другими заболеваниями, поражающими данный орган.
- Эндокринные. Катализатором выступают гиперфункция и гипофункция щитовидной железы, синдром Кушинга, гипоталамический синдром, феохромоцитома, акромегалия и т. д.
- Неврогенные. Причиной является атеросклероз сосудов головного мозга, энцефалопатия, энцефаит, опухоль головного мозга и проч.
- Кардиоваскулярные. Напрямую связаны с пороками сердца, строения аорты, полной АВ-блокадой.
- Болезни крови. Такая гипертензия вызвана эритремией, которая сопровождается увеличением числа эритроцитов.
- Лекарственные. Развиваются на фоне побочного действия ряда лекарственных средств, которые принимаются на постоянной основе. Чтобы избежать данного вида гипертензий, следует внимательно читать инструкцию к препарату.
По течению заболевания
Доброкачественные. Такая форма гипертензии отличается медленным течением, развитие всех симптомов может занимать длительный срок и не быть заметным не только самому пациенту, но и врачу. При такой АГ велик риск обнаружить заболевание уже на поздней стадии.
Злокачественные. Все процессы происходят стремительно, развитие гипертонии нарастает в короткий промежуток времени и сопровождается все более ухудшающимся состоянием пациента. При игнорировании данной формы АГ в скором времени у пациента может наступить смерть.
По уровню артериального давления
1 степень (мягкая). Она определяется, когда у больного артериальное давление находится в промежутке 140 – 159/90 –99 мм рт. ст. Для нее характерны резкие перепады АД, с повышениями в течение длительных промежутков времени. Обычно не требует медикаментозного лечения, с ней можно справиться, поменяв образ жизни.
2 степень (умеренная). Для нее свойственно давление в промежутке 160 – 170/100 –109 мм рт. ст. Ремиссия непродолжительная и бывает крайне редко. Чтобы справиться с такой АГ применяют лекарственные препараты в рамках монотерапии или комплексной терапии.
3 степень (тяжелая). Давление превышает 180/110 мм рт. ст. АД стабильно держится на этом уровне, а его понижение принято считать проявлением сердечной слабости. На данном этапе поражаются все органы-мишени, появляются сложные заболевания, например, энцефалопатия.
Источник
Гипертоническая болезнь, ГБ (Артериальная гипертензия) — заболевание, основным признаком которого является стойкое повышенное артериальное кровяное давление, от 140/90 мм.рт.ст и выше, так называемая гипертония.
Гипертоническая болезнь является одним из самих распространенных заболеваний. Она развивается обычно после 40 лет. Нередко, однако наблюдается начало болезни и в молодом возрасте, начиная с 20-25 лет. Гипертонией чаще заболевают женщины, причем за несколько лет до прекращения менструаций. Но у мужчин заболевание имеет более тяжелое течение; в частности они имеют большую склонность к заболеванию атеросклерозом венечных сосудов сердца — стенокардией и инфарктом миокарда.
При значительном физическом и психическом напряжении кровяное давление может на короткий срок (минуты) повыситься и у вполне здоровых людей. Более или менее длительное повышение давления артериальной крови бывает и при ряде болезней, при воспалительных процессах почек (нефрит), при заболевании желез внутренней секреции (надпочечников, придатка головного мозга, рот базедовой болезни, и др.). Но в этих случаях оно является лишь одним из многих симптомов и представляет собой следствие анатомических изменений соответствующих органов., свойственным указанным болезням.
В противоположность этому при Гипертонической болезни повышенное артериальное давление не является следствием анатомических изменений в каком-либо органе, а представляет собою основное, первично возникшее проявление болезненного процесса.
В основе Гипертонической болезни лежит повышенное напряжение (повышенный тонус) стенок всех мелких артерий (артериол) организма. Повышенный тонус стенок артериол влечет за собой их сужение и, следовательно, уменьшение их просвета, что затрудняет продвижение крови из одного участка сосудистой системы (артерии) в другой (вены). При этом давление крови на стенки артерий повышается и, таким образом, возникает гипертония.
Этиология.
Полагают, что причиной первичной гипертонии является то, что из сосудисто-двигательного центра, находящемся в продолговатом мозгу, по нервным путям (блуждающий и симпатический нервы) к стенкам артериол идут импульсы, вызывающие или повышение их тонуса и, стало быть, их сужение, или, наоборот, понижение тонуса и расширение артериол. Если сосудодвигательный центр находится в состоянии раздражения, то к артериям идут преимущественно импульсы, повышающие их тонус и ведущие к сужению просвета артерий. Влияние центральной нервной системы на регуляцию кровяного давления обьясняет связь этой регуляции с психической сферой, имеющей большое значение в развитии Гипертонической болезни.
Артериальная гипертензия (гипертония) характеризуется повышением систолического и диастолического давления.
Она подразделяется на эссенциальную и симптоматическую гипертензию.
- Эссециальная гипертензия — первичная гипертония
- Симптоматическая — вторичная гипертония
Экзогенные факторы риска:
- Нервное перенапряжение и психическая травматизация (жизненные ситуации, связанные с длительной или часто повторяющейся тревогой, страхом, неуверенностью в своем положении и пр.);
- Нерациональное, избыточное питание, особенно мясной, жирной пищи;
- Злоупотребление солью, алкоголем, курение;
- Малоподвижный образ жизни;
Эндогенные факторы риска:
- Все эти факторы имеют решающую роль при обязательном наличии наследственного предрасположения (ген депонирования норадреналина);
Вспомогательные факторы: - Атеросклероз;
- Ожирение;
- Болезни почек (Хронический пиелонефрит, Гломерулонефрит, Нефрит, Хроническая почечная недостаточность и др.);
- Эндокринные заболеваниях и нарушения обмена (тиреотоксикоз, гипотиреоз-микседема, болезнь Иценко-Кушинга, климакс и др);
- Гемодинамический фактор — количество крови, которое выделяется в 1 мин, отток крови, вязкость крови.
- Нарушения Гепато-ренальной системы,
- Нарушения Симпатико-адреналиновой системы,
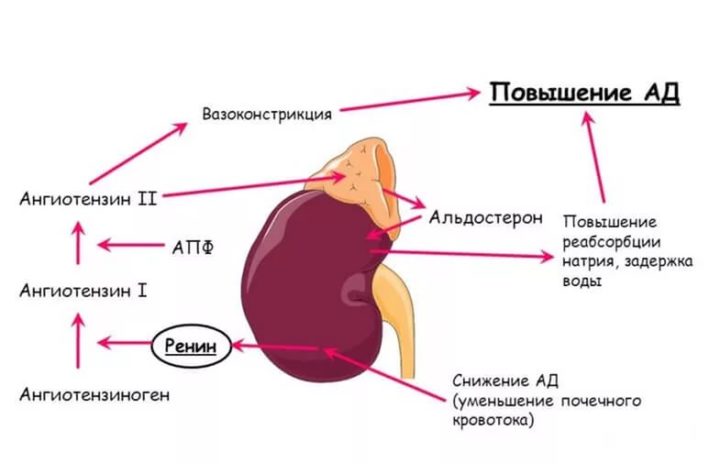
Пусковое звено гипертонии — это повышение активности симпатико-адреналиновой системы под влиянием повышения прессорных и понижения депрессорных факторов.
Прессорные факторы: адреналин, норадреналин, ренин, альдостерон, эндотенин.
Депрессорные факторы: простогландины, вазокинин, вазопрессорный фактор.
Повышение активности симпатико-адреналиновой системы и
нарушение гепато-ренальной системы в итоге приводит к спазму венул, увеличиваются сердечные сокращения, увеличивается минутный обьем крови, сосуды сужаются, происходит развитие ишемии почек, гибель надпочечников, повышается артериальное давление.
Классификация по ВОЗ.
Нормальное давление — 120/80
Высоко-нормально давление — 130-139/85-90
Пограничное давление — 140/90
Гипертензия 1 степени — 140-145/90-95
Гипертензия 2 степени, умеренная — 169-179/100-109
Гипертензия 3 степени, тяжелая — 180 и больше / 110 и больше.
Органы мишени.
1 стадия — отсутствие признаков повреждений органов мишени.
2 стадия — выявление одного из органов мишени (гипертрофия левого желудочка, сужение сетчатки, атеросклеротические бляшки).
3 стадия — энцефалопатия, инсульты, кровоизлияние глазного дна, отек зрительного нерва, изменение глазного дна по методу Кеса.
Типы гемодинамии.
1. Гиперкинетический тип — у молодых людей, повышение симпатико-адреналиновой системы. Повышение систолического давления, тахикардия, раздражительность, бессоница, чувство тревоги
2. Эукинетический тип — поражение одного из органов мишени. Гипертрофия левого желудочка. Бывают гипертонические кризы, приступы стенокардии.
3. Гипокинетический тип — признаки атеросклероза, смещение границ сердца, помутнение дна глаза, инсульты, инфаркты, отек легких. При вторичной гипертонии (натрийзависимая форма) — отек, повышение систолического и диастолического давления, адинамичность, апатичность, мышечная слабость, мышечные боли.
Существует 2 типа гипертензии:
1-ая форма — доброкачественная, медленнотекущая.
2-ая форма — злокачественная.
При 1-ой форме симптомы нарастают в течение 20-30 лет. Фазы ремиссии, обострения. Поддается терапии.
При 2-ой форме резко повышается и систолическое и диастолическое давление, не поддается медикаментозному лечению. Чаще бывает у молодых, при почечной гипертензии, симптоматическая гипертензия. Злокачественной гипертонии сопутствуют заболевания почек. Резкое ухудшение зрения, повышение креатинина, азотемия.
Виды гипертензивных кризов (по Кутаковскому).
1. Нейровегетативный — больной возбужден, беспокоен, тремор рук, кожа влажная, тахикардия, в конце криза — обильное мочеиспускание. Механизм гиперадренергической системы.
2. Отечный вариант — больной заторможен, сонлив, диурез снижен, отечность лица, рук, мышечная слабость, повышение систолического и диастолического давления. Чаще развивается у женщин после злоупотребления поваренной солью, жидкостью.
3. Судорожный вариант — встречается реже, характерна потеря сознания, тонические и клонические судороги. Механизм — гипертензивная энцефалопатия, отек мозга. Осложнение – кровоизлияние в мозг или субарахноидальное пространство.
Клинические симптомы.
Болезненные признаки развиваются постепенно, только в редких случаях она начинается остро, быстро прогрессируя.
Гипертоническая болезнь в своем развитии проходит ряд этапов.
1-ая стадия. Неврогенная, функциональная стадия.
На этом этапе болезнь может проходить как без особых жалоб, так и проявляться утомляемостью, раздражительностью, периодическими головными болями, сердцебиениями, иногда болями в области сердца и ощущением тяжести в затылке. Артериальное давление доходит до 150/90, 160/95, 170/100мм.рт.ст., которое легко снижается до нормы. В этой стадии подьем артериального давления легко провоцируется психо-эмоциональными и физическими нагрузками.
2-ая стадия. Склеротическая стадия.
В дальнейшем болезнь прогрессирует. Жалобы усиливаются, головные боли становятся интенсивнее, бывают ночью, рано утром, не очень интенсивные, в затылочной области. Отмечаются головокружения, чувство онемения в пальцах рук и ног, приливы крови к голове, мелькание «мушек» перед глазами, плохой сон, быстрое утомление. Повышение артериального давления становится стойким в течение длительного времени. Во всех малых артериях обнаруживаются в большей или меньшей степени явления склероза и потери эластичности, главным образом мышечного слоя. Эта стадия обычно длится несколько лет.
Больные активны, подвижны. Однако нарушение питания органов и тканей вследствие склероза малых артерий приводит в итоге к глубоким расстройствам их функций.
3-я стадия. Конечная стадия.
В этой стадии обнаруживается недостаточность сердца или почек, нарушение мозгового кровообращения. В этой стадии заболевания его клинические проявления и исход в значительной мере определяются формой Гипертонической болезни. Характерны стойкие гипертонические кризы.
При сердечной форме развивается сердечная недостаточность (одышка, сердечная астма, отеки, увеличение печени).
При мозговой форме болезнь главным образом проявляется головными болями, головокружениями, шумом в в голове, расстройствами зрения.
При гипертонических кризах появляются головные боли по типу Ликворных болей, которые усиливается при малейшем движении, появляется тошнота, рвота, ухудшение слуха. В этой стадии подьемы артериального давления могут привести к нарушению мозгового кровообращения. Есть опасность кровоизлияния в мозг (инсульт).
Почечная форма гипертонической болезни приводит к почечной недостаточности, которая проявляется симптомами уремии.
ЛЕЧЕНИЕ ГИПЕРТОНИЧЕСКОЙ БОЛЕЗНИ.
Немедленное лечение и медикаментозное курсовое.
Немедленное лечение — уменьшение массы тела при избыточном весе, резкое ограничение употребления соли, отказ от вредных привычек, лекарственных препаратов, способствующих подьему аретриального давления.
Медикаментозное лечение.
СОВРЕМЕННЫЕ ГИПОТЕНЗИВНЫЕ ПРЕПАРАТЫ.
Альфа-адреноблокаторы , В-блокаторы, Са-антагонисты, АПФ- ингибиторы, диуретики.
- Альфа-адреноблокаторы.
1. Празозин (пратсилол, минипресс, адверзутен) — расширяет венозное русло, уменьшает периферическое сопротивление, снижает АД, уменьшает сердечную недостаточность. Благоприятно влияет на функцию почек, почечный кровоток и клубочковая фильтрация нарастают, мало влияет на электролитный баланс, что позволяет назначать при хронической почечной недостаточности (ХПН). Обладает легким антихолестеринемическим действием. Побочное действие — постуральная гипотензивная головокружение, сонливость, сухость во рту, импотенция.
2. Доксазозин (кардура) — обладает более долгим действием, чем празозин, в остальном его действие аналогично празозину; улучшает обмен липидов, углеводов. Назначается при сахарном диабете. Назначается 1—8 мг 1 раз в день.
- В- блокаторы.
Липофильные В-блокаторы — всасываются из ЖКТ. Гидрофильные В-блокаторы, выделяются почками.
В-блокаторы показаны при гипертензии гиперкинетического типа. Сочетание АГ с ИБС, сочетание АГ с тахиаритмией, у больных с гипертиреозом, мигренью, глаукомой. Не изпользуется при AV- блокаде, брадикардии, при прогрессирующей стенокардии.
1. Пропранолол (анаприлин, индерал, обзидан)
2. Надолол (коргард)
3. Окспреналол (транзикор)
4. Пиндолол (вискен)
5. Атеналол (атенол, принорм)
6. Метапролол (беталок, снесикер)
7. Бетаксолол (локрен)
8. Талинокол (корданум)
9. Карведилол (дилатренд)
- Блокаторы Кальциевых Каналов. Са-антагонисты.
Обладают отрицательным инотропным действием, снижает сокращение миокарда, снижает постнагрузку , приводит тем самым к снижению общего периферического сопротивления, уменьшает реабсорбцию Na в почечных канальцах, расширяет почечные канальца, увеличивает почечный кровоток, уменьшьшает агрегацию тромбоцитов, имеет антисклеротическое действие, антиагрегатное действие.
Побочные действия — тахикардия, покраснение лица, синдром «обкрадывания» с обострением стенокардии, запоры. Они пролонгированного действия, действуют на миокард 24 часа.
1. Нифедипин (Коринфар, Кордафен )
2. Риодипин (Адалат)
3. Нифедипин ретард ( Форидон)
4. Фелодипин (Плендил)
5. Амлодипин (Норвакс, Нормодипин)
6. Верапамил (Изоптин)
7. Дилтиазем (Алтиазем)
8. Мифебрадил (Позинор).
- Диуретики.
Они снижают содержание Na и воды в русле, тем самым снижается сердечный выброс, снижается отечность сосудистых стенок, снижается чувствительность к альдостерону.
1. ТИАЗИДЫ — действуют на уровне дистальных канальцев, подавляет реабсорбцию натрия. Устранение гипернатриемии приводит уменьшению сердечного выброса, периферического сопротивления. Тиазиды применяют у больных с сохранной функцией почек, применяют их у больных с почечной недостаточностью. Гипотиазид, Инданамид (Арифон), Диазоксид.
2. ПЕТЛЕВЫЕ ДИУРЕТИКИ — действуют на уровне восходящей петли Генле, обладают мощным натрийуретическим эффектом; параллельно вывод из организма К, Мg, Са, показан при почечной недостаточности и у больных с диабетической нефропатией. Фуросемид — при гипертонических кризах, сердечной недостаточности, при тяжелой почечной недостаточности. Вызывает гипокалиемию, гипонатриемию. Урегит ( этакриновая кислота).
3. КАЛИЙСБЕРЕГАЮЩИЕ ДИУРЕТИКИ. Амилорид — повышает выделение ионов Na, Cl, уменьшает выведение К. Противопоказан при ХПН из-за угрозы гиперкалиемии. Модуретик — /Амилорид с Гидрохлортиазидом/.
Триамтерен — Увеличивает экскрецию Na, Mg, бикарбонатов, К удерживает. Диуретический и гипотензивный эффекты слабо выражены.
4. СПИРОНОЛАКТОН (Верошпирон) — блокирует рецепторы альдостерона, повышает выделение Na, но уменьшает выделение К. Противопоказан при ХПН с гиперкалиемией. Показан при гипокалиемии, развившейся при длительном применении других диуретиков.
ОСОБЕННОСТИ ЛЕЧЕНИЯ АРТЕРИАЛЬНОЙ ГИПЕРТОНИИ
ПРИ ХРОНИЧЕСКОЙ ПОЧЕЧНОЙ НЕДОСТАТОЧНОСТИ (ХПН).
Комплексная терапия — ограничение поваренной соли, диуретики, гипотензивные препараты (чаще 2-3).
1. Из диуретиков наиболее эффективны Петлевые диуретики (Фуросемид, Урегит), которые повышают скорость клубочковой фильтрации (СКФ), усилив экскрецию К.
Тиазидные диуретики противопоказаны! Калийсберегающие тоже противопоказаны!
2. Рекомендуется назначить Антагонисты Са.
Их можно комбинировать с В-блокаторами, Симпатолитиками, Ингибиторами АПФ.
3. Мощные Вазодилататоры
- Диазоксид (гиперетат) – 300 мг в/в струйно, можно вводить при необходимости 2-4 дня.
- Нитропруссид натрия — 50 мг в/в капе льно в 250 мл 5% раствора глюкозы. Можно вводить 2-3 дня.
НЕОТЛОЖНАЯ ТЕРАПИЯ ГИПЕРТОНИЧЕСКОГО КРИЗА
У БОЛЬНЫХ С НЕУПРАВЛЯЕМЫМ ПОЧЕЧНЫМ ДАВЛЕНИЕМ.
1. Введение Ганглиоблокаторов — Пентамин 5% — 1,0 мл в/м, Бензогексоний 2,5% — 1,0 мл п/к
2. Симпатолитики — Клофелин 0,01 % — 1,0 мл в/м или в/в с 10-20 мл физ. раствора, медленно.
3. Антагонисты кальция — Верапамил 5-10 мг в/в струйно.
Источник