Стадии ретинопатии при гипертонии
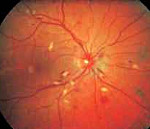
Гипертоническая ретинопатия – это поражение сосудов сетчатки на фоне стойкого повышения артериального давления у больных артериальной гипертензией. Основными симптомами являются ухудшение зрения, повышенная зрительная утомляемость, покраснение глаз, головная боль, появление «плавающих помутнений» и «мушек» перед глазами. Патология диагностируется на основании результатов офтальмоскопии, визометрии, тонометрии, биомикроскопии. Пациентам показана системная гипотензивная терапия и гиполипидемические средства. Дополнительно рекомендовано ретробульбарное введение ретинопротекторов и назначение витаминов группы С, А и В.
Общие сведения
Гипертоническая ретинопатия – широко распространенная патология, встречающаяся повсеместно. Впервые заболевание было описано английским офтальмологом Маркусом Гунном в 1898 году. Микроскопические признаки поражения сосудов сетчатки выявляются у лиц в возрасте 40 лет и старше даже при отсутствии артериальной гипертензии в анамнезе. III и IV стадии заболевания диагностируются у 2-15% больных, страдающих от гипертонии. Специфические изменения при офтальмоскопии у детей с артериальной гипертензией прослеживаются в 3-5% случаев. Мужчины и женщины болеют с одинаковой частотой.
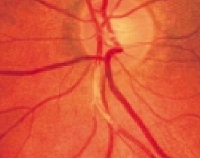
Гипертоническая ретинопатия
Причины гипертонической ретинопатии
Причинами развития патологии являются эссенциальная и симптоматическая артериальная гипертензия. К основным триггерным факторам относятся избыточный вес, чрезмерное потребление соли, курение, стрессы, низкий уровень физической активности, злоупотребление спиртными напитками. Прослеживается генетическая предрасположенность к возникновению болезни. В группу риска входят лица с декомпенсированной формой гипертензии, заболеваниями сердца, атеросклерозом, сахарным диабетом. Учеными было доказано, что симптоматика гипертонической ретинопатии часто обнаруживается у пациентов, страдающих от сенильной деменции, однако пусковые факторы развития патологии при старческом слабоумии установить не удалось.
Патогенез
Особенности ретинальной гемоциркуляции во многом зависят от показателей системного АД. В патогенезе начальной (вазоконстрикторной) стадии важная роль отводится вазоспазму, который сочетается с повышением тонуса артериол сетчатой оболочки глаза. В основе артериоспазма лежит запуск местных ауторегуляторных реакций. Морфологически определяется фокальное сужение артериол, которое со временем преобразуется в генерализованное. Продолжительное повышение давления становится причиной утолщения внутреннего слоя (интимы) и гиперплазии среднего слоя (медии). Патологические изменения в комплексе интима-медиа очень быстро прогрессируют.
В патогенезе склеротической стадии на первый план выходит дегенерация гиалиновых волокон. Сужение артериол и расширение вен на отдельных участках приводит к формированию артериовенозного перекреста (симптом Салюса-Гуна). При I степени данного симптома вена вдавлена в месте ее пересечения артерией, II степени – перед перекрестом вена образует дугу и резко истончается под артерией, III степени – в центре дугообразного изгиба вена становится невидимой. Вследствие структурных нарушений в артериолярных и венулярных соединениях световой рефлекс расширяется.
Инволюционный склероз потенцирует резкое сужение артериол. Сосуды становятся бледными и извитыми, напоминающими «серебряную проволоку» (положительный симптом Гвиста). Некроз миоцитов и эндотелиоцитов провоцирует ишемию сетчатки и повышение проницаемости гематоретинального барьера, что характерно для экссудативных изменений. При атипическом течении заболевания стадийность процесса нарушается, на ранних стадиях удается выявить ряд изменений (микроаневризмы, геморрагии), которые в норме встречаются только при выраженных артериовенозных перекрестах.
Классификация
В настоящее время существует большое количество подходов к систематизации изменений на глазном дне при гипертонической ретинопатии. Наиболее точно корреляция между артериальной гипертензией и поражением сетчатки отображена в классификации Кейта Вагенера Баркера (KWB), разработанной еще в 1939 году. С учетом клинических признаков выделяют следующие этапы заболевания:
- 1 стадия. Патологический процесс распространяется только на сосуды внутренней оболочки глаза, изменения обратимы. Наблюдается нарушение соотношения диаметра вен и артерий за счет сужения последних. Определяются единичные артериовенозные перекресты, симптом Салюс I положительный.
- 2 стадия. Выявляются начальные признаки органического поражения сетчатки. Стенки ретинальных сосудов утолщены, световой рефлекс расширен. Из-за уплотнения сосудистой стенки артерии при офтальмоскопии напоминают медную или серебряную проволоку. На ограниченных участках видны зоны частичной или полной облитерации артериол.
- 3 стадия. К вышеописанным проявлениям присоединяются симптомы повреждения нервных волокон. Офтальмоскопическая картина позволяет визуализировать плазморрагии и геморрагии, которые распространяются на задние отделы стекловидного тела. Скопления липидов имеют вид желтоватых «твердых» экссудатов. Белковый транссудат «мягкий», сероватой окраски. В зоне ишемического инфаркта сетчатки образуются «ватообразные» очаги.
- 4 стадия. Изменения необратимы. Характерно выраженное прогрессирование склеротического поражения сосудов. Офтальмоскопически визуализируется отек диска зрительного нерва (ДЗН). Со стороны внутренней оболочки глазного яблока прослеживаются дегенеративные изменения. Риск развития макулярного отека и отслойки сетчатки чрезвычайно высок.
Симптомы гипертонической ретинопатии
Для заболевания типично длительное бессимптомное течение. Прогрессирование патологии приводит к ухудшению зрения, покраснению глаз. Пациенты часто предъявляют жалобы на головную боль, повышенную утомляемость при зрительных нагрузках (чтение, работа за компьютером, просмотр телевизора). При III-IV стадии гипертонической ретинопатии возможно появление «мушек» или «плавающих помутнений» перед глазами. При резком повышении артериального давления наблюдаются фотопсии и метаморфопсии, которые больные расценивают как признаки «ауры» перед возникновением гипертензивного криза.
Осложнения
Заболевание очень часто осложняется субретинальным кровоизлиянием, которое в последующем может привести к отслойке сетчатки. Прогрессирует хориопатия и нейропатия зрительного нерва. При острой ишемической нейропатии возникает выраженный отек ДЗН. При тяжелом течении болезни прослеживаются признаки субатрофии оптического нерва. В случае выраженной экссудации патологический процесс поражает стекловидное тело, что провоцирует его помутнение. Пациенты с гипертонической ретинопатией в анамнезе подвержены риску развития глазной мигрени и офтальмогипертензии.
Диагностика
В большинстве случаев гипертоническая ретинопатия является случайной диагностической находкой у лиц с отягощенным анамнезом. Выраженные клинические симптомы выявляются только у пациентов, продолжительное время страдающих от артериальной гипертензии или сенильного слабоумия. При физикальном обследовании изменений со стороны глаз не наблюдается. Основными методами диагностики являются:
- Офтальмоскопия. При осмотре глазного дна в центральной оптической зоне визуализируется локальное сужение сосудов в области ДЗН. Размер области поражения равен половине диаметра диска. Определяются положительные симптомы Гвиста и Салюс I-III.
- Измерение внутриглазного давления (ВГД). Показатели тонометрии незначительно превышают референтные значения. Важно сопоставлять данные системного артериального давления с внутриглазным. Дополнительно показано изучение суточных колебаний ВГД.
- Визометрия. При I-II стадии заболевания ухудшение зрительных функций отсутствует. У пациентов с III-IV стадией острота зрения может снижаться, однако это явление вызвано органическим поражением сетчатки и развитием вторичных осложнений.
- Осмотр переднего сегмента глаза. При биомикроскопии глазного яблока определяются расширенные сосуды конъюнктивы. Стойкое повышение артериального давления и частые гипертензивные кризы ведут к образованию субконъюнктивальных кровоизлияний.
Лечение гипертонической ретинопатии
Этиотропная терапия сводится к назначению системных гипотензивных средств, прием которых способствует нормализации артериального давления. При повышении уровня липопротеидов низкой плотности и холестерина крови показан прием гиполипидемических средств с периодическим контролем показателей липидограммы. В комплекс лечения могут быть включены ангиопротекторы, которые улучшают ретинальную гемодинамику, предупреждают развитие ишемии. С целью ускорения процесса регенерации нейронов сетчатки назначают ретробульбарные инъекции ретинопротекторов. Дополнительно рекомендованы витамины группы А, С и В, которые также обладают ретинопротекторными свойствами.
Прогноз и профилактика
Исход заболевания зависит от стадии процесса. При своевременном назначении адекватного лечения симптоматика болезни постепенно регрессирует в течение 1 года. На этапе склеротических изменений повлиять на ретинальный кровоток практически невозможно. Специфические превентивные меры не разработаны. Неспецифическая профилактика включает контроль и нормализацию системного артериального и внутриглазного давления, липидов крови. При наличии провоцирующих факторов рекомендовано 4 раза в год проходить осмотр у офтальмолога с обязательным выполнением офтальмоскопии, визометрии и измерением ВГД.
Источник
Длительное течение гипертонической болезни приводит к поражению органов-мишеней. Одним из первых страдает зрение. Гипертоническая ретинопатия – это поражение сетчатки глаза, которое происходит вследствие нарушения циркуляции крови из-за высокого тонуса сосудов на фоне повышенного АД.
Причины развития
Гипертоническая ретинопатия развивается вследствие нарушения кровоснабжения сетчатки глаза. Среди причин, обуславливающих развитие этой патологии:
- гипертоническая болезнь;
- атеросклероз сосудов;
- перенесенный инсульт;
- сахарный диабет.
Исходя из причин развития, можно сделать вывод, что гипертоническая ретинопатия – это болезнь пациентов старшего возраста. Тем не менее заболевание может проявиться у молодых людей вследствие сильных черепно-мозговых травм, последствия которых приводят к нарушению мозгового кровообращения и ухудшению питания сетчатки глаза.
В международной классификации болезней (МКБ-10) гипертоническая ретинопатия, развивающаяся на фоне гипертензии, маркируется как Н.35.0, что относит заболевание к различным патологиям сетчатки, но не к сердечно-сосудистым нарушениям.
Ретинопатия может возникать не только вследствие гипертонии, но и при диабете и других патологиях
Симптоматика поражения сетчатки
Гипертоническая ретинопатия – это заболевание, развивающееся очень медленно. С момента постановки диагноза «артериальная гипертония» до нарушения кровоснабжения сетчатки может пройти вплоть до десяти лет. Особенность болезни заключается в ее бессимптомном течении.
Симптомы гипертонической ретинопатии появляются только при развитии дегенеративно-дистрофических изменений в сетчатке. Этот процесс необратим, поэтому заболевание часто приводит к потере зрения.
Пациенты могут жаловаться на стремительное ухудшение резкости зрения, трудности фокусировки, появление пятен и полос в поле зрения. Нередко гипертоническая ретинопатия сопровождается сильной головной болью.
Постановка диагноза
Диагноз ставится на основании осмотра глазного дна и сетчатки глаза. Изменения в сосудах, питающих сетчатку, а также появление участков с дистрофией ткани – все это характерные признаки ретинопатии.
При обследовании учитывается гипертоническая болезнь 2 и 3 стадии в анамнезе, а также наличие у пациента таких заболеваний, как атеросклероз или сахарный диабет.
Патология часто протекает без симптомов, и единственный способ ее обнаружить – осмотр у офтальмолога
Виды и классификация
Ретинопатии делятся на первичные и вторичные. Гипертоническая ретинопатия относится к вторичным поражениям сетчатки глаза, так как развитие этой патологии обусловлено гипертонией.
Первичная ретинопатия – это поражение сетчатки глаза, причина развития которого неизвестна. К первичным или идиопатическим ретинопатиям относят:
- серозную;
- пигментную;
- наружную.
Развитие центральной серозной ретинопатии обусловлено перенесенными стрессами и частыми мигренями. Болезнь встречается у молодых мужчин в возрасте до 40 лет. Характерный симптом – это микропсия, то есть уменьшение всех предметов в поле зрения. Такая форма заболевания чаще всего поражает только один глаз. Опасность такой формы заболевания заключается в риске отслойки сетчатки. Тем не менее, лазерная коагуляция позволяет остановить прогрессирования патологии и вернуть зрение в 8 случаях из 10.
Пигментная ретинопатия или эпителиопатия – это наименее опасная форма заболевания. Она сопровождается помутнением стекловидного тела, вследствие чего происходит нарушение зрения. Такая форма болезни успешно лечится медикаментозным методом, зрение восстанавливается полностью у 90% пациентов.
Еще одно заболевание, диагностируемое преимущественно у молодых мужчин – это наружная ретинопатия. Такая форма болезни сопровождается изменениями в глазном дне и опасна риском развития глаукомы или отслоением сетчатки. Для лечения также применяется лазерная коагуляция.
Стадии гипертонической ретинопатии
При гипертонической ретинопатии лечение и дальнейший прогноз напрямую зависят от стадии развития нарушения. Всего различают 4 стадии болезни.
- Начальная стадия – это ангиопатия. Она характеризуется нарушением кровообращения сетчатки, однако в патологический процесс вовлекаются только поверхностные сосуды. Изменения, происходящие на этой стадии болезни, полностью обратимы при своевременной медикаментозной терапии.
- Вторая стадия называется ангиосклерозом и характеризуется поражением ретинальных сосудов.
- Третья стадия – это непосредственно ретинопатия. Она сопровождается поражением сосудов, вокруг сетчатки развиваются дистрофические изменения в ткани, преимущественно, очаговые.
- Четвертая стадия носит название нейроретинопатия. К симптомам первых трех стадий болезни присоединяется помутнение стекловидного тела и поражение диска зрительного нерва.
Важно запомнить: чем раньше обнаружено нарушение, тем благоприятнее прогноз и выше вероятность полного восстановления зрения. Начиная с третьей стадии развития болезни, поражение сетчатки выступает своеобразным маркером общего состояния сердечно-сосудистой системы.
Принцип лечения
Цель лечения ретинопатии – остановить прогрессирование патологии и по возможности вернуть пациенту зрения. Последнее, к сожалению, не всегда возможно, если в тканях сетчатки начались дистрофические процессы.
Лечение будет безрезультатным, если оставлять без внимания первопричину – гипертонию
При гипертонической ретинопатии рекомендации по лечению включают медикаментозную терапию гипертонии и применение антикоагулянтов для замедления прогрессирования поражения глаз. Остановить дальнейшее ухудшение зрения можно только путем стабилизации артериального давления. Для этого необходимо пересмотреть схему приема гипотензивных средств, возможно, понадобится расширение перечня принимаемых препаратов. Лечение подбирает кардиолог, в зависимости от предыдущего опыта приема лекарств пациентом. Важно запомнить, что гипертония 2 и 3 степени требует пожизненного приема лекарств, стабилизирующих артериальное давление. Многие пациенты допускают ошибку, принимая лекарства короткими курсами.
Лечение для восстановления функции сетчатки и нормализации зрения подбирает офтальмолог. Обычно применяют:
- антикоагулянты;
- сосудорасширяющие средства;
- витаминные препараты;
- лазерную коагуляцию сетчатки.
Сосудорасширяющие и витаминные препараты применяются в виде капель. Их цель – улучшить кровоснабжение сетчатки и укрепить сосуды.
Точно спрогнозировать исход лечения невозможно. Успех мероприятий по восстановлению зрения напрямую зависит от степени изменений в сетчатке.
Источник
Гипертоническая ретинопатия – это невоспалительное поражение сетчатки, возникающее из-за повреждения ее артерий и вен. Причиной ретинальных сосудистых изменений является неблагоприятное влияние высокого артериального давления на стенки сосудов. Как правило, патология развивается у людей, страдающих гипертонической болезнью на протяжении десяти и более лет.

При гипертонической ретинопатии поражаются преимущественно сосуды сетчатой оболочки глазного яблока (вначале наблюдается их спазм, позже появляются необратимые изменения сосудистых стенок и возникает ишемия сетчатой оболочки глаза). Гораздо реже поражается хориоидея.
Классификация стадий
В процессе развития болезнь проходит несколько последовательных стадий, соответствующих 1-4 стадиям по классификации Keith-Wagner-Barker:
- Ангиопатия. Характерны функциональные изменения артериол и вен сетчатки. При офтальмоскопии определяются избыточная ветвистость венозного русла, неравномерное изменение калибра артерий, расширение и извитость вен. Возможно появление точечных кровоизлияний.
- Ангиосклероз. Наблюдается склероз и уплотнение сосудистых стенок, из-за чего они теряют прозрачность. В некоторых случаях происходит полная облитерация их просветов. При осмотре глазного дна можно увидеть симптомы серебряной и медной проволоки, артериовенозные перекресты (симптом Салюса-Гунна).
- Ретинопатия. Из-за нарушения кровоснабжения сетчатка начинает страдать от нехватки кислорода. В ней образуются зоны ишемического инфаркта, образуются плазморрагии, геморрагии, отложения липидов и белков. Также возможно появление преретинальных кровоизлияний и кровоизлияний в стекловидное тело.
- Нейроретинопатия. Для этой стадии характерен отек сетчатки и сосочка зрительного нерва, множественные очаги отслойки сетчатой оболочки, твердые экссудаты. Данные изменения чаще всего возникают при тяжелой почечной патологии и злокачественной гипертензии.

Ретинопатией чаще всего болеют лица пожилого и старческого возраста, мужчины и женщины, не контролирующие артериальное давление, люди с тяжелыми заболеваниями надпочечников и почечной гипертензией.
Симптомы и диагностика
Больные с гипертонической ретинопатией отмечают снижение остроты зрения, появление темных пятен, полос, пелены перед глазами. При обследовании выявляют сужение полей зрения, появление парацентральных скотом.
Диагностическая программа обычно включает в себя определение остроты и полей зрения, прямую и непрямую офтальмоскопию, флюоресцентную ангиографию, измерение АД, консультацию терапевта или кардиолога. При офтальмоскопии на глазном дне легко можно увидеть характерные симптомы ретинопатии.
При поражении хориоидеи могут появляться такие признаки:
- полосы Siegrist – мелкие хлопьевидные образования, располагающиеся вдоль хориоидальных сосудов;
- пятна Elschnig – темные зоны инфаркта сосудистой оболочки, по периферии окруженные желтыми ореолами.
На видео ниже рассказано о ретинопатии в результате сахарного диабета:
Методы лечения
Основным шагом в лечении ретинопатии является регулярный прием антигипертензивных препаратов и постоянный контроль АД.
Также больному могут назначаться ангиопротекторы, сосудорасширяющие и противосклеротические средства, витамины. При необходимости выполняется лазерная коагуляция сетчатки.
13.04.2017
Оценка статьи:
Загрузка…
Источник
