Презентации по симптоматической гипертонии
1. СИМПТОМАТИЧЕСКИЕ АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ
Филиппов А.Е.
Санкт-Петербург
2009
2. Распространенность и лечение АГ в России
МУЖЧИНЫ
Российская национальная выборка N= 13305
ЖЕНЩИНЫ
С.А. Шальнова и соавт., 2001
3.
Частота встречаемости различных типов АГ в зависимости от возраста
(результаты популяционных исследований)
Franklin SS. Hypertension 2001;37:869-874
4.
Частота встречаемости
Зависимость предикторов сердечно-сосудистого риска от возраста
у больных АГ
ДАД>CАД,
САД,
ПД,
ДАД
Возрастные группы (г о д ы)
ПД, САД
Franklin SS. Hypertension 2001;37:869-874
5.
Изменение роли основных механизмов развития АГ
в зависимости от возраста больного
Дисфункция эндотелия
-нейрогуморальная дисрегуляция
(РААС, САС)
-нарушение натрийуреза
Повышение жесткости артерий,
повышение тонуса и гипертрофия ГМК
резистивных сосудов,
Метаболический синдром
ГЛЖ
Дисфункция почек
30
40
АГ молодых
50
60
70
80
АГ пожилых
(75% всех больных)
6.
САГ — формы стабильного повышения АД, которые причинно
связаны с заболеваниями или повреждениями некоторых
органов, участвующих в регуляции АД. Симптоматическая
АГ – это АГ, имеющая установленную причину
Классификация симптоматических артериальных гипертензий
I.Систолические гипертензии с увеличением пульсового давления
• При атеросклерозе аорты, аортальной недостаточности, брадикардиях.
• На почве гиперкинетического циркуляторного синдрома (нейроциркуляторная
дистония).
2.1. Систолодиастолические гипертензии
Ренальные:
• реноваскулярные;
• паренхиматозные.
2.2. Эндокринные:
• первичный гиперальдостеронизм;
• феохромоцитома;
• синдром Кушинга.
7.
Классификация симптоматических артериальных гипертензий
2.3. Гемодинамические:
• коарктация аорты (гемодинамическая АГ, при этом в сосудах отходящих от аорты
выше места сужения артериальное давление резко повышено, а в сосудах отходящих
ниже места сужения снижено. Для диагностики важна большая разница между
артериальным давлением на верхних и нижних конечностях; Окончательно диагноз
устанавливается при контрастном исследовании аорты. Лечение хирургическое)
2.4. При заболеваниях ЦНС:
• сосудистые, воспалительные заболевания мозга, опухоли, сотрясения мозга и др.;
• диэнцефальный синдром (к повышению артериального давления приводят опухоли
головного мозга, инсульты, травмы и повышение внутричерепного давления).
2.5. При введении лекарств:
• препараты глюкокортикоидов;
• противозачаточные пероральные препараты.
2.6. При других заболеваниях
• Истинная полицитемия (эритремия).
•Синдром ночного апноэ и др.
• Солевая и пищевая гипертензия
•Первичная задержка соли (синдром Лиддла, Синдром Гордона)
8.
Наиболее вероятные механизмы АГ в различные периоды жизни
человека:
5-15 лет – ренопаренхиматозные САГ (хронический гломерулонефрит),
гемодинамические САГ (коарктация аорты), эндокринные САГ (синдром
Конна, феохромацитома), нейрогенные САГ
15-30 лет – НЦД по гипертензивному типу
30-50 лет – Гипертоническая болезнь
50 лет и старше – ренопаренхиматозная АГ (хронический пиелонефрит,
тубулоинтерстициальный нефрит), систолическая АГ, вертеброгенная АГ
Общие признаки симптоматического характера АГ:
Дебют АГ в возрасте моложе 20 и старше 50 лет
Остро возникшее и стойкое повышение АД
Злокачественное течение АГ
Относительная резистентность к традиционной гипотензивной терапии
Безкризовое течение заболевания или, напротив, частые кризы
Заболевание почек в анамнезе, возникновение АГ в период
беременности
Высокое пульсовое АД
Выраженная брадикардия
Непропорционально слабое развитие нижней половины туловища
Вертебробазилярная недостаточность или стенозирующее поражение
сонных артерий
Указание на черепно-мозговую травму в анамнезе
9.
Ренопаренхиматозная АГ — синдром,
при котором стойкое повышение АД
обусловлено поражением паренхимы
при различных заболеваниях почек
(гломерулонефрит, тубулоинтерстициальный нефрит, пиелонефрит, диабетический гломерулосклероз, уратная
нефропатия).
Рис. 1. Частота различных типов вторичных АГ
(%)
Кодирование по МКБ-10: I12— гипертензивная
[гипертоническая] болезнь с преимущественным
поражением паренхимы почек.
Почечные эффекты РАС
Регуляция ренального кровообращения
Регуляция скорости гломерулярной фильтрации:
а) вазоконстрикция афферентной и эфферентной
артериолы
б) сокращение мезангиума
в) изменение коэффициента проницаемости
фильтрирующей мембраны
Канальцевая реабсорбция натрия
Модуляция ренальной симпатической активности
Медиация воспаления
Влияние на гипертрофию и гиперплазию
Взаимодействие с почечными простагландинами
10.
1. СКФ
Формула исследования MDRD (Modification of Dietin Renal Disease)
СКФ = 186 × (креатинин сыворотки крови)-1,154 × (возраст)-0,203 × (0,742
если женщина) × (1,210 если негроидная раса),
где СКФ вычисляют в мл/мин/1,73 м2, возраст— в годах, креатинин
сыворотки крови— в мг/дл.
Стадии ХЗП согласно АНФН
Стадия
СКФ (мл/мин/1,73 м2)
1. Поражение почек с нормальной или повышенной СКФ
≥90
2. Поражение почек с незначительно сниженной СКФ
60–89
3. Поражение почек с умеренно сниженной СКФ
30–59
4. Поражение почек со значительно сниженной СКФ
15–29
5. Конечная стадия почечной недостаточности
<15 или
гемодиализ
В норме величина СКФ составляет 110–120 мл/мин/1,73 м2.
2. КК
Формула Cockroft— Gault (1976):
КК=
[(140— возраст) × (масса тела)]
у женщин) ,
72 × (креатинин сыворотки крови)
где КК (клиренс креатинина) выражается в мл/мин,
× (0,85
11.
Диагностика ХПН
Степень
СКФ
Уровень
ХПН
(мл/мин/1,7 креатинина
3 м2)
(мкмоль/л)
1
<90>60
>123<176
2
<60>30
>176<352
3
<30>15
>352<528
4
< 15
> 528
Стратегия антигипертензивной
терапии при
хроническом поражении почек
.
• снижение АД;
• замедление прогрессирования
поражения почек;
• снижение сердечно-сосудистого
риска.
Современные целевые установки при лечении ХЗП:
Целевой показатель
Рекомендуемый уровень
Целевое АД для всех
<130/80 мм рт. ст.
При протеинурии 1 г/сут и больше
<125/75 мм рт. ст.
Уровень протеинурии Максимальное снижение до ее отсутствия
Снижение СКФ
менее 2 мл/мин/1,73 м2 за год
Наиболее эффективные средства для контроля АД
препараты, которые блокируют РАС (ингибиторы АПФ, БРА),
вазодилататоры (дигидропиридиновые антагонисты кальция –амлодипин),
петлевые и калий-сберегающие диуретики.
*петлевые диуретики могут назначать на всех стадиях ХЗП (уровень доказательности A);
• калийсберегающие диуретики не назначают:
а) на стадии ХЗП 4–5;
б) у больных, которые принимают ингибиторы АПФ или БРАII (уровень доказательности A).
12.
РЕНОВАСКУЛЯРНАЯ АГ
К реноваскулярным АГ относят АГ при атеросклерозе почечных артерий,
фибромускулярной дисплазии и неспецифическом аортоартериите. Код
диагноза по МКБ-10: I15.0— реноваскулярная гипертензия.
Клинические формы реноваскулярной АГ
Атеросклероз — наиболее частая причина (80–90%) стеноза почечных артерий. В
большинстве случаев атеросклеротическое поражение почечных артерий отмечают у мужчин в
возрасте старше 50 лет, чаще оно бывает односторонним (слева). В более старшем возрасте
выявляют множественные стенозы, в том числе двусторонние.
по аналогии с ИБС в литературе именуется ишемической болезнью почек (ИБП), или
ишемической нефропатией
Фибромускулярная дисплазия почечных артерий — вторая по частоте причина
реноваскулярной АГ— 10–15% случаев. ФМД— неатеросклеротическое, невоспалительное
заболевание, которое поражает преимущественно почечные и сонные артерии, крайне редко—
оба бассейна. Заболевание описано в 1955 г. Л. Маккормиком. ФМД чаще болеют молодые
женщины и дети. Сужение просвета сосуда происходит в результате концентрического или
эксцентрического отложения коллагена в просвет сосуда. Патологический процесс проявляется
мультифокальным, тубулярным или монофокальным стенозом.
Неспецифический аортоартериит (болезнь Такаясу)— системное воспалительное
заболевание аутоимунного характера с преимущественным поражением аорты и ее ветвей.
Обычно болеют лица молодого возраста, всыходцы из Азиатского региона, чаще в возрасте 20–
40 лет, крайне редко — после 50 лет. При активном воспалительном процессе в клинике
доминирует синдром острофазных реакций (субфебрильная температура, повышение СОЭ,
увеличение количества СРБ). АД в большинстве случаев достигает высокого уровня, часто до
180–300/100–160 мм рт. ст., а у половины больных развивается синдром злокачественной АГ .
13.
Симптомы, которые позволяют заподозрить наличие реноваскулярной АГ
• Возраст <30 и >55 лет
• Быстропрогрессирующее течение АГ
• Рефрактерная к терапии АГ (при комбинированном применении 3 и более препаратов, в
том числе диуретика)
• Нарушение функции почек неясной этиологии
• Развитие азотемии при назначении ингибитора АПФ или БРАII
• Определяемый аускультативно шум над проекцией почечных сосудов
• Множественные стенотические поражения коронарных, мозговых, периферических
сосудов
• Рецидивы эпизодов отека легких на фоне высокого АД
Скрининг
Каптоприловая проба: ставится на фоне обычного потребления натрия и в
отсутствие терапии диуретиками и ингибиторами АПФ. За 3 дня до исследования все
гипотензивные препараты по возможности отменяют. Перед выполнением пробы
больной спокойно сидит в течение 30 мин; затем забирают кровь из вены для
определения исходной активности ренина плазмы, дают каптоприл (50 мг внутрь в 10 мл
воды) и через 60 мин снова забирают кровь на исследование ренина. Проба считается
положительной, если активность ренина после стимуляции выше 12 нг/мл/ч,
абсолютный прирост превышает 10 нг/мл/ч, а относительный прирост (по
сравнению с исходным уровнем) — 150% (если исходный уровень ниже 3 нг/мл/ч 400%). По данным изотопной ренографии выявляется снижение почечного кровотока
или СКФ на 20% и более.
14.
Диагностика
УЗИ почек (Разница в продольном размере почек, превышающая 15 мм, —
характерный признак реноваскулярной АГ)
Дуплексное сканирование почечных артерий. Диагностическое значение имеет
повышение пиковой скорости кровотока в артериях почек >180 см/с или увеличение
соотношения скорости потока крови в почечных артериях к скорости в аорте больше
чем в 3,5 раза. По данным специализированных клиник чувствительность данного
метода составляет 88–95%, а специфичность — 90–99%.
Радионуклидная ренография (сцинтиграфия) — позволяет выявить снижение функции
почек на стороне стеноза (замедление достижения пика кривой).
Рентгеноконтрастная ангиография
Спиральная КТ
Данные КТ ангиографии больной П., 19 лет:
множественные стенозы почечной артерии
при ФМД (обозначены стрелкой
15.
Данные аортографии больного П.,
65 лет: двусторонние стенозы устьев
почечных артерий при атеросклеротическом поражении
Данные аортографии больной М., 24
года: множественные двусторонние
стенозы почечных артерий при
фибромышечной дисплазии —
«жемчужное ожерелье» или «четки»
Селективная катетеризация почечных вен с определением активности ренина в
оттекающей крови для оценки функциональной значимости стеноза как этиологического
фактора АГ. На стороне стеноза в почечной вене определяется более высокий уровень
активности ренина в плазме крови, чем в нижней полой вене. Величина соотношения >1,5
считается диагностическим критерием реноваскулярной АГ (чувствительность — 80%,
специфичность — 82%).
16.
СИМПТОМАТИЧЕСКИЕ АГ ЭНДОКРИННОГО ПРОИСХОЖДЕНИЯ
Код диагноза по МКБ-10: I15.2— гипертензия вторичная по отношению к
эндокринным нарушениям.
Причиной повышения АД при этих формах симптоматической
(вторичной) АГ является патология эндокринной системы
КЛАССИФИКАЦИЯ
феохромоцитома;
первичный
Кона);
минералокортицизм
(альдостерома,
синдром
гиперкотицизм (синдром Кушинга, кортикостерома);
акромегалия;
гиперпаратиреоз;
гипертиреоз;
эндотелинпродуцирующие опухоли.
17.
Феохромоцитома
представляет собой катехоламинералопродуцирующую опухоль из
нейроэктодермальной ткани, которая в 85% случаев локализуется в мозговой части надпочечных
желез и у 15% больных — экстраадренально, преимущественно в грудном или брюшном отделе
симпатического ствола.
Симпомы
АГ
— стойкая
— стойкая + пароксизмальная
— преходящая
Головная боль
Ортостатические нарушения
Повышенное потоотделение
Тахикардия
Нервозность, повышенная возбудимость
Бледность кожных покровов
Тремор
Боль в животе
Нарушение зрения
Частота,%
>90
60
50
30
80
60
65
60
45
45
35
15
15
Лабораторно-инструментальная диагностика
1. Определение уровня катехоламинов и их метаболитов (ванилилминдальной кислоты и метанефринов) в
суточной моче.
2. Функциональные тесты с угнетением или стимуляцией секреции катехоламинов. Тест с определением
ночной супрессии секреции катехоламинов под влиянием клонидина крови до и после его приема в дозе
0,15–0,3 мг. (У здоровых лиц или у больных с эссенциальной АГ под влиянием клонидина отмечают значительное
снижение содержания катехоламинов в моче, собранной за ночной период. Секреция катехоламинов феохромоцитомой не
угнетается).
3. Сцинтиграфия с меченным 131I-метайодбензилгуанидином,
4. КТ
5. ЯМРТ
18.
Первичный минералокортицизм — термин, под которым объединяют ряд
эндокринных
нарушений,
ассоциированных
c
АГ
и
эндогенной
гиперпродукцией альдостерона или минералокортикоидов и продуктов их
биосинтеза. Около 75% всех случаев первичного альдостеронизма
составляет аденома надпочечной железы (синдром Кона).
Диагностика:
1 Определение уровня калия в сыворотке крови (ГИПОКАЛИЕМИЯ)
2. Определение уровня гормонов РАС: содержания альдостерона, а также
активности ренина плазмы крови.
3.
Определение соотношения содержания альдостерона (нг/дл) и
активности ренина плазмы крови (нг/мл/ч. Величина соотношения >50 абсолютный диагностический критерий этой патологии независимо от
наличия других симптомов, включая гипокалиемию (ЕОК, 2003).
4. Тест с нагрузкой: прием 25 каптоприла (при сомнительном результате)
снижает АД альдостерон у б-го с эссенциальной АГ и не снижает при
первичном гиперальдостеронизме (основан на угнетении синтеза АII ).
5. УЗИ. Отрицательный его результат не может полностью исключить
наличие аденомы или гиперплазии. Приблизительно 20% опухолей имеют
размер <1 см.
6. КТ или ЯМРТ
19.
Болезнь Иценко— Кушинга
Концепция болезни Иценко—Кушинга включает первичную патологию лимбической
системы и ретикулярной формации, которая приводит к нарушению нейрональномедиаторного контроля секреции рилизинг-факторов, в том числе кортикотропинрилизинг гормона.
Патогенез АГ:
— минералокортикоидные эффекты кортизола с задержкой натрия и воды;
— повышенная секреция субстанций с минералокортикоидной активностью;
— вызванная кортизолом активация РАС;
— вызванная кортизолом активация симпатоадреналовой системы (САС);
— повышенная чувствительность гладкомышечных клеток сосудов к вазопрессорам;
— снижение продукции простаноидов- вазодилататоров.
Клиника:
1. Стероидная гипертензия
2. Стероидное ожирение
3. Стероидный диабет
Диагностика
1.Проба с дексаметазоном (1 мг). При синдроме Кушинга экзогенные ГКС не влияют на выделение
кортизола.
2.АКТГ в плазме крови. Низкий уровень АКТГ означает наличие первичного процесса в надпочечных
железах.
3.Определение повышенного уровня кортизола в крови или в суточной моче.
4. Визуализирующие процедуры: КТ или ЯМРТ. При болезни Кушинга считают, что наличие
микроаденомы диаметром 5 мм и более в гипофизе является неопровержимым доказательством ее
наличия.
20.
Акромегалия
Гиперпродукция гормона роста перед закрытием эпифизарных пластинок (зон
роста) приводит к гигантизму, а после окончания периода роста — к
акромегалии. Почти во всех случаях причиной гиперпродукции гормона роста
является аденома гипофиза. АГ среди больных акромегалией выявляют
приблизительно у 40–50%. Причиной АГ считают задержку натрия под
влиянием высокой концентрации гормона роста.
Гиперпаратиреоз
Первичный гиперпаратиреоз — заболевание, которое характеризуется
первичным повышением секреции паратгормона. Чаще всего причиной
заболевания является аденома или гиперплазия паращитовидной железы.
Гипертиреоз или тиреотоксикоз является следствием гиперпродукции
тиреоидных гормонов, что приводит к повышению сердечного выброса, ЧСС,
показателей сократительной способности миокарда. Частота АГ при
тиреотоксикозе составляет около 40%. Доминирует систолическая АГ.
Причиной АГ является
активации САС, хотя содержание адреналина
нормальное или несколько снижено, что объясняют увеличением плотности и
чувствительности β- адренорецепторов под влиянием тиреоидных гормонов.
21.
ВОЗМОЖНЫЕ КОМБИНАЦИИ РАЗЛИЧНЫХ КЛАССОВ
АНТИГИПЕРТЕНЗИВНЫХ ПРЕПАРАТОВ
(Рекомендации ESH/ESC 2007)
ДИУРЕТИКИ
(гипотиазид, 25 мг)
-блокаторы
АТ II-блокаторы
-блокаторы
антагонисты Са
1. Аддитивныйэффект;
2. Влияние на контррегулирующие
механизмы;
3. Уменьшение побочных эффектов;
4. Комбинация в большей степени
«защищает» органы-мишени;
5. Уменьшение дозозависимых
побочных эффектов
(амлодипин, 5 мг)
Ингибиторы АПФ
(лизиноприл, 10 мг)
Источник
- Размер: 392.5 Кб
- Количество слайдов: 48
Описание презентации Презентация Симптоматические Аг по слайдам
 Башкирский государственный медицинский университет Кафедра факультетской терапии Симптоматические артериальные гипертензии
Башкирский государственный медицинский университет Кафедра факультетской терапии Симптоматические артериальные гипертензии
 Авторы: Проф. Фазлыева Р. М. Доц. Мухетдинова Г. А. Уфа,
Авторы: Проф. Фазлыева Р. М. Доц. Мухетдинова Г. А. Уфа,
 Артериальная гипертензия (АГ) – состояние, при котором систолическое АД составляет 140 мм рт. ст. и выше и/или диастолическое АД — 90 мм рт. ст. и выше.
Артериальная гипертензия (АГ) – состояние, при котором систолическое АД составляет 140 мм рт. ст. и выше и/или диастолическое АД — 90 мм рт. ст. и выше.
 Распространённость АГ страдают 20-30% взрослого населения Среди лиц старше 65 лет – 50-65% Правило половин – половина больных знают о наличии гипертонии, половина от знающих лечатся, не более половины от лечащихся достигают нормального уровня АД.
Распространённость АГ страдают 20-30% взрослого населения Среди лиц старше 65 лет – 50-65% Правило половин – половина больных знают о наличии гипертонии, половина от знающих лечатся, не более половины от лечащихся достигают нормального уровня АД.
 Гипертоническая болезнь (эссенциальная или первичная АГ) – хронически протекающее заболевание, основным проявлением которого является синдром артериальной гипертензии при отсутствии первичной причины для его повышения. Частота 90-95%.
Гипертоническая болезнь (эссенциальная или первичная АГ) – хронически протекающее заболевание, основным проявлением которого является синдром артериальной гипертензии при отсутствии первичной причины для его повышения. Частота 90-95%.
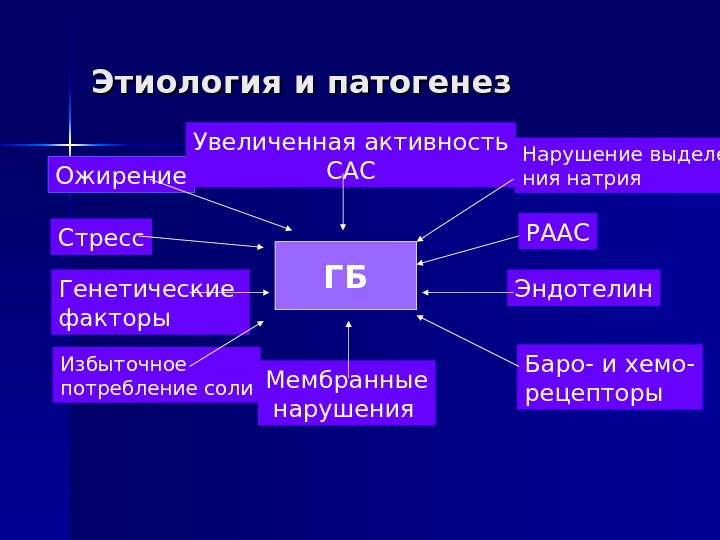 ГБЭтиология и патогенез Ожирение Стресс Генетические факторы Избыточное потребление соли Мембранные нарушения Баро- и хемо- рецепторы. Эндотелин РААСНарушение выделе- ния натрия. Увеличенная активность САС
ГБЭтиология и патогенез Ожирение Стресс Генетические факторы Избыточное потребление соли Мембранные нарушения Баро- и хемо- рецепторы. Эндотелин РААСНарушение выделе- ния натрия. Увеличенная активность САС
 Вторичные АГ (симптоматические) ЭГ необходимо дифференцировать от вторичных (симптоматических) АГ, под которыми понимают такие формы повышения АД, которые причинно обусловлены заболеваниями органов и систем, участвующих в регуляции АД.
Вторичные АГ (симптоматические) ЭГ необходимо дифференцировать от вторичных (симптоматических) АГ, под которыми понимают такие формы повышения АД, которые причинно обусловлены заболеваниями органов и систем, участвующих в регуляции АД.
 Основные группы вторичных гипертензий: 1. Почечные (нефрогенные) – 18% или 70-80% от симптоматических АГ; 2. Эндокринные; 3. Гемодинамические, обусловленные поражениями сердца, аорты, крупных ветвей её; 4. Центрогенные, обусловленные органическими поражениями ЦНС; 5. Экзогенные, обусловленные приёмом медикаментов (ГКС, гормональные контрацептивы), алиментарные (тирамин). Особой формой гипертензии является повышение АД обусловленное повышением вязкости крови, например, при полицитемии.
Основные группы вторичных гипертензий: 1. Почечные (нефрогенные) – 18% или 70-80% от симптоматических АГ; 2. Эндокринные; 3. Гемодинамические, обусловленные поражениями сердца, аорты, крупных ветвей её; 4. Центрогенные, обусловленные органическими поражениями ЦНС; 5. Экзогенные, обусловленные приёмом медикаментов (ГКС, гормональные контрацептивы), алиментарные (тирамин). Особой формой гипертензии является повышение АД обусловленное повышением вязкости крови, например, при полицитемии.
 Классификация симптоматических АГ (по Арабидзе (1992 год) 1 Почечные артериальные гипертензии 1) Врожденные аномалии почек и сосудов (гипоплазия, дистопия, гидронефроз, поликистоз, подковообразная почка, патологическая подвижность, атрезия и гипоплазия почечной артерии, аневризмы. 2) Приобретенные заболевания почек (диффузный гломерулонефрит, амилоидоз, синдром Кимельстил – Уилсона, системные васкулиты, опухоли). 3) Приобретенные поражения магистральной почечной артерии (атеросклероз, кальциноз, тромбоз, эмболия, фибромышечная дисплазия, болезнь Такаясу, аневризма, эндартериит, гемангиомы, сдавления сосудов, стеноз и тромбозы почечной вены.
Классификация симптоматических АГ (по Арабидзе (1992 год) 1 Почечные артериальные гипертензии 1) Врожденные аномалии почек и сосудов (гипоплазия, дистопия, гидронефроз, поликистоз, подковообразная почка, патологическая подвижность, атрезия и гипоплазия почечной артерии, аневризмы. 2) Приобретенные заболевания почек (диффузный гломерулонефрит, амилоидоз, синдром Кимельстил – Уилсона, системные васкулиты, опухоли). 3) Приобретенные поражения магистральной почечной артерии (атеросклероз, кальциноз, тромбоз, эмболия, фибромышечная дисплазия, болезнь Такаясу, аневризма, эндартериит, гемангиомы, сдавления сосудов, стеноз и тромбозы почечной вены.
 2. Артериальная гипертензия, обусловленная поражением крупных сосудов 1) Коарктация аорты 2) Атеросклероз 3) Стеноз позвоночной и сонной артерии 4) Полная АВ – блокада
2. Артериальная гипертензия, обусловленная поражением крупных сосудов 1) Коарктация аорты 2) Атеросклероз 3) Стеноз позвоночной и сонной артерии 4) Полная АВ – блокада
 3. Артериальная гипертензия при эндокринных заболеваниях 1) Феохромоцитома 2) Болезнь и синдром Иценко – Кушинга 3) Первичный гиперальдостеронизм 4) Токсический зоб 5) Врожденная гиперплазия надпочечников 6) Акромегалия 7) Гиперпаратиреоз
3. Артериальная гипертензия при эндокринных заболеваниях 1) Феохромоцитома 2) Болезнь и синдром Иценко – Кушинга 3) Первичный гиперальдостеронизм 4) Токсический зоб 5) Врожденная гиперплазия надпочечников 6) Акромегалия 7) Гиперпаратиреоз
 4. Артериальная гипертензия при заболеваниях ЦНС 1) Энцефалит 2) Полиомиелит 3) Опухоли и травмы ГМ
4. Артериальная гипертензия при заболеваниях ЦНС 1) Энцефалит 2) Полиомиелит 3) Опухоли и травмы ГМ
 особенности АГ при ХГН и заболеваниях почек: > Молодой возраст больных; > Отсутствие «вегетоневроза» ; > Течение болезни без кризов; > Зависимость обострений от ангин и ОРВИ, а не от психоэмоциональных фактров; > Больные при почечных АГ не чувствуют своего высокого АД, в отличие от больных ЭГ, у которых даже небольшое повышение может сопровождаться обилием симптомов; > Отёки встречаются у 1/3 больных ХГН, но могут быть и при ЭГ, особенно при объём-натрийзависимом варианте.
особенности АГ при ХГН и заболеваниях почек: > Молодой возраст больных; > Отсутствие «вегетоневроза» ; > Течение болезни без кризов; > Зависимость обострений от ангин и ОРВИ, а не от психоэмоциональных фактров; > Больные при почечных АГ не чувствуют своего высокого АД, в отличие от больных ЭГ, у которых даже небольшое повышение может сопровождаться обилием симптомов; > Отёки встречаются у 1/3 больных ХГН, но могут быть и при ЭГ, особенно при объём-натрийзависимом варианте.
 лабораторно-инструментальныхис следования: > Наличие мочевого синдрома; > В период обострения – ускорение СОЭ, появление белков острой фазы, нередко анемия; > При наличии ХПН – снижение клубочковой фильтрации, повышение остаточного азота и мочевины, креатинина; > На глазном дне – гипертоническая ретинопатия, обычно более выражена, чем при ЭГ, транссудаты на глазном дне могут наблюдаться даже при умеренной гипертензии; > Пункционная биопсия почек.
лабораторно-инструментальныхис следования: > Наличие мочевого синдрома; > В период обострения – ускорение СОЭ, появление белков острой фазы, нередко анемия; > При наличии ХПН – снижение клубочковой фильтрации, повышение остаточного азота и мочевины, креатинина; > На глазном дне – гипертоническая ретинопатия, обычно более выражена, чем при ЭГ, транссудаты на глазном дне могут наблюдаться даже при умеренной гипертензии; > Пункционная биопсия почек.
 Вазоренальная гипертензия Причины вазоренальной гипертензии: > В пожилом возрасте – атеросклероз; > В молодом — ФМД, реже неспецифический аортоартериит (болезнь Такаясу); > Редкие причины –гипоплазия, тромбоз, посттравматическая аневризма.
Вазоренальная гипертензия Причины вазоренальной гипертензии: > В пожилом возрасте – атеросклероз; > В молодом — ФМД, реже неспецифический аортоартериит (болезнь Такаясу); > Редкие причины –гипоплазия, тромбоз, посттравматическая аневризма.
 Общие признаки вазоренальных гипертензий 1. Стабильно высокий характер АГ с самого начала; 2. Преимущественное повышение ДАД; 3. Систолический шум над областью проекции почечных артерий (при одностороннем поражении шум выслушивается у 50-70% больных, при двухстороннем – практически у всех); 4. Резистентность к общепринятой антигипертензивной терапии; 5. Частое злокачественное течение АГ (при одностороннем поражении у 30%, при двустороннем у 50-60%); 6. Сопутствующие поражения других артериальных систем; 7. Асимметрия пульса и АД.
Общие признаки вазоренальных гипертензий 1. Стабильно высокий характер АГ с самого начала; 2. Преимущественное повышение ДАД; 3. Систолический шум над областью проекции почечных артерий (при одностороннем поражении шум выслушивается у 50-70% больных, при двухстороннем – практически у всех); 4. Резистентность к общепринятой антигипертензивной терапии; 5. Частое злокачественное течение АГ (при одностороннем поражении у 30%, при двустороннем у 50-60%); 6. Сопутствующие поражения других артериальных систем; 7. Асимметрия пульса и АД.
 Первичный гиперальдостеронизм (синдром Конна) Характерны признаки (четыре «Г» ): 1. Гипертензия; 2. Гипокалиемия (калий ниже 3, 0 ммоль/л); 3. Гиперальдостеронизм; 4. Гипоренинемия.
Первичный гиперальдостеронизм (синдром Конна) Характерны признаки (четыре «Г» ): 1. Гипертензия; 2. Гипокалиемия (калий ниже 3, 0 ммоль/л); 3. Гиперальдостеронизм; 4. Гипоренинемия.
 Первичный гиперальдостеронизм (синдром Конна) o Выраженная мышечная слабость, напоминающая миастеню; o Судорожные подёргивания мышц, парастезии, онемение и нарушение по типу вялых параличей, часто отмечается симптом повисающей головы; o Стойкая гипертрофия левого желудочка не развивается, P-Q укорачивается, электрическая систола удлиняется, сегмент S-T смещён вниз, зубец T уплощается и сливается со значительно увеличенным зубцом U. o Полиурия (до 3 л/сут); o Никтурия; o Изостенурия (1007-1015, а при несахарном диабете 1002-1005).
Первичный гиперальдостеронизм (синдром Конна) o Выраженная мышечная слабость, напоминающая миастеню; o Судорожные подёргивания мышц, парастезии, онемение и нарушение по типу вялых параличей, часто отмечается симптом повисающей головы; o Стойкая гипертрофия левого желудочка не развивается, P-Q укорачивается, электрическая систола удлиняется, сегмент S-T смещён вниз, зубец T уплощается и сливается со значительно увеличенным зубцом U. o Полиурия (до 3 л/сут); o Никтурия; o Изостенурия (1007-1015, а при несахарном диабете 1002-1005).
 Феохромоцитома Опухоль, состоящая их хромафинных клеток и продуцирующая значительные количества адреналина и норадреналина.
Феохромоцитома Опухоль, состоящая их хромафинных клеток и продуцирующая значительные количества адреналина и норадреналина.
 Феохромоцитома Основным клиническим проявлением феохромоцитомы является приступообразное мгновенное повышение АД до значительных цифр (до 250/140 – 300/160 мм. рт. ст. ), сопровождающееся тахикардией до 100-130 ударов в минуту, повышением температуры тела, головокружением, пульсирующей головной болью, дрожью, болью в подложечной области, конечностях, бледностью, учащением дыхания, расширением зрачков, ухудшением зрения, слуха, жаждой, позывами к мочеиспусканию.
Феохромоцитома Основным клиническим проявлением феохромоцитомы является приступообразное мгновенное повышение АД до значительных цифр (до 250/140 – 300/160 мм. рт. ст. ), сопровождающееся тахикардией до 100-130 ударов в минуту, повышением температуры тела, головокружением, пульсирующей головной болью, дрожью, болью в подложечной области, конечностях, бледностью, учащением дыхания, расширением зрачков, ухудшением зрения, слуха, жаждой, позывами к мочеиспусканию.
 Феохромоцитома В крови и моче во время приступа – лейкоцитоз, гипергликемия, глюкозурия; Экскреция с мочой за сутки более 30 мкг адреналина, более 100 мкг норадреналина и более 6 мг ванилминдальной кислоты; КТ – топическая диагностика.
Феохромоцитома В крови и моче во время приступа – лейкоцитоз, гипергликемия, глюкозурия; Экскреция с мочой за сутки более 30 мкг адреналина, более 100 мкг норадреналина и более 6 мг ванилминдальной кислоты; КТ – топическая диагностика.
 Синдром Иценко-Кушинга Заболевание в 3-4 раза возникает у женщин и в 80-90% случаев протекает с АГ. У 30% больных синдром обусловлен первичной аденомой или карциномой коры надпочечников.
Синдром Иценко-Кушинга Заболевание в 3-4 раза возникает у женщин и в 80-90% случаев протекает с АГ. У 30% больных синдром обусловлен первичной аденомой или карциномой коры надпочечников.
 Синдром Иценко-Кушинга Клинические симптомы: Ожирение по «верхнему типу» : красное и лоснящееся лицо, мощные торс и шея и живот при тонких ногах; На животе и бёдрах имеются багрово-фиолетовые стрии, на разгибательных поверхностях предплечий выявляются петехии и телеангиоэктазии; Олиго- или аменорея, у мужчин импотенция и гинекомастия; Выпадение волос под мышками, на лобке, сухость кожи, дистрофия ногтей, угревая сыпь; Острые стероидные язвы в ЖКТ, склонные к кровотечению; Бессоница, эйфория, быстрая утомляемость и слабость;
Синдром Иценко-Кушинга Клинические симптомы: Ожирение по «верхнему типу» : красное и лоснящееся лицо, мощные торс и шея и живот при тонких ногах; На животе и бёдрах имеются багрово-фиолетовые стрии, на разгибательных поверхностях предплечий выявляются петехии и телеангиоэктазии; Олиго- или аменорея, у мужчин импотенция и гинекомастия; Выпадение волос под мышками, на лобке, сухость кожи, дистрофия ногтей, угревая сыпь; Острые стероидные язвы в ЖКТ, склонные к кровотечению; Бессоница, эйфория, быстрая утомляемость и слабость;
 Синдром Иценко-Кушинга Лабораторные данные: полицитемия, эозинопения, лимфопения, гиперкортизолемия, альдостеронемия, гипернатриемия, гипомагнийемия, метаболический алкалоз, гиперхолестеринемия, триглицеридемия, повышение экскреции 17-ОКС и 17-КС.
Синдром Иценко-Кушинга Лабораторные данные: полицитемия, эозинопения, лимфопения, гиперкортизолемия, альдостеронемия, гипернатриемия, гипомагнийемия, метаболический алкалоз, гиперхолестеринемия, триглицеридемия, повышение экскреции 17-ОКС и 17-КС.
 ИСАГ: изолированная систолическая АГ o Повышение САД выше 140, при ДАД ниже 90 мм. рт. ст. ( высокое пульсовое давление ( «прыгающий» пульс, акцент 2 тона над аортой, грубый систолический шум, проводящийся в межлопаточное пространство. Уплотнение аорты можно установить с помощью рентгенологического и Эхо. КГ исследования.
ИСАГ: изолированная систолическая АГ o Повышение САД выше 140, при ДАД ниже 90 мм. рт. ст. ( высокое пульсовое давление ( «прыгающий» пульс, акцент 2 тона над аортой, грубый систолический шум, проводящийся в межлопаточное пространство. Уплотнение аорты можно установить с помощью рентгенологического и Эхо. КГ исследования.
 Коарктация аорты Сужение или полный перерыв в области перешейка на границе дуги и нисходящего отделов аорты. Может быть изолированной, а также может сочетаться с открытым артериальным протоком или другими врождёнными пороками сердца. У мужчин встречается в 4 раза чаще.
Коарктация аорты Сужение или полный перерыв в области перешейка на границе дуги и нисходящего отделов аорты. Может быть изолированной, а также может сочетаться с открытым артериальным протоком или другими врождёнными пороками сердца. У мужчин встречается в 4 раза чаще.
 Коарктация аорты При осмотре взрослых больных выявляется хорошее развитие грудной клетки , плечевого пояса и шеи при заметном отставании в развитии нижних конечностей. Определяется пульсация межреберных артерий, усиление верхушечного толчка, нередко пальпируется систолическое дрожание во 2-3межреберьях слева от грудины. Над всей поверхностью сердца выслушивается систолический шум, проводящийся на сосуды шеи и в межлопаточное пространство. II тон на аорте акцентирован. Систолическое АД на верхних конечностях у всех больных значительно повышено, тогда как диастолическое повышается незначительно или остаётся нормальным. В связи с этим увеличено пульсовое давление. АД на нижних конечностях намного ниже, чем на верхних.
Коарктация аорты При осмотре взрослых больных выявляется хорошее развитие грудной клетки , плечевого пояса и шеи при заметном отставании в развитии нижних конечностей. Определяется пульсация межреберных артерий, усиление верхушечного толчка, нередко пальпируется систолическое дрожание во 2-3межреберьях слева от грудины. Над всей поверхностью сердца выслушивается систолический шум, проводящийся на сосуды шеи и в межлопаточное пространство. II тон на аорте акцентирован. Систолическое АД на верхних конечностях у всех больных значительно повышено, тогда как диастолическое повышается незначительно или остаётся нормальным. В связи с этим увеличено пульсовое давление. АД на нижних конечностях намного ниже, чем на верхних.
 Коарктация аорты На ЭКГ у взрослых выявляются признаки гипертрофии и перегрузки левых отделов, у 70% на обзорных рентгенограммах ?
Коарктация аорты На ЭКГ у взрослых выявляются признаки гипертрофии и перегрузки левых отделов, у 70% на обзорных рентгенограммах ?


