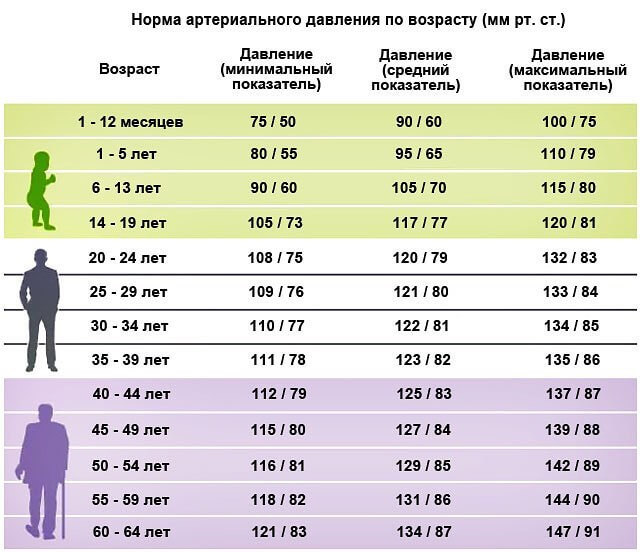
Прессорные и депрессорные системы регуляции артериального давления
Общий рейтинг статьи/Оценить статью
[Всего голосов: 5 Общая оценка статьи: 5]
Задумывались ли вы когда-нибудь о том, как происходит регуляция артериального давления? Скорей всего, этот вопрос не очень беспокоит людей, которые не имеют проблем с сердечно-сосудистой системой. А вот любознательные гипертоники наверняка пытались уже понять, почему в их организме, где все должно работать слаженно и гармонично, вдруг “что-то пошло не так”. У всех людей в результате физической нагрузки, эмоциональных переживаний, или приема кофе повышается артериальное давление. Однако, довольно быстро оно приходит в норму. Значит есть такие механизмы компенсации, которые возвращают давление к целевому уровню. Регуляция давления достаточно сложная, в ней участвуют разные механизмы. Как правило, эта тема описана в специализированной медицинской литературе, понять которую обычному человеку очень сложно. В этой статье максимально просто и доступно описаны все механизмы формирования и регуляции артериального давления, изученные на сегодняшний день.
Сердце и сосуды как гидродинамическая система
Давайте представим нашу сердечно-сосудистую систему в виде аллегории. Допустим, сердце – это насос, кровеносные сосуды – водопроводные трубы, а кровь – вода. Система эта замкнутая, и вода циркулирует в ней постоянно. Насос выталкивает воду в трубы, и она, перемещаясь, создает определенное давление на стенки этих труб.
Есть такая модификация сердечно-сосудистой системы, которая очень напоминает описанную выше модель. Она предложена американскими учеными – физиологами:
Конечно, не все ученые не согласятся с такой упрощенной моделью сердечно-сосудистой системы, потому что не всегда ее работа подчиняется законам гемодинамики. Например, в физике, если уменьшить просвет трубы, жидкость начинает течь быстрее. В организме же, наоборот, ток крови по капиллярам замедляется. Это связано с физиологической задачей крови. Для того, чтобы раздать тканям кислород и питательные вещества, и забрать углекислый газ и продукты обмена, ей необходимо задержаться.
И это не единственный пример, где та или иная задача сердечно-сосудистой системы определяет ее работу и идет по законам физиологии, а не физики. Но не будем вдаваться в эти тонкости, ведь нам всего лишь нужно разобраться с основными принципами формирования и регуляции кровяного давления.
Итак, рассуждаем логически. Что будет оказывать влияние на давление воды на стенки водопроводных труб?
Естественно, насос. Чем быстрее и сильнее он будет накачивать воду, тем выше будет и ее давление.
Далеко не последнюю роль играет состояние труб. Они оказывают сопротивление воде. И конечно же, гладкая, упругая стенка дает меньшее сопротивление, чем ржавая труба с узким просветом.
Без сомнения, текучесть жидкости тоже оказывает влияние на давление. Очевидно, что вода быстрее будет проходить по трубе, чем кисель.
И напоследок, нужно отметить объем воды, который циркулирует в трубах. Чем больше объем циркулирующей жидкости, тем выше давление воды.
Перейдем от аллегории к реальным вещам, то есть к сердечно-сосудистой системе. Артериальное давление формируется и поддерживается благодаря взаимодействию двух групп факторов – гемодинамических и нейрогуморальных. Что это за факторы и как они связаны друг с другом, сейчас объясним.
Гемодинамические факторы формирования артериального давления
Гемодинамические факторы определяют величину артериального давления. Они полностью совпадают с теми, что мы только что разобрали для “водопроводной” модели сердечно-сосудистой системы. Давайте переведем все вышесказанное на медицинский язык.
Итак, на величину артериального давления влияют:
- Работа сердца – частота сердечных сокращений и объем крови, которое сердце выталкивает в сосуды.
- Состояние кровеносных сосудов. Для формирования артериального давления важны мелкие кровеносные сосуды – капилляры и артериолы. Их иначе называют периферическими кровеносными сосудами. Если просвет этих сосудов уменьшен или закупорен бляшками, тромбами – это вызывает рост артериального давления.
- Кровь, ее объем и вязкость.
Нейрогуморальная регуляция артериального давления
Итак, мы определились, что сердце и сосуды являются главными органами, которые определяют уровень артериального давления. При увеличении частоты сердечных сокращений, и силы выталкивания крови, а также при сужении кровеносных сосудов давление повышается, а противоположный эффект – наоборот, его снижает. Но как же сердце и сосуды понимают, в какой момент они должны отреагировать, чтобы изменить уровень артериального давления?
Существует сложная система регуляции артериального давления, которая состоит из разных компонентов. Эта регуляция названа сложным словом “нейрогуморальная” для того, чтобы отметить всех участников процесса – нервную систему, гормоны, ферменты и другие биологически активные вещества.
Рецепторы кровеносных сосудов и предсердий
Есть структуры, которые моментально, в течении считанных секунд реагируют на изменение артериального давления – специальные рецепторы, расположенные в стенке аорты, сонной артерии и предсердий. Одни рецепторы реагируют на изменение давления (барорецепторы), другие – на содержание кислорода, водорода и углекислого газа (хеморецепторы). Если снижается давление, то они тут же передают соответствующие импульсы в головной мозг. Он, в свою очередь, отправляет сигналы сердцу и сосудам. В результате сердце начинает биться чаще, кровеносные сосуды сужаются и артериальное давление повышается.
Подобный эффект происходит при снижении уровня кислорода и повышении углекислого газа и водорода в крови – запускаются механизмы увеличения артериального давления и повышения легочной вентиляции для насыщения крови кислородом.
Реакция нервной системы на резкое падение артериального давления
При быстром и существенном падении артериального давления первой реагирует нервная система. Она очень чувствительна к недостатку кислорода, и поэтому незамедлительно передает сигналы в головной мозг. В результате – периферические кровеносные сосуды сужаются, и давление повышается. Такая ситуация может быть при массивных кровопотерях.
Рецепторы предсердий, запускающие работу почек
Еще одним механизмом снижения артериального давления является выведение “лишней жидкости” из организма. Вполне логично, что чем меньше крови будет циркулировать в системе, тем меньшее давление она будет оказывать на стенки сосудов. При повышенном давлении кровь растягивает стенки предсердий, которые сигнализируют об этом головному мозгу. Мозг тут же приказывает почкам работать интенсивнее и выводить жидкость из организма. Довольно часто “скачки” давления сопровождаются увеличением мочеиспускания.
Прессорные механизмы регуляции артериального давления. Ренин-ангиотензин-альдостероновая система (РААС)
Этим непростым названием именуют систему, которая состоит из разных гормонов и ферментов, принимающих участие в регуляции артериального давления. Ренин-ангиотензин — альдостероновая система была открыта в 50х годах 20 века, и это было настоящим прорывом в медицине. Поскольку часть ее ключевых компонентов синтезируется в почках, стала понятна роль этого органа в регуляции артериального давления. Действительно, если посмотреть на причины гипертонической болезни, то заболевания почек занимают там далеко не последнее место. Но это еще не все. В 80х годах 20 века было сделано сенсационное открытие о наличии компонентов РААС в других органах и тканях – сердце, мозге, сосудистой стенке, жировой ткани, поджелудочной железе. Было установлено и научно доказано, что нарушения работы РААС приводит не только к повышению артериального давления, но и к ожирению, сахарному диабету и сердечно-сосудистым заболеваниям. Кроме того, многие лекарства, снижающие артериальное давление действуют на разные звенья этой системы. И для понимания механизма их работы мы должны разобрать ренин – ангиотензин — альдостероновую систему подробно.
В кровеносных сосудах почек расположены специальные клетки, которые называются довольно необычно — юкстагломерулярными клетками. Их функция похожа на функцию барорецепторов сердца и кровеносных сосудов – они выявляют уровень артериального давления. Как только оно падает, они начинают выделять гормон ренин, который запускает целый каскад биохимических реакций для повышения АД
Но не только низкое давление заставляет юкстагломерулярные клетки работать. Стресс активирует работу нервной системы, происходит выброс адреналина, и головной мозг посылает почкам сигнал вырабатывать больше ренина. Таким образом, наши эмоциональные переживания влияют на уровень артериального давления.
Стимулятором синтеза ренина является натрий. Почки способны улавливать концентрацию соли в моче, и если ее недостаточно, или наоборот очень много, то это повод для выработки большего количества ренина.
Таким образом, на выработку ренина почками влияют:
- Уровень артериального давления;
- Повышение уровня адреналина;
- Уровень натрия в моче.
Печень также принимает участие в регуляции артериального давления. Она вырабатывает гормон, который называется ангиотензиноген. Важно отметить, что этот гормон находится в крови в бесполезном, неактивном виде, до тех пор, пока не встретится с ренином. Гормон почек отщепляет от ангиотензиногена участок и превращает его в активный ангиотензин I.
Дальше с помощью специального фермента, который вырабатывается клетками кровеносных сосудов, ангиотензин I превращается в ангиотензин II. Ранее считалось, что процесс этот может происходить только в легких, но благодаря новейшим исследованиям стало очевидно, что превращение ангиотензина I в ангиотензин II может происходить в кровеносных сосудах других органов и систем.
Ангиотензин II – очень активный гормон. Перечислим его эффекты:
- Спазм кровеносных сосудов.
- Активация симпатической нервной системы.
- Угнетение выделительной функции почек, задержка натрия и воды в организме. В результате увеличивается объем циркулирующей крови, что дает дополнительную нагрузку на сердце.
- Стимуляция выработки антидиуретического гормона (АДГ) гипофизом. Этот гормон сужает кровеносные сосуды и действует на почки, увеличивая тем самым объем циркулирующей крови. Также антидиуретический гормон активирует центр жажды.
- Стимуляция выработки альдостерона надпочечниками. Альдостерон также влияет на почки и задерживает жидкость в организме.
Все эффекты ренин – ангиотензин – альдостероновой системы направлены на повышение артериального давления. Главную роль в этом механизме играют почки. Они, по сути, запускают процесс, который в конечном итоге сказывается на их работе.
Депрессорные механизмы регуляции артериального давления. Калликреин — кининовая система
В природе все должно быть уравновешено. И если ренин – ангиотензин — альдостероновая система повышает артериальное давление, значит должен быть механизм, снижающий его. Таким механизмом регуляции АД является калликреин -кининовая система. Опять-таки к ней имеют непосредственное отношение почки и плазма крови. Почки вырабатывают неактивные белки кининогены, которые попадая в кровь активизируются другим белком – калликреином, в результате активные кинины – брадикинин и каллидин. Кинины взаимодействуют с сосудистой стенкой, вызывая выработку веществ, которые стимулируют расширение кровеносных сосудов – оксид азота, простациклин и простагландины. Кроме того, эти вещества стимулируют выделение воды и натрия почками, и снижают синтез гормонов — адреналина и норадреналина. В результате, сосуды расширяются, учащается мочеиспускание, уменьшается объем циркулирующей жидкости, гормоны стресса адреналин и норадреналин прекращают стимулировать выработку ренина почками, и артериальное давление снижается.
Выводы:
Механизм, который возвращает повышенное или пониженное артериальное давление в норму, достаточно сложный. Первыми реагируют рецепторы сердца и кровеносных сосудов, они отправляют сигналы о “неполадке” в мозг, а он моментально принимает решение, запуская целую цепочку реакций, в результате которых изменяется сердцебиение, тонус сосудов, выводится или задерживается жидкость, и давление нормализуется. Учитывая то, что в этом процессе принимает участие чуть ли не весь организм, то иногда очень сложно бывает установить на каком же этапе произошел сбой. В арсенале современной медицины есть различные методы диагностики, но даже они не всегда позволяют разобраться, почему человек вдруг стал гипертоником.
Считается, что к стойкому повышению артериального давления приводит как генетическая предрасположенность, так и образ жизни – стрессы, вредные привычки, питание с большим количеством соли и жиров разрушают наши сосуды и нарушают работу сердца, а ведь именно они и определяют уровень давления. Некоторое время системы регуляции еще могут контролировать этот процесс, а потом происходит стойкое нарушение, которое требует вмешательства медицины.
Берегите сердце и сосуды, и ваше артериальное давление будет в норме!
Источник
Прессорные
– местные
системы ренин-ангиотензин II. Локальные
механизмы способны оказывать длительное
воздействие на резистивные сосуды,
регулируя их просвет, ОПСС и, сл-но, АД.
Ангиотензин 2 оказывает влияние на
баланс ионов Na и воды в организме,
увеличивает реабсорбцию Na в почечных
канальцах. При ограничении потребления
натрия местные ренин-ангиотензиновые
системы играют ведующую роль в поддержании
АД. Альдостерон
–
гормон регуляции АД длительного действия,
в основном поддерживающий баланс ионов
Na и К и воды.
Депрессорные.
Простагландины
–
ненасыщ циклич жирные к-ты, которые
широко представлены в организме человека
и вызывают многообразные физиологич
эффекты. Простагландины синтезируются
в тканях в ответ на разл стимулы. Ведущую
роль играет простациклин, образующийся
в эндотелии и гладкомышечных клетках
кровеносных сосудов. Он циркулирует в
крови, оказывая вазодилатирубщий эффект.
Простагландины расширяют сосуды путем
противодействий вазоконстрикции,
опосредуемой ангиотензином2 и
норадреналином. К влиянию простагландинов
наиболее чувствительны сосуды скелетных
мышц и чревной области, вносящие главный
вклад в формирование ОПСС. Калликреин-кининовая
система подразделяется
на два аппарата – плазменный и почечный.
Калликреин плазмы способствует отщеплению
от кининогена активного сосудорасширяющего
пептида брадикинина. Калликреин-кининовая
система, функционирующая в почках,
существенно отличается от плазменной.
Синтезируемый канальциевым эпителием
кортикальных сегментов нефрона калликреин
поступает в канальцевую жидкость, а
затем в мочу. В рез-те взаимодействия
калликреина с кининогенами образуется
лизил-брадикинин. Повышение концентрации
кининов в сосудах почек вызывает усиление
почечного кровотока, выделения ионов
Na и воды из организма. Допаминергические
депрессорные мех-мы.
Активация допаминовых рецепторов в
окончаниях симпатич нервов вызывает
торможение высвобождения норадреналина
из депо симпатических терминалей,
снижает ЧСС и АД. Депрессорным эффектом
сопровождается и стимуляция допаимновых
нейронов головного мозга. Собственно
сосудистые депрессорные мех-мы. Клетки
эндотелия под влиянием хим раздражителей,
приносимых кровью, или под влиянием
механич раздражения способны выжедять
вещества, действующие на гл мыш клетки
сосудов, вызывая их сокращение или
расслабление. Например, NO. В скелетных
мыщцах в процессе расширения сосудов
участвует и ацетилхолин, воздействующий
через эндотелиальный релаксирующий
фактор.Натрийуретические
пептиды. Так
называемся предсердный натрийуретический
фактор синетзируется не только в сердце,
но и в ткани головного мозга. Он способен
тормозить активацию симпатической
нервной системы, образование ренина в
почках, секрецию альдостерона и
вазопрессина, вазоконстрикцию, задержку
натрия и воды, ограничивает повышение
АД, вызываемое ангиотензинном 2. Даже
при нормальном исходном АД физиологические
концентрации предсердного натрийуретического
фактора увеличивают диурез и натрийурез,
что приводит к снижению АД.
25.
Артериальный пульс, его происхождение,
свойства. Методика пальпации пульса.
Сфигмография. Анализ кривой артериального
пульса. Скорость распространения
пульсовой волны. Артериальным
пульсом называют ритмические колебания
стенки артерии, обусловленные повышением
давления в период систолы. Обнаруживается
на лучевой, височной, наружной артерии
стопы и др. Пульсовая волна обусловлена
волной повышения давления, возник в
аорте в момент изгнания крови из
желудочков. В это время давление в аорте
резко повышается и стенка ее растягивается.
Волна повышенного давления и вызванные
этим растяжением колебания сосудистой
стенки распространяются от аорты до
артериол и капилляров где пульсовая
волна гаснет. Скорость распр-ия пульсовой
волны не зависит от скорости крови и
равна у людей молодого и среднего
возраста при норм АД и эластичности
сосудов в аорте 5,5-8,0 м/с, а в периферических
артериях 6,0-9,5 м/с. С возрастом скорость
увеличивается. Скорость пульсовой волны
определяют посредством чрескожного
доплеровского исследования. Для этого
одновременно регистрируют кровоток в
аорте и в бедренной артерии. Затем
рассчитывают среднее время задержки
пульсовой волны (t) между точками
регистрации за 10 сокращения. Расстояние
D измеряют по пов-ти тела. Скорость равна
D/t. Для детального анализа отдельного
плуьсового колебания производят его
графич регистрацию при помощи сфигмографов,
они преобразуют механич колебания сосуд
стенки в электрич потенциалы, которые
и регистрируют. В сфигмограмме аорты и
крупных артерий различают 2 части –
подъем и спад. Подъем кривой (анакрота)
возникает вследствие повышения АД и
растяжения. В конце систолы, когда
давление начинает падать, происходит
спад пульсовой кривой (катакрота). В тот
момент, когда желудочек начинает
расслабляться, кровь из аорты устремляется
назад к желудочку, давление в аорте
резко снижается и на пульсовой кривой
появляется глубокая выемка – инцизура.
Однако волна крови встречает закрытые
клапаны и создает вторичную, или
дикротическую, волну. Исследование
пульса дает ценную информацию о состоянии
ССС. Позволяет оценить как сам факт
наличия биений сердца, так и ЧСС, ритм.
26.
Объемная скорость кровотока и методы
ее определения. Величина кровотока в
отдельных органах. Объемная
скорость кровотока зависит от развития
сосудистой сети в данном органе и
интенсивности обмена в нем. Щитов. Железа
– 560 мл/мин, почки – 420, печень – 150, сердце
(коронар сосуды) – 85, мозг – 65, кишечник
50, мышцы рук и ног в покое – 2-3. Для
измерения скорости кровотока предложено
несколько методов. Один из совр методов
– ультразвуковой: к артерии на небольшом
расстоянии друг от друга прикладывают
две маленькие пьезоэлектрич пластинки,
которые способны преобразов механич
колебания в электрич и обратно. На первую
пластинку подают электрич напряжение
выс частоты. Оно преобраз в ультразвук
колебания, которые передаются с кровью
на вторую пластинку, воспринимаются ею
и преобразуются в высокочастотные
электрич колебания. Определив как быстро
распростр ультразвук колебания против
тока крови, можно рассчитать скорость
кровотока. Достаточно широкое
распространение получил метод
электромагнитной флоуметрии. Он основан
на принципе электромагнитной индукции.
Сосуд располагают между полюсами
подковообразного магнита. Кровь, являясь
проводящей средой, двигаясь вдоль
сосуда, пересекает магнитное поле и
создают электродвиж силу, которая
направлена перпендикулярно магнитному
полю и движению крови. Величина ЭДС
пропорциональна напряденности поля и
скорости движения в нем крови. Воспринимает
ЭДС датчик, выполненный в виде незамкнутого
кольца, надеваемого на сосуд. Измеряя
ЭДС, определяют скорость движения крови.
Объемную скорость кровотока у человека
можно измерить посредством плетизмографии.
Методика состоит в регистрации изменения
объема органа или части тела, в зав-ти
от кровенаполнения. При плетизмографии
конечность или ее часть заключает в
жесткий герметичный сосуд, соедин с
манометром для измерения малых колебания
давления. В случае изменения кровенаполнения
конечности изменяется ее объем, что
вызывает увеличение иди уменьшение
давления в сосуде, в который помещена
конечность. Давление регистрируется
манометром и записывается в виде
плетизмограммы. Для определения объемной
скорости кровотока в конечности на неск
секунд перывают венозный отток, сжимая
вены. Поскольку приток продолжается, а
оттока нет, увеличение объема соответствует
кол-ву притекающей крови. Такая методика
получила название окклюзионной
плетизмографии.
27.
Движение крови в капиллярах. Артерио-венозные
анастомозы, их значение. Понятие о
микроциркуляции, ее роль в обмене
жидкостью и другими в-вами между кровью
и тканями. Капилляры
представляют собой тончайшие сосуды
диаметром 5-7 мкм, длиной 0,5 -1,1 мм. Эти
сосуды пролегают в межклеточных
пространствах, сообщаясь с клетками
органов и тканей организма посредством
межклеточной жидкости. Суммарная длина
всех капилляров тела человека около
100 000 км. Скорость кровотока в низ
0,5-1 мм/с. В тканях, отличающихся интенсивным
обменом веществ, число капилляров на 1
мм2
поперечного сечение очень велико.
Различают два вида функционирующих
капилляров. Одни из них образуют
кратчайший путь между артериолами и
венулами (магистральные). Другие
представляют собой боковые ответвления
от первых: отходят от артериального
конца магистральный капилляров и впадают
в их венозный конец. Эти боковые
ответвления образуют капиллярные сети.
В некоторых участках тела, например, в
коже, легких и почках, имеются
непосредственные соединения артериол
и венул – артериоло-венулярные анастомозы.
Это наиболее короткий путь между
артериолами и венулами. В обычных
условиях анастомозы закрыты и кровь
проходит через капиллярную сеть. Если
анастомозы открываются, то часть крови
может поступать в вены, минуя капилляры.
Анастомозы играют рольшунтов, регулирующих
капиллярное кровообращение. Примером
этого является изменение капиллярного
кровотока в коже при повышении или
понижении температуры окруж среды.
Анастомозы открываются и устанавливается
ток крови из артериол прямо в вены, что
играет большую роль в процессах
терморегуляции. Микроциркуляция
– собирателньое
понятие. Оно объединяет механизмы
кровотока в мелких сосудах и теснейшим
образом связанный с кровотоком обмен
водой и растворенными в ней газами и
веществами между кровью и тканевой
жидкостью. Через сосудистую систему
за сутки проходит 8-9 тыс. л крови. Через
стенку капилляров профильтровывается
около 20 л ж-ти и 18л реабсорбируется в
кровь. По лимфатич сосудам оттекает
около 2л жидкости. Закономерности,
обусловливающие обмен ж-ти между
капиллярами и тканевыми пространствами,
были описаны Старлингом. Гидростатич
давление крови в капилляра (Ргк) является
основной силой, направл на перемещение
ж-ти из капилляров в ткани. Основной
силой, удерж ж-ть в капилляре, явл-ся
онкотич давл плазмы в капилляре (Рок).
Определенную роль играют также
гидростатическое далвние (Ргт) и онкотич
давление тканевой ж-ти (Рот). На артер
конце капилляра Ргк составляет 30-35
ммртст, а на венозном 15-20. Рок на всем
протяжении остается постянным и
составляет 25 ммртст. Таким образом, на
артериальном конце капилляра осуществл-ся
процесс фильтрации – выхода ж-ти, а на
венозном – реабсорбции. Определенные
коррективы в этот процесс вносит Рот,
равное примерно 4,5 ммртст, которые удерж
ж-ть в тканевых простр-вах, а также отриц
величина Ргт (-3 — -9 ммртст). Следовательно,
объем ж-ти, переход-ий через стенку
капилляра за одну минуту при коэффиц
фильтрации К равен: V=(Ргк+Рот+Ргт-Рок)*К.
Капилляры различ органов отличаются
по своей ультраструктуре, а следовательно
по способости пропускать в тканевую
жидкость белки. Так, 1л лимфы, образующейся
в печени, содержит 60г белка, в миокарде
30г. Белок, проникший в тканевую ж-ть, с
лимфой возвращается в кровь.
28.
Особ-ти движения крови в венах. Венный
пульс. Движение
крови в венах обеспечивает наполнение
полостей сердца во время диастолы. Ввиду
небольшй толщины мышечного слоя стенки
вен гораздо более растяжимы, чем стенки
артерий. Вены явл-ся резервуаром крови
переменной емкости. Давление в венах у
человека можно измерить, вводя в
поверхностную вену полую иглу и соединяя
ее с электроманометорм. Оно равно 5-9
ммртст. В венах грудной полости а также
в яремных венах давление близко к
атмосферному и колеблется в зав-ти от
фазы дыхания. При вдохе, венозное давл
понижается, при выдохе повышается.
Кровяное русло в венозной части шире,
чем в артериальной, в связи с чем скорость
кровотока в енах меньше, чем в артериях.
В периферич венах 6-14 см/с, в полых венах
20-25 см/с. Движение крови в венах происходит
прежде всего вследствие разности
давления крови в мелких и крупных венах,
т.е. в начале и в конце венозной системы.
Однако, существуют дополнит факторы:
сокращение скелетных мышц, присасывающее
действие грудной клетки. Венный
пульс. В
мелких и средних венах пульсовые
колебания отсутствуют. В крупных венах
вблизи сердца отмечаются пульсовые
колебания – венный пульс. Он обусловлен
затруднением притока крови из вен в
сердце во время систолы предсердий и
желудочков. Удобнее всего записывать
пульс яремной вены. На флебограмме
различают три зубца (а, с, v). Зубец а
совпадает с систолой правого предсердия
и обусловл тем, что в момент систолы
предсердия устья полых вен зажимаются
кольцом мышечных волокон, вследствие
чего приток крови в предсердия из вен
временно приостаналивается. Во время
диастолы предсердий доступ в них крови
становится вновь свободным, и в это
время кривая венного пульса круто
снижается. Вскоре на кривой венного
пульса появляется небольшой зубец с.
Он обусловл толчком сонной артерии,
лежащей вблизи яремной вены. После зубца
начинается падение кривой, которое
сменяется зубцом v. Последний обусловл
тем, что к концу систолы желудочков
предсердия наполнены кровью, дальнешее
поступление в них крови невозможно,
происходят застой крови в венах и
растяжение их стенок. После зубца v
набл-ся падение кривой, совпад с диастолой
желудочков и поступл в них крови из
предсердий.
29.
Линейная скорость кровотока. Время
кругооборота крови. Линейная
скрость кровотока V=Q/πR2.
Время полного кругооборота крови –
это время, необходимое для того, чтобы
она прошла через большой и малый круг
кровообращения. Для измерения ВПКК
применяют ряд способов, принцип которых
заключается в том, что в вену вводят
какое-либо безвредное в-во, не встречающееся
обычно в организме, и определяют, через
какой промежуток времени оно появл-ся
в одноименной вене другой стороны.
Скорость кругооборота определяют при
помощи радиоактивного изотопа натрия.
ВПКК у человека составляет в среднем
27 систол сердца. При ЧСС 70-80 в мин
кругооборот крови происходит приблизительно
за 23 с., однако скорость движения крови
по оси сосуда больше чем у его стенок,
поэтому не вся кровь совершает полный
кругооборот так быстро и указанное
время является минимальным. Исследования
показали, что 1/5 ВПКК приходится на
малый круг кровообращения и 4/5 на большой.
31.
Иннервация сосудов. Роль симпатической
нервной системы в регуляции тонуса
сосудов. Вазоконстрикция и вазодилятация.
Понятие об альфа- и бетаадренорецепторах
в сосудах.
Сужение артерий и артериол, снабженных
преимущественно симпатическими
нервами (вазоконстрикция),
было
впервые обнаружено А.П. Вальтером
(1842) в опытах на лягушках, а затем К.
Бернаром (1852) в экспериментах на ухе
кролика. Главными сосудосуживающими
нервами органов брюшной полости являются
симпатические волокна, проходящие в
составе внутренностного нерва. После
перерезки этих нервов кровоток через
сосуды брюшной полости, лишенной
сосудосуживающей симпатической
иннервации, резко увеличивается
вследствие расширения артерий и артериол.
При раздражении внутренност нерва
сосуды желудка и тонкой кишки суживаются.
Симпатические
сосудосуживающие нервы к конечностям
идут в составе спинномозговых смешанных
нервов, а также по стенкам артерий — в
их адвентициальной оболочке. Поскольку
перерезка симпатических нервов вызывает
расширение сосудов той области, которая
иннервируется этими нервами, считают,
что артерии и артериолы находятся под
непрерывным сосудосуживающим влиянием
симпатических нервов.
Чтобы
восстановить нормальный тонус артерий
после перерезки симпатических нервов,
достаточно раздражать их периферические
отрезки электрическими стимулами
частотой 1—2 в 1 с. Увеличение частоты
стимуляции может вызвать сужение
артериальных сосудов.
Сосудорасширяющие
эффекты (вазодилатация)
впервые
обнаружили при раздражении нескольких
нервных веточек, относящихся к
парасимпатическому отделу автономной
нервной системы. Например, раздражение
барабанной струны вызывает расширение
сосудов нижнеподчелюстной и подъязычной
желез и языка, n. cavernosi penis — расширение
сосудов пещеристых тел полового члена.
В
некоторых органах, например в скелетной
мускулатуре, расширение артерий и
артериол происходит при раздражении
симпатических нервов, в составе которых
имеются, кроме вазоконстрикторов, и
вазодилататоры. При этом активация
а-адренорецепторов приводит к констрикции
сосудов. Активация в-адренорецепторов,
наоборот, вызывает вазодилатацию.
Следует заметить, что в-адренорецепторы
обнаружены не во всех органах.
Расширение
сосудов (главным образом кожи) можно
вызвать также раздражением периферических
отрезков задних корешков спинного
мозга, в составе которых проходят
афферентные (чувствительные) волокна.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник