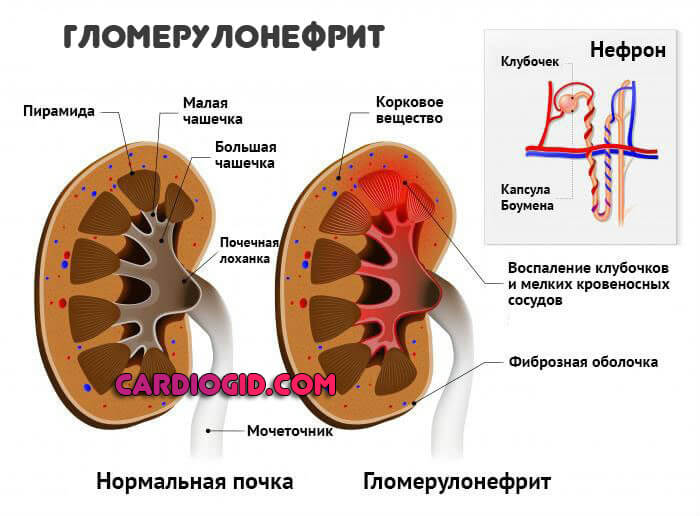
Пониженное давление при заболеваниях поджелудочной железы
По каким причинам наблюдается повышенное давление при панкреатите? Скачки кровяного уровня объясняются пагубным влиянием воспалительного очага в поджелудочной железе на примыкающие к ней жизненно важные органы, в том числе и на сердечно-сосудистую структуру.
Врачи подчеркивают, присутствие воспаления в паренхиматозном органе нарушает нормальную работоспособность сердца и артериальных сосудов. Как именно острый и хронический панкреатит сказывается на состоянии АД, каковы причины развития панкреатической гипертензии и что происходит с организмом при сочетании этих заболеваний можно узнать далее.
Причины развития панкреатической гипертензии
Врачи утверждают, между болезненным паренхиматозным органом и кровяным давлением существует тесная взаимосвязь. Как известно, панкреатит — это воспаление тканей ПЖ, возникающий из-за неправильного оттока ее ферментативных веществ, то есть, когда их выведение крайне низкое либо они вообще не выводятся. Чрезмерное их скопление внутри ПЖ приводит к таким аномалиям:
- Ферменты начинают переваривать ткани железы.
- Наблюдается застой желчи.
- Плохо переваренная пища в кишечнике начинает загнивать.
Среди причин, почему резко изменяется уровень кровяного давления, специалисты называют фазу обострения панкреатита в поджелудочной железе. В некоторых эпизодах, особенно на начальных стадиях развития патологии, наблюдались даже гипертонические приступы.
Формированию гипертонии также способствует шоковое состояние от боли в момент обострения панкреатической болезни. Это еще одна причина того, почему при панкреатите повышается давление. В данной ситуации высокое АД – специфическое реагирование организма на сильную боль. Особенно подобная клиника диагностируется у пожилых людей, имеющих болезни сердца и кровяных сосудов.
В отдельных случаях причиной падения кровяного уровня является большая потеря крови из-за развития внутреннего кровотечения вследствие повреждения тканей железы.
Как панкреатит сказывается на артериальном состоянии
На артериальное давление при воспалении поджелудочной железы воздействует целый ряд факторов, к примеру:
- Тип панкреатита.
- Острая стадия недуга.
- Сопутствующие патологии.
- Возраст пациента.
Кроме этого параметры АД могут колебаться, когда наблюдается:
- Дефицит инсулина.
- Недостаток питательных веществ.
- Сосредоточение токсических продуктов.
Вследствие этих нарушений возникает сильная интоксикация организма и сбой в рабочих функциях пищеварительной системы. Подобные клинические отклонения оказывают серьезное влияние на функциональность важных систем человеческого организма:
- Нервной.
- Вегетативной.
- Лимфатической.
- Сосудисто-кровеносной.
Их совокупность провоцирует серьезные видоизменения в состоянии АД. Как правило, сначала кровяное давление резко ползет вверх, однако спустя незначительное время начинает быстро опускаться и достигает крайне критических параметров, что так же является опасной ситуацией для жизни больного человека.
В острой стадии и при обострении
Может ли повышаться давление при панкреатите острого течения? Как известно, острый приступ панкреатического заболевания сопровождается сильнейшим болевым дискомфортом, вынуждая больного лежать в постели скорчившись. Мучительная боль провоцирует:
- Стремительное увеличение гормонов стресса.
- Повышенную активность вегетативной нервной системы.
При проявлении подобной клиники наблюдается спазм кровяных сосудов, что нарушает течение крови во всем организме. Острому рецидиву панкреатита сопутствует сильная боль, которая локализуется не только в области живота — она часто имеет опоясывающийся характер, а в отдельных случаях начинает нестерпимо болеть даже спина. Интенсивность болезненного дискомфорта настолько велика, что человек может скончаться от шокового состояния.
Психоэмоциональное напряжение от проявляющейся боли и сбой в процессах метаболизма ведет к нарушению механизмов, отвечающих за регуляцию артериального состояния, поэтому давление поднимается.
Правда, данный период болевого шока быстро сменяется последующим, приводящим к резкому понижению кровяного давления. Специалистами он определяется как торпидная фаза шока, которая имеет 3 стадии тяжести.
Рассмотрим более обстоятельно, как поджелудочная влияет на давление при различном течении и форме панкреатита.
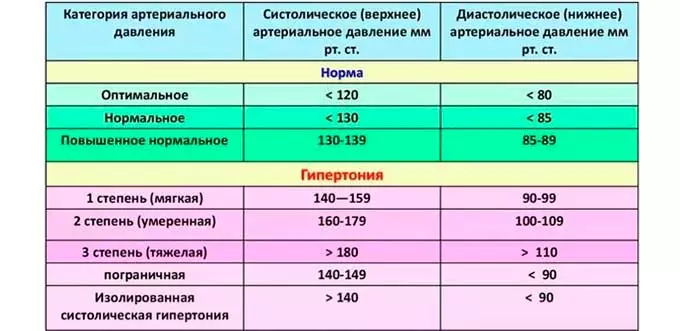
Стадия | Характерная симптоматика | Лечение |
| Первая | Низкий уровень верхнего АД (90-100). Слабость, боль, незначительная заторможенность, уменьшение рефлексов. Учащенное сердцебиение. | Анальгетики (Анальгин, Спазмолгон, Баралгин) и спазмолитики (Но-шпа, Дротаверин, Платифиллин, Папаверин). В стационарных условиях — наркотические анальгетики (Омнопон, Промедол, Морфин гидрохлорида). |
| Вторая | Верхнее АД понижается до 75-90 единиц. Пульс — ускоренный. Дыхание – учащенное, при дефиците кислорода может полуобморочное состояние. | Обезболивающие, сердечные, внутривенные инъекции для поддержания объема жидкости в организме. |
| Третья | АД крайне пониженное (65-70). Сердечный ритм едва различим. Пульсация — низкая. Цвет кожи – бледно синюшный, температура рук и ног низкая (ледяные), почечная и печеночная недостаточность, дыхание – ослабленное. | Применяется терапия, как и при второй стадии, а также введение кислорода посредством подключения дыхательного аппарата. Риск смерти – чрезвычайно высок. |
При хроническом течении и ремиссии
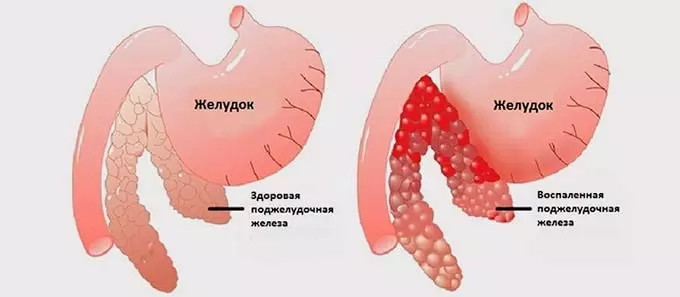
Повышенное либо низкое давление при панкреатите хронического течения во многом зависит от индивидуальных проявлений организма, поэтому могут наблюдаться скачки АД, как в меньшую, так и большую сторону. Однако при хроническом типе болезни уровень давления зачастую существенно повышен, так как ослабленная поджелудочная железа не может полноценно выполнять свои прямые рабочие обязанности.
Воспаленные ткани железы начинают отекать, тем самым сжимая соседние лимфоузлы, окончания нервов, кровеносные сосуды. Отмечается возбуждение вегетативной структуры, что и ведет к повышению АД.
Помимо вырабатывания пищевых ферментов поджелудочная железа производит инсулин, участвующий в расщеплении глюкозы. Из-за дефицита инсулинового гормона начинает развиваться сахарный диабет, который начинает негативно влиять на работоспособность почек. Начинает проявляться диабетическая нефропатия (происходит накопление натрия), при которой задерживается вода в организме, а ее избыточное присутствие провоцирует увеличение объема крови в артериях и росту давления.
Гипотония при обостренном панкреатите хронической формы может быть вызвана и присутствием некоторых недугов, которые развиваются по причине неправильного функционирования паренхиматозного органа и других органов организма человека.
Если АД не соответствует норме, то это может быть спровоцировано:
- Истощением.
- Анемией.
- ВСД.
- Авитаминозами.
- Сахарным диабетом.
- Малокровием.
- Сосудистыми отклонениями.
- Сердечными заболеваниями.
Врачи подчеркивают, гипертония и гипотония при панкреатите – следствие воспаления тканей в ПЖ, поэтому просто понижать либо повышать некорректное давление будет недостаточно. Необходимо ликвидировать первопричину такого состояния – панкреатическую болезнь.
Симптомы скачка кровяного показателя на фоне панкреатической патологии
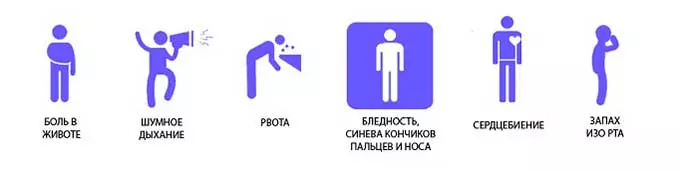
О том, что скачет давление при панкреатите, свидетельствует следующая симптоматика, которую ни в коей мере нельзя игнорировать:
- Повышенная нервозность.
- Чрезмерная слабость.
- Проявление сонливости.
- Снижение остроты зрения.
- Увеличенное потоотделение.
- Появление метеозависимости.
- Сильное головокружение.
- Тошнота и рвота.
- Кровотечение из носа.
- Онемение пальцев рук.
- Чрезмерно холодные конечности.
- Расстройство ЖКТ.
- Шумы в ушах.
- Нарушение работы сердца.
Если причиной повышения АД стал панкреатический недуг, начинают проявляться и другие характерные признаки:
- Низкая эффективность лекарств от давления.
- Зеленый оттенок кожи в области промежности.
- Стремительное ухудшение самочувствия.
- Посинение кожных покровов в зоне поясницы.
Зачастую эти симптомы указывают на внутреннее кровоизлияние, при котором артериальное давление повышается до критических отметок.
Особенности лечебной терапии при сочетании различных состояний
В чем заключается лечение гипертонии при панкреатите, и каковы его терапевтические нюансы? В случае ухудшения самочувствия больного из-за обострения панкреатической болезни, но при этом есть подозрения и на нарушение артериального давления, нужно обратиться к гастроэнтерологу, кардиологу или к терапевту.
Если состояние больного позволяет самостоятельно посетить больницу, лучше срочно вызывать скорую помощь. До ее приезда разрешается:
- Предоставить больному максимальный покой.
- Дать обезболивающее лекарство (Папаверин, Но-шпа).
- Ослабить пояс, воротник для свободного поступления воздуха.
Что делать дальше подскажет врач неотложки, однако при острой клинике пациента могут госпитализировать.
В отношении того, какую болезнь (гипертонию/гипотонию или панкреатит) следует лечить в первую очередь, то при проявлении двух этих патологий их лечение осуществляется одновременно. При этом терапия зависит от особенностей панкреатита и механизма ГБ.
Лечение острого панкреатита с проблемным АД
При острой форме принимаются лечебные меры, направлены не только на основополагающую болезнь, но и на быстрое купирование болезненного синдрома, что поможет предотвратить его переход в шок.
Если не удалось устранить сильную болезненность обычными препаратами:
- Используются наркотические анальгетики.
- Осуществляется дезинтаксикационное вмешательство.
- Выполняется регуляция водно-электролитного равновесия.
- Применяется коррекция кислотно-основного показателя.
Для этого назначаются коллоидные и солевые инъекции, помогающие снять спазм артериальных сосудов, отек тканей ПЖ и соседствующих с ней органов, понижение активности вегетативной нервной системы.
При этом не назначается дополнительное применение таблеток для нормализации АД, так как при остром панкреатите гипертензия быстро сменяется гипотонией.
При остром воспалительном процессе происходит частичное отмирание тканей поджелудочной железы вследствие разрушительного воздействия поджелудочных ферментов. Исходя из степени тяжести заболевания с целью приостановления дальнейшего некроза паренхиматозного органа, врачи рассматривают вопрос о лапароскопическом и хирургическом вмешательстве.
Особенности терапии хронического панкреатита при нарушенном АД
Когда при хроническом панкреатите наблюдается увеличения давления, сбивать его нужно при помощи следующих медикаментозных средств:
- Бета-блокаторы.
- Ингибиторы АПФ.
- Блокаторы кальциевых каналов.
- Сартаны.
- Диуретические средства.
В момент приступа хронического панкреатита рекомендуется:
- Заместительная ферментная терапия.
- Подавление секреторной активности ПЖ.
Если помимо панкреатита и проблем с АД присутствует еще и сахарный диабет, то назначается еще и препараты следующего воздействия:
- Инсулиностимулирующие.
- Сахаропонижающие.
- Гормонозаменяющие.
- Статины (предупреждают образование холестериновых бляшек и скачок АД).
При гипотонии, когда начинает обостряться хронический панкреатит запрещено употребление чая и кофе, особенно на голодный желудок. Подобные напитки раздражают желудочные стенки, тем самым усугубляя состояние болезненной железы.
В случае гипотонического АД показан прием настойки элеутерококка и напитков, приготовленных на основе боярышника, бессмертника и женьшеня. Конкретная доза этих средств, тип приготовления и продолжительность курса устанавливается лечащим доктором. При этом учитывается наличие предполагаемых противопоказаний и совместимость с назначенными лекарствами.
Профилактические меры

Помимо медикаментозного вмешательства пациент должен придерживаться врачебных рекомендаций, имеющих связь с жизненными предпочтениями:
- Вести активный образ жизни.
- Часто гулять на свежем воздухе.
- Пересмотреть питание.
- Соблюдать дневной режим.
- Достаточно отдыхать.
- Заниматься гимнастикой.
Лечебная физкультура поможет укрепить тонус стенок кровяных сосудов и улучшить кровоток.
Ночной отдых не должен быть меньше 10-12 часов. В момент пробуждения нельзя резко вставать с постели, желательно не вставая сделать легкую зарядку, что пойдет только на пользу телу, и поможет избежать внезапного головокружения и потери сознания.
Пациентам-гипертоникам с панкреатитом, склонным к повышению давления необходимо быть предельно осторожными. В первую очередь серьезно подойти к вопросу своего питания, стараться употреблять еду маленькими порциями без соли и приправ, а также избегать негативных эмоциональных нагрузок, своевременно посещать доктора, сдавать нужные анализы и контролировать АД.
Предполагаемый прогноз
При совмещении панкреатита и гипертонии прогноз неутешителен. В первые сутки острого обострения панкреатической патологии риск смертельного исхода достаточно велик из-за болезненного шока. Периодические рецидивы панкреатита существенно ослабляют организм, нарушают электролитное и водно-солевое равновесие. В данной ситуации происходит:
- Отклонение от нормы белковых фракций.
- Повышение активности СОЭ.
- Развитие анемии.
- Возникновение гипопротеинемии.
Наличие этих отклонений негативно сказывается на работоспособности сердечно-сосудистой системы, что может привести к таким осложнениям, как инсульт и инфаркт.
Если в анамнезе имеется еще и сахарный диабет, то клиническая картина усугубляется еще больше, тем самым понижая шансы на выздоровление.
Заключение
Между панкреатической болезнью и артериальным давлением существует тесная взаимосвязь. Обусловлено это отрицательным воздействием воспаленной поджелудочной железы на некоторые органы и системы организма, в частности, на вегетативную нервную и сердечно-сосудистую систему.
Некорректное функционирование ПЖ приводит к кратковременному повышению АД, а затем к его резкому снижению до гипотонических показателей. Подобное состояние является крайне опасным для жизни пациента, поэтому медлить нельзя, необходимо вызывать врачебную помощь.
Загрузка…
Источник
Весь организм человека – это единое целое. Часто одна болезнь влечет за собой другие патологические процессы. При воспалении поджелудочной железы нередко отмечается лабильность артериального давления.
Поэтому на вопрос, может ли повышаться давление при панкреатите, ответ положительный. И показатели крови не только способны возрастать свыше допустимых пределов, что приводит к развитию гипертонии, но и снижаться – возникает гипотония.
АД при панкреатите способно изменяться в зависимости от формы патологии, фазы заболевания, сопутствующих болезней в анамнезе пациента и др. факторов. Воспаление ПЖ сопровождается преобразованиями в вегетативном отделе центральной нервной системы, которые могут оказывать влияния на показатели давления.
Рассмотрим взаимосвязь между воспалительным процессом в ПЖ и артериальным давлением, а также выясним, как влияет острый приступ либо обострение на АД, какие причины приводят к перепадам нагрузки в кровеносных сосудах?
Острая фаза воспалительного процесса представляет определенную опасность. Во-первых, приступ имеет свойство развиваться стремительно, при этом характеризуется различными преобразованиями в работе вегетативного отдела центральной нервной системы, кровеносных сосудов и органов ЖКТ.
Во-вторых, сильный болевой синдром приводит к развитию тяжелого состояния у человека – болевой шок, который нередко становится причиной летального исхода. По статистике острая фаза болезни в 35-40% клинических картин заканчивается смертью. Только незамедлительная медицинская помощь может уберечь от фатальных последствий.
Перепады показателей кровяного давления – это один из признаков болевого шока на фоне воспаления ПЖ. Они провоцируют изменения в гемодинамике, которые выявляются при воспалительном процессе.
В зависимости от выраженности болезненных ощущений и тяжести заболевания, торпидная фаза классифицируется на три уровня. Они обусловлены общим состоянием здоровья пациента, своевременностью и адекватностью медикаментозной помощи.
Пониженное давление при панкреатите – это не только реакция организма на болезненные ощущения, но и вероятный сигнал организма о начале кровотечения на фоне выраженного панкреонекроза.
В последнем случае параметра кровяного напора зависят от массивности потери крови.
Непосвященный человек, далекий от медицины, не увидит никакой взаимосвязи между артериальной гипертензией и панкреатитом. В первом случае речь идет о патологии сердечно сосудистой системы, во втором – пищеварительной. Организм человека – единый, сложный механизм, работа каждого отдельного блока в нем зависит от функциональности другого. Если происходит сбой одной системы – это неизменно скажется на работе другой. Гипертензия при панкреатите именно такой случай.
Артериальное давление – важнейший показатель состояния организма человека, при подозрении на ряд патологий, являющийся основным критерием для постановки диагноза. Повышение или понижение давления может быть сигналом к неотложным действиям, от которых зависит самочувствие пациента, а зачастую и жизнь.
Высокое давление при панкреатите чаще отмечается у людей преклонного возраста, имеющих ряд сопутствующих хронических заболеваний . Но иногда повышается давление при панкреатите у молодых людей под воздействием других факторов.
Воспаленная поджелудочная железа не может полноценно выполнять свои функции, вырабатывать в достаточном количестве вещества, необходимые для переваривания пищи.
Нарушения в организме ведут к серьезным последствиям:
- Из-за дефицита определенного вида ферментов пища не переваривается, задерживается в желудке и верхней части кишечника, начинает бродить и разлагаться, что провоцирует интоксикацию организма. Состояние сравнимо с пищевым отравлением: повышение АД распространенный симптом интоксикации.
- В то время как одни вещества не продуцируются, или продуцируются, но в незначительных количествах, другие наоборот, не расходуются и скапливаются – организм начинает отравляться собственными ферментами, давление скачет.
- Вместе с ферментами для переваривания пищи поджелудочная железа при воспалении прекращает вырабатывать элементы, ответственные за уровень глюкозы в крови. Если концентрация глюкозы не нормализуется длительное время, развивается сахарный диабет. Изменение АД как в большую, так и в меньшую сторону типичное осложнение этой патологии.
В совокупности эти факторы оказывают значительное влияние на показатели давления у пациента, страдающего панкреатитом. Даже если интоксикация не выражается ярко, сильно страдает иммунная система, поражается вегетативная нервная система. Под удар попадают артерии и мелкие кровеносные сосуды.
Гипертония из-за поджелудочной железы вызывает резкое ухудшение самочувствия больного. Симптомы острого приступа воспаления поджелудочной следующие:
- сильный болевой синдром, снять его невозможно обезболивающими таблетками;
- беспрерывная рвота;
- диарея;
- проступание синюшных пятен в области пупка и поясницы.
Не обязательно, но часто наступает болевой шок – это может привести к гибели пациента, если он не получит экстренную медицинскую помощь. Если пострадавший вовремя реагирует на тревожные симптомы и незамедлительно обращается к медикам, фатальных последствий удается избежать.
Нарушения гемодинамики – еще один немаловажный симптом острого панкреатита. Артериальное давление при резком обострении патологии всегда вначале повышается. Но завышенные показатели удерживаются недолго, вскоре они приходят в норму, а затем снижаются.
Стабильно низкое АД при остром воспалении поджелудочной железы называют торпидной фазой. Выделяют три стадии:
- АД понижается до отметок тонометра 100-90. Чтобы компенсировать недостаточное давление в сосудах, организм заставляет сердце проталкивать кровь чаще. Проявляется это умеренной тахикардией на фоне общей заторможенности рефлексов у пациента.
- Если медицинская помощь все еще не поступила, торпоидная фаза при болевом шоке, вызванном острым приступом панкреатита, переходит на вторую стадию. Давление снижается до отметок 90-80 мм. рт. ст. У пациента отмечается учащенное, поверхностное дыхание, бледность кожных покров, конечности леденеют, проступает холодный пот.
- На третьей стадии торпидной фазы происходит резкое ухудшение самочувствия. Артериальное давление не выше 60-70 мм. рт. ст., кожа становится синюшной, отказывают почки, прекращая выделительную функцию. Если немедленно ввести растворы, нормализующие работу сердца и повышающие кровяное давление, купировать сильнейший болевой синдром, жизнь человека можно спасти. Но счет идет на минуты – при отсутствии помощи пациент умирает.
Панкреатит – заболевание поджелудочной железы, характеризующееся нарушением функций органа с недостаточной выработкой ферментов. Гипертония – патологическое состояние, при котором отмечается стойкое повышение артериального давления.
При вялотекущем хроническом панкреатите АД нормальное или пониженное . Но в случае обострения болезни оно резко поднимается , а затем падает.
Если пациенту не предоставляется незамедлительная помощь, давление снижается до критических отметок и может привести к летальному исходу. Так нездоровая поджелудочная железа влияет на давление.
Поджелудочная железа вырабатывает ферменты, переваривающие белки, углеводы и липиды. Нарушение ее функций является причиной возникновения опасных недугов. Данная статья описывает заболевание поджелудочной железы, симптомы и лечение.
Что такое поджелудочная железа (ПЖЖ)? Это орган треугольной формы, расположенный за желудком. Латинское название – панкреас. Морфологически подразделяется на головку, туловище, хвостик. Ее протоки впадают в дуоденальную кишку.
ПЖЖ секретирует панкреатический сок, содержащий перечисленные ниже активные вещества:
- Липаза – расщепляет жиры.
- Трипсин – переваривает белки.
- Амилаза – гидролизует крахмал.
- Лактаза, мальтаза – извлекают энергию из углеводов.
- Инсулин – снижает концентрацию глюкозы крови.
- Глюкагон – повышает уровень сахара.
- Липокаин – регулирует липидный обмен.
Главной причиной панкреатических патологий являются дурные привычки человека. Воспаление поджелудочной возникает преимущественно в результате алкогольной интоксикации.
Помимо указанной выше, существуют другие причины развития панкреатита:
- Холецистит. Желчь, попадая в дуоденум, встречает энзимы, секретируемые субгастральной железой, и активирует их. Ферменты расщепляют поступившие из желудка компоненты пищи. При интенсивном выбросе порции желчи она проникает в панкреас. Энзимы активизируются и, за неимением другого субстрата, переваривают ее ткани.
- Формирование панкреатических конкрементов. Они закупоривают каналы.
- Воспалительные процессы в желудке или дуоденуме. В таком случае в протоки проникает содержимое кишечника, не подвергнутое ферментативной переработке. Инфламмация распространяется на ПЖЖ.
- Гипертония.
- Беременность.
- Сахарный диабет.
- Отравления.
- Переедание.
- Травмы живота.
- Инфекционные заболевания.
- Врожденные аномалии.
Среди заболеваний субгастральной железы выделяют следующие:
- острый и перманентный панкреатит;
- опухоли;
- киста;
- камни.
Неожиданно возникшее воспаление поджелудочной именуют острым панкреатитом. Недуг является следствием алкогольной интоксикации, болезнями желчного пузыря или дуоденума. Блокируется отток секрета через панкреатические каналы, ферменты активизируются и гидролизуют паренхиму.
В теле гландулы формируются очаги воспаления, возникают кровоизлияния, пораженные участки отмирают. При манифестном панкреатите характерны нижеперечисленные клинические симптомы:
- Билатеральные либо опоясывающие боли в подреберных областях.
- Постоянная тошнота.
- Частая регургитация.
- Гипотония.
- Тахикардия.
При остром панкреатите необходима немедленная госпитализация.
Причины возникновения перманентного воспаления в поджелудочной железе такие же, какие присутствуют при манифестном течении недуга.
В некоторых случаях острая фаза переходит в хроническую, отличающуюся длительным протеканием. Помимо этого, причиной панкреатита становятся аномалии кровотока, возникающие у лиц, страдающих атеросклерозом.
Периоды обострений начинаются после приема спиртного, чревоугодия, стрессовых ситуаций. Спазмолитики, а также обезболивающие препараты не всегда помогают.
Кроме признаков, характеризующих острое воспаление поджелудочной, появляются перечисленные ниже дополнительные симптомы:
- Пища переваривается плохо из-за дефицита ферментов.
- Возникает чередование поносов с запорами.
- Недостаток гормонов приводит к росту в крови концентрации глюкозы
Выделяют две разновидности — рак и гормонсекретирущие новообразования.
Причиной возникновения онкологии становится длительное течение перманентного панкреатита. Пациент испытывает мучительные боли, теряет аппетит, стремительно худеет. Дополнительные симптомы зависят от локализации опухоли. Если поражена головка Панкреаса, происходит пережимание желчных каналов.
Холевые кислоты всасываются и разносятся кровотоком ко тканям, придавая им желтый окрас. Когда в онкологический процесс вовлекаются иные части поджелудочной железы, нарушается выработка Инсулина, что приводит к стремительному развитию диабета второго типа.
Гормонсекретирущие опухоли формируются из чрезмерно размножившихся клеток, способных секретировать гормоны. Характерными симптомами является увеличение в крови концентрации панкреатических гормонов.
Патологическая полость формируется в поджелудочной железе либо вблизи нее. Существуют следующие разновидности новообразований:
Обретенные в свою очередь подразделяются на несколько типов:
- Ретенционная. Образуется в результате нарушения оттока секрета. Заполнена слизистой массой.
- Пролиферационная. Характеризуется разрастанием паренхиматозной ткани
- Паразитарная. Возникает при формировании эхинококкозного пузыря.
- Дегенерационная. Образуется в местах разрушения тканей гландулы.
- Мнимая. Образуется как следствие травмы или воспаления. Достигает объема 2 дм3.
Клинические признаки зависят от размеров полости, которая сдавливает соседние органы. Основными симптомами кисты поджелудочной железы являются следующие:
- Боли в краниальной половине живота.
- Истощение.
- Перемежающая лихорадка.
- Диспепсия.
Возникают вследствие нарушения минерального обмена и являются преимущественно карбонатами кальция. Как правило, обнаруживаются случайно при рентгеновском обследовании брюшной полости. Симптомы проявляются сильными абдоминальными болями, отдающими в спину. Они усиливаются через несколько часов после приема пиши.
Симптомы заболевания поджелудочной железы у мужчин характеризуются яркими проявлениями — они неразборчивы в еде, больше курят и злоупотребляют алкоголем, не выдерживают рекомендуемые интервалы между приемами пищи.
Главным признаком является, то, что боли при панкреатите анальгетиками не устраняются. На симптомы болезни поджелудочной железы у женщин требуется обращать повышенное внимание во время беременности.
В это время нельзя принимать лекарства, способные навредить будущему ребенку. Главной причиной обострения панкреатита является сдавливание железы и соседствующих органов увеличивающейся маткой.
О симптомах, возникающих у представителей противоположного пола сообщает таблица.
| Форма | Проявление боли | У кого бывает чаще |
| Острая | Диспепсия, озноб, гипертермия | Немолодые мужчины |
| Хроническая | Опоясывающие боли. Расстройства пищеварения при нарушении диеты | Пожилые женщины |
| Обострение | Частые приступы боли, тошнота, потеря аппетита. | Мужчины, женщины |
Чтобы узнать, воспалилась ли поджелудочная железа, пациента направляют на совокупное обследование, включающее указанные ниже процедуры:
Если установлено, что болит поджелудочная железа, контроль за состоянием пациента, а также наличием у него других болезней осуществляют при помощи лабораторных исследований урины, фекалий, крови, слюны.
В зависимости от клинических симптомов назначают диету и медикаментозное лечение ПЖЖ и сопутствующих заболеваний. Главным условием является соблюдение режима питания. При остром течении показана голодная диета, которая может продолжаться несколько суток. Успех дальнейшего лечения будет зависеть от соблюдения предписаний врача в отношении употребления отдельных продуктов, а также отказа от алкоголя и табачных изделий.
Диета предполагает исключить из рациона или ограничить употребление перечисленных ниже блюд:
- холодных и горячих;
- мясных бульонов;
- копченостей, пряностей, соленостей;
- жареной и жирной еды;
- грибов;
- кислых фруктов;
- мороженого;
- шоколада.
Ели диагностирована киста или опухоль, чем лечить их? Консервативная терапия чаще всего неэффективна, поэтому показано хирургическое лечение. Для улучшения перевариваемости компонентов питания применяют ферментные препараты, выделенные из ПЖЖ здоровых животных, например, панкреатин. Лечение опухолей или кисты осуществляют преимущественно хирургическим путем.
При обострении панкреатита пациента госпитализируют. Если возникают болевые приступы, их снимают при помощи обезболивающих препаратов и спазмолитиков.
В качестве общеукрепляющих средств используют поливитаминные препараты. В периоды частичной ремиссии, при согласии врача, допускается употребление препаратов лекарственных трав.
Главными причинами возникновения панкреатита является неупорядоченное питание и дурные привычки.
Профилактика заболеваний поджелудочной железы состоит в соблюдении грамотно составленного рациона и равномерных интервалов между трапезами.
Не следует злоупотреблять жирной пищей, спиртными напитками, а также курением. При наличии других перманентных заболеваний требуется периодически обследоваться.
Поджелудочная железа играет важную роль в пищеварении. Панкреатит является следствием других заболеваний или возникает в результате неправильного питания и злоупотребления алкоголем. Основные методы лечения – диетотерапия, применение медикаментов, хирургические операции.
Источник