Положение головы при повышенном давлении
Содержание:
- Что делать
- Положение тела
- Первый и второй тип криза
- Препараты для первого типа
- Препараты для второго типа
Что делать
Когда тяжесть состояния больного обусловлена артериальной гипертензией, необходимо неотложно снижать высокое давление, что делать нужно правильно и последовательно. Алгоритм первой помощи, который регламентируется протоколами оказания помощи при повышенном давлении, такой:
- Обеспечение больному оптимального положения тела. Определяется общим состоянием, уровнем сознания, способностью к самостоятельному дыханию и контролю за рвотными массами. Положение обязательно должно быть горизонтальным (лежа).
- Измерить артериальное давление, показатели типа гипертонического криза и других критериев, указывающих на общее состояние (пульс, дыхание, сопутствующие симптомы). На основании этих данных даже в домашних условиях можно судить о степени артериальной гипертезии и дифференцированно подойти к ее купированию.
- Медикаментозная терапия – снижение высокого давления при помощи медикаментов. Требует индивидуального подхода. Это значит, что делать все шаги лечебного комплекса нужно хотя и срочно, но последовательно и только с учетом имеющихся у больного параметров (медикаменты назначаются в зависимости от типа гипертонического криза). Основные препараты, которые часто имеются дома: каптопресс, метопролол, фармадипин, фуросемид, клофелин, эналаприл.
- Вызывается скорая помощь, решается вопрос о целесообразности и возможности транспортировки пациента в кардиологический или стационар терапевтического профиля.

Важно помнить! Высоким артериальным давлением должно считаться такое, цифры которого превышают показатели 140/90 мм.рт.ст. Иногда бывает так, что для некоторых пациентов (чаще дедушки и бабушки) с гипертонической болезнью привычными являются даже более высокие цифры. Гипертонический криз – это состояние, при котором внезапно повысилось привычное для человека нормальное или ˮнормальное высокоеˮ давление. Именно при таких резких перепадах нужно оказать неотложную помощь. В остальных случаях лечение гипертонии должно быть плановым и проводится постоянно!
Что нужно знать о правильном положении тела
Каждый пациент с высоким давлением должен принять то положение, в котором организм находится в состоянии максимального покоя. Этому принципу соответствует положение лежа. Его вариации могут быть такими:
- На спине с приподнятым головным концом и приспущенными ногами, что делать нужно при тех вариантах высокого давления, когда сознание ясное, а общее состояние стабильное;
- Лежа на боку со слегка приподнятым головным концом, что делать целесообразно в тех случаях, когда на фоне криза появляется рвота;
- Лежа на боку со слегка приспущенной головой, что делать правильно у больных с высоким давлением или гипертоническим кризом, осложненным нарушением мозгового кровообращения и нарушением сознания.

Важно помнить! Часто люди, которых резко поднялось давление, не предают этому симптому должного значения и продолжают находится в вертикальном положении, что делать категорически запрещено. На этом фоне артериальная гипертония не только не снижается, но и продолжает возрастать, повышая риск развития грозных осложнений таких, как инфаркт и инсульт!
Что такое первый и второй тип криза
Первая помощь при повышенном давлении определяется с типом гипертонического криза, так как это влияет на то, что нужно будет делать в первую очередь. Выделяют такие разновидности:
- Первый тип повышенного давления. В таком случае состояние ухудшается внезапно, имеется связь с физическим или психо-эмоциональным перенапряжением, отмечается сильное сердцебиение, уровень превышения верхнего (систолического) артериального преобладает над уровнем диастолического (нижнего). Например 180/100;
- Второй тип повышенного давления. Характеризуется постепенным началом и прогрессированием. Клинически проявляется преобладающим ростом цифр диастолического (нижнего) артериального показателя (например 160/120), имеется редкий пульс, кружится голова;
- Повышение смешанного типа. Характеризуется равномерным превышением систолических и диастолических цифр. Часто встречается у пожилых людей из-за наслоения симптомов разных заболеваний.

Препараты первой помощи при повышении давления в результате криза первого типа
Что делать при высоком давлении первого типа? Экстренная медикаментозная помощь включает в себя такое лечение:
- Анаприлин или метопролол;
- Клофелин (выписывается только по рецепту врача). Им должно снижаться высокое давление, которое не сбивается;
- Каптопрес;
- Препараты резерва: эналаприл, липразид, бисопролол. Они являются средствами второй линии и предназначены для снижения гипертонии, которая долго держится на высоком уровне. Начинают действовать лишь через час некоторое время после приема, но продолжительно, что делает их не подходящими для оказания первой помощи;
- Дополнительные средства: успокоительные (барбовал, корвалол, ново-пассит), противорвотные препараты (производные метоклопрамида), когда есть тошнота и рвота, обезболивающие, если болит голова (кетонал). Назначаются при наличии соответствующих симптомов.

Важно помнить! Таблетки для понижения высокого давления принимаются под язык, что делать нужно для того, чтобы достичь быстрого всасывания действующих компонентов препарата в кровь!
Препараты первой помощи при повышении давления в результате криза второго типа
Что делать при высоком давлении второго типа? Медикаментозное лечение в рамках первой помощи предполагает:
- Фуросемид или лазикс. Лучше всего вводить инъекционным способом внутримышечно или внутривенно. Таким образом будет достигнута быстрая доставка препарата к почкам. В крайнем случае могут быть приняты таблетки;
- Фармадипин или нифедипин или амлодипин. Препараты целесообразны при нормальном или сниженном пульсе (менее 60). Их нельзя использовать при тахикардии (более 80-90);
- Каптопресс или эналаприл. Могут быть заменены комбинированными препаратами, содержащими антигипертензивный и мочегонный компоненты: липразид, берлиприл плюс, енап Н;
- Симптоматическое лечение – купирование патологических симптомов, возникших на фоне гипертонического криза (головная боль, рвота, головокружение и пр.).
Важно помнить! Снижение высокой гипертонии должно быть плавным, потому что делать быструю медикаментозную гипотонию нельзя. Оптимально в рамках первой помощи при повышенном давлении снижать его не быстрее, чем на 30% по сравнению с исходными цифрами в течении каждого часа!
Источник

Высоким АД опасно пренебрегать. Грозит развитием осложнений: инсультом, инфарктом. К тому же увеличение уровня давления препровождается головной болью, позывами на рвоту, разбитостью, снижением трудоспособности.
Для гипертоников важно ориентироваться не только в лекарственных средствах, но и вести правильный образ жизни. Пациенты интересуются, можно ли ходить при высоком давлении.
При повышенном АД рекомендуется лежать. Требуется консультация врача. Полезно помнить, что резкий скачок давления при физической активности чреват непредсказуемыми последствиями.
Носовое кровотечение либо обморок – частые спутники гипертонии.
Большинство не задумывается, как лучше лежать в случае приступа при высоком давлении. Правильнее прилечь на диван, поместив подушку под голову. На рабочем месте годится посидеть. Отдых в затемненной, проветренной комнате без постороннего шума способствует снятию головной боли.
Вредна ли физическая активность
Минимум движений: любая нагрузка вредна и небезопасна. Физическая работа увеличивает давление в сосудах и порождает учащенное сердцебиение. Поэтому больному лучше быть в горизонтальной позе и в состоянии покоя. Лежачее положение уравновешивает давление в сосудах различных участков организма.

При артериальной гипертензии предпочтительнее полежать. Перепад давления, который связывается с нервным расстройством, лучше переносить на ногах. Например, при панической атаке рекомендуется ходить.
Большинство больных, страдающих повышенным АД, отмечают при приступах чувство тошноты, мельтешение мошек перед глазами, головокружение. Сложно работать. Чтобы избавиться от неприятных симптомов, пьют прописанные лекарства и стараются прилечь либо посидеть определенное время. Избегают резких телодвижений, не занимаются никакой работой. Ценится расслабление и покой. Спустя пару часов ощущают облегчение и улучшение самочувствия.
Если случился криз
При возникновении гипертонического криза врачи советуют сидеть, а не лежать. Гипотензивные медпрепараты способны вызвать инсульт. Из-за быстрого падения кровотока к мозгу наступает гипоксия, провоцируя инсульт на фоне 140 мм. рт.ст. Потенциальную опасность представляют:
- клофелин;
- нифедипин;
- адельфан;
- фармадипин;
- капропрес.

Их применение возможно в минимальной дозировке: разделение на 3 либо 4 половинки и прием за временной промежуток от 6 до 8 часов.
Медики предупреждают, если человек лежит, то происходит дисбаланс притока и оттока венозной крови. Возникновение полнокровия приводит к отеку головного мозга. Если давление повышается, выручит комфортное кресло. Вдобавок потребуется расправить позвоночник, расположить удобно голову и опереться на подлокотники.
Далее следует успокоиться, приняв классические лекарства:
- корвалол;
- корвалтабы;
- корвалменты.
Чтобы оттянуть от мозга кровь, впору местные раздражители:
- перцовый лейкопластырь;
- горчичник в область затылка;
- горячая ванночка для ступней с горчицей на полчаса;
- брусничный чай или клюквенный морс, что обладают мочегонным эффектом.

Напоследок принимают медикаменты, постепенно снижающие АД. Это бывают инъекции внутримышечно либо таблетки:
- но-шпа (дротаверин);
- дибазол;
- папаверин;
- диуретики: лазикс, фуросемид.
Итак, при высоком давлении принимают лекарственное средство, назначенное врачом, и спокойно посидеть или полежать. Физическая активность не уместна.

Гипертония, к сожалению, всегда приводит к инфаркту или инсульту и смерти. Только постоянный прием гипотензивных лекарств мог позволить человеку жить.
Китайская медицина научилась чистить сосуды от…
Читать полностью
Была ли статья полезной?
Оцените материал по пятибальной шкале!
Если у вас остались вопросы или вы хотите поделиться своим мнением, опытом — напишите комментарий ниже.
Источник
 Кровяное давление может быть повышенным либо пониженным – все зависит от возраста человека, его индивидуальных особенностей, пола, веса и других параметров. Пониженное давление не опасно для здоровья человека в такой мере, как повышенное, которое нередко осложняется инсультами и инфарктами. Низкое давление считается нормальным явлением, если человек при этом чувствует себя нормально. Но такие симптомы, как сердцебиение, внезапная слабость, боли в сердце и головокружение, могут быть признаками резкого понижения давления, что может даже угрожать здоровью. Поэтому во время внезапного повышения или понижения кровяного давления должна быть оказана своевременная первая помощь.
Кровяное давление может быть повышенным либо пониженным – все зависит от возраста человека, его индивидуальных особенностей, пола, веса и других параметров. Пониженное давление не опасно для здоровья человека в такой мере, как повышенное, которое нередко осложняется инсультами и инфарктами. Низкое давление считается нормальным явлением, если человек при этом чувствует себя нормально. Но такие симптомы, как сердцебиение, внезапная слабость, боли в сердце и головокружение, могут быть признаками резкого понижения давления, что может даже угрожать здоровью. Поэтому во время внезапного повышения или понижения кровяного давления должна быть оказана своевременная первая помощь.
Первая помощь при высоком давлении
 Прежде всего, следует вызвать бригаду «скорой помощи». Больного необходимо успокоить и уложить в постель, затем открыть окна. Важно соблюдать постельный режим, но иногда больным бывает лучше в сидячем положении.
Прежде всего, следует вызвать бригаду «скорой помощи». Больного необходимо успокоить и уложить в постель, затем открыть окна. Важно соблюдать постельный режим, но иногда больным бывает лучше в сидячем положении.
До приезда врачей необходимо сделать горячую ножную ванну или поставить горчичник на затылок и икроножные мышцы для оттока крови к ногам. Если повышение давления вызвало боли в области сердца, больному можно дать нитроглицерин или валидол под язык. Для снижения артериального давления под язык также можно положить такие препараты, как капотен, коринфар, клофелин, фуросемид, лабетолол. Если больной находится в возбужденном состоянии, ему следует дать седативные препараты – феназепам, реланиум, элениум.
Оказывая первую помощь при высоком давлении, следует знать, что кровяное давление должно понижаться постепенно, приблизительно в течение часа, без резких скачков, примерно на 25-30 мм рт.ст. Дальнейшая помощь при повышенном давлении оказывается только врачами.
И помните, что немаловажную роль при оказании первой помощи играет психологическая поддержка родственников и близких, которым ни в коем случае нельзя впадать в панику.
Первая помощь при низком давлении
 При резком понижении давления пострадавшему также важно правильно и своевременно оказать первую помощь.
При резком понижении давления пострадавшему также важно правильно и своевременно оказать первую помощь.
Причин у низкого давления намного больше, чем у повышенного. К примеру, это может быть внутреннее кровотечение. И если, оказывая первую помощь, начать поднимать кровяное давление, потеря крови от этого только ускорится. А при другой причине пониженного давления – резком падении уровня глюкозы в крови – можно бесконечно с помощью медикаментов сужать сосуды, однако от проблемы это не избавит. Поэтому, во-первых, следует убедиться, что больной не диабетик (изо рта нет запаха ацетона, в документах отсутствует специальная карточка) и у него нет травмы либо ранения, которые могли бы стать причиной внутреннего кровотечения (один из первых симптомов – липкий холодный пот).
Оказывая первую помощь при резком снижении давления, уложите больного на кровать, под голени подложите одеяло или подушку – ноги пострадавшего должны располагаться чуть выше головы. Расстегните тесную одежду больного и приоткройте окно.
Затем измерьте кровяное давление и запишите время и показания тонометра. В течение первого часа контролируйте артериальное давление каждые 15 минут, потом интервал можно увеличить до получаса–часа.
Больному можно дать черный крепкий сладкий горячий чай с добавлением 15 капель настойки женьшеня, элеутерококка, заманихи, родиолы розовой, аралии, пантокрина.
Согрейте пострадавшего, укрыв его теплым одеялом, так как понижение кровяного давления сопровождается падением температуры тела на 1-2С.
Если давление продолжает неуклонно снижаться, больной теряет сознание – срочно вызывайте бригаду «скорой помощи». Если состояние улучшается, можно вызвать участкового терапевта.
Важные рекомендации:
- больному не следует давать препараты для повышения давления, а также крепкий кофе, так как он вызывает учащение пульса, а сердце в данной ситуации следует поддержать.
- нельзя предлагать ему алкоголь, так как он расширяет периферические сосуды, в них направляется кровь, а ее и так не хватает.
- больной не должен делать резких наклонов и приседаний, так как внезапный прилив крови к мышцам способен привести к потере сознания.
Источник
Âñåì ïðèâåò! Ïðèíîøó èçâèíåíèÿ ïåðåä ïîäïèñ÷èêàìè çà äîëãèé ïåðåðûâ, íå áûëî ñâîáîäíîãî âðåìåíè, íàäåþñü â ñìîãó ÷àøå äåëàòü ïîñòû. Ñåãîäíÿ ÿ õî÷ó çàòðîíóòü î÷åíü âàæíóþ òåìó — óïðàæíåíèÿ ïîäíèìàþùèå äàâëåíèå. Ñðàçó õî÷ó ñêàçàòü òåìà ýòà âåñüìà îáøèðíàÿ è ñëîæíàÿ, ñïèñîê ðåêîìåíäóåìûõ è íå ðåêîìåíäóåìûõ óïðàæíåíèé è íàãðóçîê äëÿ ðàçëè÷íûõ çàáîëåâàíèé âåñüìà ðàçíîîáðàçåí è èíäèâèäóàëåí (â çàâèñèìîñòè îò áîëåçíè), ïîýòîìó ïðè íàëè÷èè êàêèõ ëèáî ïðîáëåì ñî çäîðîâüåì â ýòîé îáëàñòè îáÿçàòåëüíî ïðåäâàðèòåëüíî ïðîêîíñóëüòèðóéòåñü ñ âðà÷îì. Ìîé ïîñò ïðåäëàãàåò ðàññêàçàòü èñêëþ÷èòåëüíî îñíîâíûå ìîìåíòû.
Èíôîðìàöèÿ â ïîñòå èñêëþ÷èòåëüíî ïîçíàâàòåëüíàÿ. Àâòîð íå íåñåò îòâåòñòâåííîñòè çà âðåä çäîðîâüþ. Îáÿçàòåëüíî ïðåäâàðèòåëüíî ïðîêîíñóëüòèðóéòåñü ó ñïåöèàëèñòà, èìåþòñÿ ïðîòèâîïîêàçàíèÿ.
Êðîâÿíîå äàâëåíèå ýòî äàâëåíèå êîòîðîå êðîâü îêàçûâàåò íà ñòåíêè êðîâåíîñíûõ ñîñóäîâ, èëè, ïî-äðóãîìó ãîâîðÿ, ïðåâûøåíèå äàâëåíèÿ æèäêîñòè â êðîâåíîñíîé ñèñòåìå íàä àòìîñôåðíûì (ññûëêà). Íîðìàëüíûì äàâëåíèåì ñ÷èòàòüñÿ 120/80 è áëèçêèå ê ýòîìó çíà÷åíèÿ.

Ïðè êàêèõ áîëåçíÿõ îñîáåííî ìîæåò áûòü îïàñíû óïðàæíåíèÿ ïîäíèìàþùèå äàâëåíèå:
— Ñåðäå÷íî-ñîñóäèñòûå çàáîëåâàíèÿ
— Ãèïåðòîíèÿ, à òàêæå ãèïîòîíèÿ
— Ïîâûøåííîå âíóòðè÷åðåïíîå äàâëåíèå (Â×Ä)
— Áëèçîðóêîñòü, ãëàóêîìà
è ýòîò ñïèñîê äàëåêî íå ïîëíûé..
Åñëè Âû èìååòå îäíî èç ýòèõ çàáîëåâàíèé, òî óïðàæíåíèé ïîâûøàþùèõ äàâëåíèå íåîáõîäèìî èçáåãàòü. Ðåçêîå èçìåíåíèå äàâëåíèÿ ïðè äàííûõ çàáîëåâàíèÿõ âåñüìà îïàñíî, âïëîòü äî ñìåðòè!

Õîòåëîñü áû íåìíîãî ïîäðîáíåå ïîãîâîðèòü î áîëåçíÿõ.
Ñ ñåðäå÷íî-ñîñóäèñòûìè äóìàþ âñå ïîíÿòíî — íàãðóçêà è óïðàæíåíèÿ äîëæíû ïîäáèðàòüñÿ ñòðîãî èíäèâèäóàëüíî ëå÷àùèì âðà÷îì, è åñòåñòâåííî îíè äîëæíû ïðåäåëüíî àêêóðàòíûìè è ëåãêèìè (íàïðèìåð âðà÷ îïðåäåëÿåò ìàêñèìàëüíî äîïóñòèìîå ×ÑÑ). Êàê Âû ïîíèìàåòå ñ ñåðäöåì è ñîñóäàìè øóòèòü íåëüçÿ, ýòè áîëåçíè — îäíà èç ñàìûõ ÷àñòûõ ïðè÷èí ñìåðòè. Îãðàíè÷åíèé ïðè äàííûõ çàáîëåâàíèÿõ î÷åíü ìíîãî, è íåîáõîäèìà èíäèâèäóàëüíàÿ êîíñóëüòàöèÿ ó âðà÷à, ïëþñ î÷åíü ÷àñòî ñàìè òðåíèðîâêè äîëæíû ïðîõîäèòü ïîä êîíòðîëåì âðà÷à. Íàãðóçêà äîëæíû áûòü î÷åíü àêêóðàòíîé, ïðè íàëè÷èè äàííûõ çàáîëåâàíèé îáÿçàòåëüíî ïðîêîíñóëüòèðóéòåñü ñî ñïåöèàëèñòîì!
Ïîìèìî âñåõ óïðàæíåíèé ïîâûøàþùèõ äàâëåíèå âðà÷ ìîæåò çàïðåòèòü äîñòàòî÷íî áîëüøîå êîëè÷åñòâî äðóãèõ âèäîâ òðåíèðîâîê. Íàïðèìåð, ïðè çàáîëåâàíèÿõ êëàïàííîãî àïïàðàòà ñåðäöà, ïîìèìî ëþáûõ óïðàæíåíèé ïîâûøàþùèõ äàâëåíèå, êàòåãîðè÷åñêè çàïðåùåíû èãðîâûå âèäû ñïîðòà (ôóòáîë, âîëåéáîë, òåííèñ è ò.ä.) ïîñêîëüêó íàãðóçêà â íèõ èäåò íå â ïîñòîÿííîì òåìïå, à â ðâàíîì, îíà ÐÅÇÊÎ ìåíÿåòñÿ — íàïðèìåð ÷åëîâåê ñòîèò, æäåò ïîäà÷ó, à ïîòîì áûñòðî áåæèò çà ìÿ÷èêîì (÷òî âåñüìà îïàñíî â äàííîì ñëó÷àå). Åùå ïðè ïîäîáíûõ çàáîëåâàíèÿõ ðàçìèíêà è çàìèíêà äîëæíû áûòü âåñüìà äîëãèìè ïî âðåìåíè, è åñòåñòâåííî ïðåäåëüíî ëåãêèìè.

Òàêæå î÷åíü àêêóðàòíî íóæíî îòíîñèòüñÿ ê èçìåíåíèþ òåìïåðàòóðû — íåëüçÿ ëåçòü â õîëîäíûé äóø ïîñëå òðåíèðîâêè, èëè êîãäà íà óëèöå ïðîõëàäíî íàäî îäåâàòüñÿ òåïëî ïî ïîãîäå è ò.ä.  æàðó òàêæå íå ïðîñòî — òðåíèðîâêà äîëæíà áûòü î÷åíü àêêóðàòíîé, ïëþñ íåîáõîäèìî ïèòü âîäó, ïîñêîëüêó áîëüøàÿ ïîòåðÿ âëàãè îðãàíèçìîì âûçûâàåò íàðóøåíèå âîäíîãî áàëàíñà. Ìåæäó óïðàæíåíèÿìè íóæåí àêòèâíûé îòäûõ (òî åñòü íå ñòîÿòü, ñàäèòüñÿ, ëîæèòüñÿ, à ïîõîäèòü, ñëåãêà ðàçìÿòüñÿ ðóêàìè è ò.ä.).
Åñëè íå ãîâîðèòü èìåííî î ôèòíåñå, à ïðîñòî î çäîðîâîì îáðàçå æèçíè, òî ðàçðåøåííàÿ âðà÷îì ôèçè÷åñêàÿ àêòèâíîñòü, ïðè äàííûõ çàáîëåâàíèÿõ óëó÷øàåò ñàìî÷óâñòâèå. Òàêæå âàæåí â öåëîì çäîðîâûé îáðàç æèçíè, ïðàâèëüíîå ïèòàíèå (ïëþñ ìåíüøå ñîëè), èñêëþ÷åíèå âðåäíûõ ïðèâû÷åê, à òàêæå ñòàðàòüñÿ èçáåãàòü ñòðåññîâ (íàïðèìåð âðåäíà ðàáîòà â íî÷ü, à òåì áîëåå ÷åðåäóþùàÿñÿ äåíü/íî÷ü). Âîîáùåì ðåêîìåíäàöèé î÷åíü ìíîãî îíè ñòðîãî èíäèâèäóàëüíû, è äàòü èõ ìîæåò òîëüêî ëå÷àùèé âðà÷. Ïîñëåäíèå ñîâåòû ïðî àêòèâíûé îòäûõ ÿ áû êñòàòè ðåêîìåíäîâàëà è äëÿ âñåõ.
Íó è íàêîíåö, åñëè Âû çàìå÷àåòå, ÷òî ó Âàñ: ñèëüíî ïîâûøàåòñÿ ×ÑÑ ïðè ìèíèìàëüíûõ íàãðóçêàõ (íàïðèìåð ïðîñòî ïðè õîäüáå), íà÷àëè ïîÿâëÿòüñÿ îòåêè, Âû ÷óâñòâóåòå áîëü â ãðóäè, îäûøêó, ãîëîâîêðóæåíèÿ — åñëè ó Âàñ åñòü ÷òî-òî èç ïåðå÷èñëåííîãî, ýòî ïîâîä ñðî÷íî îáðàòèòüñÿ â ìåäó÷ðåæäåíèå è ïðîâåðèòü ñåðäå÷íî-ñîñóäèñòóþ ñèñòåìó.

Ãèïåðòîíèÿ — òî åñòü äàâëåíèå ðàâíîå èëè âûøå 140/90. Òàêæå îïàñíî è ïîíèæåííîå äàâëåíèå ãèïîòîíèÿ (âïðî÷åì îíî ìîæåò áûòü âàðèàíòîì íîðìû â íåêîòîðûõ ñëó÷àÿõ, íàïðèìåð ó ïðîôåññèîíàëüíûõ ñïîðòñìåíîâ). Ïðè äàííîì çàáîëåâàíèè àêòóàëüíû è ìíîãèå âåùè ïðè çàáîëåâàíèè ñåðäöà è ñîñóäîâ íàïèñàííûå â àáçàöå âûøå, è ñîîòâåòñòâåííî íåîáõîäèìî èçáåãàòü âñåãî ÷òî ìîæåò ñèëüíî èçìåíèòü äàâëåíèå. Ïîâûøåííîå äàâëåíèå áûâàåò îò ðàçíûõ çàáîëåâàíèé — îò ñîñóäèñòûõ ïðîáëåì, äî çàáîëåâàíèé ðàçíûõ îðãàíîâ. Äëÿ ïðîôèëàêòèêè îñëîæíåíèé î÷åíü âàæíûì ÿâëÿåòñÿ ïîñòîÿííûé ïðèåì âûïèñàííûõ âðà÷îì ëåêàðñòâ, (îáÿçàòåëüíî ïðåäïîëàãàþùèé èõ ïîñòîÿííîå ïðèìåíåíèå, à íå òîëüêî êîãäà ñòàëî ïëîõî, ïîñêîëüêó ïðè ïîñòîÿííûõ ïîäúåìàõ ñêà÷êàõ ÀÄ ñîñóäû ïîðòÿòñÿ). Ïðè ýòîì âàæíî óòî÷íèòü ó âðà÷à, òî÷íûå ïàðàìåòðû è äàâëåíèå è ×ÑÑ âî âðåìÿ òðåíèðîâêè, ïîñêîëüêó íà íèõ ñóùåñòâåííî âëèÿþò ëåêàðñòâà. Ïåðåä òðåíèðîâêîé è ïîñëå íåå íåîáõîäèìî äàâëåíèå èçìåðèòü. Ñîîòâåòñòâåííî â çàíÿòèÿõ íå äîëæíî áûòü íè÷åãî, ñïîñîáíîãî ñèëüíî èçìåíèòü äàâëåíèå.
×òî êàñàåòñÿ ñàìèõ òðåíèðîâîê, ïðè äàííîì çàáîëåâàíèè âðà÷ ìîæåò ïîñîâåòîâàòü ëåãêèå êàðäèîòðåíèðîâêè, êîòîðûå ìîãóò óëó÷øèòü ñîñòîÿíèå — áåã òðóñöîé, âåëîòðåíàæåð, âåëîñèïåä, ïëàâàíèå, òðåíèðîâêè â ôèòíåñ êëóáå â ñëàáîì òåìïå ñ ìàëûìè âåñàìè (è àêòèâíûì îòäûõîì) è ò.ä. Òàêæå, êàê è ó ëþäåé ñ çàáîëåâàíèåì ñåðäöà è ñîñóäîâ, â òÿæåëûõ ñëó÷àÿõ áîëåçíè, òðåíèðîâêè íåîáõîäèìî ïðîâîäèòü ïîä êîíòðîëåì âðà÷à. Îáÿçàòåëüíî ïðåäâàðèòåëüíî ïðîêîíñóëüòèðóéòåñü ñî ñïåöèàëèñòîì.

Áëèçîðóêîñòü, ãëàóêîìà è äðóãèå çàáîëåâàíèÿ ãëàç. Îáû÷íî åñëè ó ÷åëîâåêà áëèçîðóêîñòü íèêòî â òîì ÷èñëå ñàì ÷åëîâåê íå ñ÷èòàåò ýòî çà áîëåçíü — íàäåë ëèíçû, èëè ñäåëàë êîððåêöèþ çðåíèÿ è âïåðåä íà òðåíèðîâêó, íå äóìàÿ íå î êàêèõ îãðàíè÷åíèÿõ. Íî ýòî î÷åíü ñåðüåçíàÿ ÎØÈÁÊÀ! Åñëè Âû êàê-òî ïîäêîððåêòèðîâàëè çðåíèå (íå âàæíî ëèíçû, î÷êè, îïåðàöèÿ) ýòî ñîâñåì íå çíà÷èò ÷òî òåïåðü Âû çäîðîâû, äàæå åñëè çðåíèå ñòàáèëüíî äåðæàòüñÿ íå ïàäàåò, è âîîáùå íè÷åãî íå áåñïîêîèò!
Ïðè áëèçîðóêîñòè ôîðìà ãëàçà ñòàíîâèòüñÿ íåìíîãî îâàëüíîé — âûòÿíóòîé â äëèíó, è èçîáðàæåíèå ôîêóñèðåòüñÿ äàëüøå, ÷åì íåîáõîäèìî (ññûëêà). À òåïåðü ïðåäñòàâüòå ÷òî ìîæåò ïðîèçîéòè åñëè â áëèçîðóêèõ ãëàçàõ ïîâûøàåòñÿ äàâëåíèå (âåäü äàâëåíèå ìîæåò ïîâûøàòüñÿ è â ãëàçó è â ÷åðåïå è áðþøíîé ïîëîñòè) — âîçìîæíî îòñëîåíèå ñåò÷àòêè!
Ïîýòîìó ïðè ëþáûõ çàáîëåâàíèÿõ ãëàçà â òîì ÷èñëå íåîáõîäèìî èçáåãàòü âñåõ óïðàæíåíèé, êîòîðûå ìîãóò ïîâûñèòü äàâëåíèå. Îáÿçàòåëüíî ïðåäâàðèòåëüíî ïðîéäèòå êîíñóëüòàöèþ ó îôòàëüìîëîãà, ïðè÷åì âðà÷ó íåîáõîäèìî â òîì ÷èñëå ïðîâåðèòü ãëàçíîå äíî.

Íåáîëüøîå îòñòóïëåíèå îò òåìû.
ß íå âêëþ÷èëà â ñïèñîê çàáîëåâàíèé åùå íåñêîëüêî. Îíè â ñïèñîê íå âîøëè, ïîñêîëüêó ïðè òàêèõ áîëåçíÿõ ïðîòèâîïîêàçàíû íå âñå óïðàæíåíèÿ ïîäíèìàþùèå äàâëåíèå, à ëèøü ÷àñòü. Èòàê ïðè áîëåçíÿõ îðãàíîâ áðþøíîé ïîëîñòè (ãåìîððîé, ïðîñòàòèò, ãðûæè áðþøíîé ñòåíêè, è ò.ä. ) êðàéíå îïàñíî (èç ñïèñêà îñíîâíûõ óïðàæíåíèé êîòîðûé áóäåò íèæå) íàòóæèâàíèå, çàäåðæêà äûõàíèÿ. Íàïðèìåð, ïðè çàíÿòèÿõ ñî øòàíãîé, êîãäà àòëåò äåëàåò âäîõ, îí çàäåðæèâàåò äûõàíèå è êàê áû âòÿãèâàåò æèâîò, ÷òî ïîçâîëÿò ñ áîëüøèì âåñîì ëó÷øå óäåðæèâàòü ïîÿñíèöó îò ñãèáàíèÿ — íî ïðè ýòîì ïîâûøàåòñÿ äàâëåíèå â áðþøíîé ïîëîñòè, (òî æå ñàìîå ïðîèñõîäèò è ïðè èñïîëüçîâàíèè ïîÿñà).
Ïðè äðóãîì çàáîëåâàíèè — âàðèêîçå — îñîáåííî îïàñíà äîëãàÿ ñòàòè÷åñêàÿ íàãðóçêà, ïîñêîëüêó óõóäøàåò îòòîê êðîâè(è ëþáûå äðóãèå óïðàæíåíèÿ óõóäøàþùèå âåíîçíûé êðîâîòîê), à òàêæå çàïðåùåííà óäàðíàÿ íàãðóçêà (íàïðèìåð áåã, ïðûæêè — ýòî ðèñê òðîìáîâ). Ïðîêîíñóëüòèðóéòåñü ó ôëåáîëîãà îòíîñèòåëüíî äðóãèõ îãðàíè÷åíèé, à òàêæå ïî ïðèîáðåòåíèþ ïðîòèâîâàðèêîçíîãî òðèêîòàæà (ïîìîãàåò ïðè òðåíèðîâêàõ), è â êîíöå ïîäõîäîâ è çàíÿòèÿ ðåêîìåíäóåòñÿ óïðàæíåíèÿ âîññòàíàâëèâàþùèå êðîâîòîê â íîãàõ.

Èòàê — ÷òî æå ýòî çà óïðàæíåíèÿ ñïîñîáíûå ïîäíÿòü äàâëåíèå:
ÎÑÍÎÂÍÛÅ ÎÏÀÑÍÛÅ ÓÏÐÀÆÍÅÍÈß ÈÇÌÅÍßÞÙÈÅ ÄÀÂËÅÍÈÅ
— Ïîäúåì áîëüøèõ âåñîâ
— Âûñîêîèíòåíñèâíûå òðåíèðîâêè
— Ïîëîæåíèå âíèç ãîëîâîé (ãäå ãîëîâà íàõîäèòüñÿ íèæå óðîâíÿ ñåðäöà, èëè íàä ãîëîâîé ïîäíÿòû òàç è íîãè)
— Ðåçêîå èçìåíåíèå ïîëîæåíèÿ òåëà, íàïðèìåð ëåæà — ñòîÿ (âîçìîæíî ðåçêîå ïàäåíèå ÀÄ)
— Çàäåðæêà äûõàíèÿ, íàòóæèâàíèå (ìàíåâð Âàëüñàëüâû)
— Ñòàòè÷åñêèå óïðàæíåíèÿ (òî åñòü êîãäà ìûøöà ñîêðàùàåòñÿ, à äâèæåíèÿ íåò, íàïðèìåð Âû óäåðæèâàåòå êàêîå-òî ïîëîæåíèå òåëà â òå÷åíèè íåñêîëüêèõ ìèíóò)
×òî áû ëó÷øå ïîíÿòü êàê âñå ýòî ðàáîòàåò, ïðåäëàãàþ ÷óòü îòâëå÷üñÿ â ñòðîíó ôèçèîëîãèè.
Ñóùåñòâóåò òàêàÿ âåùü êàê âåíîçíûé âîçâðàò êðîâè â ñåðäöå. Ãðóáî ãîâîðÿ íàøè êðóïíûå ñîñóäû íàçûâàþòñÿ àðòåðèè è âåíû.  àðòåðèÿõ èäåò êðîâü íàñûùåííàÿ êèñëîðîäîì, ïî âåíàì óæå áåç êèñëîðîäà, êèñëîðîä áûë îòäàí êëåòêàì (ÿ â äåòàëè âäàâàòüñÿ íå áóäó). Íî åñòü è åùå îäíî îòëè÷èå, â àðòåðèÿõ êðîâü òå÷åò ïîä ñèëîé òÿæåñòè âíèç è îò ïåðâîíà÷àëüíîãî «ïèíêà» èç ñåðäöà. À âîò âåíàõ êðîâü âûíóæäåííà äâèãàòüñÿ ÏÐÎÒÈ ñèëû òÿæåñòè (êñòàòè ïîýòîìó áåç îòñóòñòâèÿ ïðèòÿæåíèÿ êîñìîíàâòû ñòðàäàþò îò îòåêîâ). Êàê æå êðîâü ìîæåò âîçâðàòèòüñÿ? Äëÿ ýòîãî ó âåí åñòü ñïåöèàëüíûå ìåõàíèçìû:
— Êëàïàíû
— Äûõàíèå
— Ìûøå÷íûé íàñîñ
Òî åñòü êîãäà Âû äåëàåòå âäîõ, ñòîÿ èëè ñèäÿ, èçìåíÿþùèåñÿ äàâëåíèå â áðþøíîé ïîëîñòè ïîìîãàåò ïîäíÿòü êðîâü îò íîã ââåðõ, âîçâðàòèòü ê ñåðäöó (Óèëìîð Äæ.Õ., Êîñòèëë Ä.Ë. Ôèçèîëîãèÿ ñïîðòà).
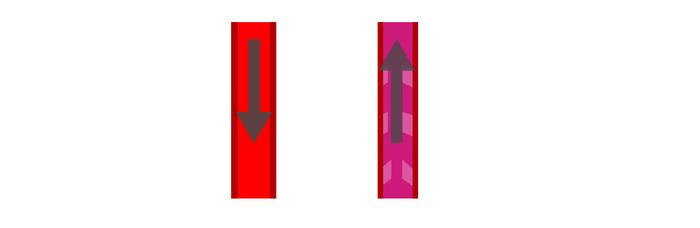
Ñëåâà — àðòåðèÿ, ñïðàâà — âåíà.
Ñëåäóþùèé ìåõàíèçì — ýòî ïîìîùü ìûøö — ëåæàùèå ðÿäîì ñ âåíàìè ìûøöû, êîãäà ìûøöû ñîêðàùàþòñÿ, ïðîèñõîäèò äâèæåíèå, òî ýòî âîçäåéñòâóåò íà ñîñóäû ïîìîãàåò êðîâè ïîäíèìàòüñÿ ââåðõ. À êëàïàíû â âåíàõ ñîîòâåòñòâåííî ïðåïÿòñòâóþò îáðàòíîìó òîêó êðîâè. Äóìàþ, òåïåðü ÷àñòü ñïèñêà âûøåïðèâåäåííûõ óïðàæíåíèé ñòàëà áîëåå ïîíÿòíîé.

Êàçàëîñü áû ñëó÷àåò ïîñòàâèòü òî÷êó â ïîñòå — âñå îñíîâíóþ ìûñëü ÿ ðàññêàçàëà. Íî íå ñîâñåì. Òåïåðü õîòåòüñÿ ñêàçàòü ïàðó ñëîâ î çäîðîâûõ ëþäÿõ. Äóìàþ, ÷òî çíàíèå óïðàæíåíèé ñïîñîáíûõ ïîäíÿòü äàâëåíèå ìîæåò ïðèãîäèòüñÿ è çäîðîâûì ëþäÿì, áåç êàêèõ ëèáî îãðàíè÷åíèé äëÿ òðåíèðîâîê.
Íó âî-ïåðâûõ áîëåçíè ñåðäöà è ñîñóäîâ âåñüìà êîâàðíû, è èõ ïîÿâëåíèþ ìîæåò ñïîñîáñòâîâàòü öåëûé ðÿä ôàêòîðîâ: êóðåíèå (ñóæàåò ñîñóäû), ïåðåóòîìëåíèå, ñòðåññ, ÷ðåçìåðíîå ïîòðåáëåíèå àëêîãîëÿ, èçëèøíåå ïîòðåáëåíèå ñîëè (è â öåëîì íåçäîðîâîå ïèòàíèå), îòñóòñòâèå õîòü êàêèõ-íèáóäü ôèçè÷åñêèõ íàãðóçîê, çàãðÿçíåííûé âîçäóõ áîëüøèõ ãîðîäîâ, äàæå ïëîõàÿ îñàíêà (çàæàòûå ìûøöû ìîãóò ñïàçìèðîâàòü ñîñóäû) — âñå ýòî íåãàòèâíî âëèÿåò íà ñîñóäû èëè ñåðäöå.
Ïðîñòîé ïðèìåð — íåêèé âïîëíå çäîðîâûé ïàðåíü ïëîõî âûñïàëñÿ, âåñü äåíü ðàáîòàë ññóòóëèâøèñü çà íîóòáóêîì, îáåäàë è óæèíàë â ìåñòíîé ñòîëîâêå, ãäå åäà ñèëüíà ïåðåñîëåíà, — îí åäåò â òðåíàæåðíûé çàë. Ïåðåä äâåðüìè çàëà îí âûêóðèâàåò ñèãàðåòó. È ÷åðåç 15 ìèíóò îí ãîòîâ íà÷àòü òðåíèðîâàòüñÿ — òðåíèðîâêà âûïîëíÿåòñÿ â âûñîêîì òåìïå, âêëþ÷àò ìíîãî ïîäõîäîâ ñ òÿæåëîé øòàíãîé, îòæèìàíèÿ âíèç ãîëîé îïåðøèñü î ñòåíó íîãàìè, æèì íîãàìè 45 ãðàäóñîâ, æèì ëåæà âíèç ãîëîâîé (íàïðèìåð ñêàìüè äëÿ îáû÷íîãî æèìà áûëè çàíÿòû è îí òðåíèðîâàëñÿ íà ýòîì), çàòåì åùå íåñêîëüêî ïîäõîäîâ ñäåëàòü 30 ïîâòîðîâ íà ïðåññ ëåæà, è áûñòðî âñêà÷èòü è ïðûãíóòü 30 áåðïè, è â êîíöå 5 ìèíóò êèòàéñêîãî ñòóëü÷èêà (âåñüìà òÿæåëîå ñòàòè÷åñêîå óïðàæíåíèå, íóæíî ïðèñåñòü äî 90 ãðàäóñîâ, âûòÿíóòü ðóêè ïåðåä ñîáîé è íå øåâåëèòüñÿ). Ýòî òàêàÿ ãèïîòåòè÷åñêàÿ òðåíèðîâêà äëÿ ïðèìåðà, äóìàþ ïîâòîðÿòü åå íå ñòîèò… Òàê âîò — äåéñòâèòåëüíî íóæíà ëè åìó ýòà òðåíèðîâêà? Ìîæåò åìó åå ñèëüíî óïðîñòèòü?

Âî-âòîðûõ, ìíîãî ëè ëþäåé êîíñóëüòèðóþòñÿ ó âðà÷à ïåðåä íà÷àëîì òðåíèðîâîê, äàæå ïðîñòî ïðîâåðèòü ðàáîòó ñåðäöà? Ïîýòîìó íàñòîÿòåëüíî ðåêîìåíäóþ Âàì, ïåðåä ïåðåä íà÷àëîì òðåíèðîâîê, õîòÿ áû ïðîéòè ýêã è èçìåðèòü äàâëåíèå. Íàøå çäîðîâüå òîëüêî â íàøèõ ðóêàõ.
Â-òðåòüèõ — òÿæåëûå âàðèàíòû âûïîëíåíèÿ ýòèõ óïðàæíåíèé, ëó÷øå äåëàòü õîðîøî ïîäãîòîâëåííûì ñïîðòñìåíàì, à íå ïðîñòî ëþáèòåëÿì. Íàïðèìåð, ëó÷øå òîëüêî îïûòíûì éîãàì â òå÷åíèè íåñêîëüêèõ ÷àñîâ ñòîÿòü â àñàíå ñòîéêà íà ãîëîâå, à ëþáèòåëþ îãðàíè÷èòüñÿ áîëåå ïðîñòûì âàðèàíòîì àñàíû íà íåñêîëüêî ìèíóò (ïëþñ íå ïîìåùàåò õîðîøåå çíàíèå òåõíèêè).
Íàäåþñü Âàì äàííûé ïîñò áûë Âàì ïîëåçåí. Âî âòîðîé ÷àñòè ÿ íàãëÿäíî ðàçáåðó ðàçëè÷íûå óïðàæíåíèÿ, ñïîñîáíûå ïîäíÿòü äàâëåíèå. Âñåì êðåïêîãî çäîðîâüÿ è óäà÷è, áåðåãèòå ñåáÿ.
ññûëêà
Источник