Патогенез гипертонии при гломерулонефрите
Причины гипертензии при пиелонефрите
Охлаждение вызывает рефлекторные расстройства кровоснабжения почек и влияет на течение иммунологических реакций. В настоящее время общепринятым является представление об остром гпомерулонефрите как об иммунокомплексной патологии, появлению симптомов гломерулонефрита после перенесенной инфекции предшествует длительный латентный период, во время которого изменяется реактивность организма, образуются антитела к микробам или вирусам.
Гломерулонефрит проявляется через 1-4нед. после воздействия провоцирующего фактора.
Острый гломерулонефрит — форма гломерулонефрита, характеризующаяся быстрым (за несколько недель или месяцев) прогрессированием симптомов до терминальной стадии почечной недостаточности без латентного периода и признаков спонтанных ремиссий. В этой статье мы рассмотрим симптомы острого гломерулонефрита и основные признаки острого гломерулонефрита у человека.
Этиология острого гломерулонефрита разнообразна. Наиболее частой причиной выступают инфекционные агенты.
3-Гемолитический стрептококк группы А. Обычно заболевание вызывают так называемые нефритогенные штаммы: 1, 2, 4, 12, 18, 25, 49, 55, 58 и 60. Гломерулонефрит развивается через 10-12 дней после острого стрептококкового фарингита или кожной инфекции.
Стафилококки и пневмококки. Первопричиной острого гломерулонефрита могут быть инфекционный эндокардит, пневмония, инфекционное воспаление сосудистых протезных материалов.
Гипоальбуминемия существенно меняет фармакокинетику ЛС, транспортируемых кровью в связанном с белками состоянии, что существенно повышает риск побочных и токсических эффектов ЛС в условиях нефротического симптома. Признаки мембранопролиферативного (мезангиокапиллярного) гломерулонефрита возникает одинаково часто у мужчин и женщин.
Фокально-сегментарный гломерулосклероз — яркий пример преобладания неиммунных механизмов прогрессирования заболевания. В этих ситуациях показаны постельный режим и антибиотикотерапия. Вероятность тромбоза почечных вен наиболее высока в условиях нефротического синдрома при мембранозном и мембрано-пролиферативном гломерулонефритах, а также при амилоидозе.
Противопоказаниями к назначению препаратов глюкокортикоидов для лечения при гломерулонефрите считают высокую (плохо корригируемую) артериальную гипертензию и ХПН. Признаки гипертонической формы хронического гломерулонефрита у детей и взрослых Течение длительное, до развития ХПН проходит 20-30 лет. Хронический гломерулонефрит протекает волнообразно.
Различают период обострения, когда выражены симптомы заболевания, и период ремиссии, когда клинические и лабораторные признаки заболевания отсутствуют. Иммунные депозиты, откладывающиеся под эпителиальными клетками (подоцитами), существенно нарушают их функции (массивная протеинурия). Лейкоцитурия при гломерулонефритах чаще носит характер лимфоцитурии (более 20% лейкоцитов мочевого осадка — лимфоциты).
Пиелонефрит – заболевание, при котором происходит воспаление почек. Чаще патологией страдают женщины после перенесенного цистита. Мужчины болеют в пожилом возрасте, причиной служат камни в мочевом пузыре или простатит. Бывает, что болезнь приобретает злокачественное течение: быстро развивается и значительно повышает артериальное давление.
Артериальная гипертензия при пиелонефрите возникает в 40% случаев.
Важно своевременно начать лечение заболевания и не допустить развития осложнений, иначе орган перестанет выполнять свои функции в полном объеме и болезнь перейдет в хроническую стадию.
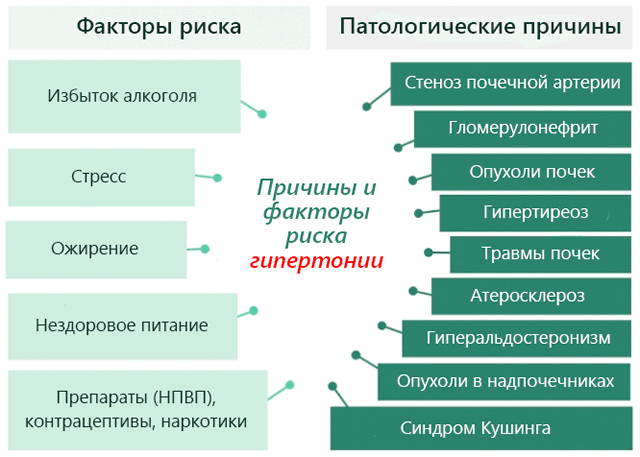
Любая патология почек сопровождается повышением артериального давления – это состояние называется нефрогенная артериальная гипертензия. Чаще всего она возникает при воспалении, но может развиться и при мочекаменной болезни почек, гломерулонефрите, кистах, опухолях и других патологиях.
Выделяют два вида нефрогенной гипертензии:
- Вазоренальная гипертония встречается у 30% больных из-за сужения почечных артерий. В основе патогенеза стеноза сосудов лежит атеросклероз. По спазмированным артериям кровь плохо поступает к почкам и начинается ишемия. В ответ почки выделяют ренин, который в норме должен сохранять тонус сосудов. Но в кровь его поступает слишком много, и гормон накапливает натрий и увеличивает объем циркулирующей жидкости. Все это приводит к повышению цифр давления.
- Паренхиматозная гипертония наблюдается в 70% случаев среди всех болезней почек и часто является следствием хронического пиелонефрита. При ней сосуды органа из-за диффузных изменений не способны вместить в себя необходимый объем крови, страдают почечные клубочки и внутрипочечные сосуды. Жидкость в организме накапливается, при этом идет задержка натрия. Все описанное ведет к повышению артериального давления (АД).
Многие считают, что за цифры АД в организме отвечает только сердце. Но это не так. Почки также играют немаловажную роль в его поддержании. Пиелонефрит и артериальное давление тесно связаны между собой. Существуют 2 причины, по которым давление в крови повышается из-за почек.
Для того, чтобы почки могли правильно работать и выполнять свои функции, в них должно присутствовать определенное давление. Для его поддержания парный орган выделяет гормон ренин. Но при болезни, когда по каким-либо причинам почки начинают страдать (сужение сосудов, ишемия), ренин выделяется в больших количествах.
Вторая причина, когда из-за болезни нарушается структура органа: истончается почечная ткань, поражаются сосуды. Это приводит к уменьшению выработки депрессорных веществ, которые способны снижать артериальное давление.
Основные симптомы
Признаки нефрогенной гипертензии схожи с гипертонической болезнью.
К самым частым проявлениям относят:
- цефалгию,
- тошноту и рвоту,
- повышение температуры тела,
- боль в области поясницы,
- появление отеков под глазами.
Также человек замечает нарушение работы мочевого пузыря:
- частые позывы к мочеиспусканию;
- резь и жжение при опорожнении мочевого пузыря;
- неприятный запах мочи;
- примеси в моче (кровь, гной, мутный осадок).
Нередко признаков заболевания почек вовсе нет, и патология обнаруживается лишь при обследовании пациента.
Хронический пиелонефрит может долгое время себя не проявлять. Только тщательный сбор анамнеза и проведение других методов исследования помогут поставить диагноз. При хроническом течении болезни пациенты отмечают:
- периодическое повышение температуры тела в пределах 37,1—38,0 °C;
- ноющие боли в области поясницы;
- нарушение мочеотделения: частые ночные позывы, затрудненное или болезненное мочеиспускание;
- гипостенурию – симптом, который появляется на ранних стадиях хронического пиелонефрита и означает снижение плотности мочи.
Хронический пиелонефрит имеет 5 форм развития.
Латентная, или скрытая, характеризуется вялым течением. Изредка человека беспокоят общее недомогание, повышение температуры тела, головная боль. Проявления со стороны почек отсутствуют.
При исследовании мочи можно обнаружить повышенное количество белка, лейкоцитов и бактерий, снижение плотности. В анализах крови присутствует анемия. Артериальное давление в норме или слегка повышено.
В случае, когда латентный пиелонефрит долгое время не был обнаружен, у пациента развивается хроническая почечная недостаточность. Эта форма болезни называется азотемическая.
При гипертонической форме основной симптом – высокое давление. Пациенты жалуются на головную боль, тошноту, бессонницу, боли в области сердца, одышку.
Рецидивирующая форма протекает с периодами обострения и ремиссии. Клинические проявления в разгар болезни похожи на острое воспаление. Пациент жалуется на озноб, боль в поясничной области, нарушение мочеиспускания, повышение температуры тела, слабость, общее недомогание, бессонницу. Давление высокое, вплоть до гипертонического криза. Во время ремиссии все симптомы исчезают.
Анемическая форма протекает с частыми головокружениями, слабостью, одышкой, болями в сердце. У таких пациентов бледная кожа. Результаты анализов мочи неинформативны, так как изменения носят периодический характер. Давление при этой форме не повышается.
Лечение
Прежде, чем начать терапию, нужно установить верный диагноз. Для этого пациент должен сдать ряд анализов и пройти инструментальные методы обследования. Больному назначаются общие анализы мочи и крови, а также биохимия. По результатам можно понять, есть ли в организме воспаление и как работают почки.
Человеку с пиелонефритом и давлением необходимо полностью изменить образ жизни. Для этого ему следует:
- отказаться от сигарет и алкоголя;
- снизить вес;
- правильно питаться (соль до 5 грамм в сутки, ограничение животных жиров, уменьшение объема потребляемой жидкости);
- повысить физическую активность.
Лечение острого пиелонефрита включает в себя применение сразу нескольких групп препаратов. Задача врача — воздействовать на этиологический фактор и оказать симптоматическую помощь. В первую очередь доктору нужно остановить воспалительный процесс в органе. С этой целью пациенту назначаются антибиотики широкого спектра действия.
- ингибиторы АПФ («Каптоприл», «Лизиноприл»);
- блокаторы кальциевых каналов («Верапамил», «Нифедипин»);
- блокаторы рецепторов ангиотензина («Кандесартан», «Лозартан»).
Патогенез острого гломерулонефрита
Наиболее изучены симптомы патогенеза острого постстрептококкового гломерулонефрита, на модели которого можно обсудить некоторые общие вопросы, касающиеся иммунопатологии гломерулонефритов в целом.
Важным звеном патогенеза острого гломерулонефрита считают образование и/или фиксацию в почках иммунных комплексов.
Антигены стрептококка — эндрстрептозин, обладающий стрептокиназной активностью, нефритогенный плазминсвязывающий белок (предшественник пирогенного экзотоксина В) с аффинитетом к структурам клубочков осаждается в гломерулах во время острой фазы стрептококковой инфекции. Через 10-14 дней наступает иммунный ответ хозяина, в течение которого происходит связывание антистрептококковых AT с Аг.
Формирование в почечной ткани симптомов иммунных отложений приводит к активации системы комплемента, изменению физико-химических свойств базальной мембраны, мезангия, эндотелия, эпителия клубочков. Кроме того, активируются тромбоциты, продуцирующих сосудосуживающие факторы, участвующие в формировании микротромбов, а также стимулирующие пролиферацию клеток клубочков под влиянием тромбоцитарного фактора роста и тромбоспондина.
Кроме иммунных факторов, в развитии острого гломерулонефрита имеют значение и неиммуные симптомы.
Об авторе: admin4ik
Источник
Какие
клинические симптомы могут наблюдаться
при остром гломерулонефрите?
*артериальная
гипертензия;
полиурия;
дизурия;
*отеки;
*гематурия
Какие
лабораторные данные характерны для
острого гломерулонефрита?
низкий
удельный вес мочи;
*эритроцитурия;
*протеинурия;
гипокалиемия;
*цилиндрурия
Каковы
причины артериальной гипертензии при
остром гломерулонефрите?
активация
ренин-ангиотензин-альдостероновой
системы;
*гиперволемия;
ренопривный
механизм
Какие
признаки характерны для нефротического
варианта хронического гломерулонефрита?
артериальная
гипертензия;
макрогематурия;
*отеки;
гиперпротеинемия;
*гиперхолестеринемия
Какие
признаки характерны для латентного
хронического гломерулонефрита?
отсутствие
изменений в анализе мочи;
*отсутствие
артериальной гипертонии;
*отсутствие
отеков
Какие
признаки характерны для смешанного
варианта хронического гломерулонефрита?
*гиперхолестеринемия;
*артериальная
гипертония;
протеинурия
менее 3 г/л;
*протеинурия
более 3 г/л;
*гипопротеинемия
Какие
признаки характерны для быстропрогрессирующего
гломерулонефрита?
*артериальная
гипертония;
*отеки;
высокий
удельный вес мочи;
сморщенные
почки по данным УЗС;
*высокий
уровень креатинина крови
При
каком варианте хронического гломерулонефрита
наблюдается гиперхолестеринемия?
при
гипертоническом;
при
смешанном;
*при
нефротическом;
при
латентном
При
каком варианте хронического гломерулонефрита
наблюдаются массивные отеки?
при
гипертоническом;
при
смешанном;
*при
нефротическом;
при
латентном
Какие
признаки отличают подострый гломерулонефрит
от хронического в стадии ХПН?
артериальная
гипертензия;
отеки;
высокий
уровень креатинина;
низкий
удельный вес мочи;
*большие
размеры почек
Назовите
основной этиологический фактор острого
гломерулонефрита:
Стафилококк;
Клебсиелла;
*Бетта-гемолитический
стрептококк группы А;
Синегнойная
палочка;
Пневмококк
В
какой срок после перенесенной инфекции
развивается острый гломерулонефрит:
*10-12
дней;
3-4
дня;
Неделя;
Месяц;
2
месяца
Какая
возрастная группа наиболее подвержена
заболеванию острым гломерулонефритом:
До
2 лет;
*С
2-летнего возраста и до 40 лет;
Климактерический
период;
Период
менопаузы;
Гемодинамические
нарушения при остром гломерулонефрите
обусловлены двумя причинами:
*Гиперволемия;
*Задержка
натрия и воды;
Гиперренинемия;
Повышение
концентрации простландинов;
Спазм
сосудов
Что
включает в себя классическая триада
симптомов острого гломерулонефрита:
*Отеки;
Одышка;
*Гипертония;
*Гематурия;
Сердцебиение
Клиническими
прявлениями facies nefritica являются:
*Отеки
лица;
Акроцианоз;
Геморрагическая
сыпь на лице;
*Бледность
кожи;
*Набухание
шейных вен
Характерные
гемодинамические расстройства при
остром гломерулонефрите:
*Расширение
полостей сердца;
*Ритм
галопа;
Низкое
диастолическое давление;
Низкое
пульсовое давление;
Шум
Грэхема-Стила
Ведущее
значение в патогенезе гипертонии при
остром гломерулонефрите придается:
*Задержке
натрия и воды;
*Увеличение
ОЦК и ударного объема сердца;
Сужение
почечных артерий (вазоренальный
механизм);
Гиперкатехоламинемия
и увеличение катехоламинов;
Увеличение
уровня кортизола в крови
Боли
в области поясницы при остром
гломерулонефрите могут быть связаны:
С
наличием конкрементов в мочевыводящей
системе;
*С
набуханием почек;
С
апостематозными изменениями паренхимы
почек;
С
нарушениями уродинамики;
С
ишемическим инфарктом почек
За
счет чего возникает олигурия при остром
гломерулонефрите:
*Снижение
фильтрации;
Снижение
канальциевой реабсорбции;
Увеличение
канальциевой реабсорбции
При
остром гломерулонефрите могут выявляться
следующие биохимические показатели:
*Повышение
креатинина крови;
*Повышение
мочевины;
Повышение
калия плазмы;
Гиперпротеинемия;
Повышение
натрия плазмы
Назовите
осложнения острого гломерулонефрита:
*Олигоанурия
в острой фазе заболевания с развитием
ОПН;
Массивное
почечное кровотечение;
*Эклампсия;
Тромбэмболический
синдром;
*Острая
левожелудочковая недостаточность
Назовите
показания для назначения глюкокортикоидов
при остром гломерулонефрите:
Отеки;
*Нефротический
синдром без выраженной гематурии и
гипертонии;
Артериальная
гипертония;
Макрогематурия
Какие
цели назначения антикоагулянтов и
дезагрегантов при остром гломерулонефрите:
Профилактика
коронарного тромбоза;
Профилактика
тромбоэмболического синдрома;
*Воздействие
на процессы внутрисосудистой коагуляции;
Профилактика
тромбоза почечной артерии;
*Увеличение
перфузии ишемизированных клубочков
Какие
диетические мероприятия показаны при
остром гломерулонефрите:
*Ограничение
хлорида натрия 1,5 г/л;
Увеличение
потребления хлорида натрия;
Увеличение
количества потребляемой жидкости;
Повышение
потребления К+-содержащих продуктов
Среди
гемодинамических факторов прогрессирования
гломерулонефрита выделяют:
*Внутриклубочковую
гипертензию;
*Системная
гипертензия;
Нарушения
проницаемости сосудистой стенки;
Иммуннокомплексное
повреждение базальной мембраны
Метаболические
нарушения:
Чаще
всего наблюдаются при гематурическом
ХГН;
*Связывают
прежде всего с изменением содержания
липидов крови;
*Наиболее
характерны для нефротического ХГН;
Приводят
к отложению в почках ЛПНП;
Могут
быть связаны с отложением Кальция в
канальцах
Максимально
активный нефрит при ХГН диагностируют
при наличии:
*Массивной
пртеинурии >3,5 л в сутки;
*Длительно
персистирующего нефротического синдрома;
Массивной
эритроцитурии с умеренной протеинурией;
Стойкой
высокой артериальной гипертензии
Наиболее
прогностически благоприятными являются
следующие морфологические типы ХГН:
Мембранозная
нефропатия;
Фокальный
сегментарный гломерулонефрит;
Мезангиокапиллярный
гломерулонефрит;
Мезангиопролиферативный
гломерулонефрит;
*Минимальные
изменения клубочков
Для
лечения ХГН в настоящее время используется:
*Глюкокортикоиды;
*Гепарин;
*Курантил;
Индометацин;
*Цитостатики
При
каких заболеваниях развивается
гломерулонефрит:
*При
системной красной волчанке;
При
миеломной болезни;
*При
ревматоидном артрите;
*При
подостром бактериальном эндокардите;
При
периодической болезни
Каким
типом иммунологических реакций чаще в
75-80% обусловлено повреждение клубочков
при ХГН:
Выработкой
антител к базальной мембране клубочков;
*Появлением
в клубочках иммунных комплексов;
Появлением
антител к тубулярной базальной мембране
При
каком морфологическом типе ХГН не
обнаруживают изменения структур при
светооптическом исследовании:
При
мезангиопролиферативном;
При
мезангиокапиллярном;
При
мембранозном;
*При
минимальных изменениях клубочков;
При
фибропластическом
Какие
признаки характерны для мочевого
синдрома при ХГН:
*Протеинурия;
Лейкоцитурия;
*Гематурия;
*Циллиндрурия;
Наличие
в моче клеток Штернгеймера-Мальбина
Какая
протеинурия характерна для ХГН:
*Гломерулярная;
Тубулярная;
Протеинурия
«переполнения»;
Протеинурия
напряжения
Какие
признаки характерны для гипертонического
варианта ХГН:
Выраженный
мочевой синдром;
*Гипертонический
синдром;
Отечный
синдром;
*Течение
медленное, но неуклонно прогрессирующее
с исходом ХПН
Какие
признаки характерны для нефротического
варианта ХГН:
Гиперпротеинемия;
*Суточная
протеинурия более 3 г/л;
*Отеки;
Гиполипидемия;
Макрогематурия
Какой
вариант ХГН может не сопровождаться
обязательным развитием ХПН:
Латентный;
*Гематурический;
Гипертонический;
Нефротический;
Смешанный
Какая
проба позволяет выявить снижение
клубочковой фильтрации при ХГН:
Проба
по Нечипоренко;
Проба
Зимницкого;
*Проба
Реберга-Тареева;
Проба
Аддиса-Каковского;
Проба
Амбюрже
Какие
признаки являются типичными для
нефритического синдрома:
*Бурное
начало или нарастание отеков, протеинурии,
гематурии;
Гипотония;
Полиурия;
*Олигурия;
Лихорадка
Какие
осложнения характерны для нефротической
формы ХГН:
Пионефроз;
Некроз
почечных сосочков;
*Гиповолемический
шок;
*Острый
тромбоз почечных вен;
Острая
сердечная недостаточность
Какие
признаки позволяют отличить ХГН от
острого:
Наличие
дизурических явлений;
Выраженная
гипертрофия левого желудочка;
*Уменьшение
размеров почек;
Выраженная
лейкоцитурия;
Снижение
артериального давления
Какие
признаки позволяют отличить хронический
пиелонефрит от ХГН:
Лихорадка
с ознобом;
*Асимметрия
поражения почек;
Отсутствие
асимметрии поражения почек;
Высокая
протеинурия в сочетании с гематурией
и цилиндрурией;
*Высокая
лейкоцитурия, бактериурия
Какие
характерные признаки ХГН позволяют
отличить его от гипертонической болезни:
Опережающее
мочевой синдром повышение АД;
*Мочевой
синдром, предшествующий повышению АД;
Частое
развитие сосудистых осложнений (инсульт,
инфаркт);
Редкие
гипертонические кризы;
Выраженные
именения глазного дна
Какие
признаки помогают отличить нефротический
вариант гломерулонефрита от сердечных
отеков (застойные почки):
*Отсутствие
заболеваний сердца;
Локализация
отеков на нижних конечностях и крестце;
Увеличение
печени;
*Суточная
протеинурия более 3 г/л
Какие
признаки позволяют отличить рак почки
от гематурического ХГН:
*Тотальная
безболевания гематурия в сочетании с
лихорадкой;
Увеличение
СОЭ и эритроцитоз;
Гипотония;
Селективная
протеинурия;
Низкий
удельный вес мочи
Какие
препараты входят в состав 4-компонентной
схемы, применяемой при лечении больных
ХГН:
*Гепарин;
*Курантил;
*Кортикостероиды;
Индометацин;
*Цитостатики
Назовите
показания к назначению кортикостероидов
при хроническом гломерулонефрите:
*Высокая
активность почечного процесса;
*Нефротический
синдром без гипертонии и гематурии;
Изолированная
протеинурия;
Изолированная
гематурия;
Гипертонический
синдром
При
каком морфологическом варианте ХГН
наиболее показаны кортикостероиды:
При
фибропластическом;
При
мезангиокапиллярном;
При
фокальном сегментарном гломерулосклерозе;
При
мембранозном;
*При
«минимальных изменениях» клубочков
Назовите
показания к назначению цитостатиков
при ХГН:
*Нефротический
синдром — стероидорезистентные формы;
*Активные
формы нефрита;
Выраженная
гематурия;
Изолированная
протеинурия;
Терминальная
почечная недостаточность
Какие
из признаков несут информацию о
функциональных способностях почки:
Содержание
белка в моче;
*Изостенурия;
*Снижение
клубочковой фильтрации;
*Повышение
креатинина
Какие
характерные признаки ХГН позволяют
отличить его от гипертонической болезни:
Опережающее
мочевой синдром повышение АД;
*Мочевой
синдром, предшествующий повышению АД;
Частое
развитие сосудистых осложнений (инсульт,
инфаркт);
*Редкие
гипертонические кризы;
Выраженные
именения глазного дна
Для
хронического нефрита в стадии ХПН
характерно:
*Анемия;
Олигоанурия;
*Артериальная
гипертония;
*Гипоизостенурия;
Все
перечисленное
Опасными
осложнениями хронического гломерулонефрита
являются все, кроме:
Острая
левожелудочковая недостаточность;
Гиперкалиемия;
Эклампсия;
Анемия;
*Острая
почечная недостаточность
Для
патогенетической терапии хронического
гломерулонефрита используются все
средства, кроме:
Глюкокортикоидов;
Цитостатиков;
Антикоагулянтов;
*Гипотензивных
Курантила
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник