Опасна ли гипертония при беременности
Около 5-10% беременных имеют в анамнезе диагноз «артериальная гипертензия» (АГ). Факторы риска: возраст пациентки, образ жизни, имеющиеся хронические заболевания, наследственность, прием некоторых препаратов. Гипертония при беременности считается второй, после эмболии, причиной материнской смертности. 10-12% всех случаев заканчиваются преждевременными родами. АГ у будущей мамы значительно увеличивает риск отслойки плаценты. Благоприятный прогноз исхода возможен при условии своевременной и грамотной гипертензивной терапии.
Чем опасна гипертония при беременности
Повышенное АД представляет опасность состоянию здоровья как будущей мамы, так и еще не родившегося малыша.
Беременность и гипертония, протекающая в данный период, может сопровождаться возможными осложнениями:
- нарушением обменных процессов в тканях плаценты;
- гипертонусом матки;
- преждевременными родами;
- отслойкой плаценты;
- маточными кровотечениями;
- замершим внутриутробным плодом.
Диагноз «артериальная гипертензия» имеют в анамнезе около 5-10% беременных
Повышение артериального давления способно спровоцировать развитие у пациентки тяжелых патологий, таких, как инфаркт и инсульт. Поэтому иногда беременность при гипертонии 2 или 3 степени рекомендуют к прерыванию, чтобы избежать возможной гибели роженицы и ребенка или возникновения врожденных патологий физического или умственного развития плода.
Причины возникновения заболевания
Беременность и гипертоническая болезнь связаны с влиянием психоэмоциональных факторов, наличием у пациентки нервно-психического перенапряжения. На ранних этапах нейрогуморальные механизмы организма компенсируют сосудосуживающий эффект, нейтрализуя рост АД. Но со временем эффект слабеет, и наступает устойчивое повышение давления.
Предпосылками возникновения АГ могут стать:
- Нарушения нейрогенной деятельности организма, вызванные наследственной отягощенностью, заболеваниями почек и сердечно-сосудистой системы в анамнезе пациентки, наличием вредных привычек, злоупотреблением соли.
- Изменение гормонального фона, регулирующего гемодинамику.
- Нарушение структуры стенок кровеносных сосудов в связи с увеличением нагрузки на них.
Все виды гипертоний при беременности разделены на три большие группы:
- не являющиеся специфичными. Случаи стойкого возрастания цифр АД выше 140/90 мм рт. ст., выявленные до беременности и обнаруживаемые после 6-й послеродовой недели;
- преходящие, гестационные гипертензии. Состояние характеризуется повышением АД и отсутствием белка в моче. Вызвано оно именно беременностью. При этом нормальные показатели АД возвращаются после родов;
- состояния, специфичные для беременности: преэклампсия, эклампсия, HELLP синдром. Развиваются после 20-й недели беременности; отмечаются наличием белка в моче, отеками и т.п.
Развитие у пациентки тяжелых патологий способно спровоцировать повышение артериального давления
Гипертония у беременных может быть вызвана следующими основными причинами:
- патологические отклонения внутреннего строения артерий;
- сердечная недостаточность;
- различные эндокринные патологии и болезни щитовидки;
- тяжелые формы инфекционных заболеваний;
- расстройства психики;
- сахарный диабет;
- патологии почек, мочевыводящей системы.
Наследственная предрасположенность к АГ также способна проявиться во время вынашивания ребенка.
Признаки и симптомы патологии
Повышение цифр давления может протекать незаметно. Первыми признаками появления АГ у беременной могут быть:
- сонливость или бессонница;
- головные боли, головокружения;
- звон в ушах, «летающие мушки» перед глазами;
- замерзание конечностей при нормальной температуре воздуха;
- паника или чувство тревожности;
- неприятные ощущения в области груди, нехватка воздуха, приступы сердцебиения;
- общее недомогание, усталость;
- ухудшающееся зрение;
- кровотечения из носа.
Признаками патологии служат появление отеков, жажда, частые позывы к ночному мочеиспусканию.
Головные боли и головокружения могут быть первыми признаками появления АГ
Методы диагностики
Основной метод – мониторинг цифр артериального давления. Его проводит врач во время каждого осмотра. При необходимости назначается контроль АД на дому. Проявление у беременной специфических жалоб с повышением АД даже при разовой тонометрии является основанием проведения комплексного обследования, которое поможет уточнить клинику патологии, оценить функциональное состояние органов и систем, выявить осложнения болезни, определить причины, вызвавшие возникновение недуга.
Методы лабораторной диагностики
К обязательным методам лабораторной диагностики беременной относятся:
- общий анализ крови;
- биохимический анализ крови;
- определение глюкозы крови;
- общий анализ мочи.
При отклонении от норм показателей назначают дополнительные методы:
- анализ мочи на суточный диурез;
- исследование мочи по методу Нечипоренко;
- анализ мочи по Зимницкому;
- исследование уровня гормонов.
При необходимости проводят специфические лабораторные исследования: посев на флору, пробы с гипотиазидом и верошпироном.
Инструментальные способы обследования
К инструментальным способам относятся:
- ЭКГ и эхография сердца.
- УЗИ.
- Ультразвуковая допплерография.
- Обследование глазного дна.
Нагрузочные тестирования, рентген и радиоизотопные методы не применяют.
Мониторинг цифр артериального давления — основной метод диагностики
Физикальные методы
При первичном осмотре проводится сбор данных для оценивания сознания беременной и выявления тревожных, депрессивных состояний. Осмотр кожных покровов даст информацию о наличии пастозности или отеков. Обращают внимание на индекс массы тела. Показатель более 25 кг на м2 является фактором риска развития гипертензии. Проводится пальпация щитовидки, живота, сонных артерий. Осуществляют аускультацию легких, сердца. Исследуют пульс на запястье, на бедренных артериях. Увеличение лимфоузлов, выявленных при пальпации, укажет на наличие воспалительных процессов. Разговор с женщиной и проведение доктором физикальных методов обследования поможет сбору максимального количества информации.
Особенности лечения при беременности
Выбор методов лечения направлен на снижение цифр АД с одновременным недопущением риска появления осложнений протекания беременности, состояния плода и пациентки. Если давление увеличено более чем на 30 единиц, при этом отмечают появление симптомов патологии ЦНС, то женщину срочно госпитализируют.
Медикаментозная терапия
Первая задача терапии АГ при ведении беременной – снизить цифры давления. Таблетки при гипертонии при беременности эффективны, если превышение привычных нормальных цифр систолического давления у конкретной пациентки на 30 мм рт. ст., диастолического – на 15. По возможности, применяют пролонгированные средства.
Дополнительно назначаются препараты, необходимость которых определена симптоматикой ведущего диагноза:
- при беспокойных и тревожных состояниях уместно применение успокоительных средств растительного происхождения;
- в некоторых случаях показаны спазмолитики;
- витаминные комплексы назначают в качестве поддерживающей терапии.
Под наблюдением врача проводится прием лекарств
Прием лекарств проводят под наблюдением врача и контролем тонометрии. При малейших проявлениях недомогания прием таблеток стоит прекратить и подобрать замену.
Немедикаментозное лечение и народные средства
В первую очередь будущая мама должна изменить образ жизни:
- Устранить стрессовые воздействия. Изменить режим дня, больше отдыхать (сон длительностью 8-9 часов).
- Пересмотреть рацион питания: ограничить потребление соли до 5 мг в сутки, исключить из меню холестеринсодержащие продукты, употреблять свежие овощи и фрукты, пить достаточное количество жидкости (до 2-х литров в сутки).
- Подключать разумные физические нагрузки: неспешные прогулки на свежем воздухе и водные процедуры.
- Обязательный дневной сон необходимо ввести в режим дня.
Применение народных средств для лечения АГ беременной должно быть одобрено лечащим врачом.
В качестве нетрадиционных средств рекомендуют следующие рецепты:
- Смесь меда, моркови, корня хрена и лимонного сока принимают по 2 ч.л. два раза в день за час до еды.
- Отвар черноплодной рябины принимают раз в день по утрам. Готовят его в пропорции: 150 мл воды на 1 ст.л. тщательно размятых ягод. Рябину заливают кипятком, оставляют на медленном огне на 3-5 минут. Настаивают в течение 2-х часов.
- Эффект снижения АД дают примочки с раствором уксуса. Их прикладывают на область пяток на 20-30 минут.
Средства народной медицины играют вспомогательную роль в основной (медикаментозной) гипертензивной терапии и требуют консультации с врачом.
Вспомогательную роль в основной терапии играют средства народной медицины
Диета
Суточная потребность беременной женщины – 2800-3700 кКал. Меню должно быть разнообразным и состоять из блюд здоровой кухни.
К продуктам, рекомендованным к употреблению при гипертонии у беременных, относят:
- нежирные молочные продукты;
- все сезонные ягоды, фрукты, овощи и зелень, при условии отсутствия аллергических реакций со стороны пациентки;
- каши;
- несдобные хлебобулочные изделия из отрубей;
- сухофрукты;
- орехи и семечки;
- морскую нежирную рыбу;
- мясо кролика, цыпленка, индейки, телятины.
К продуктам, запрещенным для употребления, относят:
- жареные блюда;
- жирное мясо и рыбу;
- консервы и маринады;
- сдобные хлебобулочные изделия.
В рацион включают достаточное количество продуктов, содержащих магний, кальций и калий: бананы, морскую капусту, морковь, сыр, брокколи и т.п.
Прием соли ограничивают до 5 г в день. Количество выпиваемой жидкости определяет врач индивидуально.
Меню беременной должно быть разнообразным
Подготовка к беременности на фоне гипертонии
Подготовку следует начинать как можно раньше с обращения к лечащему врачу-кардиологу. Назначается обследование и консультации узких специалистов, которые самостоятельно или коллегиально определяют курс лечения АГ. По его окончанию повторяют обследование, и принимается решение о возможности зачатия. 90% женщин, прошедших медицинскую реабилитацию, восстановили здоровье и репродуктивную функцию, что позволило благополучно завершить беременность.
Если зачатие произошло незапланированно, то это не значит, что шансов на благополучный исход нет. При своевременном лечении у специалиста прогноз будет благоприятный. Самостоятельный прием лекарственных и народных средств категорически запрещен.
Возможные осложнения
Осложнения беременности при гипертензии могут иметь обратимый и необратимый характер.
Со стороны матери
Характерные осложнения гипертонии у будущих мам следующие: токсикоз (гестоз), преждевременные роды, сердечная недостаточность, самопроизвольный аборт, отслойка плаценты, преэклампсия, эклампсия, отслойка глазной сетчатки.
Со стороны плода
Осложнения со стороны малыша представляют серьезную опасность для его развития и жизни вследствие гипоксии плода. Серьезно нарушается внутриутробное развитие и увеличивается риск выкидыша. Критическое нарушение кровоснабжения может стать причиной гибели плода.
При гипертонии возможны осложнения как, со стороны матери, так и со стороны плода
Как проходят роды
Допускается возможность самостоятельных родов при достижении компенсированных состояний гемодинамики. Ведение самого процесса происходит с применением лечебно-эпидуральной анестезии (ЛЭА) при постоянной автоматической тонометрии и внутреннем акушерском контроле. Прекращают ЛЭА на пороге потуг при раскрытии маточного зева.
Кесарево сечение проводят в следующих случаях:
- По экстренным показателям на сроке более 22 недель.
- В случаях невозможности купировать гипертонический криз.
- При отслойке плаценты.
- При эклампсии и отягченной преэклампсии.
- При родовых аномалиях.
- При рубцах на матке.
- При дистрофических изменениях сосудов глазного дна.
Операция проводится в плановом или экстренном порядке, в зависимости от показаний и ситуации.
Обследование новорожденного
Неонатолог оценивает состояние новорожденного по стандартам шкалы Апгар. Вне зависимости от показателей, малыш постоянно наблюдается на возникновение проблем со стороны дыхания, сердечно-сосудистой, нервной систем. По показаниям назначают дополнительные консультации специалистов и обследования.
95% всех родов у мам, страдающих АГ и прошедших должную подготовку, рождаются здоровые детки, ничем не отличающиеся от других младенцев.
Прогноз и профилактика
Основная часть подготовки и лечения зависит от образа жизни, самоконтроля беременной с гипертонией.
Прогноз благоприятный при всех компенсированных стадиях, которые достигаются при соблюдении:
- правильной подготовки к зачатию;
- выполнении всех назначений и рекомендаций специалистов.
Злокачественные формы АГ, не вылеченные патологии, нарушение режима дают неблагоприятный прогноз по исходу беременности. Основная часть подготовки и лечения зависит от образа жизни, самоконтроля беременной с гипертонией.
Источник
Артериальное давление беременной женщины обычно немного снижено. Эстрогены и прогестерон, которые вырабатывает плацента плода, сохраняют сосуды в расширенном состоянии, что мешает им сопротивляться кровотоку, как они делали это прежде. Именно в таких условиях нормально формируются сосуды плаценты, а плод получает полноценное питание.
Давление будущей мамы в первом триместре уменьшается на 5 — 15 мм. рт. ст. от физиологической нормы, затем снижается еще немного во втором. На поздних сроках давление женщины восстанавливается до уровня, который был у нее до беременности. И лишь у определенного процента будущих мам артериальное давление, наоборот, повышается и даже может перерасти в гипертонию. Патология представляет большую опасность для хрупкого тандема матери и ребенка.
Когда ставят диагноз «гипертония» при беременности
Артериальная гипертония во время беременности официально подтверждается в 4 — 8% случаев. На первый взгляд, частота заболеваемости не высокая, тем не менее патологически повышенное давление находится на втором месте среди факторов, которые приводят к смерти женщин в положении. Надо ли говорить о том, как важно своевременно выявить и вылечить болезнь?
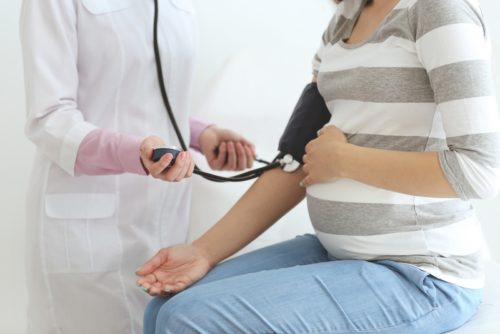
О гипертонии даже не идет речи, если давление будущей мамы оказалось повышенным при однократном замере. Чтобы отклонение стало диагнозом, врачу нужно засвидетельствовать несколько важных его признаков:
- высокое артериальное давление (от 140/90 мм. рт. ст.);
- повышенные по сравнению с добеременным периодом показатели: систолическое давление вырастает в среднем на 25 мм. рт. ст., диастолическое — на 15 мм. рт. ст.;
- изменения наблюдаются в результате двух поочередных измерений с интервалом не менее в 4 часа;
- зафиксировано однократно повышенное диастолическое давление (более 110 мм. рт. ст.)
Для заболевания, диагностированного во время беременности, характерны те же стадии, что и для обычной артериальной гипертонии:
- 1 степень — давление колеблется в пределах показателей 140/90 — 159/99;
- 2 степень — 160/100 — 179/109;
- 3 степень — от 180/110.

В зависимости от того, на каком сроке беременности появились первые тревожные симптомы, расстройство классифицируют на несколько видов:
- гипертензия, которая появилась еще до зачатия — женщине был вынесен диагноз «артериальная гипертензия» или симптомы болезни проявились до 20 недели беременности. Признаки этой формы патологии пациентка ощущает еще примерно 1,5 месяца после рождения ребенка;
- гипертония беременных — нормальные артериальное давление после 20 недели гестации вдруг совершает резкий скачок и значительно повышается по сравнению с физиологической нормой;
- преэклампсия — опасное состояние характеризуется высоким давлением и наличием белка в урине;
- протеинурия и гестационная артериальная гипертония на фоне обычной гипертонии, которая была диагностирована до беременности — после 20 недели гестации симптомы заболевания значительно усиливаются, а в моче обнаруживаются следы белка;
- артериальная гипертония невыясненного происхождения (из-за нехватки сведений).
Артериальная гипертония развивается при беременности по этапам. Начальная стадия заболевания никак не отражается на функциональности внутренних органов. По мере развития патологии начинают страдать почки и сердце. Состояние органов может ухудшиться вплоть до развития почечной и сердечной недостаточности. Не исключены нарушения в работе сосудистой сетки головного мозга и сетчатки глаз, в некоторых случаях развивается атеросклероз сонных артерий.
Механизм развития артериальной гипертонии при беременности
В корне проблемы лежит невротическое расстройство. Невроз нарушает регуляцию деятельности сосудов. Сосудистая патология непременно усугубится, если в анамнезе пациентки есть сведения о других заболеваниях сосудов, а также болезнях почек и головного мозга. В значительной степени ухудшат течение расстройства лишние килограммы, вредные привычки, пристрастие к соленой пище.
Если плацента при этом вырабатывает недостаточно прогестерона, сосуды очень остро реагируют на гормон вазопрессин и поддаются спазму, вследствие чего развивается гипертензия. В сердечной мышце тем временем начинаются функциональные изменения (так называемая гипертрофия), чтобы компенсировать состояние повышенного давления, но состояние больной все равно продолжает ухудшаться. В результате патология поражает сосуды почек.
Чем опасна гипертония при беременности
Не стоит и надеяться на удовлетворительное течение беременности, если будущая мама страдает артериальной гипертонией. Сосудистое заболевание грозит женщине в положении следующими осложнениями:
- расстройство кровообращения в плацентарной ткани;
- гипертонус матки;
- рождение ребенка раньше срока;
- гибель плода в утробе матери;
- отслойка плаценты;
- кровотечение из половых органов.
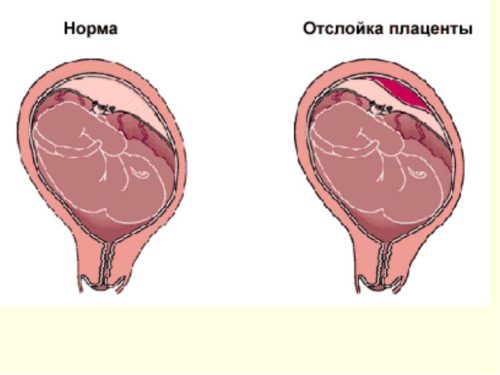
Если гипертония развивается на почве сахарного диабета, почечной или сердечной дисфункции, ревматоидного артрита, будущая мама может лишиться малыша уже на ранних сроках беременности. Недостаточно хорошее кровоснабжение и кровообращение в плаценте грозит развитием кислородного голодания плода. На почве гипоксии происходит сбой внутриутробного развития ребенка.
Иногда состояние беременной и плода осложняется настолько, что врачи рекомендуют женщине прервать беременность, в противном случае ребенок может появиться на свет с патологиями умственного и физического характера или умереть еще до рождения из-за несовместимых с жизнью аномалий развития.
Самым распространенным осложнением данного заболевания при беременности является гипертония матки. Расстройство влечет за собой риск маточных кровотечений, преждевременных родов и развития привычного невынашивания.
Причины развития гипертонии при беременности
Последствия гипертонии при беременности очень тяжелые. От чего же развивается эта болезнь, можно ли ее избежать? Гипертония, толчком для появления которой служит именно беременность, обусловлена несколькими причинами:
- инсулинорезистентность;
- дисфункция почек;
- расстройства неврологического характера;
- бедный витаминами и полезными элементами рацион;
- вредные привычки;
- возраст младше 20 и старше 35 лет;
- два и более плодов в матке;
- избыточный вес.

Клиническая картина гипертонии при беременности
При наличии сосудистой патологии жалобы беременных пациенток на приеме у врача очень похожи. Женщин беспокоят следующие симптомы:
- расстройство сна;
- тахикардия;
- дурнота;
- холодные кисти и стопы;
- болезненные ощущения в области грудной клетки;
- нехватка воздуха;
- рябь перед глазами;
- звон, шум в ушах;
- ощущение «мурашек» на коже;
- необъяснимое чувство страха и тревоги;
- выделение крови из носа;
- в некоторых случаях сильная жажда и частые позывы к мочеиспусканию в ночное время суток.

Как диагностируют гипертонию при беременности
Все методы диагностики гипертонии делятся на обязательные и дополнительные. Последние применяются, когда болезнь прогрессирует, несмотря на лечение. К обязательным методам относятся:
- общий и биохимический анализ крови;
- общий анализ мочи;
- электрокардиография.
Кроме того, на каждом плановом осмотре у гинеколога будущей маме измеряют артериальное давление.
Назовем и дополнительные методы исследования:
- исследование мочи по Нечипоренко и Зимницкому;
- ультразвуковое исследование органов мочевыделительной системы;
- исследование крови на жиры и липопротеиды;
- анализ крови на баланс натрия и калия, альдостерон, ренин;
- исследование мочи на 17-кетостероиды;
- проверка крови на адренокортикотропный гормон и 17-оксикортикостероиды;
- ультразвуковое исследование сердца;
- наблюдение у офтальмолога, оценка состояния сосудов глазного дна.
На основании симптомов патологии и факторов, провоцирующих изменение давления в большую сторону, беременной выборочно назначают те или иные процедуры. Чтобы узнать, как чувствует себя малыш внутри мамы, плаценту и фетоплацентарный комплекс проверяют с помощью УЗИ и допплерографии.
Лечение гипертонии при беременности
Когда диагноз наконец поставлен, немедленно переходят к лечению заболевания, при этом все усилия врачей направлены на стабилизацию состояния матери и предупреждение преждевременных родов.
Когда повышение давления не критическое, беременной, скорее всего, предложат амбулаторный вариант лечения, однако время от времени посещать больницу все равно придется. А вот скачок давления более чем на 30 мм. рт. ст. и признаки поражения ЦНС — абсолютное показание, чтобы немедленно госпитализировать будущую маму.
В зависимости от характера протекания болезни способы лечения бывают нескольких вариантов:
- лечение через организацию здорового образа жизни;
- медикаментозная терапия;
- лечение осложнений.
Амбулаторное лечение гипертонии при беременности
Такой вариант лечения подходит всем будущим мамам с диагнозом «артериальная гипертензия». Заболевание развивается, если женщина длительное время пребывает в состоянии невроза. Чтобы ей стало лучше, необходимо создать условия, в которых она будет чувствовать себя спокойно. Предлагаем вашему вниманию полезные рекомендации, подходящие абсолютно всем беременным:
- выделите полчаса на дневной сон;
- ложитесь спать не позднее 22.00;
- не проводите много времени за компьютером и телевизором (хотя бы на время беременности);
- ежедневно выходите из дома, чтобы просто погулять;
- займитесь плаванием или специальной зарядкой для беременных;
- сократите количество потребляемой кухонной соли до 4 г в день;
- утоляйте чувство голода маленькими порциями пищи до 6 раз в день;
- последний раз кушайте за 3 часа до сна;
- вместо продуктов с высоким содержанием жиров и «быстрых» углеводов налегайте на овощи, фрукты, зерновые и кисломолочные продукты.

С периодическим небольшим повышением артериального давления будущей маме можно мириться. Недомогание легко устранить, приняв безопасную дозу успокоительного фитосредства. К таким принадлежат настойка пустырника, настойка валерианы, Персен, Новопассит. К тому же с позволения лечащего врача лекарство можно приготовить своими руками.
Приведем несколько рецептов народных средств от гипертонии в начале беременности:
- мусс из клюквы. Средство эффективно нормализует повышенное АД. Вымойте в проточной воде и обсушите треть стакана свежих ягод. Выжмите из них сок в отдельную пиалу, а в оставшуюся мякоть налейте 250 мл крутого кипятка и подержите 5 минут на медленном огне. Затем положите в ягодную заготовку 1 ст. л. манки и оставьте вариться еще на 20 минут. Не забывайте время от времени перемешивать отвар. Теперь всыпьте в смесь 3 ст. л. сахара и, когда масса закипит, снимите ее с огня. Остывшую ягодную заготовку взбейте блендером, чтобы получился густой розовый мусс. Через 15 минут добавьте в клюквенную массу ягодный сок. Охлажденное средство принимают по 1 ч. л. 4 раза в течение дня;

- отвар из тыквы. Кусочек тыквы массой около 200 г очистите от кожуры и нарежьте крупным кубиком. Варите овощ на маленьком огне до готовности. Как только тыквенная мякоть разварится, измельчите ее в блендере до состояния однородной кашицы. Затем добавьте туда мед по вкусу и кушайте по 1 — 2 чайной ложки в течение дня;

- настой из лекарственных трав. Для приготовления средства от повышенного артериального давления понадобятся цветки ромашки, березовые почки, зверобой, цмин песчаный и земляничные листья. Необходимо взять по 1 ст. л. каждой травы и смешать их в общую массу. 2 ст. л. сухого сбора залейте крутым кипятком и настаивайте в течение 2 часов. Принимайте процеженный напиток по 1/3 стакана утром, днем и вечером курсом не менее двух недель.

Лечение эпизодических приступов повышенного артериального давления имеет хорошие прогнозы при условии, что все предупредительные меры были предприняты будущей мамой своевременно.
Медикаментозная терапия гипертонии при беременности
Чтобы полностью исключить или хотя бы снизить негативное влияние сильнодействующих препаратов на плод, беременной назначают минимальные их дозировки и чаще всего в виде монотерапии. Лечение будет успешным только в том случае, если будущая мама будет принимать таблетки регулярно. Самовольная отмена препарата при первых признаках улучшения самочувствия — опасная затея, которая может вызвать преждевременные роды или внутриутробную смерть малыша.
Для лечения женщин в положении используют гипотензивные средства пролонгированного действия. Если желаемый эффект отсутствует, выбор останавливают на комбинированной терапии. Рассмотрим примерную схему лечения гипертонии 1 и 2 степени при беременности:
- прежде всего, назначают основной препарат гипотензивной терапии — например, Артил, Пиндолол, Бисопролол;
- также подключают мочегонные средства — Верошпирон, Фуросемид;
- для снижения уровня холестерина у больной используют Аторвастатин и другие препараты подобного действия;
- чтобы уменьшить вязкость крови, назначают Кардиомагнил.

Для облегчения состояния беременной при гипертонии 3 степени используют другие схемы лечения: Гидралазин внутривенно или Фенигидин каждые 3 часа.
Еще раз обращаем внимание читателей на то, что таблетки от гипертонии при беременности нельзя принимать без ведома лечащего врача! Самолечение наказуемо: женщина рискует потерять ребенка и стать инвалидом.
На фоне лечения основного заболевания составляется схема лечения для нормализации тонуса сосудов, которые обеспечивают обменные процессы и микроциркуляцию в плаценте.
Лечение осложнений гипертонии во время беременности
Если на почве гипертонии возникает угроза прерывания беременности на ранних сроках, врачи бросают все усилия на предотвращение выкидыша. Для этого женщине назначают успокоительные лекарственные средства, спазмолитики и препараты прогестерона (Дюфастон, Утрожестан).
План действий иной, если подобная ситуация возникает во 2 и 3 триместре. Медики обращают пристальное внимание на коррекцию фетоплацентарной недостаточности. Прежде всего, будущая мама должна принимать Пентоксифиллин или Флебодиа для улучшения микроциркуляции в плацентарных тканях. Одновременно ей назначают Эссенциале и витаминный комплекс для восполнения дефицита витаминов А, Е и С в организме.
Профилактика развития гипертонии при беременности
Если у беременной женщины есть предпосылки для развития артериальной гипертонии, существует большая вероятность, что заболевание у нее таки появится. Однако шанс облегчить течение патологии есть всегда.
Секрет в том, что нужно со всей ответственностью подойти к планированию малыша:
- если есть лишний вес, прийти в форму, не прибегая к жестким диетам;
- начать правильно питаться;
- пролечить хронические заболевания почек, сердца, щитовидной железы;
- пересмотреть старую схему лечения сахарного диабета, чтобы исключить негативное влияние препаратов на процесс зачатия.
Для женщин, у которых артериальное давление начало повышаться уже во время вынашивания малыша, показана плановая госпитализация (в идеале три раза за беременность), чтобы уточнить и оценить состояние здоровья и на этом основании скорректировать дальнейшее лечение. Во всем, что касается артериальной гипертонии у беременных, важно беспрекословно выполнять назначения врача.
Источник