Медицинская реабилитация при гипертонии
Гипертоникам следует ответственно подойти к восстановлению своей сердечно-сосудистой системы. Реабилитация при гипертонии является важной составляющей антигипертензивного терапевтического подхода, содействуя быстрому восстановлению организма.
Рассмотрим виды и принципы реабилитационных методики в чем заключается их лечебная суть.
Принципы реабилитационных методик при артериальной гипертензии
Реабилитация в медицине – это совокупность специальных мероприятий лечебного профиля, помогающих максимально компенсировать либо полностью восстановить утраченные в период болезни функции организма.
Врачи предлагают разнообразные оздоровительные процедуры, позволяющие пациентам не только за короткий срок улучшить свое пошатнувшееся здоровье и предотвратить повторное проявление недуга, но и адаптироваться к социальным, общественным, трудовым, экономическим и прочим условиям в социуме.
Выделяется три основных реабилитационных этапа:
- Амбулаторный.
- Стационарный.
- Санаторный.
Для каждого гипертоника составляется индивидуальный план оздоровления с учетом следующих факторов:
- Степень тяжести ГБ.
- Возраст пациента.
- Насколько сильно поднимается АД.
- Проявлялись ли гипертонические кризы.
- Страдает ли человек ожирением.
- Присутствуют ли другие хронические заболевания.
Пограничная АГ и гипертония 1 стадии
Рекомендуются не медикаментозные методы:
- Лечебная физкультура.
- Коррекция жизненных привычек (отказ от сигарет и алкоголя).
- Правильное питание.
- Аутогенные тренировки.
- Седативные фитосредства.
Если через 1-2 месяца оздоровительные меры оказались малоэффективны, назначается полноценная медикаментозная терапия.
Гипертония 2 и 3 степени
Вышеуказанные реабилитационные методики в совмещении с гипотензивными препаратами.
Дополнительно назначается физическая реабилитация с целью ускорения максимального восстановления организма с дальнейшей его адаптацией к понемногу повышающейся физической активности.
Виды реабилитации при гипертонической болезни
Практикуемые при гипертензии реабилитационные мероприятия состоят из трех видов.
| Методика | Особенности |
| Медицинская | Медицинская реабилитация при гипертонической болезни – это обширный оздоровительный подход, вынуждающий болезнь перейти в стадию затухания либо вообще исчезнуть. От лечебной терапии отличается тем, что проводится вне периода обострения гипертензии. Гипертонику прописывается: лекарственная терапия, ЛФК, физиотерапия, санаторно-курортное лечение. |
| Физическая | Выступает как отдельный блок медицинской реабилитации: индивидуальные упражнения, мануальная терапия. Проводится поэтапно с постепенным увеличением физических нагрузок. Занятия проходят под наблюдением врача. |
| Психологическая | Психокоррекция направлена на стабилизацию психоэмоционального фона больного человека. |
Особенности физической реабилитации
Методика физической реабилитации при артериальной гипертензии – один из важных не медикаментозных способов восстановления здоровья. Гимнастические и другие активные упражнения являются для человеческого организма своеобразным биостимулятором.
Систематические занятия благотворно влияют на здоровье пациента:
- Стабилизируется кровяной уровень.
- Уменьшается частотность сокращений миокарда.
- Улучшается работа депрессорной системы.
- Нормализуется согласованность между сердечным выбросом и сопротивлением сосудов кровотоку.
- Повышается выносливость и работоспособность сердца.
- Запускается функционирование резервных капилляров, что ведет к падению периферического напряжения. Тем самым облегчается работа сердечной мышце, что способствует дополнительному снижению АД.
- Повышается способность к труду.
- Снимается психоэмоциональное напряжение и повышенная раздражительность.
- Возрастает устойчивость к стрессовым ситуациям.
- Стабилизируется ночной сон.
- Исчезает головная боль и приступы головокружения.
Физиотерапевтические процедуры имеют противопоказания:
- Нарушение свертываемости крови.
- Гипертония 3 степени.
- Злокачественная опухоль.
- Гипертензия 2 стадии с серьезными осложнениями.
Двигательные режим при гипертонической болезни на амбулаторном этапе имеет три степени нагрузки.
| Режим | Продолжительность курса | Задачи |
| Щадящий | Первые 5-7 дней после стационарной терапии. | Стабилизация АД. Увеличение работоспособности сердечно-сосудистой системы. Тренировка сердечной мышцы к разнообразным нагрузкам. Усиление мышцы сердца. Повышение качества процессов метаболизма. |
| Щадяще-тренирующий | Последующие14 дней. | Укрепление и улучшение возможностей миокарда. |
| Тренирующе-двигательный | Следующие30 дней. | Дальнейшее улучшение выносливости организма с целью адаптации пациента к бытовым и трудовым нагрузкам. |
Щадящий этап
При умеренном двигательном режиме рекомендуются физические нагрузки, позволяющие улучшить состояние миокарда. Для этого нужно провести в норму артериальный уровень и нормализовать процессы метаболизма.
ЛФК
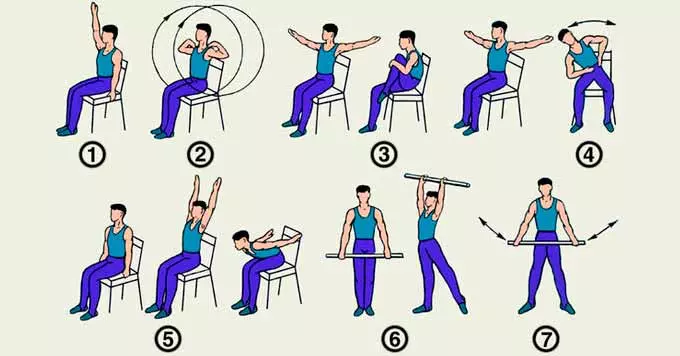
- Не исключается проведение групповых занятий физкультурой группами длительностью по 20 минут.
- Упражнения исполняются в медленном и среднем темпе, при которых осуществляется воздействие на средние и крупные группы мышц.
- Дополнительно назначаются тренинги на расслабление, равновесие и координацию движений.
Длительность сеанса – 20-25 минут.
Массаж
Мануальные процедуры при реабилитации назначаются при всех стадиях ГБ, кроме острых фаз патологии.
Основные задачи лечебного массажа:
- Стабилизация рабочих функций ЦНС.
- Нормализация кровообращения.
- Улучшение работоспособности сердца.
При массаже оказывается воздействие на следующие области тела:
- Голова.
- Шея.
- Воротниковая зона.
- Паравертебральные сегменты D5-D1 и C7-C2.
Длительность мануальной манипуляции – 10-15 минут, курс состоит из 20 процедур.
Упражнения на тренажерах и медленная ходьба
Оптимальные варианты:
- Бегущая дорожка в неспешном темпе.
- Шагающий велотренажер.
- Велотренажер.
Физиотерапевтические манипуляции
Используются следующие физиотерапевтические манипуляции:
- Ультрафиолетовое облучение.
- Электросон.
- Ванны (радоновые, йодобромные и сероводородные).
- Воздушные ванны проводятся при 18-19 градусов по 15-20 минут.
Щадяще-тренировочный режим
При щадяще-тренировочном реабилитационном режиме упражнения ЛГ носят более интенсивный характер, а длительность тренировок возрастает до 40 минут. Во время занятий задействованы все группы мышц.
Рекомендуется выполнять такие упражнения:
- Наклоны и повороты головы и торса.
- На координацию движений.
- Дыхательная гимнастика общего развития.
Щадящий режим позволяет получить достаточно хорошие устойчивые результаты и плавно подготовить организм к более активным нагрузкам. При этом исключается вероятность такого нежелательного явления, как учащение пульса. Пульсовое давление сохраняется в пределах нормы.
Регулярное прохождение ЛФК позволяет:
- Улучшить липидный обмен.
- Повысить гемодинамику.
- Усилить восприимчивость к сахару.
- Уменьшить показатель глюкозы в крови.
- Нормализовать состояние ОДА.
- Снизить уровень холестерина.
- Усилить общую выносливость организма.
Физические нагрузки противопоказаны, если присутствует:
- Чрезмерно высокое АД (выше 180/110 единиц).
- Клиническая картина предынсультного состояния.
- Тромбоз.
- Тромбоэмболия.
- После ГК прошло мало времени.
- Опасность инфаркта.
- Резкая слабость.
- Тахикардия мерцательного или пароксизмального типа.
- Выраженная одышка.
- Экстрасистолия (больше 4-х экстрасистол на 40 сердечных сокращений).
Тренирующе-двигательный режим
Спустя несколько месяцев постоянных занятий пациенты:
| Степень тяжести патологии | Особенности тренировок |
| Пограничная или первая стадия ГБ при условии достижения стойкой нормализации давления | Пациенты могут начать посещать групповые физические занятия (плавание, пробежки, спортивные игры), но забрасывать упражнения по расслаблению мышц нельзя. Величина нагрузок должна быть такой, чтобы показатели ЧСС не превосходили 130-149 ударов в минуту, а уровень АД не поднимался выше 180/100 единиц. |
| Гипертензия второй стадии | Характер дальнейших занятий зависит общего самочувствия здоровья, тяжести осложнений и насколько организм адаптировался к физическим нагрузкам. Обычно назначаются упражнения ЛГ на расслабление мышц, плавание, неспешная ходьба, аутогенная методика, а также массаж и самомассаж шейно-воротниковой области. |
| Гипертония третьей стадии и после ГК | Реабилитационные мероприятия проводятся исключительно в стационарных условиях. |
Стационарная реабилитация

Программа восстановительного периода в больничной обстановке осуществляется в следующих двигательных режимах:
- Строгий постельный.
- Постельный расширенный.
- Полупостельный стационарный (свободный).
Строгий постельный порядок
Любые энергичные движения противопоказаны. Пациент нуждается в постельном уходе.
Расширенный постельный порядок
Рекомендованы реабилитационные методики, которые помогают:
- Улучшить нервно-психический фон пациента.
- Ускорить адаптацию организма к различным нагрузкам.
- Понизить напряжение кровеносных сосудов.
- Повысить работу миокарда, сосудов.
Оздоровление ЛФК рекомендовано в виде:
- Упражнений ЛГ.
- Утренней гигиенической гимнастики.
- Самостоятельных тренингов.
Упражнения выполняются лежа на спине, при этом изголовье должно быть приподнято, либо сидя, но в последнем случае время занятий обязательно ограничивается.
Используются упражнения для мускулов всех групп в неторопливом темпе. Допускаются расслабляющие тренинги, направленные на улучшение диафрагмы и вестибулярного аппарата.
Зачастую ЛГ совмещается с массажем шейно-воротниковой области, ног и стоп.
Свободный режим
Проводятся двигательные занятия, содействующие:
- Увеличению функциональных способностей ЦНС и ее регуляционных механизмов.
- Оздоровлению мышцы сердца.
- Подготовке миокарда, артерий и органов дыхания к активным нагрузкам.
- Повышению устойчивости организма.
- Улучшению процессов обмена.
При полупостельном распорядке позволяется:
- Свободно прогуливаться по отделению.
- Применять физиолечение.
- Проводить массаж головы, шеи, паравертебральных зон.
- Лечебное плавание.
- Периодически прогуливаться по лестнице (не более трех этажей), делая перерыв для отдыха и дыхательной гимнастики.
Особенности психологической реабилитации

Психологическая реабилитация при гипертонической болезни позволяет восстановить психоэмоциональный фон гипертоника.
Одной из основных причин гипертензии являются неосознанные отрицательные эмоциональные проявления, которые провоцируют сужение сосудов в головном мозге. Подобные систематически возникающие эмоции на фоне повышенной возбудимости ЦНС способствуют увеличению тонуса ВНС, что ведет к частым скачкам АД.
| Методы психокоррекции | Лечебный эффект | Типы нагрузок |
| Аутотренинг | Проявляет позитивное действие на ЦНС. Особенно аутогенные тренировки эффективны на ранних стадиях ГБ. Научившись вызывать силой воли ощущение покоя можно контролировать свое тело и регулировать уровень АД. | Гипертоник осваивает технику расслабления. |
| Дыхательные упражнения | Позволяют нормализовать цикл дыхания, содействуя лучшему усвоению кислорода тканями организма, циркуляции кровяной жидкости, тем самым уменьшая нагрузку на миокард. Однако при критически повышенном АД дыхательная гимнастика противопоказана. | Достаточно нескольких дыхательных упражнений в течение нескольких минут, чтобы верхнее АД снизилось на 30 единиц, а верхнее на 10-15 единиц. |
| Словесное (вербальное) самовнушение | При систематическом повторении слов в голос подсознание человека воспринимает их как безоговорочную истину, под которую следует подстраивать организм. | Методика воздействия на подсознание посредством определенных фраз позитивного настроя, которые проговариваются не меньше 20 раз перед ночным отдыхом и после пробуждения. |
| Нервно-мышечная релаксация | Позволяет снизить остроту раздражения и стресса. В ходе сеансов релаксации пациент учится корректировать свое состояние. | Применяются специальные упражнения, позволяющие существенно снизить и устранить напряжение в отдельных мышечных группах в определенной последовательности. |
Восстановление в санаторно-курортных условиях
Для лучшей стабилизации организма после острой фазы артериальной гипертензии и недопущения повторного гипертонического криза, врачи рекомендуют пройти восстановление в санатории.
Получение санаторно-курортной реабилитации необходимо, если у гипертоника имеется:
- Устойчиво прогрессирующая АГ.
- ГБ без выраженных кризов.
- Сбой сердечного ритма и проводимости.
- Кардиозаболевания без почечных болезней и нарушений кровообращения.
- Перенесенный инсульт и инфаркт
- Отсутствие гипертонических кризов на фоне резкого склероза сосудов головного мозга.
Пациенту предлагаются следующие виды рекомендаций по реабилитации гипертонической болезни:
- Диетическое питание.
- Физиопроцедуры.
- Медикаментозная терапия.
- Помощь психолога.
Физиотерапия

Во время сеансов вызываются определенные рефлекторные нервно-сосудистые реакции, проявляющие благотворное воздействие на организм.
При этом стимуляция нервных рецепторов имеет разную степень:
| Поверхностная | Глубокая |
| Оказывается влияние на нервные окончания кожи. | Активизируются рецепторы внутренних тканей, в том числе и сосудов некоторых органов, к примеру, почек. |
Оздоровительные сеансы:
- УВЧ.
- Электросон.
- Контрастный душ.
- Гальваническая воронка.
- Обливание прохладной водой.
- Йодобромные, хвойные, хлоридо-натриевые и углекислые ванны.
Массаж
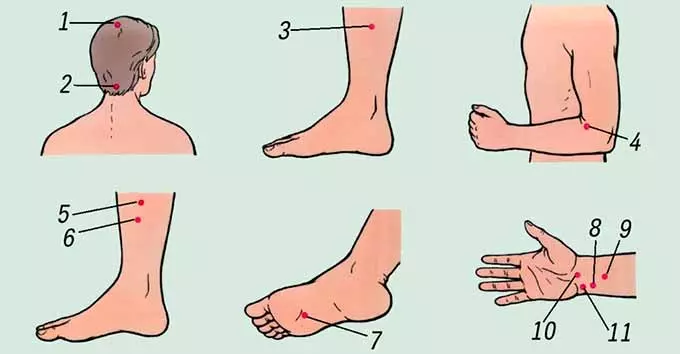
Рекомендуется классический массаж:
- Шеи.
- Волосистой и затылочной зоны головы.
- Верхней области спины.
- Передней части грудины.
Помимо традиционного массажа пользу принесут и другие виды мануальной терапии:
- Точечный массаж.
- Рефлекторно-сегментарный.
Диета
Реабилитация при гипертонии не будет полноценной, если пациент не отрегулирует рацион питания.
В данной ситуации назначаются следующие виды диет:
- Бессолевая.
- Низкоуглеводная.
- Средиземноморская.
Суточная доза соли не должна превышать 4-6 грамм.
Категорически отказаться от употребления:
- Кофе.
- Крепкого чая.
- Сдобной выпечки.
- Острых блюд.
- Алкоголя.
Важно ограничить потребление мяса, особенно жирных сортов. Питание должно быть дробным и частым.
Рекомендуется отказаться от курения, так как никотин агрессивно воздействуют на сердечно-сосудистую систему и зачастую вызывает повышение давления на целых 30 единиц.
Выводы
Реабилитация при гипертонии должна проходить в строгой последовательности. Особенно это относится к оздоровительным физическим нагрузкам. Постепенное увеличение их интенсивности позволяет избежать внезапного усугубления болезни и развития тяжелых осложнений.
Вследствие этого реабилитационные мероприятия проводятся в несколько этапов с применением различных видов восстановительных методик.
Загрузка…
Источник
АГ
– это патофизиологическое и клиническое
понятие, объединяющее состояния которым
сопутствует длительное повышение
гидростатического давления в артериях
большого круга кровообращения; синдром
стойкого повышения АД: САД
–– 140 мм рт. ст. и выше, ДАД
–– 90 мм рт. ст. и выше.
Социальная значимость АГ чрезвычайно
высока. Четыре тысячи человек в Республике
Беларусь ежегодно становятся инвалидами
вследствие АГ и её осложнений. Показатель
первичной инвалидности (ПИ) при АГ
составляет 1,35 на 10000 населения. В структуре
временной нетрудоспособности (ВН) АГ в
различные годы занимала 8-12 место. В 2006
году уровень ВН при АГ составил 12,5 дней
на 100 работающих при частоте случаев ВН
1,7 на 100 работающих и средней длительности
случая 7,3 дней.
Около
90 % всех случаев синдрома приходится на
эссенциальную АГ, остальные 10 % составляют
симптоматические (вторичные) формы,
которые обусловлены патологией почек
и почечных сосудов, эндокринной системы,
коарктацией аорты и другими причинами.
Критерии
медико-социальной экспертизы при АГ
1.Тяжесть
АГ
2.
Выраженность поражений органов мишеней
и степень нарушений их функций
3.
Частота и тяжесть гипертонических
кризов
4.
Сопутствующие клинические состояния,
влияющие на прогноз
5.
Эффективность антигипертензивной
терапии
6.Социальны
факторы (возраст, уровень образования,
основная профессия, характер и условия
выполняемого труда и др.)
1.Тяжесть аг (таблица 1)
Таблица
1. Классификация
степени тяжести АГ
Категории | Систолическое мм | Диастолическое мм |
Нормальное | <130-139* | <85-89 |
Артериальная | ||
Степень | 140-159 | 90-99 |
Степень | 160-179 | 100-109 |
Степень | ≥180 | ≥110 |
Изолированная | ≥140 | <90 |
Примечание:
Уровень АД 130-139 мм рт.ст. и 85-89 мм рт.ст.
считается «повышенным нормальным».
Выраженность
поражений органов мишеней и степень
нарушений их функций
Органами-мишенями
при АГ являются сердце, почки и
магистральные сосуды.
Выраженность
поражения сердца при артериальной
гипертензии оценивается по функциональным
классам (ФК):
Фк 1 – незначительное поражение
незначительная
гипертрофия миокарда левого желудочка:
индекс массы миокарда левого желудочка
(ИММЛЖ) 135 – 151г/м²легкие
нарушения сердечного ритма или
проводимостисердечная
недостаточность (СН) 0-1ст.
Нарушений
жизнедеятельности нет
ФК
2 – умеренное поражение
умеренная
гипертрофия левого желудочка (ИММЛЖ
152 – 170 г/м²)нарушения
ритма и проводимости средней тяжестипри
сопутствующей ИБС — стенокардия
напряжения 2 ФК
—
СН 1-2А ст.
Возникает
I ФК ограничения мобильности,
самообслуживания, I либо II ФК ограничения
участия в труде (при наличии противопоказанных
производственных факторов)
ФК
3 – выраженное поражение
выраженная
гипертрофия и дилятация левого желудочка
с его
систолической
перегрузкой (ИММЛЖ > 170 г/м²)
—
тяжелые нарушения ритма и проводимости
в сочетании с
СН
2 А стадии
при
сопутствующей ИБС — стенокардия
напряжения 3 ФК
—
СН 2-Б ст.
Возникает
II либо III ФК ограничения мобильности,
II либо III ФК ограничения самообслуживания,
III ФК ограничения участия в труде
ФК
4 – резко выраженное поражение
—
СН 3ст.
при
сопутствующей ИБС — стенокардия
напряжения 4 ФК на фоне перенесенных
в течение последнего года повторных
инфарктов миокарда
Возникает
IV ФК ограничения мобильности,
самообслуживания, участия в труде
Выраженность
поражения сосудов почек при АГ оценивается
по 4 ФК:
ФК
1 – соответствует латентной стадии ХПН
—
незначительная протеинурия
повышение
уровня креатинина плазмы до 180 мкмоль/лклубочковая
фильтрация 45-60 мл/мин
Ограничений
жизнедеятельности нет. У больных,
работающих в опасных, вредных,
неблагоприятных условиях возникает I
ФК ограничения участия в труде
ФК
2 — соответствует компенсированной
стадии ХПН
—
протеинурия < 1г/сут
лёгкая
полиурияумеренное
снижение концентрационной функции
почек (диапазон колебаний относительной
плотности мочи в течение суток менее
8 ед.)креатинин
плазмы 200-280 мкмоль/лклубочковая
фильтрация 30-40 мл/мин.
У
больных возникает I либо II ФК ограничения
участия в труде (при наличии противопоказанных
видов и условий труда)
ФК
3 – соответствует интермиттирующей
стадии ХПН
—
протеинурия
выраженная
полиурия ( до 3 л/сут)значительное
снижение концентрационной функции
почек (относительная плотность мочи в
течение суток 1010-1012 ед.)креатинин
плазмы 300-600 мкмоль/лклубочковая
фильтрация 20-30 мл/мин.
У
больных возникает II либо III ФК ограничения
мобильности, II либо III ФК ограничения
самообслуживания, III ФК ограничения
участия в труде
ФК
4 – соответствует терминальной стадии
ХПН
—
протеинурия
олигурия,
ануриярезкое
снижение концентрационной функции
почек (относительная плотность мочи
<1008 ед.)креатинин
плазмы > 600 мкмоль/лклубочковая
фильтрация < 20 мл/мин.
У
больных с терминальной стадией ХПН без
нарушения функции других органов и
систем возникает III ФК ограничения
мобильности, III ФК ограничения
самообслуживания, III либо IV ФК ограничения
участия в труде.
При
терминальной стадии ХПН, осложненной
недостаточностью других органов и
систем возникает IV ФК ограничения
мобильности, самообслуживания, участия
в труде.
Частота
и тяжесть гипертонических кризов
Различают
легкие, средней тяжести и тяжелые
гипертонические кризы.
1.
Критерии легкого гипертонического
криза:
продолжительность
индивидуально высокой гипертензии не
более 4 часов;повышение
преимущественно систолического АД;умеренная
кардиальная симптоматика;умеренная
церебральная и нейровегетативная
симптоматика: головная боль, ощущение
шума в голове, фотопсии, беспокойство,
возбуждение, тремор конечностей,
гипергидроз, частое мочеиспускание;легко
купируются;осложнений
не отмечается.
2.
Критерии среднетяжелого гипертонического
криза:
продолжительность
индивидуально высокой гипертензии от
4 часов до суток;повышение
систолического и диастолического АД;выраженная
кардиальная симптоматика: кардиалгии,
тахикардия, нарушения ритма сердца,
одышка, на фоне ИБС – стенокардия;выраженная
церебральная симптоматика: интенсивная
головная боль, тошнота, однократная
рвота, фотопсии, парестезии, легкая
слабость дистальных отделов конечностей,
снижение болевой чувствительности,
диплопия;осложнений
не отмечается.
3.
Критерии тяжелого гипертонического
криза:
продолжительность
индивидуально высокой гипертензии до
нескольких суток;выраженное
повышение систолического (220-230мм Hg
и выше) и диастолического (130-160 мм Hg)
АДпосле
медикаментозного купирования АД
повышается вновь;значительно
выраженная кардиальная симптоматика:
стенокардия, частая ЭС, мерцательная
аритмия;
значительно
выраженная церебральная симптоматика,
нередко с развитием острой гипертонической
энцефалопатии: резкая головная боль,
многократная рвота, нарастающая
спутанность сознания, судороги;
могут
отмечаться осложнения: ишемические и
геморрагические инсульты, субдуральные
и субарахноидальные кровоизлияния,
прогрессирующая стенокардия, инфаркт
миокарда, острая левожелудочковая
недостаточность, отслойка сетчатки,
расслаивающая аневризма аорты, острая
почечная недостаточность.
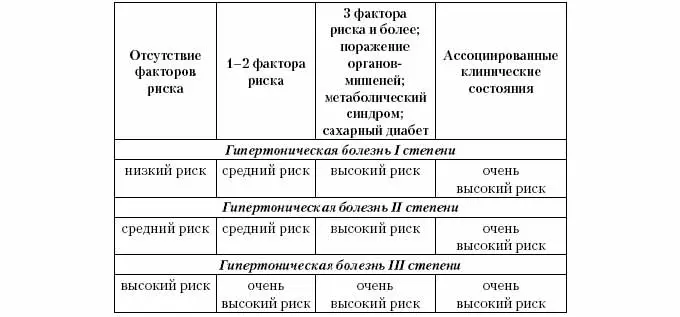
Ранжирование
АГ по функциональным классам:
ФК
1: Артериальная
гипертензия I ст. Систолическое
артериальное давление
(САД)
140-159 мм рт. ст., диастолическое артериальное
давление (ДАД) 90-99 мм рт. ст. Наблюдаются
кризы 1-го порядка легкие.
Риск
1 (низкий): нет факторов риска, поражения
органов-мишеней, сопутствующих
сердечнососудистых заболеваний.
Риск
4 (очень высокий): есть сопутствующие
сердечно-сосудистые заболевания или
сахарный диабет.
Ограничения
жизнедеятельности:Передвижение
— ФК 1 ;Участие в трудовой деятельности
— ФК 0-1.
ФК2:
Артериальная гипертензия II ст. САД
160-179 мм рт. ст., ДАД 100-109 мм рт. ст. Наблюдаются
кризы 1-го порядка легкие (ВН 3-5 дней) и
средней тяжести (ВН 5-7 дней), 2-го порядка
средней тяжести (ВН 7-9 дней), тяжелые (ВН
9-12 дней). По частоте отмечаются кризы
редкие (в течение года: легких — до 6,
средней тяжести — 3-4, тяжелых — 1), средней
частоты (легкие — 7-11, средней тяжести
— 4-5, тяжелые — 2-3 в течение года). Риск
2 (средний): есть факторы риска, но нет
поражения органов-мишеней. Риск 3
(высокий): есть поражение органов-мишеней:
гипертрофия левого желудочка по данным
ЭКГ, ЭхоКГ или рентгенографии), протеинурия
и/ или креатинемия, ультразвуковые или
рентгенологические признаки
атеросклеротического поражения сонных,
подвздошных и бедренных артерий, аорты;
генерализованное или очаговое сужение
артерий сетчатки). Риск 4 (очень высокий):
есть сопутствующие сердечно-сосудистые
заболевания или сахарный диабет.
Ограничения
жизнедеятельности:Самообслуживание
— ФК 1;Передвижение
— ФК 1; Участие в трудовой деятельностиФК1-2.
ФК3:
Артериальная гипертензия III ст. САД >
180, ДАД > 110 мм рт. ст.Наблюдаются
гипертонические кризы средней тяжести
и тяжелые: криз 2-го порядка средней
тяжести (ВН 9-12 дней) и тяжелый (ВН 12-15
дней). При развитии осложнений со стороны
сердца (стенокардия, сердечная
недостаточность, аритмия и др.) и головного
мозга (ТИА) срок ВН удлиняется на 3-5 дней.
При частых кризах 2-го порядка (в течение
года легких 12 и более, средней тяжести
— 6 и более, тяжелых — более 3),
работоспособность значительно снижается,
что служит основанием для определения
противопоказаний к продолжению трудовой
деятельности. Риск 3 (высокий): есть
поражение органов-мишеней и факторы
риска. Риск 4 (очень высокий):
есть сопутствующие клинические состояния:
цереброваскулярные заболевания
(ишемический инсульт, геморрагический
инсульт, ТИА); заболевания сердца (инфаркт
миокарда, стенокардия, реваскуляризация
коронарных артерий, застойная сердечная
недостаточность); заболевания почек
(диабетическая нефропатия, почечная
недостаточность); сосудистые заболевания
(расслаивающая аневризма аорты,
атеросклеротическое поражение
периферических артерий);гипертоническая
ретинопатия (геморрагии или экссудаты,
отек сосказрительногонерва);сахарныйдиабет.Ограничения
жизнедеятельности: Самообслуживание
— ФК 1-2; Общение — ФК 1 4 Передвижение —
ФК 2-3;Участие в трудовой деятельности
— ФК 2-3.
ФК4:
Артериальная гипертензия III ст. со
стабильно высоким уровнем АД, осложненная
состояниями, вызывающими зависимость
от постоянной нерегулируемой помощи
других лиц. Ограничение
жизнедеятельности:Самообслуживание
— ФК 3-4 ;Общение — ФК 3-4 ;Передвижение —
ФК 4; Участие в трудовой деятельности —
ФК 4.
Основные
цели и задачи реабилитации пациентов
с АГ:
Нормализация
АД.Коррекция
выявленных факторов риска.Улучшение
психоэмоционального состояния.Повышение
толерантности к физической нагрузке.Образование
больного.Повышение
качества жизни.Медикаментозная
коррекция сопутствующих клинических
состояний.Снижение
ФК ограничений жизнедеятельности,
оказание социальной помощи.
Реабилитация
пациентов с АГ проводится на
амбулаторно-поликлиническом
этапе МР.
Индивидуальная
программа реабилитации должна включать
следующие методы:
Источник


