М а гуревич артериальная гипертония у
Артериальная гипертензия (АГ) в женской популяции характеризуется рядом гендерных особенностей, что играет немаловажную роль в развитии ишемической болезни сердца (ИБС).
По данным исследований NHANES II, ГНИЦПМ, частота АГ у женщин с возрастом стремительно растет: в 55–64 лет она составляет 46,5–53%, а в группе старше 65 лет — 68% [1].
Nanchanal et al. в исследовании, включавшем 14 тыс. здоровых женщин, показали, что риск развития ИБС в течение последующих 10 лет их жизни тесно связан с уровнем АД. Риск для женщин с высоким нормальным АД был в 4 раза больше, чем для женщин с нормальным АД. У женщин с АГ, даже получавших удовлетворительную гипотензивную терапию, риск ИБС был в 8 раз выше. Для женщин с неадекватной терапией риск был выше почти в 19 раз [2].
Помимо показателей АД (по данным исследования NHANES III, после 59 лет у женщин отмечается максимальная частота АГ) у женщин, по сравнению с мужчинами, выше частота сердечных сокращений (ЧСС) в покое, сердечный индекс, ниже общее периферическое сопротивление сосудов, наблюдается высокая вариабельность АД, чаще выявляется «гипертония белого халата».
Важная особенность АГ у женщин — тенденция к нарастанию пульсового давления как суррогатного маркера жесткости артериальной стенки, в связи с тем что после 50 лет уровень систолического АД (САД) у них продолжается увеличиваться, в то время как уровень диастолического АД (ДАД) удерживается на прежних значениях или даже снижается [3].
Считается, что причинами, приводящими к этим изменениям у женщин, являются меньшая протяженность артериального русла, большая ЧСС, более короткая диастола и низкий ударный объем [4]. Повышение уровня пульсового давления считается мощным независимым предвестником последующих коронарных событий [5].
Гипертрофия левого желудочка (ГЛЖ) у женщин встречается чаще, чем у мужчин, причем преобладает концентрическая ГЛЖ (утолщение стенок левого желудочка (ЛЖ) без изменения размеров полости). У мужчин же чаще встречается эксцентрическая ГЛЖ [6].
Исследование WHJ, в котором принимали участие 98 705 женщин в возрасте 50–79 лет, выявило АГ у 38% пациенток. Доказана достоверная прямая зависимость между частотой встречаемости АГ и возрастом — у женщин 70–80 лет АГ встречалась в 2 раза чаще, чем в возрасте 50–60 лет [7].
Основными факторами риска (ФР) развития АГ являлись вес тела (частота встречаемости АГ составила 48% против 29% соответственно с ИМТ>27,3% и ИМТ<27,3%); наличие/отсутствие физической активности (соответственно 45% против 31%); потребление алкоголя (соответственно 46% и 36% у злоупотребляющих алкоголем). Часто формирующееся абдоминальное ожирение, зачастую сочетающееся с нарушениями углеводного и липидного обмена, влечет за собой развитие инсулинорезистентности, которая приводит к снижению синтеза оксида азота (NO), повышению содержания свободных жирных кислот, угнетению активности NO-синтетазы. Все это способствует повышению чувствительности эндотелиальной стенки к констрикторным действиям различных веществ, в свою очередь повышая частоту развития АГ [8, 9].
Период постменопаузы характеризуется перестройкой эндокринной системы и дефицитом синтеза эстрогенов, оказывающих влияние на резистентность периферических сосудов, синтез нейромедиаторов, вазоактивных пептидов, простациклина и тромбоксана.
Важную роль в патогенезе АГ у женщин в постменопаузе играет как снижение уровня женских половых гормонов, так и увеличение уровня андрогенов в крови. Повышение уровня тестостерона вызывает увеличение активности симпатоадреналовой (САС) и ренин-ангиотензин-альдостероновой систем (РААС). Тестостерон оказывает прямое действие на канальцы почек, способствуя задержке натрия в организме. Кроме того, тестостерон увеличивает уровень эндотелина в крови и усиливает оксидативный стресс.
Ожирение является независимым ФР коронарных заболеваний, застойной сердечной недостаточности (ЗСН), инсультов; большинство из них является исходами плохо контролируемой АГ. У женщин с ожирением сердечно-сосудистый риск увеличивается в 4 раза.
По данным исследования АРГУС, в России среди женщин старше 55 лет нормальную массу тела (ИМТ<25 кг/м2) имели 24% пациенток с впервые выявленной изолированной систолической АГ (ИСАГ) и 40% — с систолодиастолической АГ. Кроме того, в развитии АГ у женщин (кроме менопаузы!) имеют значение гиперхолестеринемия, отсутствие физической активности и психологические факторы.
У большинства женщин, принимающих пероральные контрацептивы, наблюдается небольшое, но достоверное повышение АД. Следует отметить, что в настоящее время пероральные контрацептивы содержат более низкие дозы эстрадиола (20–35 мг), но все равно необходимо проводить регулярное измерение АД каждые 6 мес.
По данным исследования TOMHS [10], у женщин зарегистрировано в 2 раза больше нежелательных явлений, чем у мужчин.
Следует сделать ряд заключений по АГ у женщин:
- у мужчин наблюдается тенденция к более высоким цифрам АД по сравнению с женщинами репродуктивного возраста, после наступления менопаузы или проведения овариоэктомии различия между мужчинами и женщинами исчезают;
- у женщин до 60 лет распространенность АГ ниже, после 60 лет — выше, чем у мужчин;
- ИСАГ чаще встречается в возрасте старше 60 лет, преимущественно у женщин с избыточной массой тела;
- в репродуктивном периоде риск сердечно-сосудистых осложнений у женщин в 3 раза ниже, чем у мужчин;
- АГ не является абсолютным противопоказанием к назначению заместительной гормональной терапии (ЗГТ);
- современные препараты для ЗГТ не оказывают существенного влияния на уровень АД у женщин с/без АГ в менопаузе;
- наличие отягощенной наследственности и заболеваний почек в анамнезе является относительным противопоказанием для назначения пероральных противозачаточных средств;
- у женщин чаще наблюдается ГЛЖ при ИСАГ, а также инсульт и ЗСН на фоне АГ;
- женщины более осведомлены о наличии у них АГ, чаще получают антигипертензивные препараты, у них в отличие от мужчин выше вероятность достижения целевого АД;
- антигипертензивная терапия оказывает одинаковое влияние на уровень АД у мужчин и женщин. Однако у женщин наблюдается менее выраженное снижение общего сердечно-сосудистого риска на фоне адекватного контроля АД.
Ретроспективный анализ 5 рандомизированных клинических исследований, включавших 12 тыс. пожилых больных, преимущественно женщин (возраст старше 60 лет), показал, что активное снижение АД сопровождалось снижением сердечно-сосудистой смертности на 23%, количества случаев ИБС — на 19%, случаев сердечной недостаточности (СН) — на 48%, частоты инсультов — на 34%.
Целесообразны снижение и поддержание АД на уровне ≤140/90 мм рт. ст., а при сопутствующих сахарном диабете (СД) и почечной недостаточности АД следует снижать до <135/85 мм рт. ст.
Начинать терапию нужно с устранения модифицируемых ФР, таких как избыточный вес, курение, чрезмерное употребление соли.
Различия в фармакокинетике лекарств у мужчин и женщин могут быть обусловлены более низкой массой тела у женщин, меньшим размером органов, более высоким содержанием жировой ткани по сравнению с мужчинами. Различия в уровне гормонов у мужчин и женщин могут влиять на всасывание и элиминацию лекарств. Менопауза может стать причиной изменения фармакокинетики лекарственных средств вследствие не только изменений концентрации эстрадиола, но и увеличения объема жидкости в организме. Доказано, что эстрогены и прогестины вступают во взаимодействие со многими лекарствами, применяемыми при сердечно-сосудистых заболеваниях. Половые различия существуют и в элиминации лекарственных средств, поскольку скорость клубочковой фильтрации у женщин ниже, чем у мужчин, даже после поправки на площадь поверхности тела. У женщин существует также более высокий риск некоторых специфических нежелательных реакций.
При лечении АГ у женщин постменопаузального периода следует отдавать предпочтение антигипертензивным препаратам, которые не оказывают отрицательного метаболического действия и/или способствуют нормализации метаболических нарушений. К таким препаратам относят: ингибиторы ангиотензинпревращающего фермента (иАПФ), антагонисты рецепторов ангиотензина (АРА) II, антагонисты кальция (АК) и высокоселективные β-адреноблокаторы (БАБ).
Для устранения рефлекторной тахикардии, повышающей потребность миокарда в кислороде, показано добавление кардиоселективных БАБ и АК длительного действия (верапамил, дилтиазем).
Селективный b-блокатор метопролол преимущественно метаболизируется CYP2D6 [11]. У мужчин выше активность этого фермента и характерен более быстрый его клиренс. Вследствие этого у женщин достоверно выше плазменный уровень метопролола [12, 13]. Его действие усиливается при приеме оральных контрацептивов [13–15]. Плазменная концентрация пропранолола у женщин на 80% выше, чем у мужчин [15]. Более высокий уровень БАБ в плазме у женщин соотносится с более выраженным снижением ЧСС и АД у женщин, чем у мужчин, под их влиянием [12].
Известны гендерспецифические особенности для некоторых блокаторов кальциевых каналов [16–18]. Эти лекарственные вещества подвергаются первичному метаболизму при прохождении через печень и являются субстратами для CYP3А4, активность которого у женщин выше, чем у мужчин [19–21]. Соответственно, у женщин более высокий клиренс и ниже сывороточная концентрация блокаторов кальциевых каналов, например нифедипина, чем у мужчин [18]. У женщин также выше клиренс верапамила при в/в введении. Клиренс верапамила у женщин с возрастом замедляется. Это объясняет, почему у пожилых женщин (старше 60 лет) снижение АД под его влиянием более эффективно, чем у молодых (от 20 до 30 лет) [22]. В исследовании АССТ установлено, что при терапии амлодипином снижение АД более выраженное у женщин, чем у мужчин [23].
Активность ангиотензинпревращающего фермента — точки приложения иАПФ — у женщин в пременопаузе ниже, чем в постменопаузе [24].
При сопутствующей дисфункции ЛЖ и СН препаратами выбора являются иАПФ, АРА.
Механизмы действия иАПФ при хронической сердечной недостаточности (ХСН):
- ослабление нейрогуморальных вазоконстрикторного и антидиуретического звеньев, усиление вазодилатирующего компонента патогенеза ХСН;
- расширение периферических сосудов, снижение преднагрузки и постнагрузки на сердце;
- уменьшение дилатации камер сердца, регресс гипертрофии миокарда (замедление процесса ремоделирования сердца);
- увеличение сократительной способности миокарда и сердечного выброса;
- улучшение диастолического наполнения желудочков;
- диуретическое и нефропротективное действие;
- снижение клубочковой гипертензии;
- предотвращение электролитного дисбаланса и опосредованного антиаритмического эффекта;
- улучшение функции эндотелия и антиишемического эффекта.
При назначении иАПФ:
- следует избегать одновременного назначения препаратов, дополнительно снижающих АД (АК, БАБ, нитратов);
- отменить нестероидные противовоспалительные препараты;
- прекратить прием диуретиков;
- отменить психотропные препараты (хлорпромазин, тиоридазин и др.);
- ступенчатое титрование дозы (каждые 5–7 дней).
Дозировки иАПФ представлены в таблице 1.

Для купирования гипертонического криза используют гипотензивные препараты короткого и среднего действия — иАПФ, АРА, БАБ с внутренней симпатомиметической активностью, препараты центрального действия (клонидин, празозин и др.). При гипертонических кризах, протекающих с явлениями СН, препаратами выбора являются нитраты. Следует избегать быстрого и чрезмерного снижения АД (<100/70 мм рт. ст.), т. к. это может спровоцировать тахикардию, усиление ишемии миокарда.
M. Hudson et al. изучали в течение 5 лет результаты лечения ЗСН, в т. ч. сочетание АГ и ХСН, с использованием АРА и иАПФ у мужчин и женщин. В исследовании приняли участие 10 223 женщины (8627 принимали иАПФ, 1956 — АРА) и 9475 мужчин (8484 принимали иАПФ, 991 — АРА). Было отмечено, что 3-месячная выживаемость значительно выше в группе женщин, принимавших АРА, чем в группе принимавших иАПФ, а также выше, чем у мужчин обеих групп [26].
Механизм действия АРА:
- подавление активности РААС на уровне клеточных рецепторов;
- ослабление эффектов ангиотензина (АТ) II;
- не подавляется активность киназы II, разрушающей брадикинин (отсутствие побочных явлений — бронхоспазма, кашля);
- подавление активности только РААС;
- широкий спектр действия, высокая селективность (обязательный контроль уровней АД, калия, креатинина).

Дозировки АРА приведены в таблице 2. Сравнение эффектов иАПФ и АРА отображено в таблице 3.
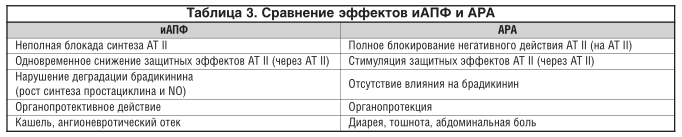
Нам видится, что большая эффективность АРА наблюдается в женской популяции с АГ. АРА II целесообразно применять при плохой переносимости иАПФ [27, 28]. Представители класса АРА могут различаться между собой степенью сродства к АТ1-рецепторам за счет имеющихся различий в модели взаимодействия с рецепторами.
Сравнивалась антигипертензивная активность олмесартана медоксомила с другими сартанами — лозартаном, валсартаном и ирбесартаном [29]. Через 8 нед. лечения снижение уровней САД и ДАД при терапии олмесартана медоксомилом было достоверно больше, чем при приеме лозартана, валсартана и ирбесартана.
В исследовании S. Nakayama et al. сравнивалось влияние олмесартана медоксомила в дозе 20 мг с телмисартаном в дозе 40 мг на повышенные уровни АД у пациентов с СД 2-го типа [30]. Через 8 нед. при терапии олмесартаном было отмечено достоверно большее снижение «офисных» уровней АД и по данным суточного мониторирования АД.
В двойном слепом рандомизированном исследовании MARAVEL, в котором сравнивали прием ирбесартана в дозе 150–300 мг/сут и эналаприла 10–20 мг/сут, оба препарата снижали АД до целевых значений (128,8 и 79,9 мм рт. ст. в группе ирбесартана и 127,2 и 80,5 мм рт. ст. — в группе эналаприла). Однако частота, вероятно, связанных с лечением побочных эффектов составила всего 9,2% в группе ирбесартана в сравнении с 24,6% в группе эналаприла [31].
Немаловажен нефропротективный эффект БРА при диабетической нефропатии и микроальбуминурии, протеинурии (класс I, уровень доказательности В). Например, в исследовании IDNT у пациентов с АГ и диабетической нефропатией риск удвоения креатинина на 37% ниже в группе ирбесартана (р<0,001) в сравнении с группой, принимающей амлодипин. Кроме того, относительный риск развития терминальной стадии почечной недостаточности был на 23% ниже в группе ирбесартана [32].
Важное место в лечении, наряду с иАПФ и АРА, также занимают агонисты J1-имидазолиновых рецепторов, обладающие положительным гипотензивным эффектом и повышающие чувствительность тканей к инсулину; они вызывают эффекты торможения гиперактивности САС, приводящие к снижению АД и уменьшению ЧСС, способствуют снижению уровня холестерина липопротеинов низкой плотности, толерантности к глюкозе.
Женщины в постменопаузе являются более солечувствительными, чем мужчины. У большинства женщин в постменопаузе имеется объем-зависимый тип АГ с наличием сопутствующих метаболических нарушений. В таких случаях эффективен тиазидоподобный диуретик индапамид. Он способствует снижению АД, воздействует на сосудистый тонус и водно-электролитный баланс, обладает кардиопротективными свойствами, не нарушает углеводный и липидный обмен.
Биодоступность ацетилсалициловой кислоты (АСК) у женщин выше, чем у мужчин благодаря более медленному клиренсу и достоверно более длительному периоду полувыведения [33]. Благоприятные эффекты приема АСК или клопидогрела для женщин и мужчин доказаны при вторичной профилактике кардиоваскулярных заболеваний.
Важных различий в плазменной концентрации клопидогрела и его активных метаболитов у женщин не обнаружено. По данным исследований (CURE, CREDO, CLARITY-TIMI 28), гендерных особенностей в протективном эффекте клопидогрела не выявлено, но частота кровотечений у женщин выше [34].
Несмотря на возросший интерес к проблеме женского здоровья, остается много нерешенных вопросов, что связано с недостаточным числом клинических исследований и наблюдений, необходимых для разработки алгоритмов диагностики сердечно-сосудистых заболеваний у женщин, понимания гендерной фармакологии и стратификации риска кардиоваскулярных событий в женской популяции.
Таким образом, выявленные особенности патогенеза и клинического течения АГ у женщин должны обязательно отражаться на принципах фармакотерапии с целью снижения риска кардиоваскулярных событий. Раннее назначение комбинированной антигипертензивной терапии, использование АРА, обладающих эндотелийпротективным и нефропротективным действием, способствует предупреждению прогрессирования АГ и уменьшению сердечно-сосудистых осложнений в женской популяции.
Источник
| Том 02/N 3/2002 | КАРДИОЛОГИЯ |
М.А.Гуревич
Кафедра терапии ФУВ, отделение кардиопульмонологии (зав. – акад. РАМН Н.Р.Палеев)
МОНИКИ
| Список сокращений АГ – | ЛЖ – левый желудочек |
В настоящее
время во всем мире увеличивается доля
пожилых людей, соответственно этому
нарастает распространенность артериальной
гипертонии (АГ). Распространенность АГ в
нашей стране в пожилом возрасте достигает
75–80% (Р.Г.Оганов, 2002), что делает актуальным
изучение изолированной систолической
артериальной гипертонии (ИСАГ),
формы заболевания, преимущественно
наблюдаемой в старших возрастных группах.
Каждый десятый больной АГ в России имеет
ИСАГ, доля этих пациентов в пожилом
возрасте превышает 20% (С.А.Шальнова и соавт.,
2002).
Установлено преимущественное
влияние ИСАГ на смертность от ишемической
болезни сердца (ИБС) и особенно от мозгового
инсульта (МИ).
Патогенез
В течение длительного времени
эффективность антигипертензивной терапии
оценивали в основном по снижению
диастолического артериального давления (ДАД)
и по влиянию терапии на снижение риска ИБС и
МИ.
Акцент на ДАД основывался на
представлении о доминирующей роли
повышенного общего периферического
сосудистого сопротивления (ОПСС) как
основной причины повышения ДАД.
Распространенная точка зрения о
том, что ДАД значительно труднее поддается
терапии, чем систолическое артериальное
давление (САД) в последние годы не нашла
подтверждения.
Показано, что так называемые
возрастные нормы АД практически не
существуют, единые показатели АД
отмечаются в широком возрастном диапазоне
– от 18 до 80 лет.
Имеются убедительные данные о том,
что САД является даже более важным фактором
риска сердечно-сосудистых заболеваний, чем
ДАД.
Подчеркнута важнейшая роль
пульсового АД, прямая корреляция между
пульсовым АД и частотой сердечно-сосудистых
осложнений, особенно у пожилых.
Изменения свойств крупных
сосудов являются существенным фактором
риска развития сердечно-сосудистых
осложнений у пожилых с АГ.
Остановимся на скорости
распространения пульсовой волны (СРПВ),
наиболее известном и практически значимом
показателе сосудистой эластичности.
Пожилой возраст и АГ, особенно в
форме ИСАГ, способствуют увеличению СРПВ в
1,5–2 раза. Увеличение САД и снижение ДАД при
ИСАГ у пожилых способствуют повреждению
эндотелия сосудов, фрагментации
эластической мембраны, деструкции стенок
артерий, развитию гипертрофии левого
желудочка (ЛЖ) (рис. 1 и 2), сердечной
недостаточности (СН) и ухудшению перфузии
субэндокарда (P.Toutouras, C.Vlachopoulos, 1995; M.O’Rourke,
1998).
Пограничным показателем
пульсового давления (ПД) является его
величина более 60 мм рт. ст. Этот уровень
служит маркером высокого риска сердечно-сосудистых
осложнений. Повышенное ПД является
критерием поражения крупных магистральных
артерий.
Рис. 1. ЭКГ пациента с артериальной
гипертензией. ЭКГ-признаки гипертрофии
левого желудочка: увеличение амплитуды
зубца R в V5 и V6 > 25 мм, увеличение амплитуды
зубца S в V1 и V2 > 25 мм, инверсия зубца Т в
V5–V6, электрическая ось сердца отклонена
влево.

Рис. 2. Рентгенограмма органов грудной
полости у пациента с артериальной
гипертензией. Рентгенографические
признаки гипертрофии левого желудочка.
Рентгенологических данных о сердечной
недостаточности нет.

Лечение
Метанализ трех крупных
исследований, посвященных терапии ИСАГ у
пожилых (SHEP, SYST-EUR, SYST-CHINA), подтвердил
важность активного лечения ИСАГ. Так, общая
смертность снизилась на 17% , сердечно-сосудистая
смертность – на 25% , фатальные и не
фатальные сердечно-сосудистые осложнения
– на 32% , инсульты – на 37% , инфаркт миокарда
и внезапная смерть – на 25% .
Рекомендуемое снижение САД до 140–
160 мм рт. ст. с поддерживанием ДАД на уровне 70
мм рт. ст. и выше.
Рассмотрим некоторые общие и
частные аспекты использования
антигипертензивных препаратов при АГ у
пожилых, обращая особое внимание на ИСАГ.
Следует назначать возможно
меньшее число лекарств, в минимальных дозах,
по простой схеме. Необходимы подробные
устные, а иногда и письменные рекомендации
по приему лекарств. Возможны
многочисленные ятрогенные воздействия,
требующие дополнительного учета у пожилых
с АГ.
Препаратами выбора для лечения АГ у пожилых,
особенно в форме монотерапии, по-видимому,
являются тиазидные и
нетиазидные диуретики, а также
дигидропиридиновые
антагонисты кальция длительного действия.
Препаратом выбора для лечения АГ у
пожилых, особенно в форме монотерапии,
по выидимому, являются тиазидные и
нетиазидные диуретики, а также
дигидропиридиновые антагонисты
кальция длительного действия
Не все группы
антигипертензивных препаратов в равной
мере подходят для лечения АГ у пожилых,
особенно в форме монотерапии. Так, у пожилых
мужчин и женщин диуретики эффективны в 46–88%
случаев, а b-адреноблокаторы – лишь в 22–48%
случаев (F.Messerli и соавт., 1998).
Препаратами выбора для лечения АГ
у пожилых, особенно в форме монотерапии, по-видимому,
являются тиазидные и нетиазидные диуретики,
а также дигидропиридиновые антагонисты
кальция (АК) длительного действия.
Диуретики
Тиазидные и тиазидоподобные
диуретики, как антигипертензивные
препараты, особенно показаны у лиц пожилого
и старческого возраста, больных с
систолической дисфункцией ЛЖ, остеопорозом
и нефролитиазом; не рекомендуются при
лечении АГ у больных подагрой и
гипокалиемией, при сахарном диабете типа I.
Ко
второму
поколению тиазидных диуретиков относится индапамидi.
Индапамид в больших дозах
вызывает диурез и натрийурез. В дозах 1,25 и 2,5
мг/сут действует главным образом как
артериальный вазодилататор.
Наряду с антигипертензивным
действием индапамид вызывает обратное
развитие гипертрофии ГЛЖ.
Тиазидные и тиазидоподобные
диуретики как антигипертензивные
препараты особенно показаны у лиц
пожилого и старческого возраста,
больных с систолической дисфункцией ЛЖ,
остеопорозом и нефролитиазом; не
рекомендуются при лечении АГ у больных
подагрой и гипокалиемией, при сахарном
диабете типа I.
АК показаны при ИСАГ у пожилых,
особенно в случаях, когда тиазидные и
тиазидоподобные диуретики
противопоказаны, у больных АГ и
диабетической нефропатией в случае
противопоказаний и неэффективности
ингибиторов АПФ.
Особую эффективность ИАПФ имеют у
больных АГ, сочетающейся с сахарным
диабетом типа II и систолической
дисфункцией ЛЖ у пожилых.
Позитивным свойством
индапамида является также минимальное
влияние на содержание калия, мочевой
кислоты, глюкозы и липиды крови. В отличие
от тиазидных диуретиков первого поколения
индапамид оказывает минимальное
воздействие на уровни общего холестерина и
триглицеридов, несколько повышает
содержание в крови холестерина
липопротеидов
высокой
плотности.
Индапамидi
может использоваться для начальной терапии
АГ при сахарном диабете и заболеваниях
почек, что, по-видимому, обусловлено его
ренопротективными свойствами (R.Donnelly и
соавт., 1996).
По-видимому, индапамидi
не просто диуретик – он обладает, кроме
того, определенными вазопротективными,
вазоселективными эффектами. Разработанная
особая ретардная форма индапамида –
индапамидом SR; 1,5 мг, обеспечивает
равномерное поступление препарата в кровь
на протяжении 24 ч.
Частота повторных нарушений
мозгового кровообращения в группе больных,
леченных индапамидом, была на 31% меньше, чем
в контрольной группе (Liu, G.Liu, 1998).
Побочные эффекты тиазидных
диуретиков могут проявляться в
гипокалиемии, гипомагниемии и
гиперурикемии. С этим связаны и другие
побочные явления – возникновение
желудочковых аритмий, нарушение
углеводного обмена. Тиазидные и
тиазидоподобные диуретики (за исключением
индапамида), по-видимому, не следует
использовать для лечения АГ у больных с
сахарным диабетом, ожирением.
Противопоказаниями для
применения тиазидных и тиазидоподобных
диуретиков у больных АГ являются
гипокалиемия, подагра, гиперурикемия,
цирроз печени, сахарный диабет типа I,
частые желудочковые аритмии.
Антагонисты кальция
АК улучшают эластические
свойства аорты и ее крупных ветвей,
вследствие чего они патогенетически в
большей степени подходят для снижения САД,
чем ДАД, при АГ у пожилых, особенно в форме
ИСАГ (P.Trenkwalder, 1997). Имеются указания о том,
что антигипертензивная активность АК
несколько увеличивается с возрастом.
Помимо сосудорасширяющего
эффекта АК оказывают натрийуретическое
действие, влияя на скорость клубочковой
фильтрации. Известно также
кардиопротективное действие АК,
реализующееся через антиатерогенное,
антитромботическое и другие влияния.
Несомненные преимущества в этом
отношении имеют длительно действующие
формы нифедипина, они снижают частоту
неблагоприятных исходов при АГ у пожилых.
При АГ у пожилых длительно
действующие формы нифедипина обеспечивают
достаточно эффективный 24-часовой контроль
АД (данные мониторирования АД по Холтеру).
Кроме того, препараты благоприятно влияют
на липидный и углеводный обмен и могут
применяться при многих сопутствующих
заболеваниях у пожилых (атеросклероз,
гиперлипидемия, сахарный диабет и др.).
С учетом данных суточного
мониторирования АД и ЭхоКГ при ИСАГ у
пожилых рекомендуются длительно
действующие АК – амлодипин, фелодипин.
Лекарственная форма дилтиазема с
пролонгированным эффектом – дилтиазем
резинат – выпускается в капсулах по 180 мг,
фармакологические эффекты осуществляются
в течение
12 ч, что позволяет применять
препарат 1–2 раза в день.
Антигипертензивная
эффективность дилтиазема резинат
подтверждена нами при лечении больных АГ
пожилого возраста. Отмечено
существенное
снижение САД и ДАД (в среднем на 14/10 мм рт. ст.)
у пациентов, получавших препарат в течение 2
мес. Антигипертензивный эффект
поддерживался 24 ч без значительных
колебаний.
Специально был оценен эффект
терапии дилтиазема резинат при ИСАГ у
пожилых (возраст старше 65 лет). Получен
вполне удовлетворительный гипотензивный
эффект. Рекомендуемая доза препарата (1–2
капсулы в день) оказалась подходящей для
пожилых пациентов.
Побочные явления при
использовании АК – головная боль,
головокружение, приливы крови к лицу,
периферические отеки, сердцебиение и др.
Могут возникать желудочно-кишечные
расстройства в форме запора, диареи,
тошноты, рвоты и др., отмечающиеся у пожилых
пациентов АГ при взаимодействии АК с рядом
других лекарственных препаратов (дигоксином,
БАБ, вазодилататорами и др.).
АК показаны при ИСАГ у пожилых,
особенно в случаях, когда тиазидные и
тиазидоподобные диуретики противопоказаны,
у больных АГ и диабетической нефропатией в
случае противопоказаний и неэффективности
ингибиторов ангиотензинпревращающего
фермента (ИАПФ).
Ингибиторы ангиотензинпревращающего
фермента
В настоящее время ИАПФ являются
одними из основных и эффективных
антигипертензивных средств, их количество
достигло уже порядка 50 препаратов и
продолжает постоянно расти.
Они показаны для лечения АГ у
пожилых с систолической дисфункцией ЛЖ, у
пациентов с сахарным диабетом с
диабетической нефропатией.
Более удобны препараты
длительного действия, эффективные при
приеме 1 или 2 раза в день, они обеспечивают
круглосуточный контроль за
уровнем АД: эналаприлi,
периндоприл, рамиприл, фозиноприл и др.
Начинать терапию ИАПФ, особенно у
пожилых с АГ, следует с минимально
рекомендуемых доз (для эналаприлаi
– 2,5–5 мг/сут), постепенно увеличивая
дозу препарата до средней терапевтической
(10 мг/сут).
При отсутствии эффекта от средних
доз ИАПФ возможно комбинирование препарата
с тиазидным диуретиком или АК.
Всем ИАПФ свойственны следующие
побочные эффекты: артериальная гипотония,
нарушение функции почек, гиперкалиемия,
сухой кашель и др.
АГ у пожилых, не принимающих
диуретиков и других антигипертензивных
препаратов, достаточно редко
сопровождается гипотонической реакцией
после приема первой дозы ИАПФ. Так, при
использовании 2,5–5 мг/сут эналаприлаi
мы подобной реакции практически не
наблюдали.
Сухой кашель является одним из
частых побочных эффектов терапии ИАПФ.
У женщин кашель, связанный с
применением ИАПФ, встречается чаще, чем у
мужчин; у некурящих – чаще, чем у
курильщиков.
С определенной осторожностью
ИАПФ следует использовать при
облитерирующем атеросклерозе артерий
нижних конечностей, распространенном
атеросклерозе с поражением коронарных и
сонных артерий (нередкое сочетание с
поражением почечных артерий), хроническом
активном гепатите или циррозе печени.
Особую эффективность ИАПФ имеют у
больных АГ, сочетающейся с сахарным
диабетом типа II и систолической
дисфункцией ЛЖ у пожилых.
Антагонисты рецепторов АII
По-видимому, шире следует
использовать при ИСАГ препараты,
обладающие избирательной эффективностью
контроля и снижения САД. К их числу
относятся антагонисты рецепторов АII (АРАII),
которые рекомендованы экспертами ВОЗ в
качестве препаратов первой линии при
лечении АГ.
Заслуживает внимания препарат
этой группы “Эпросартан“– антагонист
рецепторов ангиотензина с симпатико-ингибирующей
активностью.
У пожилых пациентов с АГ не
появляются побочные эффекты, не
увеличивается концентрация препарата в
крови, не требуется коррекция дозы
препарата, он метаболически нейтрален.
Эпросартан обладает дозозависимым
эффектом подавления активности AII с дозы 200
мг, средняя доза – 600 мг/сут.
Изучение особенностей патогенеза
и лечения ИСАГ у пожилых представляет
важную задачу клинической кардиологии.
/media/refer/02_03/3.shtml :: Wednesday, 09-Oct-2002 20:47:12 MSD
Источник


