Как влияет сахарный диабет на гипертонию
Гипертония является основным сопутствующим заболеванием у диабетиков. Согласно медицинской статистике — более половины людей с сахарным диабетом имеют проблемы с давлением. Гипертоническая болезнь усложняет лечение и течение основного заболевания, а осложнения могут привести к летальному исходу.
Лечение гипертонии и сахарного диабета — комплексное, и состоит из медикаментов, диеты и перемены образа жизни.
Сахарный диабет и гипертония
При диабете 1 и 2 типа нормальным уровнем АД признается показатель не выше 130/85 мм.рт.ст. Основной же причиной повышенного давления у больных СД становится нарушение обменных процессов. Это приводит к пониженной выработке необходимых гормонов. Большое содержание сахара в крови нарушает целостность и эластичность стенок сосудов. Результат: нарушенный клеточный обмен, накапливание жидкости и натрия, повышение АД и риска возникновения инсульта, острой сердечной недостаточности, инфаркта.
Микроангиопатия клубочком или поражение мелких кровеносных сосудов вызывает плохую работу почек у больных СД 1 типа. Приводит это к выводу белка из организма вместе с мочой. Это объясняет постоянный высокий уровень АД, в результате которого возникает почечная недостаточность. Если же артериальная гипертензия не связана с СД первого типа, то у таких пациентов сохраняются все функции почек.
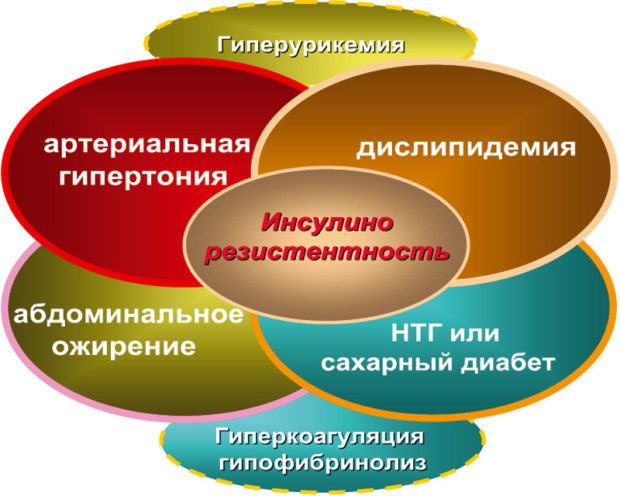
При втором типе СД пораженные почки приводят к развитию опасных патологий у 20% больных. Рост давления провоцируется развитием инсулинорезистентности — понижением чувствительности тканей к действию инсулина. Чтобы компенсировать это, организм начинает вырабатывать больше инсулина, что ведет к значительному повышению АД. С повышением выработки инсулина возрастает нагрузка на поджелудочную железу. Через несколько лет усиленной работы она перестает справляться с нагрузкой, и в крови еще больше повышается уровень сахара. Это — начало диабета второго типа.

Высокое содержание в крови глюкозы сказывается на повышении АД и развитии гипертонии при диабете следующим образом:
- Происходит активация симпатической нервной системы,
- Почки не справляются с задачей по выведению из организма излишков натрия и жидкости,
- Натрий и кальций оседают в клетках,
- Избыток инсулина провоцирует утолщение стенок сосудов, что приводит к потере эластичности и плохой проходимости.
По мере развития СД просвет в сосудах становится уже, что затрудняет ток крови.
Еще одна опасность — жировые отложения, которыми страдают большинство больных. Жир выделяет в кровь вещества, способствующие повышению артериального давления. Процесс этот называется метаболическим синдромом.
Патогенез гипертонии
К неблагоприятным факторам, повышающим вероятность наступления гипертонического заболевания относят:
- Нехватку микроэлементов, витаминов,
- Отравления,
- Частые стрессы, недосыпания,
- Лишний вес,
- Неправильное питание,
- Атеросклероз.
В группу пациентов повышенного риска входят люди пожилого возраста.
Главной особенностью АГ при сахарном диабете является снижение высокого давления днем, и его повышение в ночное время.
У пациентов с диабетом высокий уровень АД повышает вероятность развития опасных и тяжелых осложнений:
- В 20 раз возрастает риск развития почечной недостаточности, гангрены и неизлечимых язв,
- В 16 раз возрастает риск ухудшения зрения вплоть до слепоты,
- В 5 раз возрастает риск инфаркта и инсульта.
У многих больных, страдающих СД, отмечается осложнение в виде ортостатической гипотонии. Для нее характерны резкие падения АД при вставании (с кровати, дивана, стула и т.д.). Сопровождается это потемнением в глазах, тошнотой, сильными головокружениями и обмороками. Появляется она из-за нарушения сосудистого тонуса, которое называется диабетической нейропатией.
Лечение АГ при сахарном диабете 1 и 2 типа
При наличии высокого АД необходимо проконсультироваться с врачом и не заниматься самолечением. Это может привести к летальному исходу.
Для диабетиков лечащий врач использует:
- Медикаментозные методы: назначаются препараты, понижающие уровень сахара в крови и АД,
- Диеты: при диабете они направлены на уменьшение потребляемой соли, сахара,
- Лечебную физкультуру для борьбы с лишним весом,
- Организацию здорового образа жизни для пациента.
Медикаментозное лечение АГ
Выбор лекарств должен быть тщательным, и основываться на показателях глюкозы, уровне сахара и сопутствующих патологиях. Назначать препарат можно только в соответствии с правилами:
- Он должен понижать АД постепенно на протяжении 2-4 месяцев,
- Лекарство от гипертонии не должно иметь много побочных эффектов и приводить к негативным последствиям,
- Лекарство не должно повышать уровень сахара и ухудшать его баланс,
- Препарат не должен повышать уровень в крови триглецеридора и холестерина,
- Медикамент должен поддерживать нормальную деятельность сердца, почек, сосудов.
Медикаментозные препараты для понижения давления при СД 2 типа подобрать сложнее: нарушенный процесс обмена углеводов дает множество ограничений на использование лекарств.

Диуретики
Группа этих средств помогает организму освободиться от избыточной жидкости, что приводит к понижению АД. Тиазидные препараты (гидрохлортиазид, гипотиазид) при постоянном повышенном уровне сахара снижают риск развития инфаркта и инсульта. Но к их приёму нужно подходить с осторожностью: дневная доза не более 12,5 мг. Передозировка (свыше 50 мг) приведет к значительному повышению уровня сахара. Этот вид препаратов обладает эффектом противодействия возникновению осложнений: почечной недостаточности в острой форме. Противопоказания: почечная недостаточность в хронической стадии. Те же противопоказания и у калийсберегающих препаратов.
Петлевые виды диуретиков назначаются редко: они приводят к диурезу и выводят в больших количествах калий. Это может привести к нарушению сердечного ритма, понижению в крови калиевых ионов. В сочетании с ингибиторами АПФ их прописывают больным с почечной недостаточностью. Лазикс и Фуросемид наиболее безопасны — они не провоцируют повышение сахара, но и не защищают почки.
В случаях, когда гипертония сопровождается 2 типам СД, назначается комбинация мочегонных препаратов с группой ингибиторов АПФ. Одновременный приём мочегонных лекарств и бета блокаторов без наблюдения врача может спровоцировать резкое повышение уровня глюкозы. Для пожилых людей прием диуретиков с бета блокаторами снижает вероятность переломов.
Назначение диуретиков тиазидоподобного вида с ингибиторами АПФ сопровождается мягким мочегонным эффектом, и практически не выводит из организма калий. Небольшая дозировка этих лекарств не оказывает существенного влияния на понижение сахара, протекание ГБ и уровень холестерина.
Ингибиторы
Ингибиторы АПФ (эналаприл) предназначены для блокировки ферментов, способствующих производству ангиотензина II. Этот гормон уменьшает диаметр сосудов и заставляет надпочечники выделять больше альдостерона, задерживающего натрий и жидкость. Применение ингибиторов расширяет просвет в сосудах, в результате чего лишняя жидкость и натрий выводится быстрее. Это приводит к понижению АД.
Ингибиторы АПФ, блокаторы рецепторов ангиотензина II облегчают работу сердечно – сосудистой системы у пациентов с терминальной стадией почечных заболеваний. Прием препаратов приводит к замедлению развития патологий. Лекарства этой группы не провоцируют нарушения липидного обмена, нормализуют чувствительность тканей к воздействию инсулина. Для их безопасного применения необходимо соблюдать бессолевые диеты: ингибиторы АПФ препятствуют выводу калия.
Бета-блокаторы
Бета-блокаторы селективного типа назначаются при гипертонии и диабете, сопровождающимися ишемией и сердечной недостаточностью. Этот препарат также прописывают при 3 степени ГБ. Назначаются бета-блокаторы при анамнезе коронарной болезни сердца и с целью профилактики инфаркта миокарда. При заболеваниях сердечно-сосудистой системы они существенно снижают риск летальных исходов. Группа селективных препаратов понижает АД и не имеет негативных симптомов. Понижение АД происходит за счет блокады β1-рецепторов, и сопровождается снижением частоты и силы сокращений сердца.
Бета-блокаторы неселективной группы при СД не назначаются, поскольку приводят к повышению сахара и вредного холестерина. Блокада β2-рецепторов, которые не находятся в сердце и печени, приводит к отрицательным результатам:
- Приступам астмы,
- Спазмам сосудов,
- Остановке процесса расщепления жиров.
Антагонисты кальция
Эта группа препаратов наиболее эффективна при высоком давлении. Антагонисты калия являются блокаторами кальциевых каналов в мембранах клеток, замедляют поток ионов кальция к клеткам гладких мышц. Длительное применение не вызывает привыкания и ухудшения обмена веществ, это приводит к повышению уровня мочевой кислоты и сахара.
Регулярный прием имеет положительные эффекты:
- Повышение физической выносливости,
- Уменьшение потребности сердечной мышцы в кислороде во время физических нагрузок,
- Блокировка кальциевых каналов, что препятствует проникновение а клетки гладкой мускулатуры жидкости.
- Антагонисты и бета-блокаторы не могут назначаться одновременно.

Противопоказаниями к применению антагонистов является пожилой возраст: чем старше человек, тем больше времени требуется на вывод препарата из организма. Побочными эффектами могут стать резкое падение АД, тахикардия, отеку. Препараты редко назначают при сердечной недостаточности, коронарном заболевании сердца, нестабильной форме стенокардии.
Агонисты
Группа стимуляторов приводит к ослаблению функций симпатической нервной системы, уменьшению числа сердечных сокращений и понижению АД. В результате длительного приема улучшается работа сердца и сосудов. Они противопоказаны при брадикардии, сердечной недостаточности, заболеваниях печени.
Альфа-адреноблокаторы
Применение альфа-адренорецепторы приводит к понижению давления без увеличения частоты сокращений сердца. Противопоказаны они при сердечной недостаточности и ортостатической гипотонии.

Препараты группы альфа – адреноблокаторов часто используют в качестве вспомогательного средства при комбинированном лечении, и как разовое купирование резкого повышения АД. Использование лекарств провоцирует расширение сосудов и сужение вен и артерий, снижение симпатического тонуса. Назначают их в качестве профилактики кризов, инсультов, заболеваний предстательной железы.
Немедикаментозное лечение АГ
Диета
Гипертоникам с СД необходимо придерживаться особого рациона питания. Врачи обычно назначают низкоуглеводные диеты, которые направлены на понижение уровня сахара и нормализацию АД.

Основные правила питания:
- Употребление необходимых витаминов,
- Уменьшение суточной порции соли до 5 г,
- Отказ от жирного,
- Отказ от пищи, богатой натрием (соленая рыба, икра, маслины, сало, копчености и колбасы),
- Прием пищи не менее 5 раз за день,
- Последняя трапеза должна быть за два часа до сна,
- Увеличение в рационе продуктов, содержащих кальций (кунжут, сыр твердых сортов, зелень, орехи, соя, фасоль, фрукты, молочные продукты),
- Употребление нежирных сортов речной и морской рыбы, морепродуктов
- Включение в рацион овощных бульонов,
- Включение в рацион большого количества фруктов, сухофруктов и овощей.
Здоровый образ жизни
Часто больных бывает сложно убедить в эффективности и необходимости здорового образа жизни. В таких случаях пациентам назначается посещение психолога. Стандартным является отказ от курения и алкоголя. Исходя из результатов анализов и общего состояния врач назначает комплекс лечебной физкультуры.

Положительный эффект дают продолжительные прогулки на свежем воздухе и скандинавская ходьба, йога, плавание, занятия лечебной верховой ездой. Людям с СД и гипертонией нужны солнечные и воздушные ванны. Рекомендуется отказаться от работы в ночное и вечернее время, от повышенных эмоциональных и физических нагрузок. Если работа сидячая — в течение дня нужно находить время для занятий простой гимнастикой, чтобы восстановить поток крови в шейном отделе позвоночника. На каждые три часа работы должны быть 20-25 минут отдыха.
Источник

Сочетание таких заболеваний, как артериальная гипертензия и сахарный диабет, требует от пациента и врача особого внимания. Гипертоническая болезнь не увеличивает вероятность диабета, но сахарный диабет – известный фактор риска гипертонии. Он сопровождается повышением давления как минимум у трети больных. Гипертензия значительно увеличивает риск поражения коронарных и почечных артерий у больных с диабетом, что ухудшает прогноз болезни. Поэтому важно своевременное выявление и лечение повышенного давления.
Формы заболевания
Повышенный уровень глюкозы при диабете повреждает внутреннюю поверхность сосудистого русла. Это нарушает выработку в ней сосудорасширяющих веществ, снижает эластичность артерий и приводит к развитию гипертонии.
При поражении сосудов почек, что характерно для диабета, возникает диабетическая нефропатия. Почки при этом начинают выделять множество сосудосуживающих веществ, вызывающих вторичную артериальную гипертензию.
Повышение давления, связанное с эссенциальной (первичной) гипертензией, наблюдается у 80% больных. Остальные 20% страдают от последствий вторичной гипертонии. У небольшой части пациентов повышение давления вызвано сужением почечных артерий, пиелонефритом, гломерулонефритом.
Вторичная гипертензия, связанная с диабетической нефропатией, чаще возникает на фоне диабета I типа. Эта форма болезни развивается у молодых людей и сопровождается быстрым поражением почечной ткани. Через 10 лет после дебюта патологии у половины таких пациентов значительно повышается давление.
Рекомендуем прочитать статью об артериальной гипертензии в пожилом возрасте. Из нее вы узнаете о том, что такое артериальная гипертензия и ее особенностях у людей в летах, правилах измерения кровяного давления и способах его нормализации.
Почему гипертония при диабете особенно опасна
Сочетание повышенного давления и диабета 2 типа значительно увеличивает риск инсульта и инфаркта. Повышается вероятность почечной недостаточности. Прогрессирующее поражение сосудов глазного дна может привести к слепоте.
Ретинопатия на фоне артериальной гипертензии и сахарного диабета быстро прогрессирует и может приводить к слепоте
Гипертония ускоряет появление возрастных когнитивных нарушений, таких как болезнь Альцгеймера и деменция (старческое слабоумие).
Опасность сочетания этих двух заболеваний особенно велика при наличии других факторов риска:
- случаи инфаркта миокарда среди близких родственников;
- стресс;
- пища, богатая жирами и солью;
- гиподинамия;
- пожилой возраст;
- лишний вес;
- курение;
- недостаток калия или витамина D;
- алкоголизм;
- сопутствующие болезни почек, обструктивное апноэ сна.
Ключевые цели лечения
Гипертоническая болезнь и сахарный диабет отягощают друг друга. Прогрессирование патологии сопровождается увеличением риска осложнений (инфаркта, инсульта, сердечной недостаточности) и почечной недостаточности.
Лечение артериальной гипертензии при сахарном диабете преследует такие главные цели:
- снижение риска осложнений со стороны сердца и сосудов;
- уменьшение смертности от этих осложнений;
- профилактика почечной недостаточности;
- улучшение качества жизни пациента;
- сохранение нормального уровня глюкозы в крови (нейтральное влияние на метаболизм углеводов).
Терапию начинают в ситуации, если у лица с диабетом при нескольких измерениях уровень давления больше или равен 130/85. Необходимо подобрать такую комбинацию лекарств, чтобы поддерживать АД не более 130/80. В случае тяжелого поражения почек, сопровождающегося суточным выделением белка более 1,0 г, следует достичь значения АД не выше 125/75 мм рт. ст.
Выбор препаратов
Лечение гипертонической болезни при сахарном диабете должно начинаться с ингибиторов ангиотензин-превращающего фермента (ИАПФ). Их эффективность доказана международными исследованиями.
При недостаточной эффективности ИАПФ к терапии добавляют антагонисты кальция (амлодипин, фелодипин). Такая комбинация защищает сердце от вредного влияния избыточной глюкозы.
При необходимости ИАПФ можно сочетать с диуретиками. Предпочтение нужно отдать индапамиду, как наиболее нейтральному препарату из всех мочегонных.
Если артериальная гипертензия больных сахарным диабетом сочетается с ишемической болезнью сердца (стенокардия, перенесенный инфаркт), к лечению следует добавлять бета-блокаторы. Нужно выбирать те из них, которые не влияют на углеводный обмен. К таким лекарствам относятся кардиоселективные бета-блокаторы, в частности, бисопролол, карведилол, небиволол. Эти лекарства необходимо использовать для профилактики инфаркта и внезапной смерти.
| Основные группы лекарств, используемые при лечении пациентов с артериальной гипертензией и сахарным диабетом | Названия препаратов |
| Ингибиторы АПФ | Эналаприл, Лизиноприл, Рамиприл, Фозиноприл |
| Диуретики (мочегонные лекарства) | Индапамид, Арифон |
| Антагонисты кальция (блокаторы кальциевых каналов) | Амлодипин, Фелодипин |
| Бета-блокаторы | Бисопралол, Карведилол, Небивалол |
| Блокаторы рецепторов ангиотензина-11 | Валсартан |
Выбор лекарства зависит и от его влияния на функцию почек. Доказано, что ИАПФ и индапамид уменьшают выделение белка с мочой и тем самым предупреждают развитие почечной недостаточности, таким же эффектом обладают антагонисты кальция (верапамил и дилтиазем). Эти препараты также можно использовать в комплексном лечении гипертонии при диабете. При непереносимости ИАПФ назначаются блокаторы рецепторов к ангиотензину II – сартаны (валсартан).
Влияние медикаментов на общее состояние
Некоторые лекарства от гипертонии отрицательно влияют на углеводный обмен, поэтому при диабете их использовать не рекомендуется. Это относится к тиазидным мочегонным и бета-адреноблокаторам.
Самый применяемый тиазидный диуретик – гипотиазид. Он может вызвать повышение тощакового уровня глюкозы в крови и концентрацию гликозилированного гемоглобина. На фоне его приема ухудшается переносимость (толерантность) к глюкозе. Известны случаи, когда на фоне приема гипотиазида развивалась некетонемическая гиперосмолярная кома. Это связано с подавлением секреции инсулина и снижением чувствительности тканей к этому гормону.
Неблагоприятно влияют на течение диабета и бета-адреноблокаторы. Эти препараты:
- тормозят выработку инсулина;
- усиливают устойчивость к нему тканей (инсулинорезистентность);
- подавляют усвоение сахара клетками;
- увеличивают секрецию гормона роста – антагониста инсулина.
В результате повышается уровень глюкозы натощак и после еды. Зарегистрированы случаи развития диабетической комы.
Бета-блокаторы маскируют симптомы нехватки глюкозы в крови, затрудняя диагностику гипогликемии. Также они тормозят экстренный выброс углеводов из печени, например, при физической нагрузке. Это приводит к более частому развитию гипогликемических состояний.
Противопоказаны лицам с диабетом такие лекарства из этой группы, как пропранолол (анаприлин, обзидан), надолол и тимолол. Крайне нежелательно применение высоких доз (более 25 мг) атенолола и метопролола.
Исследования показали, что даже у лиц с нормальными показателями глюкозы в крови при длительном лечении тиазидами и бета-блокаторами риск развития диабета выше, чем при лечении ИАПФ.
Профилактика гипертонии при диабете
Чтобы избежать тяжелых осложнений этих заболеваний, пациент должен снизить потребление поваренной соли и увеличить физическую активность. Рекомендуется ходьба в течение 20 — 30 минут в день или любая активная деятельность на свежем воздухе в течение 90 минут в неделю. Желательно отказаться от лифта и использования автомобиля там, где можно пройтись пешком.
Важно соблюдение низкокалорийной диеты, ограничение в питании соли, сахара, мяса и жирных молочных продуктов. Эти меры направлены на лечение ожирения. Лишний вес – важный фактор возникновения и прогрессирования диабета. Нормализация массы тела улучшает усвоение тканями глюкозы и вызывает достоверное снижение показателей АД.
Рекомендации по питанию для больных гипертонией и диабетом:
- есть больше овощей и фруктов;
- употреблять только обезжиренные молочные продукты;
- избегать соленых и жареных блюд, чаще использовать приготовление пищи на пару или запекание;
- есть цельнозерновой хлеб, коричневый рис, макароны только из твердых сортов пшеницы;
- уменьшить объем принимаемой пищи;
- обязательно завтракать.
Нередко у лиц с диабетом встречается «маскированная» гипертония, которая не выявляется при редких измерениях, но плохо сказывается на состоянии сосудов. Поэтому всем больным с диабетом необходимо регулярно проводить суточное мониторирование АД. Медикаментозное лечение нужно начинать уже при незначительном превышении нормальных цифр.
Лицам с диабетом следует проводить измерение АД не только сидя, но и стоя. Это помогает вовремя распознать ортостатическую гипотензию, требующую снижения дозы гипотензивных средств. Необходимо следить за уровнем холестерина в крови в вовремя назначать препараты для его снижения.
Сахарный диабет нередко осложняется гипертонической болезнью или вторичной артериальной гипертензией. Сочетание этих двух болезней увеличивает риск осложнений со стороны сердца, почек, глаз, мозга и других органов. Чтобы избежать этого, необходимо следить за режимом активности, питанием, вовремя обследоваться и принимать назначенные врачом лекарства.
Источник


