Гипертрофия левого желудочка при артериальной гипертонии
Тяжесть клинических проявлений и прогноз больных с артериальной гипертензией определяются не только степенью повышения артериального давления, но и в значительной мере поражением органов-мишеней, в первую очередь наличием гипертрофии миокарда левого
В.И. Целуйко, д.м.н., профессор, заведующая кафедрой кардиологии Харьковской медицинской академии последипломного образования
Тяжесть клинических проявлений и прогноз больных с артериальной гипертензией определяются не только степенью повышения артериального давления, но и в значительной мере поражением органов-мишеней, в первую очередь наличием гипертрофии миокарда левого желудочка (ГЛЖ). Последняя характеризуется гипертрофией миоцитов, повышением содержания коллагена и фиброзом миокарда. Данные изменения способствуют повышению потребности миокарда в кислороде, следовательно, развитию ишемии, изменению систолической и диастолической функций, аритмии.
 В настоящее время ГЛЖ рассматривают как основной предиктор ранней сердечно-сосудистой заболеваемости и смертности, по образному выражению, ГЛЖ – это «молчаливый убийца». Подтверждением этому являются данные Kannel (1992), свидетельствующие о том, что у пациентов, страдающих артериальной гипертензией и имеющих гипертрофию левого желудочка, риск развития сердечно-сосудистых событий достоверно выше по сравнению с больными без ГЛЖ. Так, в течение двухлетнего наблюдения установлено, что инсульт и ИБС при ГЛЖ встречаются почти в 3 раза чаще, а сердечная недостаточность – в 4 раза, чем у пациентов с АГ, но без ГЛЖ.
В настоящее время ГЛЖ рассматривают как основной предиктор ранней сердечно-сосудистой заболеваемости и смертности, по образному выражению, ГЛЖ – это «молчаливый убийца». Подтверждением этому являются данные Kannel (1992), свидетельствующие о том, что у пациентов, страдающих артериальной гипертензией и имеющих гипертрофию левого желудочка, риск развития сердечно-сосудистых событий достоверно выше по сравнению с больными без ГЛЖ. Так, в течение двухлетнего наблюдения установлено, что инсульт и ИБС при ГЛЖ встречаются почти в 3 раза чаще, а сердечная недостаточность – в 4 раза, чем у пациентов с АГ, но без ГЛЖ.
Развитие ГЛЖ связано с различными генетическими, демографическими, клиническими и биохимическими факторами. Демографические факторы и образ жизни, ассоциированные с развитием ГЛЖ, включают возраст, пол, физическую активность, расу, ожирение, чувствительность к соли, количество потребляемого алкоголя. Известно, что ГЛЖ чаще наблюдается у мужчин, чем у женщин, удельный вес больных с ГЛЖ увеличивается с возрастом. Важное значение для развития ГЛЖ имеет тяжесть клинического течения АГ, среди пациентов с высокой АГ (АД свыше 180/110 мм рт. ст.) ГЛЖ встречается в 2 раза чаще, чем при мягкой гипертензии. Кроме степени повышения АД, важную роль в развитии ГЛЖ играет утренний подъем АД. Значительное его повышение в утренние часы ассоциировано с развитием ГЛЖ как у леченных, так и у нелеченных больных с артериальной гипертензией.
Развитию ГЛЖ способствуют гемодинамические факторы: нагрузка давлением и объемом, изменение структуры артерий, нарушения реологических свойств крови. Среди биохимических факторов, приводящих к развитию ГЛЖ, следует отметить повышение активности симпатоадреналовой и ренин-ангиотензин-альдостероновой систем (РААС). Избыточное образование норадреналина и ангиотензина II с последующим связыванием с АТ1 рецепторами приводит к вазоконстрикции, активации гипертрофии и пролиферации, а гиперальдостеронемия – задержке жидкости, коллагенообразованию и фиброзу. Уровень ангиотензина II коррелирует с массой миокарда: чем он выше, тем чаще развивается ГЛЖ. На сегодняшний день РААС рассматривается как двухкомпонентная система – циркулирующая и тканевая. Предполагается, что именно тканевая РААС принимает самое активное участие в развитии таких патологических процессов как атеросклероз, гипертрофия и фиброз.
Активность РААС в значительной степени генетически детерминирована. Одним из генетических факторов, способствующих развитию ГЛЖ, является полиморфизм гена АПФ, который относится к регуляторным генам, для него характерен инзерционно-делеционный (I/D) полиморфизм в 16-м интроне хромосомы 17q23. Наличие или отсутствие фрагмента длиной 300 нуклеотидных пар (н.п.) рассматривают как маркер полиморфизма гена АПФ, для инзерции (I) характерен фрагмент 490 н.п., для делеции (D) – 190 н.п.
Биохимическими проявлениями DD генотипа являются: повышение уровня и активности АПФ, уровня ангиотензина ІІ, снижение уровня брадикинина, чувствительности к натрию, инсулинорезистентность. Выявлены следующие фенотипические проявления данного генотипа: артериальная гипертензия, гипертрофия миокарда левого желудочка, более частое развитие и тяжелое течение поражений почек, высокий риск внезапной смерти. Выраженная гипертрофия миокарда при DD генотипе связана со значительным преобладанием активности местной РААС над системной, высоким удельным весом образования ангиотензина ІІ не-АПФ-опосредованным путем, преимущественно из ангиотензиногена. Следует отметить, что DD генотип среди больных с артериальной гипертензией встречается значительно чаще, чем в популяции, и, возможно, является ведущим патогенетическим механизмом у этих больных.
По данным исследований, проводимых нашей кафедрой совместно с Институтом терапии им. Л.Т. Малой АМН Украины, в общей популяции DD генотип встречается у 28%, DI генотип – у 43%, II генотип – у 29% людей; у больных с эссенциальной гипертонией DD генотип – у 43%, DI генотип – у 33%, II генотип – у 24% пациентов. В группе больных – гомозигот по делеции в гене АПФ достоверно чаще встречалась гипертрофия миокарда левого желудочка, масса миокарда была достоверно выше.
С учетом неблагоприятного влияния ГЛЖ на клиническое течение и прогноз больных с артериальной гипертензией, а также снижения риска развития сердечно-сосудистых событий при регрессе гипертрофии чрезвычайно важна коррекция модифицируемых факторов риска ГЛЖ. Прежде всего, это назначение адекватной антигипертензивной терапии, обеспечивающей достижение целевых цифр АД, предупреждение выраженной утренней гипертензии, нормализацию суточного профиля и вариабельности АД, устранение гиперактивности САС и РААС, в том числе тканевой.
При выборе антигипертензивного препарата нужно учитывать не только его способность снижать артериальное давление, но и органопротекторные свойства. Наиболее значимое органопротекторное влияние имеют препараты, воздействующие на тканевую РААС, – ингибиторы АПФ и сартаны, что подтверждают многие клинические исследования. При проведении сравнительных исследований установлено, что менее значимое влияние на выраженность ГЛЖ оказывают диуретики и бета-блокаторы, более эффективны антагонисты кальция, ингибиторы АПФ и сартаны.
Так, в исследовании LIFE доказано, что при одинаковом влиянии на АД лосартан более значимо влиял на ГЛЖ, чем атенолол. Подобные результаты получены и при использовании другого препарата этой группы – телмисартана в сравнительных исследованиях с гидрохлортиазидом, эналаприлом, карведилолом, рамиприлом. Так в 12-месячном двойном слепом испытании пациентов с легкой и умеренно выраженной гипертензией индекс массы миокарда левого желудочка (ИММЛЖ) достоверно снижался по отношению к начальным параметрам в группе пациентов, принимавших 1 раз в сутки телмисартан 80 мг (с 141 до 125 г/м; р<0,001), тогда как при приеме гидрохлортиазида изменения были минимальными и недостоверными. Используемые для измерения выраженности ГЛЖ данные трехмерной эхокардиографии свидетельствуют о более значимом влиянии на ГЛЖ телмисартана по сравнению как с гидрохлортиазидом, так и с карведилолом. В 44-недельном рандомизированном исследовании у пациентов, принимавших 80 мг/сут телмисартана, было достигнуто достоверно большее снижение ИММЛЖ по сравнению с теми, кто принимал 25 мг/сут карведилола. Интересным было и 6-месячное сравнительное исследование применения 40-80 мг/сут телмисартана, 2,5-5 мг/сут рамиприла и их комбинации у пациентов с умеренно-выраженной гипертензией, которые не получали ранее лечения. Через 6 месяцев ИММЛЖ достоверно снижался (р<0,05) по сравнению с начальными показателями на 11,4% в группе телмисартана, на 9,9% в группе рамиприла и на 15,6% в группе комбинированной терапии. Следует отметить, что уменьшение ИММЛЖ было более выраженным при монотерапии телмисартаном (р<0,002) и при комбинированной терапии (телмисартан 40 мг/сут + рамиприл 2,5 мг/сут, р<0,00001), чем при терапии рамиприлом.
Этот же препарат стал предметом изучения в другом многоцентровом исследовании – TELMAR, проводимом в рамках программы PROTECTION. Целью этого исследования была сравнительная оценка влияния двух антигипертензивных препаратов – телмисартана и метопролола на ГЛЖ у пациентов с неадекватно контролированной мягкой и среднетяжелой АГ и ГЛЖ. Достоинством этого исследования является то, что оно было специально спланировано для изучения влияния терапии на ГЛЖ, а для оценки выраженности изменений миокарда левого желудочка использовался современный высокоинформативный метод – магнитно-резонансная томография. При недостаточном антигипертензивном эффекте есть возможность дополнительного применения других антигипертензивных препаратов – гидрохлортиазида и/или амлодипина.
Следует отметить, что целесообразность применения комбинированной терапии в последнее время пересматривается не только с позиций антигипертензивного эффекта, но и с точки зрения влияния на ГЛЖ.
Вопросы сравнительной оценки телмисартана, рамиприла и их комбинации стали предметом подисследования LVH исследования ONTARGET-TRANSCEND. В нем запланировано наблюдение над 300 пациентами в течение двух лет с целью оценки влияния проводимой терапии на структурно-функциональные изменения в сердце, по данным МРТ, массы ЛЖ и толщины его стенки, конечного систолического и диастолического объемов, фракции выброса.
Результаты этого и других исследований, посвященных изучению влияния антигипертензивной терапии на ГЛЖ, позволят разработать более эффективные подходы к выбору антигипертензивной терапии, обладающей органопротекторными свойствами, что, в конечном счете, улучшит клиническое течение и прогноз заболевания.
Список литературы находится в редакции.
Источник
Гипертрофия левого желудочка при гипертонии
Гипертрофия левого желудочка при гипертонии обусловлена сужением периферического кровеносного русла, связанным с ним повышением артериального давления.
Однако известны больные, у которых, несмотря на значительную и длительную гипертонию, гипертрофия сердца почти не развивается (например, при истощении, нарушении питания сердечной мышцы), и, наоборот, встречаются больные с весьма резко выраженной гипертрофией левого желудочка сердца, между тем как повышение артериального давления у них незначительно (отсутствуют также и признаки сердечной недостаточности, которая могла бы «обезглавить» гипертонию). Эти данные противоречат обычному мнению, что гипертрофия сердца возникает автоматически вслед за гипертонией. Координация между состоянием сосудистого русла и кровоснабжением периферических органов и тканей, с одной стороны, и сократительной функцией сердца, обеспечивающей должный уровень циркуляции — с другой, осуществляется рефлекторным путем. Возникает вопрос, каким именно нервным прибором осуществляется процесс приспособления, усиления сократительной функции сердца.
Возможно, что он обеспечивается симпатическим нервом с его адаптационно-трофической функцией. Левожелудочковая гипертрофия при гипертонии не сопровождается обычно тахикардией, поэтому уместно вспомнить об усиливающем сократительную функцию сердца особом нерве; возможно, гипертрофия развивается под его контролем. Обычно в I стадии болезни убедительной гипертрофии левого желудочка не определяется, по-видимому, оттого, что повышение артериального давления является весьма нестойким и слабо выраженным. В кардиологической секции ВОЗ было принято положение, согласно которому развитие признаков гипертрофии сердца при разграничении 1 стадии. болезни oт 2 стадии. Ввиду практического значения такого разграничения естественно кратко затронуть вопрос о клинических критериях гипертрофии сердца.
Обычным клиническим признаком левожелудочковой гипертрофии при гипертонии является, как известно, усиленный верхушечный толчок; в выраженных случаях он носит приподнимающий характер, что бывает хорошо видно по отталкиванию пальпирующего пальца или приставленного к области верхушки сердца стетоскопа. Если верхушка сердца заходит за ребро, могут быть обнаружены более сильные, чем в норме, движения ее в межреберьях. Надо, однако, сказать, что метод ощупывания толчка не является достаточно надежным способом определения гипертрофии сердца, так как его результаты отчасти зависят от привходящих моментов (при эмфиземе легких, большой толщине мышц грудной стенки его обнаружить труднее).
Важное значение для определения гипертрофии левого желудочка при гипертонии имеет рентгенологическое исследование. Так как при гипертрофии прежде всего изменяется путь оттока из сердца, т. е. область верхушки и отрезок левого желудочка между верхушкой и аортальными клапанами, становится закругленной, отделяясь больше обычного от купола диафрагмы. В дальнейшем течении болезни происходит расширения и пути притока к сердцу (область основания левого желудочка), и на рентгенограмме отмечается увеличение не только длинника, но и поперечника сердца, главным образом его левого размера.
Позже гипертрофия охватывает и правое сердце, — тогда увеличивается правый размер поперечника сердца и появляются другие признаки гипертрофии правого сердца. Причиной его гипертрофии при гипертонической болезни безусловно не является гипертония малого круга кровообращения. Предполагали, что она может зависеть от смещения вправо межжелудочковой перегородки при резкой гипертрофии левого сердца, что может вызывать некоторое затруднение оттока крови из правого желудочка и вследствие этого гипертрофию его. Но возможно, что правожелудочковая гипертрофия при гипертонической болезни вызывается возникающим в поздние стадии болезни общим аноксемическим состоянием и особенно коронарными нарушениями.
Важным методом своевременной оценки состояния гипертрофии левого желудочка при гипертонии является электрокардиографический.
Видео:
Гипертрофия левого желудочка сердца при гипертонии
В качестве одного из негативных проявлений гипертонии является гипертрофия левого желудочка сердца (гипертрофическая кардиомиопатия).
Это заболевание преимущественно возникает в молодом возрасте и в дальнейшем прогрессирует, являясь одним из факторов риска внезапной смерти (2—4% случаев).
Специалисты пришли к выводу, что гипертрофическая кардиомиопатия является генетически обусловленным заболеванием, то есть чаще развивается у тех пациентов, близкие родственники которых также страдали этой болезнью. Однако иногда гипертрофия левого желудочка сердца выявляется у пациентов, среди близких родственников которых не наблюдалось подобного заболевания. Механизм возникновения гипертрофической кардиомиопатии в таких случаях изучен недостаточно, но существует теория, согласно которой эти нарушения развиваются из-за мутации генов, отвечающих за состояние белков сердечной мышцы.
При гипертрофической кардиомиопатии происходит значительное утолщение и увеличение в объеме (гипертрофия) стенки левого желудочка сердца, внутренняя полость желудочка при этом не меняется в размерах. Зачастую также утолщается межжелудочковая перегородка. Утолщение может быть равномерным или преобладать в каких-либо частях. Стенка желудочка становится менее эластичной.
Известно несколько вариантов деформации сердечной мышцы при гипертрофической кардиомиопатии.
- Наиболее выраженное утолщение происходит в зоне под отхождением аорты, из-за чего сужается выход из левого желудочка, развивается утолщение внутренней оболочки сердца. Нередко сопровождается развитием неравномерного утолщения межжелудочковой перегородки.
- Несимметричное утолщение межжелудочковой перегородки без сужения выхода из левого желудочка и нарушения работы сердечных клапанов.
- Утолщение сердечной мышцы только на верхушке сердца (верхушечная гипертрофическая кардиомиопатия).
Течение болезни бывает различным. Иногда у пациентов длительное время нет никаких жалоб, в других случаях уже на начальном этапе развития заболевания наблюдается достаточно тяжелое состояние больного. Наиболее распространенным симптомом гипертрофической кардиомиопатии являются различного характера боли в области сердца (колющие, ноющие, по типу стенокардического приступа и т. п.). Нередко у пациентов с гипертрофией левого желудочка сердца со временем развивается стенокардия. Это происходит из-за сдавливания коронарных сосудов и увеличения потребности сердца в кислороде и питательных веществах, приток которых замедляется.
Еще одним ярко выраженным симптомом гипертрофии левого желудочка сердца является нарушение сердечного ритма (перебои в сердце, сердцебиения и т. п.).
Нарушения ритма сердечных сокращений и кровоснабжения мозга, в свою очередь, могут стать причиной обмороков. Частота обмороков у пациентов, страдающих гипертрофической кардиомиопатией, сильно различается. Обморок может быть единичным случаем в течение всей болезни, но может наблюдаться картина, когда обмороки случаются у пациента несколько раз в день ежедневно.
В ряде случаев в качестве первого проявления заболевания возникает одышка.
При фонендоскопическом обследовании пациента прослушивается систолический шум над сердцем. Признаки увеличения левого желудочка сердца выявляются по результатам перкуссии (простукивания), рентгенографического и электоркардиографического обследований. Однако окончательный вывод о наличии гипертрофии левого желудочка следует делать после проведения эхокардиографии, посредством которой выявляют утолщение сердечной мышцы и межжелудочковой перегородки и снижение двигательной активности миокарда. Некоторым пациентам делают биопсию сердечной мышцы, то есть иссечение микроскопического фрагмента ткани миокарда и дальнейшее исследование его под микроскопом.
После установления диагноза назначается лечение. При гипертрофии левого желудочка применяют бета-адреноблокаторы и верапамил, причем эти препараты используются и при выраженной симптоматике заболевания, и в случаях выявления бессимптомной гипертрофической кардиомиопатии.
Если медикаментозное лечение не дает существенного эффекта, назначают хирургическую операцию по.удалению части поврежденной сердечной мышцы.
При наличии гипертрофической кардиомиопатии пациенты обычно сохраняют трудоспособность. У женщин с данным заболеванием возможны нормальное протекание беременности и роды. Однако высокие физические нагрузки пациентам с гипертрофией левого желудочка противопоказаны.
Гипертоническая болезнь (эластофиброз)
Эластофиброз характеризуется гиперплазией и расщеплением внутренней эластической мембраны, возникающей компенсаторно в ответ на стойкое повышение артериального давления, и разрастанием между расщепившимися мембранами соединительной ткани, т. е. склерозом.
Гиперплазия и расщепление эластических мембран мелкой артерии почки

При стойкой и длительной артериальной гипертонии развивается выраженный атеросклероз, который имеет некоторое своеобразие. Во-первых, при артериальной гипертонии атеросклеротические изменения имеют более распространенный характер, спускаясь в артерии мышечного типа, чего не наблюдается в тех случаях, когда гипертония отсутствует. Во-вторых, при гипертонии фиброзные бляшки располагаются циркулярно, а не сегментарно, что ведет к более резкому сужению просвета сосуда.
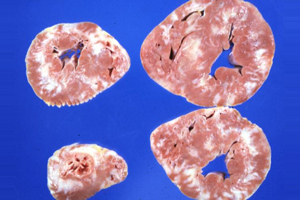
Эластофиброз и стенозирующий атеросклероз резко выражены в артериях сердца, мозга, почек, поджелудочной железы, сонных и позвоночных артериях. В этой стадии гипертрофия миокарда нарастает, масса сердца достигает 900—1000 г, а толщина стенки левого желудочка — 2—3 см.
Гипертрофия левого желудочка сердца при гипертонической болезни

В связи со стенозирующим атеросклерозом коронарных артерий возникает гипоксия миокарда, которая ведет к развитию дистрофических и некробиотических изменений мышечных волокон и миогенному расширению полостей гипертрофированного сердца (эксцентрическая гипертрофия миокарда).
В связи с нарастающей гипоксией миокарда и усиленной его работой появляются изменения в интрамуральной нервной системе сердца, в нервных клетках ганглиев наблюдаются хроматолиз, пикноз, эктопия и сморщивание ядер, гибель клеток, а в нервных волокнах — варикозные утолщения, огрубение, глыбчатый их распад.
В условиях кислородного голодания и усиливающихся нарушений трофики миокарда (патология интрамуральной нервной системы сердца) возникает диффузный и мелкоочаговый кардиосклероз (гипертонический кардиосклероз).
Кардиосклероз при гипертонической болезни

Третью стадию гипертонической болезни характеризуют вторичные изменения органов в связи с изменением артерий и нарушением внутриорганного кровообращения Эти вторичные изменения могут возникать катастрофически быстро на почве спазма, тромбоза сосуда, завершающего плазматическое пропитывание или фибриноидный некроз его стенки.
Тогда они представлены кровоизлияниями и циркуляторными некрозами, или инфарктами. Вторичные изменения органов могут развиваться и медленно на почве артериоло- и атеросклеротической окклюзии сосудов, что ведет к атрофии паренхимы и склерозу органов.
Патологическая анатомия , А.И.Струков
Источники: https://surgeryzone.net/info/kardiologiya/gipertrofiya-levogo-zheludochka-pri-gipertonii.html, https://www.sweli.ru/zdorove/meditsina/kardiologiya/gipertoniya/gipertrofiya-levogo-zheludochka-serdtsa-pri-gipertonii.html, https://www.medchitalka.ru/patologicheskaya_anatomiya/bolezni_serdechnososudistoy_sistemy/17796.html
Комментариев пока нет!
Источник

