Гипертония признаки и причины
Гипертоническая болезнь — патология сердечно-сосудистого аппарата, развивающаяся в результате дисфункции высших центров сосудистой регуляции, нейрогуморального и почечного механизмов и ведущая к артериальной гипертензии, функциональным и органическим изменениям сердца, ЦНС и почек. Субъективными проявлениями повышенного давления служат головные боли, шум в ушах, сердцебиение, одышка, боли в области сердца, пелена перед глазами и др. Обследование при гипертонической болезни включает мониторинг АД, ЭКГ, ЭхоКГ, УЗДГ артерий почек и шеи, анализ мочи и биохимических показателей крови. При подтверждении диагноза производится подбор медикаментозной терапии с учетом всех факторов риска.
Общие сведения
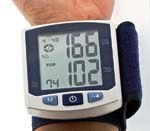
Ведущее проявление гипертонической болезни — стойко высокое артериальное давление, т. е. АД, не возвращающееся к нормальному уровню после ситуативного подъема в результате психоэмоциональных или физических нагрузок, а снижающееся только после приема гипотензивных средств. Согласно рекомендациям ВОЗ, нормальным является артериальное давление, не превышающее 140/90 мм рт. ст. Превышение систолического показателя свыше 140-160 мм рт. ст. и диастолического — свыше 90—95 мм рт. ст., зафиксированное в состоянии покоя при двукратном измерении на протяжении двух врачебных осмотров, считается гипертонией.
Распространенность гипертонической болезни среди женщин и мужчин приблизительно одинаковая 10-20%, чаще заболевание развивается в возрасте после 40 лет, хотя гипертония нередко встречается даже у подростков. Гипертоническая болезнь способствует более быстрому развитию и тяжелому течению атеросклероза и возникновению опасных для жизни осложнений. Наряду с атеросклерозом гипертония является одной из самых частых причин преждевременной смертности молодого трудоспособного населения.
Различают первичную (эссенциальную) артериальную гипертонию (или гипертоническую болезнь) и вторичную (симптоматическую) артериальную гипертензию. Симптоматическая гипертензия составляет от 5 до 10% случаев гипертонии. Вторичная гипертензия служит проявлением основного заболевания: болезней почек (гломерулонефрита, пиелонефрита, туберкулеза, гидронефроза, опухолей, стеноза почечной артерии), щитовидной железы (тиреотоксикоза), надпочечников (феохромоцитомы, синдрома Иценко-Кушинга, первичного гиперальдостеронизма), коарктации или атеросклероза аорты и др.
Первичная артериальная гипертония развивается как самостоятельное хроническое заболевание и составляет до 90% случаев артериальных гипертензий. При гипертонической болезни повышенное давление является следствием дисбаланса в регулирующей системе организма.
Гипертоническая болезнь
Механизм развития гипертонической болезни
В основе патогенеза гипертонической болезни лежит увеличение объема минутного сердечного выброса и сопротивления периферического сосудистого русла. В ответ на воздействие стрессового фактора возникают нарушения регуляции тонуса периферических сосудов высшими центрами головного мозга (гипоталамусом и продолговатым мозгом). Возникает спазм артериол на периферии, в т. ч. почечных, что вызывает формирование дискинетичесного и дисциркуляторного синдромов. Увеличивается секреция нейрогормонов ренин-ангиотензин-альдостероновой системы. Альдостерон, участвующий в минеральном обмене, вызывает задержку воды и натрия в сосудистом русле, что еще более увеличивает объем циркулирующей в сосудах крови и повышает АД.
При артериальной гипертензии увеличивается вязкость крови, что вызывает снижение скорости кровотока и обменных процессов в тканях. Инертные стенки сосудов утолщаются, их просвет сужается, что фиксирует высокий уровень общего периферического сопротивления сосудов и делает артериальную гипертензию необратимой. В дальнейшем в результате повышения проницаемости и плазматического пропитывания сосудистых стенок происходит развитие элластофиброза и артериолосклероза, что в конечном итоге ведет к вторичным изменениям в тканях органов: склерозу миокарда, гипертонической энцефалопатии, первичному нефроангиосклерозу.
Степень поражения различных органов при гипертонической болезни может быть неодинаковой, поэтому выделяют несколько клинико-анатомических вариантов гипертонии с преимущественным поражением сосудов почек, сердца и мозга.
Классификация гипертонической болезни
Гипертоническую болезнь классифицируют по ряду признаков: причинам подъема АД, поражению органов мишеней, по уровню АД, по течению и т. д. По этиологическому принципу различают: эссенциальную (первичную) и вторичную (симптоматическую) артериальную гипертензию. По характеру течения гипертоническая болезнь может иметь доброкачественное (медленно прогрессирующее) или злокачественное (быстро прогрессирующее) течение.
Наибольшее практическое значение представляет уровень и стабильность АД. В зависимости от уровня различают:
- Оптимальное АД — < 120/80 мм рт. ст.
- Нормальное АД — 120-129 /84 мм рт. ст.
- Погранично нормальное АД — 130-139/85-89 мм рт. ст.
- Артериальную гипертензию I степени — 140—159/90—99 мм рт. ст.
- Артериальную гипертензию II степени — 160—179/100—109 мм рт. ст.
- Артериальную гипертензию III степени — более 180/110 мм рт. ст.
По уровню диастолического АД выделяют варианты гипертонической болезни:
- Легкого течения – диастолическое АД< 100 мм рт. ст.
- Умеренного течения – диастолическое АД от 100 до 115 мм рт. ст.
- Тяжелого течения — диастолическое АД > 115 мм рт. ст.
Доброкачественная, медленно прогрессирующая гипертоническая болезнь в зависимости от поражения органов-мишеней и развития ассоциированных (сопутствующих) состояний проходит три стадии:
Стадия I (мягкой и умеренной гипертонии) — АД неустойчиво, колеблется в течение суток от 140/90 до 160-179/95-114 мм рт. ст., гипертонические кризы возникают редко, протекают нетяжело. Признаки органического поражения ЦНС и внутренних органов отсутствуют.
Стадия II (тяжелой гипертонии) — АД в пределах 180-209/115-124 мм рт. ст., типичны гипертонические кризы. Объективно (при физикальном, лабораторном исследовании, эхокардиографии, электрокардиографии, рентгенографии) регистрируется сужение артерий сетчатки, микроальбуминурия, повышение креатинина в плазме крови, гипертрофия левого желудочка, преходящая ишемия головного мозга.
Стадия III (очень тяжелой гипертонии) – АД от 200-300/125-129 мм рт. ст. и выше, часто развиваются тяжелые гипертонические кризы. Повреждающее действие гипертензии вызывает явления гипертонической энцефалопатии, левожелудочковой недостаточности, развитие тромбозов мозговых сосудов, геморрагий и отека зрительного нерва, расслаивающей аневризмы сосудов, нефроангиосклероза, почечной недостаточности и т. д.
Факторы риска развития гипертонической болезни
Ведущую роль в развитии гипертонической болезни играет нарушение регуляторной деятельности высших отделов ЦНС, контролирующих работу внутренних органов, в т. ч. сердечно-сосудистой системы. Поэтому развитие гипертонической болезни может вызываться часто повторяющимся нервным перенапряжением, длительными и сильными волнениями, частыми нервными потрясениями. Возникновению гипертонической болезни способствует излишнее напряжение, связанное с интеллектуальной деятельностью, работой по ночам, влиянием вибрации и шума.
Фактором риска в развитии гипертонической болезни является повышенное употребление соли, вызывающее спазм артерий и задержку жидкости. Доказано, что потребление в сутки > 5 г соли существенно повышает риск развития гипертонии, особенно, если имеется наследственная предрасположенность.
Наследственность, отягощенная по гипертонической болезни, играет существенную роль в ее развитии у ближайших родственников (родителей, сестер, братьев). Вероятность развития гипертонической болезни существенно возрастает при наличии гипертензии у 2-х и более близких родственников.
Способствуют развитию гипертонической болезни и взаимоподдерживают друг друга артериальная гипертензия в сочетании с заболеваниями надпочечников, щитовидной железы, почек, сахарным диабетом, атеросклерозом, ожирением, хроническими инфекциями (тонзиллит).
У женщин риск развития гипертонической болезни возрастает в климактерическом периоде в связи с гормональным дисбалансом и обострением эмоциональных и нервных реакций. 60% женщин заболевают гипертонической болезнью именно в период климакса.
Возрастной фактор и половая принадлежность определяют повышенный риск развития гипертонический болезни у мужчин. В возрасте 20-30 лет гипертония развивается у 9,4% мужчин, после 40 лет – у 35%, а после 60-65 лет – уже у 50%. В возрастной группе до 40 лет гипертоническая болезнь чаще встречается у мужчин, в поле старшем возрасте соотношение изменяется в пользу женщин. Это обусловлено более высоким показателем мужской преждевременной смертности в среднем возрасте от осложнений гипертонической болезни, а также менопаузальными изменениями в женском организме. В настоящее время все чаще гипертоническая болезнь выявляется у людей в молодом и зрелом возрасте.
Чрезвычайно благоприятствуют развитию гипертонической болезни алкоголизм и курение, нерациональный режим питания, лишний вес, гиподинамия, неблагополучная экология.
Симптомы гипертонической болезни
Варианты течения гипертонической болезни разнообразны и зависят от уровня повышения АД и от задействованности органов-мишеней. На ранних этапах гипертоническая болезнь характеризуется невротическими нарушениями: головокружением, преходящими головными болями (чаще в затылке) и тяжестью в голове, шумом в ушах, пульсацией в голове, нарушением сна, утомляемостью, вялостью, ощущением разбитости, сердцебиением, тошнотой.
В дальнейшем присоединяется одышка при быстрой ходьбе, беге, нагрузке, подъеме в лестницу. Артериальное давление стойко выше 140-160/90-95 мм рт ст. (или 19—21/ 12 гПа). Отмечается потливость, покраснение лица, ознобоподобный тремор, онемение пальцев ног и рук, типичны тупые длительные боли в области сердца. При задержке жидкости наблюдается отечность рук («симптом кольца» — сложно снять с пальца кольцо), лица, одутловатость век, скованность.
У пациентов с гипертонической болезнью отмечается пелена, мелькание мушек и молний перед глазами, что связано со спазмом сосудов в сетчатке глаз; наблюдается прогрессирующее снижение зрения, кровоизлияния в сетчатку могут вызвать полную потерю зрения.
Осложнения гипертонической болезни
При длительном или злокачественном течении гипертонической болезни развивается хроническое поражение сосудов органов-мишеней: мозга, почек, сердца, глаз. Нестабильность кровообращения в этих органах на фоне стойко повышенного АД может вызывать развитие стенокардии, инфаркта миокарда, геморрагического или ишемического инсульта, сердечной астмы, отека легких, расслаивающей аневризмы аорты, отслоение сетчатки, уремии. Развитие острых неотложных состояний на фоне гипертонической болезни требует снижения АД в первые минуты и часы, т. к. может привести к гибели пациента.
Течение гипертонической болезни нередко осложняется гипертоническими кризами – периодическими кратковременными подъемами АД. Развитию кризов могут предшествовать эмоциональное или физическое перенапряжение, стресс, перемена метеорологических условий и т. д. При гипертоническом кризе наблюдается внезапный подъем АД, который может продолжаться несколько часов или дней и сопровождаться головокружением, резкими головными болями, чувством жара, сердцебиением, рвотой, кардиалгией, расстройством зрения.
Пациенты во время гипертонического криза испуганы, возбуждены либо заторможены, сонливы; при тяжелом течении криза могут терять сознание. На фоне гипертонического криза и имеющихся органических изменений сосудов нередко могут возникать инфаркт миокарда, острые нарушения мозгового кровообращения, острая недостаточность левого желудочка.
Диагностика гипертонической болезни
Обследование пациентов с подозрением на гипертоническую болезнь преследует цели: подтвердить стабильное повышение АД, исключить вторичную артериальную гипертензию, выявить наличие и степень повреждения органов-мишеней, оценить стадию артериальной гипертонии и степень риска развития осложнений. При сборе анамнеза особое внимание обращают на подверженность пациента воздействию факторов риска по гипертонии, жалобы, уровень повышения АД, наличие гипертонических кризов и сопутствующих заболеваний.
Информативным для определения наличия и степени гипертонической болезни является динамическое измерение АД. Для получения достоверных показателей уровня артериального давления необходимо соблюдать следующие условия:
- Измерение АД проводится в комфортной спокойной обстановке, после 5-10-минутной адаптации пациента. Рекомендуется исключить за 1 час до измерения курение, нагрузки, прием пищи, чая и кофе, применение назальных и глазных капель (симпатомиметиков).
- Положение пациента – сидя, стоя или лежа, рука находится на одном уровне с сердцем. Манжету накладывают на плечо, на 2,5 см выше ямки локтевого сгиба.
- При первом визите пациента АД измеряют на обеих руках, с повторными измерениями после 1-2-минутного интервала. При асимметрии АД > 5 мм рт.ст., последующие измерения должны проводиться на руке с более высокими показателями. В остальных случаях, АД, как правило, измеряют на «нерабочей» руке.
Если показатели АД при повторных измерениях различаются между собой, то за истинное принимают среднее арифметическое (исключая минимальный и максимальный показатели АД). При гипертонической болезни крайне важен самоконтроль АД в домашних условиях.
Лабораторные исследования включают клинические анализы крови и мочи, биохимическое определение уровня калия, глюкозы, креатинина, общего холестерина крови, триглицеридов, исследование мочи по Зимницкому и Нечипоренко, пробу Реберга.
На электрокардиографии в 12 отведениях при гипертонической болезни определяется гипертрофия левого желудочка. Данные ЭКГ уточняются проведением эхокардиографии. Офтальмоскопия с исследованием глазного дна выявляет степень гипертонической ангиоретинопатии. Проведением УЗИ сердца определяется увеличение левых отделов сердца. Для определения поражения органов-мишеней выполняют УЗИ брюшной полости, ЭЭГ, урографию, аортографию, КТ почек и надпочечников.
Лечение гипертонической болезни
При лечении гипертонической болезни важно не только снижение АД, но также коррекция и максимально возможное снижение риска осложнений. Полностью излечить гипертоническую болезнь невозможно, но вполне реально остановить ее развитие и уменьшить частоту возникновения кризов.
Гипертоническая болезнь требует объединения усилий пациента и врача для достижения общей цели. При любой стадии гипертонии необходимо:
- Соблюдать диету с повышенным потреблением калия и магния, ограничением потребления поваренной соли;
- Прекратить или резко ограничить прием алкоголя и курение;
- Избавиться от лишнего веса;
- Повысить физическую активность: полезно заниматься плаванием, лечебной физкультурой, совершать пешеходные прогулки;
- Систематически и длительно принимать назначенные препараты под контролем АД и динамическим наблюдением кардиолога.
При гипертонической болезни назначают гипотензивные средства, угнетающие вазомоторную активность и тормозящие синтез норадреналина, диуретики, β-адреноблокаторы, дезагреганты, гиполипидемические и гипогликемические, седативные препараты. Подбор медикаментозной терапии осуществляют строго индивидуально с учетом всего спектра факторов риска, уровня АД, наличия сопутствующих заболеваний и поражения органов-мишеней.
Критериями эффективности лечения гипертонической болезни является достижение:
- краткосрочных целей: максимального снижения АД до уровня хорошей переносимости;
- среденесрочных целей: предупреждения развития или прогрессирования изменений со стороны органов-мишеней;
- долгосрочных целей: профилактика сердечно-сосудистых и др. осложнений и продление жизни пациента.
Прогноз при гипертонической болезни
Отдаленные последствия гипертонической болезни определяются стадией и характером (доброкачественным или злокачественным) течения заболевания. Тяжелое течение, быстрое прогрессирование гипертонической болезни, III стадия гипертонии с тяжелым поражением сосудов существенно увеличивает частоту сосудистых осложнений и ухудшает прогноз.
При гипертонической болезни крайне высок риск возникновения инфаркта миокарда, инсульта, сердечной недостаточности и преждевременной смерти. Неблагоприятно протекает гипертония у людей, заболевших в молодом возрасте. Раннее, систематическое проведение терапии и контроль АД позволяет замедлить прогрессирование гипертонической болезни.
Профилактика гипертонической болезни
Для первичной профилактики гипертонической болезни необходимо исключение имеющихся факторов риска. Полезны умеренные физические нагрузки, низкосолевая и гипохолестериновая диета, психологическая разгрузка, отказ от вредных привычек. Важно раннее выявление гипертонической болезни путем контроля и самоконтроля АД, диспансерный учет пациентов, соблюдение индивидуальной гипотензивной терапии и поддержание оптимальных показателей АД.
Источник
Повышенным артериальным давлением (АД) или гипертонией, как правило, страдают пенсионеры, хотя в последнее время недуг все больше стал появляться у молодежи. При этом люди зачастую не подозревают о серьезной проблеме, многие списывают головные боли на неполноценный сон или плохую погоду. Отсутствие лечения высокого давления может привести к развитию инсульта, инфаркта. Поэтому для своевременного обнаружения болезни, необходимо подробно изучить основные причины гипертонии.
Что такое гипертония
Артериальная гипертензия (АГ), гипертоническая болезнь или гипертония – это серьезное хроническое заболевание, для которого характерно стойкое повышение АД (при этом показатели систолического верхнего давления составляют выше 140 мм ртутного столба, а диастолического нижнего давления выше 90 мм рт. ст). Гипертония — самое распространенное заболевание сердечно-сосудистой системы. Повышение АД в сосудах происходит из-за сужения артерий и их мелких ответвлений — артериол.
Величина АД зависит от периферического сопротивления, эластичности сосудов. При раздражении рецепторов гипоталамуса в большем количестве начинают вырабатываться ренин-ангиотензин-альдостероновые гормоны, которые вызывают спазмы микрососудов и артерий, утолщение их стенок, увеличение вязкости крови. Это приводит к появлению артериальной гипертензии, которая со временем становится необратимой, стабильной. Существует две формы высокого давления:
- Эссенциальная (первичная). Составляет 95% случаев гипертонии. Причиной появления такой формы является совокупность разных факторов (наследственность, плохая экология, лишний вес).
- Вторичная. Составляет 5% случаев гипертонии. Высокое давление крови при этой форме вызвано нарушениями в работе организма (заболевание почек, печени, сердца).
Начальную стадию болезни или ее скрытое течение можно подозревать, если у человека отмечается:
- ухудшение памяти;
- головная боль;
- немотивированное ощущение тревоги;
- зябкость;
- гипергидроз (повышенное потоотделение);
- мелкие пятна перед глазами;
- онемение пальцев рук;
- гиперемия (покраснение) кожи лицевой области;
- учащенное сердцебиение;
- раздражительность;
- низкая работоспособность;
- отечность лица по утрам.
Причины возникновения гипертония
При нормальной работе организма сердце прогоняет кровь по всем сосудам, доставляя в клетки питательные вещества и кислород. Если артерии теряют эластичность или закупориваются, сердце начинает работать сильнее, увеличивается тонус сосудов и сужается их диаметр, что и приводит к высокому давлению. Начало гипертонической болезни обусловлено нарушениями вегетативной и центральной нервной системы, которые тесно связаны с эмоциями. Поэтому, когда человек нервничает, у него часто начинает повышаться давление.
После 60 лет развитие артериальной гипертензии связано с появлением атеросклероза (хронического заболевания артерий), когда холестериновые бляшки перекрывают нормальный кровоток. При этом верхнее давление у пациента может повышаться до 170 мм рт. ст., а нижнее оставаться менее 90 мм рт. ст. Также многие врачи выделяют общие причины артериальной гипертонии:
- нарушение кровообращения всех жизненно важных органов;
- психоэмоциональные перенапряжения;
- спазмирование мышц шейных позвонков;
- генетическая патология;
- уменьшение эластичности, утолщение сосудов;
- гипокинезия (малоподвижный образ жизни);
- гормональные изменения;
- заболевания внутренних органов (печени, почек).
- избыточное потребление соли;
- вредные привычки.
У мужчин
Появлению гипертонии, как правило, подвержены мужчины в возрасте от 35 до 50 лет. Высокое давление диагностируется у пациентов уже имеющих устойчивую форму заболевания. Связано это с тем, что мужчины игнорируют первые признаки болезни. Часто причины появления высокого АД у сильной половины человечества спровоцированы их работой. Болезнь поражает тех людей, чья деятельность связана с тяжелыми физическими и умственными нагрузками. Страдают от недуга ответственные работники, для которых любой промах — это всегда сильный стресс. Другие причины гипертонии у мужчин:
- курение, злоупотребление алкоголем;
- малоподвижный образ жизни;
- несоблюдение правил питания (фаст-фуд, сладости);
- заболевания почек (гломерулонефрит, пиелонефрит, мочекаменная болезнь);
- прием лекарственных препаратов (средств от простуды, насморка, снотворных или гормональных медикаментов);
- пренебрежение физической активностью;
- проблемы с сосудами (атеросклероз);
- травматизация центральной нервной системы (ЦНС).
У женщин
Симптомы проявления артериальной гипертензии у женщин и мужчин особо не отличаются (одышка, головная боль, шум в ушах, головокружение), но слабый пол намного чаще сталкивается с таким недугом. Причины появления гипертонии у женщин могут отличаться от аналогичных у мужчин, и связано это с гормонами. Даже существуют такие формы заболевания, которые сильному полу совсем не свойственны — это гипертония при климаксе и при беременности.
Как правило, у женщин гипертоническая болезнь диагностируется во время менопаузы (после 45 — 50 лет). Организм в это время претерпевает существенные изменения: начинает сокращаться количество вырабатываемых эстрогенов. Кроме того, причины гипертонии у женщин могут быть следующие:
- прием противозачаточных средств;
- стресс, перегрузки;
- недостаточное количество калия в организме;
- гиподинамия (малоподвижный образ жизни);
- избыточная масса тела;
- плохое питание;
- роды;
- вредные привычки (алкоголизм, табакокурение);
- сахарный диабет;
- сбой холестеринового обмена;
- патологии почек, надпочечников;
- заболевания сосудов;
- синдром обструктивного апноэ (остановка дыхания).
В молодом возрасте
Гипертоническая болезнь редко наблюдается у лиц младше 25 лет. Часто повышение АД в молодом возрасте связано с нейроциркуляторной дистонией (комплексом расстройств сердечно-сосудистой системы), когда изменяются лишь показатели верхнего давления. Причиной данных нарушений у детей может стать большая нагрузка во время школьных занятий. Почти во всех случаях высокое АД у ребенка — следствие патологии эндокринной системы, т.е. детская гипертония, как правило, вторичная. Развивающаяся артериальная гипертензия в молодом возрасте может иметь и другие причины:
- наследственный фактор;
- переедание, употребление большого количества соли;
- погодные условия;
- заболевания позвоночного столба.
- электромагнитное, звуковое излучение;
- нервные перенапряжения;
- патологии почек;
- прием лекарственных средств, влияющих на состояние АД;
- избыточный вес;
- недостаток калия в организме.
- несоблюдение режима сна.
Причины развития гипертонии
Возникновение гипертонической болезни у 90 % больных связано с сердечно-сосудистыми проблемами (атеросклероз, больное сердце и т.д.). Остальные 10% относятся к симптоматической гипертонии, т.е. высокое АД является признаком другого заболевания (воспаления почек, опухоли надпочечников, сужения почечных артерий), гормонального сбоя, диабета, черепно-мозговой травмы, стресса. Факторы риска развития гипертонической болезни классифицируются по двум показателям:
- Неизменяемые. Причины, на которые человек не может повлиять. Сюда относится:
- Наследственность. Артериальная гипертензия считается недугом, передаваемым через гены. Поэтому, если в семье были больные с гипертонией, есть вероятность, что недуг появится у следующего поколения.
- Физиологический фактор. Мужчины среднего возраста больше подвержены заболеванию, чем представительницы слабого пола. Объясняется это тем, что в период с 20 до 50 лет организм женщины вырабатывает больше половых гормонов, выполняющих защитную функцию.
- Изменяемые. Факторы, которые зависят от человека, его образа жизни и решений:
- сидячий образ жизни;
- лишний вес;
- стрессы;
- вредные привычки;
- бессонница;
- употребление большого количества кофеина, соли, холестерина;
- прием лекарственных средств;
- поднятие тяжестей;
- колебание погоды.
Наследственность
Одним из факторов предрасположенности к артериальной гипертензии является наследственность. Это могут быть анатомические особенности, которые передаются с генами. Они выражаются в затруднении кровотока, что влияет на увеличение АД. Наличие гипертонии у родственников первого звена (матери, отца, бабушки, дедушки, родных братьев или сестер) означает высокую вероятность развития недуга. Риск появления болезни повышается, если высокое АД наблюдалось сразу у нескольких родственников.
Как правило, генетически наследуется не сама гипертония, а лишь предрасположенность к ней, связано это с нервно-психическими реакциями и особенностями обмена веществ (углеводов, жиров). Часто реализация склонности к патологии по наследству обусловлена внешними влияниями: питанием, условиями жизни, неблагоприятными климатическими факторами.
Заболевания
Сердечно-сосудистые болезни (порок сердца, ишемия) могут спровоцировать высокое АД. При этих недугах частично сужены просветы аорты – значит, давление увеличивается. Сосудистые дефекты при узелковом полиартрите тоже способствуют росту АД. Сахарный диабет – еще одна причина появления артериальной гипертензии. Наличие атеросклеротических бляшек сужает просвет сосудов, что является преградой для нормальной циркуляции крови. Сердце начинает работать в усиленном режиме, создавая повышенное давление. Заболевания, которые способны спровоцировать гипертонию:
- воспаление почек;
- патологии лимфатической системы и печени;
- шейный остеохондроз;
- нарушение работы поджелудочной и щитовидной железы;
- склероз артерий;
- вегето-сосудистая дистония;
- опухоль надпочечников;
- черепно-мозговые травмы;
- сужение почечных артерий.
Гормональные изменения
Нарушения работы эндокринных органов (щитовидки, гипоталамуса, поджелудочной железы, надпочечников) являются частыми причинами появления высокого давления. Данные патологические процессы замедляют выработку половых гормонов и их влияние на мозговой нижний придаток, особенно это касается женщин во время менопаузы. Серьезными причинами повышения АД, способствующими избыточному синтезу гормонов, являются следующие заболевания:
- синдром Кушинга;
- тиреотоксикоз (гипертиреоз) – увеличение функций щитовидки;
- новообразования на надпочечниках;
- акромегалия (нарушение функции передней доли гипофиза);
- феохромоцитома (гормональная активная опухоль);
- синдром Кона.
Возраст
Гипертония, как правило, чаще наблюдается у пожилых людей. Связано это с тем, что со временем артерии теряют свою эластичность, а это оказывает большое влияние на давление. Кроме того, у людей после 40 лет замедляются обменные процессы, на фоне потребления большого количества калорийной пищи и неправильного отношения к еде развивается ожирение, а затем и гипертоническая болезнь.
Сегодня такая причина возникновения недуга, как возраст, претерпела изменения. Заболевание заметно молодеет, примерно 10% подростков подвержены патологии и по мере взросления процент лишь увеличивается. Каждый третий житель после 40 лет страдает от высокого давления. Ведь кроме естественного упадка сопротивляемости организма, влияния наследственности, с возрастом меняется образ жизни.
Образ жизни
Еще одной причиной артериальной гипертензии считается отсутствие физической нагрузки. Спорт благотворно влияет на кровообращение и организм в целом, но не многие люди решаются начать вести активный образ жизни, чтобы обезопасить себя от развития гипертонии. Отсутствие физических упражнений становится причиной ожирения и избыточного веса и, как следствие, повышенного АД.
Гипокинезия – распространенная болезнь современности, когда человек мало двигается, и это приводит к нарушению работы кровеносных сосудов. Нездоровое питание, вредные привычки, неправильный образ жизни провоцируют высокое АД, так как ослабление мышечной ткани и позвоночника снижает тонус сосудов, необходимый для хорошего кровообращения. Работа за компьютером тоже повышает риск появления заболевания.
Питание
Следующим фактором, способствующим появлению высокого АД, является плохое питание. Соленая, сладкая, жареная, острая, копченая и жирная пища часто провоцирует незапланированный подъем давления. Ведь для выведения лишнего натрия из организма, почкам требуется определенное время. До того момента, пока это не случится, избыток соли удерживает воду, что провоцирует отеки у людей, страдающих гипертонической болезнью.
Повысить кровяное давление может недостаток калия. Этот элемент помогает сосудам крови расслабиться, а организму — освободиться от натрия. Много калия есть в томатах, молочных продуктах, какао, картофеле, бобовых, петрушке, черносливе, дыне, бананах, зеленых овощах, семечках подсолнуха. Эти продукты следует включить в ежедневный рацион. Отказаться необходимо от сала, жирного мяса и копченостей, т.к. они приводят к избыточному весу и часто сопутствующему ему высокому давлению. Кроме того, вредными для организма являются такие продукты питания:
- сливочное масло;
- консервы;
- субпродукты;
- жирная сметана, сливки;
- острые приправы;
- мучные изделия;
- тонизирующие напитки с кофеином;
- сладкие газированные напитки.
Вредные привычки
Высокая доза алкоголя и вызванное этим похмелье негативно влияет на состояние здоровья. Регулярное и чрезмерное употребление спиртных напитков может усилить сердцебиение, резко повысить АД, вызвать сердечный приступ. Курение тоже плохо влияет на давление. Никотин способствует учащению пульса, быстрому износу сердца, что приводит к развитию ишемической болезни и атеросклерозу.
Табак и спиртные напитки оказывают негативное воздействие на весь организм. При курении и распитии алкоголя происходит сначала расширение, а затем резкое сокращение сосудов, в результате чего создается их спазм и ухудшается кровоток. Отсюда и повышение артериального давления. Кроме того, химические вещества, находящиеся в составе сигарет, способны нарушать эластичность стенок сосудов, формировать бляшки, которые закупоривают артерии.
Лишний вес
Распространенной причиной появления гипертонической болезни является ожирение и избыточная масса тела. Лишний вес возникает из-за малоподвижного образа жизни, нарушения обмена веществ, обильного приема еды с высоким содержанием жиров, углеводов, соли. Тучные люди всегда находятся в зоне риска, ведь у них высокое кровяное давление увеличивается вместе с нагрузкой на сосуды и сердце.
Кроме того, ожирение повышает холестерин в крови, что может спровоцировать появление диабета. Пациенты с лишним весом в 3 раза чаще болеют гипертонией, чем люди с нормальной массой тела. Человек с ожирением больше подвержен атеросклерозу, который является дополнительным фактором появления высокого АД. Уменьшение веса даже на 5 кг заметно снизит кровяное давление и улучшит уровень сахара в крови.
Экология
Многие люди болезненно реагируют на смену погоды, т.е. они метеозависимы. Даже вполне здоровый человек, который редко бывает на свежем воздухе и ведет сидячий образ жизни, может быть чувствительным к смене погоды. Как правило, метеокризы у людей, страдающих гипертонией, появляются в непривычных климатических и ландшафтных условиях, поэтому перед путешествием следует подготовить дорожную аптечку.
Плохая экология города тоже серьезно повышает АД, нанося вред сердечно-сосудистой системе и развивая гипертонию. Даже непродолжительное воздействие вредных веществ, которые человек вдыхает каждый день, за 3 месяца может спровоцировать развитие гипертонической болезни. Три общих загрязнителя всех современных городов – диоксид азота, озон, диоксид серы — негативно влияют на кровяное давление и сосудистую функцию.
Стрессы
Нервно-эмоциональное перенапряжение (стресс, нервный срыв, излишняя эмоциональность) является самой частой причиной обострения гипертонии. Для здоровья человека опасны любые негативные невыраженные и подавленные эмоции. Долгое переживание стресса — это постоянное напряжение, которое изнашивает сосуды и сердце быстрее, чем это происходило бы в спокойной обстановке. Следствием нервного срыва часто является повышение давление и гипертонический криз. Особенно вреден стресс в сочетании с алкоголем и курением, т.к. подобная комбинация резко увеличивает АД.
Как правило, у человека с гипертонической болезнью давление повышается и сохраняется дольше, даже при небольших эмоциональных нагрузках. Постепенно, при повторах увеличения АД, которые могут длиться на протяжении многих месяцев, аппарат, отвечающий за регулирование артериального давления, привыкает к нагрузке, и АД медленно закрепляется на определенном уровне.


