Гипертония при первичном альдостеронизме
Третьей разновидностью эндокринной гипертонии может служить первичный альдостеронизм (синдром Конна), в основе которого лежит доброкачественная опухоль — гормонально активная аденома, построенная по типу клеток клубочковой зоны коры надпочечников. Впервые этот синдром был описан Conn в 1955 г. В 1958 г. Conn уже ссылался на 50 прослеженных и доказанных случаев первичного альдостеронизма, а в 1963 г., по данным П. П. Герасименко с соавторами (1966), было описано уже 150 случаев этого заболевания. У большинства больных (85%) была установлена аденома одного надпочечника, но в некоторых случаях наблюдалась только гиперплазия клеток клубочковой зоны. Все клинические симптомы при этом синдроме могут быть объяснены повышенной секрецией альдостерона, которая обычно устанавливается у этих больных. Основное действие альдостерона проявляется в изменении проницаемости клеточных мембран к ионам натрия и калия, в результате чего происходит задержка натрия и усиленное выделение калия в почечных канальцах. Натрий в основном задерживается в тканях, и уровень его в крови может быть нормальным или только слегка повышенным. Возможно, с задержкой натрия в стенках сосудов связан один из основных и постоянных симптомов этого заболевания — гипертония. Гипертония наблюдается у всех больных первичным альдостеронизмом и по клинической симптоматологии не отличается от проявлений, характерных для гипертонической болезни. Повышение артериального давления может достигать очень высокого уровня (диастолическое давление в пределах 140 — 150 мм рт. ст.). У больных с синдромом Конна нередко описывают тяжелые сосудистые осложнения, свойственные гипертонической болезни (нейроретинопатии с отеком соска зрительного нерва, мозговые кровоизлияния и тромбозы). Клиническая картина напоминает злокачественную гипертонию.
Генез повышения артериального давления при первичном альдостеронизме пока еще окончательно не выяснен, но, учитывая, что при эффективном удалении аденомы происходит стойкое снижение артериального давления, приходится придавать значение в развитии гипертонии повышенной секреции минералокортикоидов. Вероятно, при опухолях коры надпочечников происходит не только изолированная повышенная секреция альдостерона, но начинают усиленно вырабатываться и другие кортикостсроиды, могущие также оказать воздействие на сосудистый тонус. В происхождении гипертонии может играть известную роль кортикостерон, который секретируется не только пучковой зоной, но отчасти и клубочковой. О связи повышения артериального давления с усиленной продукцией минералокортикоидов свидетельствуют также результаты терапии антагонистами альдостерона. Установлено, что дача таким больным спиролактона тормозит потерю калия и усиливает экскрецию натрия, блокируя действие альдостерона на почки, в результате чего снижается артериальное давление. Вторым обязательным проявлением первичного альдостеронизма является выраженная гипокалиемия вследствие больших потерь калия организмом. Гипокалиемия проявляется резкой мышечной слабостью, парестезиями, приступами судорог, ЭКГ-изменениями. Soffer (1961) группирует все симптомы, свойственные первичному альдостеронизму, по патогенетическому принципу на почечные (полиурия, полидипсия, никтурия) симптомы, связанные с гипертонией и ее осложнениями, и нервно-мышечные, в основном связанные с гипокалиемией (слабость, парестезии, судороги). К этим же проявлениям можно отнести резкую общую слабость, апатию, раздражительность, анорек-сию, жажду и свойственные гипокалиемии ЭКГ-изменения. Несмотря на задержку натрия, при этом синдроме редко наблюдаются отеки, хотя за последние годы рядом авторов были описаны случаи, протекавшие с наличием отеков. В большинстве случаев заболевание развивается у женщин и нередко в период беременности, что, по мнению некоторых авторов (П. П. Герасименко, Е. В. Эрина, Е. Н. Герасимова, 1966), возможно, связано со стимулирующим влиянием женских половых гормонов на функцию клубочковой зоны надпочечников. Возможно, что первичный альдостеронизм наблюдается не так редко, как он диагностируется, и в некоторых случаях гипертонической болезни, в особенности при злокачественном течении, повышенная секреция альдостерона может играть определенную роль. П. П. Герасименко указывает, что у больных, погибших от гипертонической болезни, в 2% случаев была установлена аденома надпочечников. Другие авторы приводят значительно больший процент (до 20%) обнаружения аденомы коры надпочечников при «эссенциальной гипертонии». Существование в человеческой патологии первичноэндокринных форм артериальной гипертонии заставляет искать нарушения гормональной регуляции и при гипертонической болезни. — Также рекомендуем «Сосудистый тонус при недостаточности надпочечников. Надпочечниковая сосудистая недостаточность» Оглавление темы «Патология эндокринной системы»:
|
Источник
Гиперальдостеронизм – патологическое состояние, обусловленное повышенной продукцией альдостерона — основного минералокортикоидного гормона коры надпочечников. При первичном гиперальдостеронизме наблюдается артериальная гипертензия, головные боли, кардиалгия и нарушение сердечного ритма, ухудшение зрения, мышечная слабость, парестезии, судороги. При вторичном гиперальдостеронизме развиваются периферические отеки, хроническая почечная недостаточность, изменения глазного дна. Диагностика различных типов гиперальдостеронизма включает биохимический анализ крови и мочи, функциональные нагрузочные тесты, УЗИ, сцинтиграфию, МРТ, селективную венографию, исследование состояния сердца, печени, почек и почечных артерий. Лечение гиперальдостеронизма при альдостероме, раке надпочечников, рениноме почек – оперативное, при других формах – медикаментозное.
Общие сведения
Гиперальдостеронизм включает в себя целый комплекс различных по патогенезу, но близких по клиническим признакам синдромов, протекающих с избыточной секрецией альдостерона. Гиперальдостеронизм может быть первичным (обусловленным патологией самих надпочечников) и вторичным (обусловленным гиперсекрецией ренина при других заболеваниях). Первичный гиперальдостеронизм диагностируется у 1-2% пациентов с симптоматической артериальной гипертензией. В эндокринологии 60—70% пациентов с первичным гиперальдостеронизмом составляют женщины в возрасте 30—50 лет; описаны немногочисленные случаи выявления гиперальдостеронизма среди детей.
Гиперальдостеронизм
Причины гиперальдостеронизма
В зависимости от этиологического фактора различают несколько форм первичного гиперальдостеронизма, из которых 60-70 % случаев приходится на синдром Конна, причиной которого является альдостерома — альдостеронпродуцирующая аденома коры надпочечников. Наличие двусторонней диффузно-узелковой гиперплазии коры надпочечников приводит к развитию идиопатического гиперальдостеронизма.
Существует редкая семейная форма первичного гиперальдостеронизма с аутосомно-доминантным типом наследования, обусловленная дефектом фермента 18-гидроксилазы, выходящего из-под контроля ренин-ангиотензиновой системы и корригируемого глюкокортикоидами (встречается у больных молодого возраста с частыми случаями артериальной гипертензии в семейном анамнезе). В редких случаях первичный гиперальдостеронизм может быть вызван раком надпочечника, способным продуцировать альдостерон и дезоксикортикостерон.
Вторичный гиперальдостеронизм возникает как осложнение ряда заболеваний сердечно-сосудистой системы, патологии печени и почек. Вторичный гиперальдостеронизм наблюдается при сердечной недостаточности, злокачественной артериальной гипертонии, циррозе печени, синдроме Бартера, дисплазии и стенозе почечных артерий, нефротическом синдроме, рениноме почек и почечной недостаточности.
К усилению секреции ренина и развитию вторичного гиперальдостеронизма приводит потеря натрия (при диете, диарее), уменьшение объема циркулирующей крови при кровопотере и дегидратации, чрезмерное потребление калия, длительный прием некоторых лекарственных средств (диуретиков, КОК, слабительных). Псевдогиперальдостеронизм развивается при нарушении реакции дистальных почечных канальцев на альдостерон, когда, несмотря на его высокий уровень в сыворотке крови, наблюдается гиперкалиемия. Вненадпочечниковый гиперальдостеронизм отмечается достаточно редко, например, при патологии яичников, щитовидной железы и кишечника.
Патогенез гиперальдостеронизма
Первичный гиперальдостеронизм (низкорениновый) обычно связан с опухолевым или гиперпластическим поражением коры надпочечников и характеризуется сочетанием повышенной секреции альдостерона с гипокалиемией и артериальной гипертензией.
Основу патогенеза первичного гиперальдостеронизма составляет влияние избытка альдостерона на водно-электролитный баланс: повышение реабсорбции ионов натрия и воды в почечных канальцах и усиленное выведение ионов калия с мочой, приводящее к задержке жидкости и гиперволемии, метаболическому алкалозу, снижению выработки и активности ренина плазмы крови. Отмечается нарушение гемодинамики — повышение чувствительности сосудистой стенки к действию эндогенных прессорных факторов и сопротивления периферических сосудов току крови. При первичном гиперальдостеронизме выраженный и длительный гипокалиемический синдром приводит к дистрофическим изменениям в почечных канальцах (калиепенической нефропатии) и мышцах.
Вторичный (высокорениновый) гиперальдостеронизм возникает компенсаторно, в ответ на снижение объема почечного кровотока при различных заболеваниях почек, печени, сердца. Вторичный гиперальдостеронизм развивается за счет активации ренин-ангиотензиновой системы и усиления продукции ренина клетками юкстагломерулярного аппарата почек, оказывающих избыточную стимуляцию коры надпочечников. Характерные для первичного гиперальдостеронизма выраженные электролитные нарушения при вторичной форме не возникают.
Симптомы гиперальдостеронизма
Клиническая картина первичного гиперальдостеронизма отражает нарушения водно-электролитного баланса, вызванные гиперсекрецией альдостерона. Вследствие задержки натрия и воды у пациентов с первичным гиперальдостеронизмом возникает выраженная или умеренная артериальная гипертензия, головные боли, ноющие боли в области сердца (кардиалгия), нарушения сердечного ритма, изменения глазного дна с ухудшением зрительной функции (гипертоническая ангиопатия, ангиосклероз, ретинопатия).
Дефицит калия приводит к появлению быстрой утомляемости, мышечной слабости, парестезий, приступов судорог в различных группах мышц, периодических псевдопараличей; в тяжелых случаях – к развитию дистрофии миокарда, калиепенической нефропатии, нефрогенного несахарного диабета. При первичном гиперальдостеронизме в отсутствие сердечной недостаточности периферические отеки не наблюдаются.
При вторичном гиперальдостеронизме наблюдается высокий уровень артериального давления (c диастолическим АД > 120 мм.рт.ст.), постепенно приводящий к поражению сосудистой стенки и ишемии тканей, ухудшению функции почек и развитию ХПН, изменениям глазного дна (кровоизлияниям, нейроретинопатии). Наиболее частым признаком вторичного гиперальдостеронизма являются отеки, гипокалиемия встречается в редких случаях. Вторичный гиперальдостеронизм может протекать без артериальной гипертензии (например, при синдроме Бартера и псевдогиперальдостеронизме). У некоторых пациентов наблюдается малосимптомное течение гиперальдостеронизма.
Диагностика гиперальдостеронизма
Диагностика предусматривает дифференциацию различных форм гиперальдостеронизма и определение их этиологии. В рамках начальной диагностики проводится анализ функционального состояния ренин-ангиотензин-альдостероновой системы с определением альдостерона и ренина в крови и моче в покое и после нагрузочных тестов, калий-натриевого баланса и АКТГ, регулирующих секрецию альдостерона.
Для первичного гиперальдостеронизма характерно повышение уровня альдостерона в сыворотке крови, снижение активности ренина плазмы (АРП), высокое соотношение альдостерон/ренин, гипокалиемия и гипернатриемия, низкая относительная плотность мочи, значительное усиление суточной экскреции калия и альдостерона с мочой. Основным диагностическим критерием вторичного гиперальдостеронизма является повышенный показатель АРП (при рениноме — более 20–30 нг/мл/ч).
С целью дифференциации отдельных форм гиперальдостеронизма проводят пробу с спиронолактоном, пробу с нагрузкой гипотиазидом, «маршевую» пробу. С целью выявления семейной формы гиперальдостеронизма проводят геномное типирование методом ПЦР. При гиперальдостеронизме, корригируемом глюкокортикоидами, диагностическое значение имеет пробное лечение дексаметазоном (преднизолоном), при котором устраняются проявления заболевания, и нормализуется артериальное давление.
Для выяснения природы поражения (альдостерома, диффузно-узелковая гиперплазия, рак) используют методы топической диагностики: УЗИ надпочечников, сцинтиграфию, КТ и МРТ надпочечников, селективную венографию с одновременным определением уровней альдостерона и кортизола в крови надпочечниковых вен. Также важно установить заболевание, вызвавшее развитие вторичного гиперальдостеронизма с помощью исследований состояния сердца, печени, почек и почечных артерий (ЭхоКГ, ЭКГ, УЗИ печени, УЗИ почек, УЗДГ и дуплексное сканирование почечных артерий, мультиспиральная КТ, МР-ангиография).
Лечение гиперальдостеронизма
Выбор метода и тактики лечения гиперальдостеронизма зависит от причины гиперсекреции альдостерона. Обследование пациентов проводится эндокринологом, кардиологом, нефрологом, офтальмологом. Медикаментозное лечение калийсберегающими диуретиками (спиролактоном) проводят при разных формах гипоренинемического гиперальдостеронизма (гиперплазии коры надпочечников, альдостероме) как подготовительный этап к операции, что способствует нормализации артериального давления и устранению гипокалиемии. Показана низкосолевая диета с увеличенным содержанием в пищевом рационе продуктов, богатых калием, а также введение препаратов калия.
Лечение альдостеромы и рака надпочечников – оперативное, заключается в удалении пораженного надпочечника (адреналэктомии) с предварительным восстановлением водно-электролитного баланса. Больных с двусторонней гиперплазией коры надпочечников обычно лечат консервативно (спиронолактон) в комбинации с ингибиторами АПФ, антагонистами кальциевых каналов (нифедипином). При гиперпластических формах гиперальдостеронизма полная двусторонняя адреналэктомия и правосторонняя адреналэктомия в сочетании с субтотальной резекцией левого надпочечника малоэффективны. Гипокалиемия исчезает, но отсутствует желаемый гипотензивный эффект (АД нормализуется лишь в 18% случаев) и есть высокий риск развития острой надпочечниковой недостаточности.
При гиперальдостеронизме, поддающемся коррекции глюкокортикоидной терапии, для устранения гормонально-метаболических нарушений и нормализации АД назначают гидрокортизон или дексаметазон. При вторичном гиперальдостеронизме комбинированную антигипертензивную терапию проводят на фоне патогенетического лечения основного заболевания под обязательным контролем ЭКГ и уровня калия в плазме крови.
В случае вторичного гиперальдостеронизма вследствие стеноза почечных артерий для нормализации кровообращения и функционирования почки возможно проведение чрескожной рентгеноэндоваскулярной баллонной дилатации, стентирования пораженной почечной артерии, открытой реконструктивной операции. При выявлении рениномы почки показано хирургическое лечение.
Прогноз и профилактика гиперальдостеронизма
Прогноз гиперальдостеронизма зависит от тяжести заболевания-первопричины, степени поражения сердечно-сосудистой и мочевыделительной системы, своевременности и лечения. Радикальное оперативное лечение или адекватная медикаментозная терапия обеспечивают высокую вероятность выздоровления. При раке надпочечника прогноз неблагоприятный.
С целью профилактики гиперальдостеронизма необходимо постоянное диспансерное наблюдение лиц с артериальной гипертензией, заболеваниями печени и почек; соблюдение медицинских рекомендаций относительно приема медикаментов и характера питания.
Источник
Частота выявления эндокринных форм АГ, по данным разных авторов, не превышает 3%. Точная диагностика этих форм симптоматической АГ, особенно связанных с гормональноактивными опухолями, позволяет подобрать патогенетические подходы к их своевременному лечению.
Минералокортикоидной функцией обладают несколько кортикостероидов, но выражено это действие у альдостерона.
АГ в сочетании с гиперальдостеронизмом включает формы, протекающие с активацией или супрессией ренин-ангиотензиновой системы, что сопровождается повышением или, соответственно, понижением активности ренина в плазме крови. На этом основании выделяют формы АГ с вторичным гиперальдостеронизмом: при повышенной активности ренина в плазме и низкой активности ренина в крови.
Низкорениновый гиперальдостеронизм развивается на фоне опухолевых и неопухолевых изменений в коре надпочечников. Это определяет различные подходы к их лечению и обосновывает необходимость их подробного изучения.
Распространённость низкоренинового гиперальдостеронизма среди всех форм АГ составляет 0,5-4%.
Основные низкорениновые формы АГ на фоне гиперальдостеронизма:
- первичный гиперальдостеронизм (альдостерома или карцинома коры надпочечников);
- идиопатический гиперальдостеронизм (двусторонняя гиперплазия коры надпочечников);
- первичная гиперплазия коры надпочечников;
- семейный гиперальдостеронизм I типа, корригируемый глюкокортикоидами.
Патогенез
Гиперволемию в сочетании с задержкой натрия рассматривают как основной патогенетический механизм минералокортикоидной АГ. Автономная гиперпродукция альдостерона аденомой ведет к активной задержке в организме натрия и пассивной — воды. Это приводит к развитию гиперволемии и АГ, несмотря на механизм обратной связи по супрессии ренина и ангиотензина. Компенсаторно возникающий феномен «ускользания» от натриевой перегрузки выражен в задержке почками меньшего количества натрия и ограничении гиперволемии, однако АГ стабилизируется.
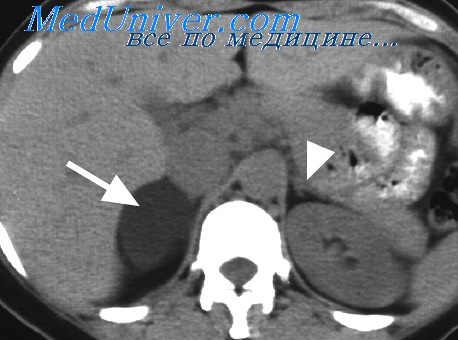
- Первичный гиперальдостеронизм (синдром Конна). Ведущая роль в формировании синдрома Конна принадлежит альдостерону, который в больших количествах секретируется аденомой коры надпочечников (альдостеромой). Диаметр альдостеромы небольшой, у большинства больных больных — не более 1-2 см. Обычно это доброкачественная опухоль (описана и двусторонняя локализация альдостером, а также сочетание нескольких аденом при одно- и двусторонней локализации). Альдостерома — наиболеечастая причина низкоренинового гиперальдостеронизма (70% случаев). Чаще альдостеромы диагностируют у женщин в возрасте 30-40 лет.
- Идиопатичеосий гипперальдостеронизм. У 30-50% больных с клиническими проявлениями синдрома Конна опухоли в коре надпочечников не обнаруживают, а выявляют диффузную или диффузно-узелковую гиперплазию коры надпочечников. Обычно поражены оба надпочечника. В отличие от синдрома Конна, обусловленного альдостеромой, у больных с двусторонней гиперплазией коры надпочечников адреналэктомия не приводит к желаемому гипотензивному эффекту. На этом основании, а также принимая во внимание возможное участие экстраадреналовых трофических гуморальных факторов в механизме развития гиперпластических изменений в коре надпочечников, для этой группы предложено определение «идиопатический» или «псевдопервичный» альдостеронизм. Вместе с тем некоторые авторы предпочитают объединять опухолевые и неопухолевые формы под общим термином «первичный» альдостеронизм, хотя первичность идиопатического альдостеронизма не представляется обоснованной. Среди неопухолевых форм гиперальдостеронизма выделяют также первичную гиперплазию коры надпочечника — преимущественно одностороннюю гиперплазию и гиперфункцию клубочковой зоны коры надпочечника. Первичный генез данной патологии обоснован ремиссией АГ и нормализацией продукции альдостерона после односторонней адреналэктомии.
Семейный гиперальдостеронизм I типа — редко диагностируемая неопухолевая форма гиперальдостеронизма, сопровождающаяся клинико-биохимическими проявлениями синдрома Конна. На сегодняшний день в мировой литературе описано только несколько семей с этой патологией, наследуемой по аутосомно-доминантному типу. Характерная особенность заболевания — нормализация АД, коррекция гипокалиемии, а также гиперальдостеронемии на фоне терапии глюкокортикоидами (обычно применяют дексаметазон). В последние годы установлено, что семейный гиперальдостеронизм I типа обусловлен генетическим дефектом — наличием химерного гена. Химерный ген обладает альдостеронсинтазной активностью, но регулируется АКТГ вместо ангиотензина, что приводит к избыточной продукции альдостерона на фоне выявляемой у этих больных гиперплазии коры надпочечников. Терапевтическое воздействие дексаметазона обусловлено подавлением синтеза АКТГ.
Клиническая картина
Клинические проявления опухолевых и неопухолевых форм гиперальдостеронизма связаны с АГ, гиперальдостеронемией и гипокалиемией.
АГ — постоянный симптом у большинства больных (при первичном и идиопатическом гиперальдостеронизме наблюдают тяжёлую АГ). У части больных наблюдают кризовое течение АГ.
К характерным проявлениям гиперальдостеронизма относят:
- нейромышечные симптомы, мышечную слабость, парестезии, судороги;
- почечные симптомы: полиурию, никтурию, гипоизостенурию, щелочную реакцию мочи, умеренную альбуминурию.
Указанные симптомы могут иметь непостоянный, преходящий характер. У некоторых пациентов наблюдают малосимптомное течение заболевания. Периферические отёки при низкорениновых формах гиперальдостеронизма в отсутствии сердечной недостаточности, как правило, отсутствуют вследствие феномена минералокортикоидного ускользания.
Чазова И.Е., Чихладзе Н.М.
Вторичная (симптоматическая) артериальная гипертензия
Источник