Давление в яремной вене повышено
Давление в яремных венах. Венозное давление
Давление в яремной вене — это, пожалуй, самый важный метод гемодинамимеской оценки объемного статуса пациента (степени обезвоживания). Измерение может проводиться на наружной яремной вене (НЯВ) или внутренней яремной вене (ВЯВ). Однако предпочтение должно отдаваться ВЯВ, т.к. НЯB имеет клапаны и расположена не на одной линии с ВПВ и правым предсердием (ПП). НЯВ проще визуализировать на протяжении; ее использовали для выявления различий между низким и высоким центральным венозным давлением (ЦВД) в исследованиях с участием врачей, добровольцев и студентов-медиков.
Повышение давления в левой НЯВ свидетельствует о доминировании постоянно расположенной с левой стороны ВПВ или компрессии безымянной вены внутригрудным образованием, таким как изгиб или аневризма аорты. При подозрении на повышение венозного давления (ВД) и отсутствии пульсации вены необходимо попросить пациента сесть на край кровати и свесить ноги. Застой крови в венах ног в таком положении может способствовать появлению венозной пульсации. И наоборот, при подозрении на гиповолемию необходимо положить пациента на спину и определять форму волны в надключичной ямке.
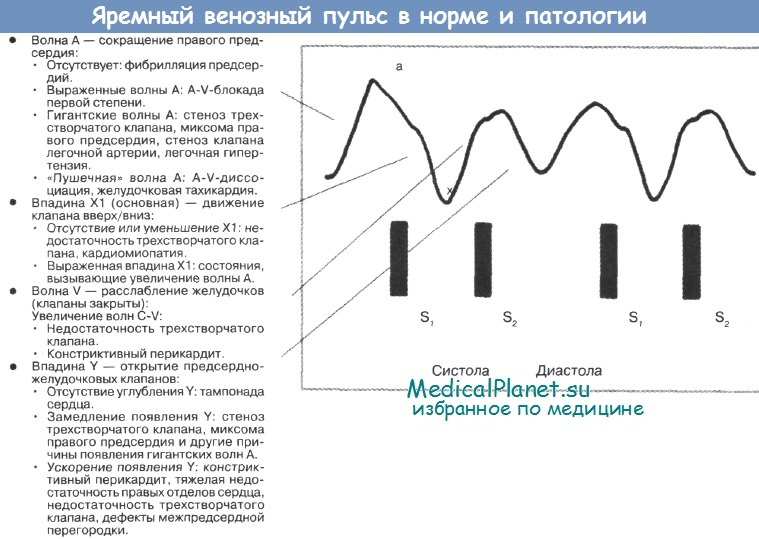
Иногда трудно бывает дифференцировать форму венозной волны от пульсации сонной артерии. Венозная пульсовая волна имеет несколько характерных особенностей, которые всегда можно определить, а- и v-Волпы, впадины «х» и «у» соответствуют интервалам электрокардиограммы и сердечным топам (S1, S2). Венозное давление косвенно отражает давление в центральной вене и ПП. Среди исследователей существует большой разброс мнений в определении ЦВД.
В то же время во многих случаях простое знание о повышенном давлении без определения точной его величины может помочь и постановке диагноза и назначении лечения.
Венозное давление измеряют расстоянием по вертикали между верхней точкой определения венозной пульсации и точкой, расположенной в месте соединения рукоятки и тела грудины (угол Louis). Дистанцию > 3 см оценивают как патологическую. Многие отвергают ЭТОТ метод, т.к. расстояние от угла Louis до центра ПП значительно варьируют, особенно у пациентов с ожирением.
При компьютерной томографии у 160 пациентов медиана расстояния по вертикали значительно варьировала в зависимости от положения тела на уровне 8,0, 9,7 и 9,8 см при повороте чела на 30°, 45°и 60″соответственно. При повороте на 45° показатели у всех пациентов значительно изменялись от 6-15 см, и величина независимо коррелировала с курением, возрастом и иереднезадним размером грудной клетки. В целом использование грудинного утла для диагностики приводит к недооценке величины венозного давления.
Некоторые исследователи рекомендуют использовать этот метод только при необходимости отличить нормальное ЦВД от патологически измененного без количественной оценки. Использование понятия «центр ПП» в качестве нулевого уровня также было отвергнуто. Позднее на основании патологоанатомических исследований и эмпирически были предложены другие точки на поверхности грудной клетки. Наиболее точной может быть точка, расположенная по левому краю грудины на 5 см ниже IV или V межреберья, т.к. она соответствует самому верхнему уровню крови в ЛЖ в положении больного лежа на спине. На практике возникают трудности при использовании даже простых ориентиров.
Мнения медицинских сестер в отделении интенсивной терапии при выборе точек для измерения ЦВД расходились на несколько сантиметров, несмотря па стандартизованный подход. Некоторые клиницисты в качестве стационарного ориентира используют ключицу, особенно в положении больного сидя. Она легко контурируется, а венозная пульсация выше уровня ключицы всегда патологична, т.к. расстояние от ключицы до ПП составляет как минимум 10 см. Таким образом, надежность определения ЦВД у постели больного сомнительна, и корреляция с прямыми измерениями весьма посредственная. Меняющиеся референсные значения и вариабельность при определении нормальных показателей ограничивают и ставят под сомнение результаты предшествующих исследований. ЦВД измеряют в сантиметрах водяного или кровяного столба.
Результаты следует перевести в миллиметры ртутного столба с целью соответствия принятым гемодинамическим нормам (1,36 см вод. ст. = 1,0 мм рт. ст.).
— Вернуться в оглавление раздела «Кардиология»
Оглавление темы «Обследование сердечно-сосудистых больных»:
1. Пролапс митрального клапана. Синдром Holt-Oram — рука-сердце
2. Синдром Noonan. Причины и проявления синдрома Ноонан
3. Трисомия 21 — синдром Down. Синдром Turner
4. Опухоли сердца. Перспективы генетики сердечно-сосудистых заболеваний
5. Важность сбора анамнеза в кардиологии. Анамнез и план обследования сердечно-сосудистого больного
6. Сбор анамнеза у кардиологических больных. Клинические симптомы сердечно-сосудистых заболеваний
7. Физикальное обследование в кардиологии. Общий вид сердечно-сосудистого больного
8. Голова и шея кардиологического больного. Конечности при сердечно-сосудистых заболеваниях
9. Грудная клетка у кардиологического больного. Живот при сердечно-сосудистых заболеваниях
10. Давление в яремных венах. Венозное давление
Источник
1. С какими камерами сердца сообщаются яремные вены в систолу и в диастолу?
Всистолу яремные вены сообщаются только с правым предсердием, потому что закрыт трехстворчатый клапан. В диастолу, когда трехстворчатый клапан открывается, яремные вены сообщаются как с правым предсердием, так и с правым желудочком. По этой причине визуальное исследование яремных вен позволяет оценить колебания кровотока и давления в правом предсердии и правом желудочке, не прибегая к катетеризации сердца (рис. 1).
Рис. 1. Во время диастолы предсердие и желудочек сообщаются между собой и образуют единую камеру («предсердиожелудочек»). Отметим также, что внутренние яремные вены в большей степени расположены на одной прямой линии с верхней полой веной, чем наружные яремные вены
2. Существуют ли венозные клапаны между яремными венами и верхней полой веной?
Да. Зачастую можно доказать существование клапанов в наружной яремной вене, если пережать ее пальцем, блокируя тем самым отток крови от головы. Клапаны между верхней полой веной и внутренними яремными венами выявляются при повышении внутригрудной) давления, например, при кашле и при сдавлении грудной клетки.Недостаточность венозных клапанов обычно развивается при трикуспидальной регургитации. По данным допплерографического исследования, ретроградный кровоток в яремных венах отсутствует даже при высоком венозном давлении, за исключением тех случаев, когда имеется трикуспидальная регургитация.
Примечания:
а. Венозные клапаны не препятствуют использованию яремных вен в качестве манометра для измерения венозного давления (т.е. как естественный анатомический инструмент, отражающий гемодинамические изменения в правых камерах сердца). Повышенное давление во внутренней яремной вене, очевидно, может передаваться через венозные клапаны, которые, по всей вероятности, остаются открытыми как в систолу (благодаря смещению вниз основания желудочка), так и в диастолу (благодаря открытию трехстворчатого клапана).
б. Если венозные клапаны на руках разрушаются вследствие флебита (например, у героиновых наркоманов), то пульсация яремных вен передается на вены плеча. Вообще пульсация яремных вен передается на любую вену тела, если имеет место значительное повышение яремного венозного давление или увеличенный объем пульсации, что наблюдается, например, при тяжелой трикуспидальной регургитации. У пациентов с тяжелой трикуспидальной регургитацией особенно часто возникает пульсация варикозно расширенных вен нижних конечностей, так как у таких больных характерна несостоятельность венозных клапанов.
3. Почему внутренние яремные вены являются более точным манометром, чем наружные?
а. Внутренние яремные вены находятся на прямой, соединяющей верхнюю полую вену и правое предсердие. Наружные яремные вены, напротив, перед впадением в верхнюю полую вену дважды изгибаются на 90°: в месте впадения наружной яремной вены в подключичную вену и в месте впадения подключичной вены в верхнюю полую вену. Давление не может достаточно точно передаваться через два столь резких изгиба венозного русла.
б. Наружные яремные вены иногда или отсутствуют, или бывают настолько тонкими, что их невозможно увидеть невооруженным глазом, особенно у женщин, страдающих ожирением.
в. Если у здорового человека наружные яремные вены видны, но имеют малый диаметр, то при сердечной недостаточности или при шоке, то есть в условиях повышенной симпатической стимуляции и повышенного уровня норадреналина в крови, они могут настолько сужаться, что становятся незаметными невооруженным глазом.
4. Когда становятся видны внутренние яремные вены?
Только при тяжелой трикуспидальной регургитации.
5. Если внутренние яремные вены обычно не видны, то каким образом можно использовать их в качестве манометра для измерения венозного давления?
Пульсация яремных вен передается на кожу шеи. Наивысший уровень кожной пульсации рассматривается как показатель венозного давления. Таким образом, яремные вены служат своего рода «пульсационным манометром».
Примечания:
а. В норме давление в правой яремной вене либо равно давлению в левой яремной вене, либо слегка его превышает. У некоторых больных с атеросклерозом давление в левой яремной вене может быть ложноповышенным из-за сдавления безымянной вены между грудиной (спереди) и извитыми крупными артериями, отходящими от высоко расположенной развернутой дуги аорты (сзади). (Аневризма аорты также может стать причиной компрессии безымянной вены, но это случается редко.) При глубоком дыхании давление рукоятки грудины на безымянную вену ослабевает; этот прием позволяет исключить артефакт, обусловленный компрессией безымянной вены.
б. Персистирующая левая верхняя полая вена, впадающая в коронарный синус, обуславливает некоторое повышение давления в левой яремной вене по сравнению с правой (возможно, за счет повышенного сопротивления оттоку крови).Чаще всего персистирующая левая верхняя полая вена встречается у больных с дефектом межпредсердной перегородки.
Источник
1. Что означает низкое давление в яремных венах?
Оно отражает снижение ЦВД, обычно вследствие уменьшения внутрисосудистого объема крови, вызванного потерей жидкости через желудочно-кишечный тракт (при рвоте или диарее), избыточным диурезом (при приеме диуретиков, декомпенсированном сахарном или несахарном диабете) или отеками и выпотом в полости тела.
2. Объясните значение высокого давления в яремных венах.
Это проявление повышения ЦВД. Такое повышение может быть следствием либо гиперволемии, либо нарушения наполнения правых камер сердца. Причинами последнего могут быть (сверху вниз по телу):
• Обструкция верхней полой вены (при этом отсутствует яремный венозный пульс и становится отрицательным тест на абдоминально-яремный рефлюкс).
• Обструкция путей притока к правому желудочку (при стенозе правого атриовентрикулярного отверстия, миксоме правого предсердия, констриктивном перикардите или тампонаде сердца, которая всегда сопровождается расширением вен шеи).
• Недостаточность трехстворчатого клапана.
• Уменьшение растяжимости правого желудочка с повышением конечного диастолического давления (и давления в правом предсердии). Оно может быть вызвано правожелудочковой недостаточностью или инфарктом, легочной гипертензией или стенозом устья легочной артерии.
• Левожелудочковая недостаточность — одна из частых причин легочной гипертензии. При стенокардии или одышке высокое ЦВД свидетельствует о возможной левожелудочковой недостаточности. Наоборот, наличие нормальных вен шеи не позволяет дифференцировать нормальное и повышенное давление в левом предсердии.
И наконец, ЦВД не отражает значения фракции выброса левого желудочка.

3. Объясните значение при оценке хронической сердечной недостаточности симптома расширения вен шеи.
В проспективном исследовании с участием 52 пациентов, которым проводили обследование перед трансплантацией сердца, Butman с соавт. обнаружили, что расширение яремных вен, положительный абдоминально-яремный тест, наличие влажных хрипов в легких и появление третьего тона сердца слева независимо друг от друга свидетельствуют о повышении давления в правых отделах сердца и ухудшении его функции.
Расширение вен шеи (как в покое, так и при нагрузке) с высокой чувствительностью (81%), специфичностью (80%) и прогностической точностью (81%) свидетельствует о повышении давления заклинивания в легочных капиллярах (ДЗЛК). Вероятность получения высокого значения ДЗЛК при наличии любого из вышеуказанных симптомов составляла 0,86.
Следовательно, клиническое кардиологическое обследование при хронической сердечной недостаточности весьма информативно для выявления повышения давления в правых или левых отделах сердца. В этом исследовании расширение вен шеи в покое или при нагрузке оказалось чувствительным и специфичным признаком.
4. Каково прогностическое значение измененного давления в яремных венах при сердечной недостаточности?
Как и появление третьего сердечного тона, изменение давления в яремных венах прогностически неблагоприятно и свидетельствует о развитии осложнений, например прогрессирования сердечной недостаточности. Это показали Drazner с соавт. на примере 2569 пациентов, у которых на момент осмотра или в анамнезе выявляли симптомы сердечной недостаточности.
При многомерном статистическом анализе других показателей тяжести сердечной недостаточности было выявлено значительное повышение риска смерти или вероятности госпитализации при повышении давления в яремных венах. Аналогичным (и самостоятельным) неблагоприятным прогностическим признаком было наличие третьего сердечного тона.
5. Что происходит с венами шеи при тампонаде сердца?
Они расширяются. Это обязательный симптом, равно как и одышка/учащенное дыхание, тахикардия, отсутствие аускультативных изменений в легких. При наличии всех пяти перечисленных симптомов диапазон диагностического поиска сужается до пяти состояний: инфаркт правого желудочка сердца, массивная тромбоэмболия легочной артерии, констриктивный перикардит, напряженный пневмоторакс, тампонада сердца.
Первые четыре состояния в половине случаев сочетаются с положительным симптомом Куссмауля, но никогда — с парадоксальным пульсом > 21 мм рт. ст. Напротив, при тампонаде сердца симптом Куссмауля отсутствует, а имеется парадоксальный пульс 20-50 мм рт. ст..
6. О чем свидетельствует отек ног в отсутствие повышения ЦВД?
Это некардиогенный отек (печеночный или почечный) или проявление двусторонней венозной недостаточности. Любое сердечное (или легочное) заболевание, приводящее к правожелудочковой недостаточности, будет сопровождаться повышением ЦВД.
7. О чем свидетельствуют отек ног и асцит в отсутствие повышения ЦВД?
Эти признаки также свидетельствуют в пользу наличия гепатологических или нефрологических причин (при циррозе ЦВД невысокое). Напротив, высокое ЦВД на фоне асцита или отеков имеет кардиологическую причину.
8. Какое прогностическое значение имеет повышение ЦВД у пациентов, подготавливаемых к операции?
В отсутствие лечения оно предвещает развитие отека легких и/или инфаркта в послеоперационном периоде.
9. Как изменяется яремный венный пульс при инфаркте миокарда правого желудочка?
• Давление наполнения правого желудочка вследствие ригидности его ишемизированной стенки увеличивается. Более того, желудочек не может справиться с поступающим в него объемом крови, поэтому среднее яремное (и центральное) давление соответственно увеличивается. Симптом для инфаркта высокоспецифичен (96,8%), но не чувствителен (39%).
• Увеличивается волна А венозного пульса, а отрицательные волны X и Y становятся настолько выраженными, что могут симулировать картину констриктивного перикардита. Несмотря на высокую специфичность (100%), чувствительность этого симптома низкая (17,3%). Более того, давление в яремной вене и форма пульсовой волны в значительной степени зависят от величины сопутствующего повреждения межжелудочковой перегородки и остальных участков миокарда левого желудочка.
• Положительный симптом Куссмауля столь же специфичен, как и увеличение ЦВД, но менее чувствителен (26,1%).
• Проба на абдоминально-яремный рефлюкс может стать положительной.
• Сопутствующая трикуспидальная недостаточность (ТН) может проявляться дополнительными симптомами: гигантской волной V, пульсацией печени, пульсовыми колебаниями правой ушной раковины.
— Читать далее «Советы по оценке абдоминально-яремного рефлюкса»
Оглавление темы «Советы по обследованию сердечно-сосудистой системы»:
- Советы по осмотру вен шеи и оценке центрального венозного давления (ЦВД)
- Советы по оценке яремного венозного пульса
- Советы по оценке патологии яремного венозного пульса
- Как измерить центральное венозное давление (ЦВД) при осмотре?
- Значение изменений ЦВД (давления в яремной вене)
- Советы по оценке абдоминально-яремного рефлюкса
- Советы по оценке симптома Куссмауля
- Советы по оценке венозного шума
- Советы по оценке сердечного толчка (верхушечного толчка)
- Советы по оценке патологических пульсаций в области сердца
Источник
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2013;
проверки требуют 8 правок.
Центральное венозное давление (central venous pressure) — давление крови в правом предсердии. Измеряется при помощи вводимого катетера, в котором имеется передатчик. Является важной диагностической информацией при различных серьёзных заболеваниях сердца и легких.
Уровень центрального венозного давления (ЦВД), то есть давления в правом предсердии, оказывает существенное влияние на величину венозного возврата крови к сердцу. При понижении давления в правом предсердии от 0 до −4 мм рт.ст. приток венозной крови возрастает на 20-30 %, но когда давление в нём становится ниже −4 мм рт.ст., дальнейшее снижение давления не вызывает уже увеличения притока венозной крови. Это отсутствие влияния сильного отрицательного давления в правом предсердии на величину притока венозной крови объясняется тем, что в случае, когда давление крови в венах становится резко отрицательным, возникает спадение вен, впадающих в грудную клетку. Если снижение ЦВД увеличивает приток венозной крови к сердцу по полым венам, то его повышение на 1 мм рт.ст. снижает венозный возврат на 14 %. Следовательно, повышение давления в правом предсердии до 7 мм рт.ст. должно снизить приток венозной крови к сердцу до нуля, что привело бы к катастрофическим нарушениям гемодинамики.
Однако в исследованиях, в которых сердечно-сосудистые рефлексы функционировали, а давление в правом предсердии повышалось медленно, приток венозной крови к сердцу продолжался и при повышении давления в правом предсердии до 12- 14 мм рт.ст.
На основании зависимости величин минутного объёма сердца и развиваемой им полезной мощности от давления в правом предсердии, обусловленного изменением венозного притока, сделан вывод о существовании минимального и максимального пределов изменений ЦВД, ограничивающих область устойчивой работы сердца.
Минимальное допустимое среднее давление в правом предсердии составляет 5-10, а
Максимальное — 100—120 мм вод.ст.,
При выходе за эти пределы ЦВД зависимость энергии сокращения сердца от величины притока крови не наблюдается из- за необратимого ухудшения функционального состояния миокарда.
Средняя величина ЦВД у здоровых людей составляет в условиях мышечного покоя от 40 до 120 мм вод.ст. и в течение дня меняется, нарастая днём и особенно к вечеру на 10-30 мм вод.ст., что связано с ходьбой и мышечными движениями. В условиях постельного режима суточные изменения ЦВД отмечаются редко. Увеличение внутриплеврального давления, сопровождаемое сокращением мышц брюшной полости (кашель, натуживание), приводит к кратковременному резкому возрастанию ЦВД до величин, превосходящих значение 100 мм рт.ст., а задержка дыхания на вдохе — к его временному падению до отрицательных величин.
При вдохе ЦВД уменьшается за счёт падения плеврального давления, что вызывает дополнительное растяжение правого предсердия и более полное заполнение его кровью. При этом возрастает скорость венозного кровотока и увеличивается градиент давления в венах, что приводит к дополнительному падению ЦВД. Так как давление в венах, лежащих вблизи грудной полости (например, в яремных венах) в момент вдоха является отрицательным, их ранение опасно для жизни, поскольку при вдохе в этом случае возможно проникновение воздуха в вены, пузырьки которого, разносясь с кровью, могут закупорить кровеносное русло (развитие воздушной эмболии).
При выдохе ЦВД растёт, а венозный возврат крови к сердцу уменьшается. Это является результатом повышения плеврального давления, увеличивающего венозное сопротивление вследствие спадения грудных вен и сдавливающего правое предсердие, что затрудняет его кровенаполнение.
Оценка состояния венозного возврата по величине ЦВД имеет также значение при клиническом использовании искусственного кровообращения. Роль этого показателя в ходе перфузии сердца велика, так как ЦВД тонко реагирует на различные нарушения оттока крови, являясь, таким образом, одним из критериев контроля адекватности перфузии.
Для увеличения производительности сердца используют искусственное повышение венозного возврата за счёт увеличения объёма циркулирующей крови, которая достигается путём внутривенных вливаний кровозаменителей. Однако, вызываемое этим повышение давления в правом предсердии эффективно только в пределах соответствующих величин средних давлений, приведённых выше. Чрезмерное повышение венозного притока и, следовательно, ЦВД не только не способствует улучшению деятельности сердца, но может принести и вред, создавая перегрузки в системе и приводя в конечном итоге к чрезмерному расширению правой половины сердца.
ЦВД измеряют с помощью флеботонометра Вальдмана, соединённого с системой для переливания крови или кровезаменителей посредством стеклянного тройника. Флеботонометр состоит из стеклянной трубки небольшого диаметра и специального штатива со шкалой.
Стеклянную трубку аппарата заполняют изотоническим раствором хлорида натрия и накладывают зажим на резиновое соединение, идущее от флеботонометра к тройнику. Нулевое деление шкалы флеботонометра устанавливают на уровне правого предсердия, что соответствует заднему краю большой грудной мышцы (в точке пересечения третьего межреберья или IV ребра со среднеподмышечной линией).
В условиях оказания скорой помощи шкалу флеботонометра целесообразно прикрепить к стойке для переливания крови или кровезаменителей; нулевое деление аппарата фиксируют путём перемещения по вертикали верхней части стойки. Канюлю системы присоединяют к катетеру, введённому в подключичную вену, и начинают трансфузию крови или кровезаменителя. Для измерения ЦВД накладывают зажим ниже капельницы и снимают зажим с резиновой трубки, идущей к флеботонометру. Показания аппарата регистрируют после стабилизации уровня жидкости в стеклянной трубке (в среднем через 1—2 мин).
СсылкиПравить
- © Медицинский энциклопедический словарь (Collins). (Янгсон Р. М., 2005)
Источник

