Д наблюдение по гипертонии
В зависимости от тяжести состояния больные должны осматриваться терапевтом не реже 2—4 раз в год. Участковый врач контролирует эффективность проводимого лечения. Чтобы облегчить врачу работу, пациентам рекомендуется вести дневник, где они каждый день будут записывать цифры артериального давления. В этом случае врач сможет объективно проконтролировать правильность проводимого курса лечения. На приеме врач измеряет артериальное давление.
Давление обязательно должно измеряться на обеих руках, поскольку в некоторых клинических ситуациях цифры могут сильно отличаться. Кроме того, измерение артериального давления проводят 2—3 раза с интервалом в 10—15 мин. Это объясняется тем, что у некоторых пациентов возможно возникновение “гипертензии белого халата”. Присутствие врача, особенно у пожилых пациентов, вызывает волнение и повышение уровня артериального давления, поэтому цифры при первом измерении не всегда соответствуют истинному состоянию. Больные артериальной гипертензией 1 раз в год должны посещать кардиолога, поскольку очень часто развиваются осложнения именно на сердце.
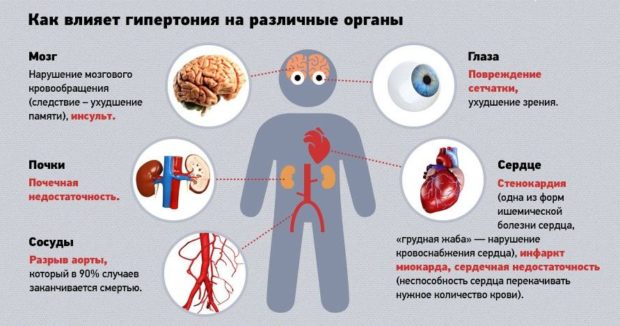
Начальными симптомами поражения сердца является увеличение его размеров, а именно расширение левой границы, связанное с гипертрофией левого желудочка. При длительном неблагоприятном течении болезни возможно возникновение стенокардии, инфаркта миокарда, а впоследствии — и застойной сердечной недостаточности.
Кардиолог проводит расширенное исследование сердечно-сосудистой системы с обязательным уточнением размеров сердца, изменений сердечных тонов, наличия патологических сердечных шумов. Врач внимательно осматривает пациента на предмет появления начальных признаков сердечной недостаточности, поражения сонных, почечных и периферических артерий. Кроме того, врач должен выслушать пульсацию брюшной аорты, почечных артерий, поскольку при артериальной гипертензии повышен риск возникновения аневризмы аорты и атеросклероза почечных артерий. Для более точной диагностики больному нужно 2—4 раза в год выполнять электрокардиографическое и рентгенологическое исследование сердца. ЭКГ поможет выявить на начальных стадиях ишемию сердечной мышцы, гипертрофию левого желудочка.
Рентгенограмму также необходимо выполнять с целью определения размеров сердца на данный момент. Кроме того, 2—4 раза в год желательно сдавать биохимический анализ крови с определением фибриногена, триглециридов, общего холестерина, а также липидного профиля. Нормальный уровень фибриногена составляет 2—4 г/л. Превышение этих цифр указывает на риск развития тромбозов периферических сосудов. Уровень триглецеридов в норме составляет 0,56—1,80 ммоль/л. Увеличение количества триглицеридов сопровождается образованием новых атеросклеротических бляшек. Наиболее показательным для диагностики является уровень общего холестерина, а также его отдельных фракций (липопротеидов высокой и низкой плотности). Уровень общего холестерина более 6,5 ммоль/л свидетельствует о риске развития осложнений со стороны сердца, головного мозга, почек. Холестерин начинает откладываться на стенках сосудов, и в результате формируется атеросклеротическая бляшка. Эта бляшка постепенно начинает суживать просвет сосуда. Вследствие этого уменьшается приток крови ко всем жизненно важным органам, появляются различные патологические симптомы. Чаще всего атеросклероз затрагивает сосуды, питающие само сердце. Когда атеросклеротическая бляшка закрывает просвет коронарных артерий, происходит уменьшение кровоснабжения сердца.
Также для определения прогноза больного с артериальной гипертензией врач должен учитывать и уровень липопротеидов. Липопротеиды высокой плотности (так называемый хороший холестерин) препятствуют развитию атеросклеротических бляшек. Они защищают сосудистую стенку от прикрепления к ней липопротеидов низкой плотности (“плохого” холестерина). При уровне липопротеидов высокой плотности менее 1,2 ммоль/л в несколько раз увеличивается риск инфаркта миокарда. Имеет значение для дальнейшего развития болезни и уровень липопротеидов низкой и очень низкой плотности. Именно эти фракции являются основным строительным материалом для атеросклеротических бляшек. При увеличении липопротеидов низкой плотности (нормальный уровень — не более 4 ммоль/л) создается неблагоприятная клиническая ситуация, когда начинается активное образование новых атеросклеротических бляшек, закрывающих просвет сосуда.
Регулярное обследование у кардиолога поможет выявить начальные признаки такого грозного осложнения гипертонии, как стенокардия, которая в дальнейшем при отсутствии адекватного лечения может привести к развитию инфаркта миокарда.

Длительное течение артериальной гипертензии приводит к осложнениям не только на сердце, но и на почки и мочевыделительную систему в целом. Достаточно часто развивается гипертоническая нефропатия, а в дальнейшем — и хроническая почечная недостаточность. Развитие патологических процессов в почках связано с тем, что при артериальной гипертензии повышается давление во всех сосудах, в том числе и в почечных артериях. Это, в свою очередь, вызывает нарушение кровоснабжения почек и, как следствие, нарушение их нормальной работы. Чтобы этого избежать, следует регулярно посещать уролога (1—2 раза в год) и сдавать анализы.
Всем пациентам с артериальной гипертензией 2 раза в год в обязательном порядке следует сдавать общий анализ мочи, биохимический анализ мочи и биохимический анализ крови. Выявление микроальбуминурии, протеинурии (в норме белок в моче присутствует в следовых количествах) свидетельствует о повреждении почек и требует немедленного начала лечения.
При биохимическом исследовании крови определяют уровень креатинина. В норме концентрация креатинина в сыворотке крови не должна превышать 105 мкмоль/л. Увеличение данного показателя свидетельствует о наличии у пациента почечной недостаточности, при которой почки уже не вполне справляются со своей работой по выведению из организма продуктов обмена. При осмотре уролог выслушивает почечные сосуды. Выявление патологических шумов в почечных сосудах свидетельствует об атеросклерозе. Атеросклероз сосудов почек приводит к нарушению кровоснабжения почечных тканей. Кроме того, при недостаточном притоке крови почки с помощью гормонов и рефлекторных механизмов влияют на уровень артериального давления, повышая его. Таким образом, течение гипертонической болезни в значительной мере утяжеляется. Для уточнения характера поражения почечных артерий проводят ультразвуковое исследование и эхокардиографию почек.
Больным артериальной гипертензией рекомендуется посещать и врача-окулиста, даже при отсутствии жалоб, поскольку поражение глаз может протекать на начальных стадиях незаметно для человека. При артериальной гипертензии отмечается спазм всех сосудов, в том числе и сосудов глазного дна, что приводит к развитию гипертонической ретинопатии. Гипертоническая ретинопатия проявляется в виде геморрагий и экссудатов в области глазного дна, а также отека зрительного нерва. Появляются боли в глазах, снижается острота зрения. Чтобы избежать подобных осложнений, следует регулярно проходить осмотр. Врач-окулист с помощью офтальмоскопа осматривает глазное дно для выявления степени гипертонической ретинопатии. Состояние сосудов глазного дна приблизительно соответствует состоянию сосудов вообще. Глазное дно — единственное место, где сосуды можно рассмотреть непосредственно, и этим не следует пренебрегать.
Источник
Гипертония — трудное для диагностирования заболевание. Ее симптомы, особенно на начальной стадии, схожи с обычным переутомлением и хронической усталостью. При поздней диагностике болезнь уже не поддается лечению и протекает с осложнениями. Еще одна причина проблем в диагностике — синдром белого халата. Он возникает у людей при посещении врача. Синдром может перерасти в отдельную болезнь, если игнорировать симптомы и не предпринимать мер.
Диагностирование гипертонической болезни сердца
Для выявления гипертонии применяют несколько методов обследования пациента: мониторинг давления в течение суток, составление анамнеза заболевания, стандартное физическое обследование и сбор анализов.
Суточный мониторинг
Для установления количества и частоты повышения АД (артериального давления) необходимо ежедневно измерять его уровень и записывать данные. Другой метод заключается в проведении суточного мониторинга. Суть его — измерение показателей АД в течение дня через каждые 15 минут и через каждые 35-45 минут во время сна. Суточный мониторинг назначают при жалобах пациентов на головную боль, головокружение, шум в ушах и фотопсии. Его проводят при помощи специального прибора, который автоматически снимает показатели АД и сохраняет их в памяти.
Уровень давления крови является повышенным — от 140 на 90 мм.рт.ст.
Анамнез заболевания
Еще одна важная часть диагностики гипертонической болезни сердца — сбор анамнеза. Сюда входят: история заболеваний, симптомы и жалобы пациента, данные о поражении внутренних органов. Врачи обращают внимание и на наличие наследственной предрасположенности к сердечно-сосудистым заболеваниям, гиперлипидемии, сахарному диабету. Происходит оценка режима питания, физической активности человека, наличие вредных привычек, особенностей психологии и характера.
Дополнительно изучают психологический климат на работе и дома, соблюдение режима «работа-отдых», общее эмоциональное состояние.
Физиологическое обследование
Данное обследование необходимо для выявления дополнительных факторов риска:
- повышенный волосяной покров тела у женщин;
- ожирение, сопровождающееся появлением растяжек и патологическими изменениями кожи;
- патология почек;
- отеки на руках, ногах, лице;
- кровотечения.
При подозрении на гипертоническую болезнь осмотр желательно проводить в первой половине дня, а во время приема дважды снимаются показатели давления с интервалом в 20 минут. Если данные расходятся больше, чем на 5 мм.рт.ст., то берут среднее значение. Обязательными являются прослушивание сердца и легких, а также пальпирование щитовидной железы для установления размера и выявления узлов. Прощупывается также живот на наличие водянки, патологических изменений почек. Проводится физикальное обследование сердца на установление развития сердечно-сосудистых заболеваний, обнаружение шумов или изменений тонов.
Анализы и лабораторные исследования
Осмотр пациента и сбор анамнеза при гипертонии — обязательная часть обследования, и по его результатам врач назначает ряд анализов. Больному необходимо пройти несколько дополнительных процедур для определения состояния сердечно-сосудистой системы, головного мозга, почек, печени, органов зрения.
Пациенту нужно сдать анализы мочи и крови как общие, так и на уровень сахара, креатинина, мочевой кислоты. Они необходимы для определения степени поражения внутренних органов и выявления дополнительных факторов риска.
В стандарт обследования входит обследование органов-мишеней и определение их клинического состояния, влияющего на риск ССО.

В общий план диагностики гипертонической болезни входят:
- электрокардиограмма для выявления нарушения работы и патологий сердца;
- рентген легких;
- УЗИ внутренних органов.
На втором этапе обследования назначают:
- дополнительные исследования крови на холестерин;
- исследование липидного профиля крови;
- анализ состояния почек, щитовидной железы, надпочечников (они необходимы для определения наличия и степени патологий);
- ультразвуковое исследование сердца для выявления увеличения стенок левого желудочка, характерного для гипертонии;
- артериографию для определения состояния стенок артерий, просветов и наличия бляшек;
- ультразвуковое исследование кровотока в сосудах.

На основании полученных данных врач подтверждает диагноз, определяет степень и стадию гипертонии. Дополнительно могут быть назначены консультации и обследования у психолога, невролога и окулиста.
Лечение гипертонии
При подтверждении диагноза назначается комплексное лечение основного и сопутствующих заболеваний. Гипертонию лечат препаратами растительного и синтетического происхождения, обладающими успокаивающим и психотропным действием, мочегонными средствами и лекарствами, понижающими давление.
При наличии сопутствующих заболеваний выписываются соответствующие им препараты. В каждом конкретном случае дозировку и состав лекарственных средств назначает врач. Зависит это от таких факторов, как нарушения работы важных органов, эмоциональное состояние больного, пол, возраст, вес, показания АД.
Что такое синдром белого халата
Во время посещения больницы люди испытывают негативные эмоции: это может быть тревога или волнения, перевозбуждение, неконтролируемое напряжение мышц и спазмы. Каждое из этих состояний может спровоцировать резкое повышение кровяного давления, которое и диагностирует врач. Дома человек успокаивается и показатели приходят в норму.
Этот патологический синдром имеет медицинское название — гипертония белого халата. Главное отличие от стандартной гипертонической болезни состоит в изменении только систолического давления.
К группе риска относят людей:
- эмоциональных;
- нерешительных, закомплексованных, со слабой психикой;
- проживающих или работающих в некомфортной психологической обстановке;
- ведущих малоподвижный образ жизни;
- имеющих психические заболевания разного характера;
- злоупотребляющих курением, алкоголем, наркотическими веществами, стероидными или антидепрессантными препаратами.

При посещении врача у таких людей от растерянности и переживаний начинают дрожать руки и ноги, кожные покровы бледнеют, учащается сердцебиение. Тело запоминает ощущения и повторяет их в подобной эмоциональной ситуации. Еще одним симптомом является стойкое повышение в крови уровня вредного холестерина, сахара. Игнорирование симптомов и отсутствие контроля за питанием провоцирует появление сахарного диабета. Должны настораживать человека и беспричинная тревога, потливость, появление фотопсии, внезапные головокружения.
Периодическое нарушение сознания свидетельствует о наличии и быстром развитии гипертонической болезни, особенно если оно сопровождается потерей памяти, проблемами с речью и координацией движения.
Последствиями резкого перепада АД становятся:
- растяжение левого сердечного желудочка;
- заболевания почек;
- нарушения нормальной работы кровяной системы: инсульта, субарахноидального кровоизлияния или кровоизлияния в мозжечок;
- сердечная гемодинамика в зависимости от остаточных систолических объемов крови и степени поражения отделов сердца.
Прогрессирование синдрома повышает риск развития осложнений заболеваний сердечно-сосудистой системы, инсульта, поражения сосудов, почек. Особенную опасность представляет синдром в подростковом возрасте, у людей с сахарным диабетом, после операции на сердце и сосудах. В этом случае шанс развития гипертонической болезни сердца увеличивается.
У беременных женщин гипертонический синдром белого халата может спровоцировать выкидыш.
Диагностика и лечение синдрома
Феномен адаптации проходит без серьезных последствий для здоровья человека, если визит к врачу был единичным и не повторится в ближайшее время. При частых посещениях врача поднятие АД может привести к развитию гипертонического криза. Еще одна опасность — трудность с постановкой правильного диагноза. В результате некорректно проведенной терапии может ухудшиться состояние почек, печени, желудочно-кишечного тракта, сосудов.
Для определения связи между посещением врача и поднятием АД необходимы ежедневные измерения кровяного давления и выявления факторов, провоцирующих его повышение. Нормальными являются показатели артериального давления не выше 139/89 мм.рт.ст.

Обследование больных проводят в определенной последовательности:
- определение причины и величины повышения давления;
- оценка состояния сердечно-сосудистой системы и основных органов мишеней, выявление других заболеваний, которые могут повлиять на диагностику;
- выявление истории болезни;
- проведение физического обследования;
- применение лабораторных исследований.
В борьбе с синдромом эффективна комплексная терапия. Применение немедикаметозных методов лечения включает в себя назначение диеты, корректировку и введение физических нагрузок, отказ от алкоголя и курения. При отсутствии противопоказаний пациенту назначают курс массажа или физиотерапии. При лечении гипертонии белого халата врачи могут направить пациентов на консультацию к психологу. Из лекарственных препаратов назначаются успокоительные средства и лекарства, понижающие давление. Дозировку и комбинацию лекарств определяет лечащий врач на основании анализов, симптомов и эмоциональном состоянии пациента.
Источник
О диспансерном наблюдении больных с гипертонической болезнью
В целях дальнейшей оптимизации оказания медицинской помощи взрослому населению Алтайского края, снижения смертности от сердечно-сосудистых заболеваний и во исполнение приказов Министерства здравоохранения Российской Федерации от 21.12.2012 N 1344н «Об утверждении порядка проведения диспансерного наблюдения», от 15.11.2012 N 918н «Об утверждении Порядка оказания медицинской помощи больным с сердечно-сосудистыми заболеваниями» и методических рекомендаций Министерства здравоохранения Российской Федерации от 2014 г. «Диспансерное наблюдение больных хроническими неинфекционными заболеваниями и пациентов с высоким риском их развития» приказываю:
1. Утвердить:
форму чек-листа диспансерного наблюдения фельдшером (медицинской сестрой) ФАП пациентов с гипертонической болезнью (приложение 1);
форму чек-листа диспансерного наблюдения участковым терапевтом пациентов с гипертонической болезнью (приложение 2);
мероприятия, проводимые фельдшером (медицинской сестрой) ФАП для осуществления диспансерного наблюдения пациентов с гипертонической болезнью (приложение 3);
мероприятия, проводимые участковым врачом-терапевтом для осуществления диспансерного наблюдения пациентов с гипертонической болезнью (приложение 4);
показатели мониторинга качества оказания медицинской помощи больным с гипертонической болезнью (приложение 5);
примерный перечень рекомендаций больному с гипертонической болезнью при выписке из стационара (приложение 6).
2. Главным врачам краевых медицинских организаций:
обеспечить организацию учета пациентов с гипертонической болезнью для определения объема работы по диспансерному наблюдению;
назначить ответственного за мониторирование информационных систем (АРМ-поликлиника, АРМ-стационар) для выявления больных с гипертонической болезнью и прикрепления их к терапевтическим участкам и ФАПам; а также за контроль своевременности, качества и объема диспансерного наблюдения больных с гипертонической болезнью;
разработать оптимальные графики работы врачей, средних медицинских работников и лечебно-диагностических служб для обеспечения проведения диспансерного наблюдения пациентов с гипертонической болезнью;
обеспечить активные вызовы больных с гипертонической болезнью, посещение на дому маломобильных больных;
осуществлять регулярный контроль выполнения фельдшерами (медицинскими сестрами) ФАПов, врачами-терапевтами участковыми мероприятий в соответствии с настоящим приказом;
возложить на фельдшеров ФАПов функции лечащего врача по проведению диспансерного наблюдения в соответствии с Порядком, утвержденным приказом Министерства здравоохранения и социального развития Российского Федерации от 23.03.2012 N 252н;
организовать обучение медицинского персонала алгоритму диспансерного наблюдения пациентов с гипертонической болезнью в соответствии с настоящим приказом;
организовать проведение школ для пациентов с гипертонической болезнью, обучение пациентов с гипертонической болезнью методам самопомощи при угрожающих наиболее частых для жизни состояниях;
организовать обобщение и анализ результатов диспансерного наблюдения пациентов с гипертонической болезнью на основании показателей мониторинга качества оказания медицинской помощи больным с гипертонической болезнью, утвержденных настоящим приказом.
3. Главному врачу КГБУЗ «Алтайский краевой кардиологический диспансер» Косоухову А.П. обеспечить методическое руководство организацией диспансерного наблюдения пациентов с гипертонической болезнью.
4. Рекомендовать директору Территориального фонда обязательного медицинского страхования Алтайского края Богатыревой М.Д. организовать работу со страховыми компаниями по приглашению пациентов с гипертонической болезнью на диспансерные осмотры в соответствии с планом-графиком медицинской организации.
5. Контроль за исполнением настоящего приказа возложить на временно исполняющего обязанности заместителя министра здравоохранения Алтайского края Белоцкую Н.И.
Министр
Д.В.ПОПОВ
Приложение 1. Форма чек-листа диспансерного наблюдения фельдшером (медицинской сестрой) ФАП пациентов с гипертонической болезнью
Приложение 1
Утверждена
Приказом
Министерства здравоохранения
Алтайского края
от 18 февраля 2019 г. N 43
N п/п | Мероприятия | Ответ | Контроль выполнения | |||||
Да | Нет | |||||||
1 | 2 | 3 | 4 | 5 | ||||
1. | Проведение измерения АД на обеих руках — при отсутствии достижения целевого уровня АД менее 140/90 мм рт. ст. (не ниже 110/70) — консультация терапевта дистанционно | |||||||
2. | Собраны жалобы, анамнез | |||||||
3. | Оценены факторы риска прогрессирования заболевания: — курение (более 1 сигареты в сутки) | |||||||
— физическая активность (не менее 30 мин., ходьба 3 км) | ||||||||
— пищевые привычки (соль менее 5 г в сутки, овощи, фрукты не менее 500 гсутки) | ||||||||
— употребление алкоголя (количество вина для мужчин менее 180 мл, женщин 150 мл, кратность — ежедневно) | ||||||||
4. | Определение относительного сердечно-сосудистого риска для пациента менее 40 лет (SCORE %) | |||||||
5. | Определение абсолютного сердечно-сосудистого риска для пациента более 40 лет (SCORE %) | |||||||
6. | Проведение общего осмотра пациента, измерение ИМТ, окружности талии | |||||||
7. | Подсчет ЧСС, если более 80 уд.мин. — коррекция терапии под контролем терапевта | |||||||
8. | Определение уровня гемоглобина не реже 1 раза в год <**> | |||||||
9. | Определение уровня глюкозы крови не реже 1 раза в год, целевой уровень менее 6,1 ммольл — венозная плазма), при его превышении — консультация терапевта дистанционно, кратность забора определяется терапевтом <**> | |||||||
10. | Определение общего холестерина крови не реже 1 раза в год, достигнуто целевое значение ОХС в зависимости от риска (<5 ммольл; <4,5 ммольл; <4 ммольл); при отсутствии целевого уровня — консультация терапевта дистанционно, кратность забора определяется терапевтом <**> | |||||||
11. | Регистрация ЭКГ в 12 отведениях | |||||||
12. | Уточнение факта регулярного приема гипотензивных препаратов | |||||||
13. | Уточнение факта приема сопутствующих препаратов (гиполипидемических, антиагрегантных, гипогликемических и других препаратов) | |||||||
14. | Определение комплаентности пациента (принес препараты на прием или нет, знает ли режим приема) | |||||||
15. | Осуществление самоконтроля АД, ЧСС (дневники вклеены в амбулаторную карту). Измерение АД с интервалом в 12 часов — утро, вечер. При цифрах АД до 135/85 мм рт. ст. — контроль АД достигнут, при отсутствии контроля — консультация терапевта дистанционно для коррекции терапии | |||||||
16. | Проведение краткого профилактического консультирования | |||||||
17. | Направление пациента в школу «Артериальной гипертонии» | |||||||
18. | Назначение или проведение коррекции гипотензивной терапии: увеличение дозы или добавление препаратов других групп | |||||||
19. | Назначение или проведение коррекции сопутствующей терапии | |||||||
20. | Объяснение пациенту и обеспечение его памяткой по алгоритму действий при жизнеугрожающих состояниях (роспись пациента в амбулаторной карте) | |||||||
21. | Проведение ежегодно вакцинации против гриппа | |||||||
________________
* Диспансерный осмотр пациента с гипертонической болезнью не менее 2 раза в год.
** При невозможности проведения диагностических исследований направляет к врачу-терапевту.
Приложение 2. Форма чек-листа диспансерного наблюдения участковым терапевтом пациентов с гипертонической болезнью
Приложение 2
Утверждена
Приказом
Министерства здравоохранения
Алтайского края
от 18 февраля 2019 г. N 43
N п/п | Мероприятия | Ответ | Контроль выполнения | |||||
Да | Нет | |||||||
1 | 2 | 3 | 4 | 5 | ||||
1. | Проведение измерения АД на обеих руках — цель — достижение менее 140/90 мм рт. ст. (не ниже 110/70) | |||||||
2. | Собраны жалобы, анамнез | |||||||
3. | Оценены факторы риска прогрессирования заболевания: — курение (более 1 сигареты в сутки) | |||||||
— физическая активность (не менее 30 мин, ходьба 3 км) | ||||||||
— пищевые привычки (соль менее 5 г сутки, овощи, фрукты не менее 500 гсутки) | ||||||||
— употребление алкоголя (количество вина для мужчин менее 180 мл, женщин 150 мл, кратность — ежедневно) | ||||||||
4. | Определение относительного сердечно-сосудистого риска для пациента менее 40 лет (SCORE %) | |||||||
5. | Определение абсолютного сердечно-сосудистого риска для пациента более 40 лет (SCORE %) | |||||||
6. | Проведение общего осмотра пациента, включая пальпацию и аускультацию сосудов, измерение ИМТ, окружности талии, лодыжечно-плечевого уровня | |||||||
7. | Подсчет ЧСС, значение фиксируется в амбулаторной карте | |||||||
8. | Определение уровня гемоглобина не реже 1 раза в год | |||||||
9. | Определение уровня глюкозы крови не реже 1 раза в год | |||||||
10. | Определение общего холестерина крови не реже 1 раза в год, достигнуто целевое значение ОХС в зависимости от риска (<5 ммольл; <4,5 ммольл; <4 ммольл) | |||||||
11. | Определение уровней креатинина сыворотки (с расчетом СКФ), мочевины, мочевой кислоты, калия не реже 1 раза в год | |||||||
12. | Проведение исследования мочи (общий анализ мочи — осадок мочи, протеинурия и определение отношения альбумин/креатинин — для городских поликлиник) | |||||||
13. | Регистрация ЭКГ в 12 отведениях с расчетом индекса Соколова-Лайона не реже 1 раза в год | |||||||
14. | Проведение исследований при взятии на учет, далее по показаниям, но не менее 1 раза в 2 года: УЗИ, ЭХОКГ (ИММЛЖ и диастолической функции ЛЖ), дуплекс БЦС (у мужчин старше 40 — 1 раз в год, у женщин старше 50 — 1 раз в год), глазного дна <*> | |||||||
15. | Уточнение факта регулярного приема гипотензивных препаратов | |||||||
16. | Уточнение факта приема сопутствующих препаратов (гиполипидсмических, антиагрегантных, гипогликемических и других препаратов) | |||||||
17. | Определение комплаентности пациента (принес препараты на прием или нет, знает ли режим приема) | |||||||
18. | Осуществление самоконтроля АД, ЧСС (дневники вклеены в амбулаторную карту) | |||||||
19. | Проведение краткого профилактического консультирования | |||||||
20. | Направление пациента в: — школу «Артериальной гипертонии» — кабинет профилактики — центр здоровья — интерактивную школу | |||||||
21. | Назначение или проведение коррекции гипотензивной терапии: увеличение дозы или добавление препаратов других групп | |||||||
22. | Назначение или проведение коррекции сопутствующей терапии | |||||||
23. | Объяснение пациенту и обеспечение его памяткой по алгоритму действий при жизнеугрожающих состояниях (роспись пациента в амбулаторной карте) | |||||||
24. | Проведение ежегодной вакцинации против гриппа <**> | |||||||
25. | Консультирование пациента по направлению фельдшера и контроль состояния пациента | |||||||
________________
* Диспансерный осмотр пациента с гипертонической болезнью не менее 2 раз в год для наблюдения обслуживаемого населения.
** При наличии возможности.
*** При отсутствии противопоказаний и согласии больного.
Приложение 3. Мероприятия, проводимые фельдшером (медицинской сестрой) ФАП для осуществления диспансерного наблюдения пациентов с гипертонической болезнью
Приложение 3
Утверждены
Приказом
Министерства здравоохранения
Алтайского края
от 18 февраля 2019 г. N 43
N п/п | Мероприятия | Контроль выполнения |
1. | Составление списков граждан, подлежащих диспансеризации | |
2. | Согласование плана и объема проведения диспансеризации с участковым врачом-терапевтом | |
3. | Рассылка приглашения и проведение разъяснительных бесед на уровне семьи, работодателя о необходимости диспансерного наблюдения посредством: | |
подворового обхода | ||
домашнего телефона | ||
сотового телефона | ||
4. | Согласование графика работы подразделений МО не менее 2 раз в год для лабораторной и инструментальной диагностики: | |
для забора анализов: ОХС, глюкозы, Нв | ||
записи и расшифровки ЭКГ, ЭХОКГ, дуплекса БЦС, ЛПИ | ||
5. | Инструктаж пациента о порядке прохождения диспансеризации и последовательности проведения обследования | |
6. | Готовность к оказанию экстренной доврачебной помощи при гипертоническом кризе, остром нарушении мозгового кровообращения, остром коронарном синдроме |
Приложение 4. Мероприятия, проводимые участковым врачом-терапевтом для осуществления диспансерного наблюдения пациентов с гипертонической болезнью
Приложение 4
Утверждены
Приказом
Министерства здравоохранения
Алтайского края
от 18 февраля 2019 г. N 43
N п/п | Мероприятия | Контроль выполнения |
1. | Составление плана-графика диспансерных осмотров с указанием месяца явки | |
2. | Координация работы всех специалистов и служб по диспансеризации обслуживаемого контингента | |
3. | Наличие поименного списка пациентов для провед Связанные материалы Давление человека © |