Артериальное давление измеряют на артерии в области
Что такое верхнее (систолическое) давление и нижнее (диастолическое) давление? Говорят, что верхнее — это сердечное, а нижнее — это сосудистое?
Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Систолическое давление — это давление, которое развивается во время сокращения сердечной мышцы. Частично в его создании участвуют крупные артерии, такие как аорта, выполняя роль буфера, поэтому утверждение, что это сердечное давление, не совсем верное.
После сердечного сокращения клапан аорты закрывается, и кровь не может поступать обратно в сердце, в этот момент происходит его наполнение обогащенной кислородом кровью, для произведения следующего сокращения. На данном этапе кровь пассивно двигается по сосудам — это и будет так называемое диастолическое давление.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Опасным как для жизни, так и в плане развития негативных влияний на ораны, является именно систолическое давление, так как цифры диастолического давления существенно ниже даже при кризе. Единственное о чем говорит диастолическое давление, — так это о том, что его обладатель достаточно «заядлый» гипертоник.
Нужно сказать, что еще существует такое понятие как пульсовое давление. Это разность между систолическим и диастолическим давлением. Оно должно быть в пределах 40-60 мм рт.ст. Более низкое или высокое не желательно, однако с другой стороны и не является ключевым как в диагностике, так и лечении болезни.
Чем опасна недостаточность аортального клапана?
В кардиологической практике часто встречается такое состояние, как недостаточность аортального клапана. Данная патология нередко становится причиной сердечной недостаточности и ранней смерти больных. Заболевание бывает приобретенным и врожденным.
Нарушение работы
Сердечно-сосудистая система имеет сложное строение. В нее входит сердце с 4 камерами, кровеносные сосуды и клапаны. Выделяют 4 основных клапана. Одним из них является аортальный. Он располагается в устье аорты. Это самый крупный кровеносный сосуд в организме человека.
Аортой начинается большой круг кровообращения, который снабжает кровью все органы за исключением легких. Клапаны образуются из внутреннего слоя сердца и обеспечивают движение артериальной крови в одном направлении: от желудочков в аорту и более мелкие артерии. Аортальный клапан имеет 3 створки. После систолы желудочка кровь устремляется в просвет аорты, и створки клапана замыкаются. Это препятствует регургитации крови. Аортальная недостаточность — это сердечный порок, при котором в период диастолы (расслабления) левого желудочка часть крови из аорты возвращается назад.
В большинстве случаев данная патология сочетается с пороками других клапанов и сужением устья аорты. Мужчины страдают от этого недуга в 3-4 раза чаще женщин. Аортальная недостаточность в общей структуре сердечных пороков занимает 4%. Заболевание проявляется не сразу и может протекать годами. При отсутствии лечения этот порок сердца прогрессирует. Консервативная терапия эффективна только при незначительных нарушениях тока крови.
Стадии и степени
Выделяют 2 основные формы недостаточности клапана аорты: врожденную и приобретенную. Врожденная развивается у детей в период их вынашивания. Обусловлено это наследственностью или тератогенным воздействием различных внешних факторов (лекарственных препаратов, вирусных и бактериальных заболеваний, излучения). Приобретенная форма выявляется у взрослых. Наиболее частая причина — перенесенные инфекции.
Недостаточность аортального клапана бывает органической и функциональной. В первом случае регургитация (заброс) крови обусловлена патологией самого клапана, а во втором — расширением сосуда или полости левого желудочка.
Различают 5 стадий развития этого порока в зависимости от степени нарушения кровообращения:
- Первая стадия характеризуется полной компенсацией. Достигается это за счет утолщения стенки левого желудочка. Симптомы в этот период отсутствуют.
- Вторая стадия характеризуется скрытой декомпенсацией. У таких больных утолщена стенка желудочка и увеличена его полость.
- При третьей стадии нарушается кровообращение в самом сердце. Развивается относительная форма коронарной недостаточности. Наблюдается сильное утолщение стенки левого желудочка и его перегрузка.
- При четвертой стадии развивается недостаточность левого желудка. Сила его сокращения снижается, что приводит к кислородному голоданию всех органов. Часто в эту стадию поражается двустворчатый клапан, который расположен в левых отделах сердца.
- Пятая стадия является терминальной. Операция в этом случае не проводится.
В зависимости от объема возвращаемой крови различают 4 степени аортальной недостаточности:
- При первой степени возвращается не более 15% от выбрасываемого объема крови.
- При второй степени этот показатель равен 15-20%.
- При третьей степени — 30-50%.
- Наиболее опасна четвертая степень, при которой более 50% крови забрасывается обратно в желудочек. Прогноз в этой ситуации неблагоприятный. Выживаемость гораздо ниже, нежели при недостаточности двустворчатого клапана.
Основные этиологические факторы
Аортальная недостаточность развивается по разным причинам. Выделяют следующие этиологические факторы:
- воздействие на плод ионизирующего излучения;
- воздействие на малыша во время беременности тератогенных факторов;
- прием токсичных лекарств;
- курение и злоупотребление алкоголем будущей мамой при беременности;
- инфекционные заболевания матери;
- ревматизм;
- бактериальный эндокардит;
- атеросклеротическое поражение аорты;
- сифилис;
- закрытая травма грудной клетки;
- длительная гипертоническая болезнь;
- аневризма аорты;
- увеличение в объеме левого желудочка;
- миокардит;
- системные заболевания (красная волчанка);
- наследственные болезни (синдром Марфана, Элерса-Данлоса);
- врожденный остеопороз;
- болезнь Такаясу;
- муковисцидоз;
- болезнь Бехтерева.
Наиболее частые причины приобретенной формы порока — ревматизм и септический эндокардит. Ревматизм — это системное заболевание, которое может развиться на фоне простой бактериальной инфекции (хронического тонзиллита, ангины, кариеса, фарингита). В 80% случаев ревматическая лихорадка является причиной аортального порока.
Происходит это через 5-7 лет с начала развития болезни. В области аорты появляются сифилитические узелки. Они травмируют стенку и аортальный клапан. Врожденная недостаточность аортального клапана встречается гораздо реже. Она формируется при следующих нарушениях:
- развитие клапана с двумя створками вместо трех;
- широкая аорта;
- снижение эластичности створок и их утолщение;
- дефект перегородки между желудочками.
Относительная недостаточность клапана может быть следствием первичной артериальной гипертензии, когда имеется выраженное поражение сердца.
Как нарушается ток крови?
Схема нарушений кровотока при аортальной недостаточности довольно сложна. Неполное смыкание створок клапанов приводит к следующим нарушениям:
- обратный заброс артериальной крови из аорты в левый желудочек;
- его переполнение и растяжение;
- расширение полости желудочка;
- увеличение силы его сокращения;
- увеличение систолического выброса.
Нагрузка на левый желудочек увеличивается. Даже во время диастолы (расслабления) он переполнен кровью. В норме при расслаблении объем крови в нем составляет не более 130 мл, а при регургитации крови он доходит до 400 мл и более. Длительная работа сердца в таком ритме приводит к гипертрофии (увеличению объема желудочка).
Со временем формируется митральный порок. Его развитие связано с расширением левого желудочка и нарушением функции мышц. В стадию компенсации работа левого предсердия не изменяется. На поздних стадиях в этом отделе сердца повышается диастолическое давление. Так развивается гипертрофия левого предсердия.
Аортальный порок часто становится причиной застоя крови в малом круге. Следствием этого является увеличение кровяного давления в легочной артерии и поражение правого желудочка. Так развивается недостаточность правого желудочка.
Клинические проявления
Признаки недостаточности клапана аорты определяются степенью нарушения кровообращения и стадией болезни. Первая стадия протекает бессимптомно. Такое латентное течение может продолжаться на протяжении 10-20 лет. В дальнейшем появляются следующие симптомы:
- тяжесть в голове;
- ощущение сердцебиения;
- пульсирующая боль в голове
- увеличение пульсового давления;
- синусовая тахикардия;
- головокружение;
- головная боль;
- шум в ушах;
- снижение остроты зрения;
- нарушение ритма сердца;
- обмороки при смене положения тела;
- повышенная потливость;
- одышка;
- давящие или сжимающие боли в груди;
- отеки на ногах;
- боль в подреберье справа;
- кашель.
При недостаточности аортального клапана 2 степени симптомы выражены слабо. Бурная симптоматика характерна для стадии декомпенсации, когда развивается выраженная сердечная недостаточность. Таких больных беспокоит давящая боль в грудине. Боль отдает в левую руку или лопатку. Такой болевой синдром указывает на приступ стенокардии.
Она особенно выражена, если порок развился на фоне тяжелого атеросклероза. Очень часто на поздних стадиях заболевания развивается сердечная астма и отек легких. Проявляются они сильной одышкой, приступами удушья и кашлем. Острый отек легких требует неотложной медицинской помощи.
Нередко выделяется мокрота с примесью крови. Эти симптомы указывают на развитие недостаточности левого желудочка. Появление отеков на ногах, руках и других участках тела, а также увеличение размера живота свидетельствуют о перегрузке правых отделов сердца. При пальпации обнаруживается увеличение печени.
Нарушение сердечного ритма является неотъемлемым проявлением аортальной недостаточности. Чаще всего развивается экстрасистолия. Это состояние, при котором наблюдаются внеочередные сокращения сердца. В отличие от митральной недостаточности мерцательная аритмия развивается реже.
В последнюю (терминальную) стадию наблюдаются необратимые изменения в органах, которые становятся причиной гибели больных. Данный порок сердца протекает в хронической и острой форме. В последнем случае заболевание напоминает отек легких. Часто развивается артериальная гипотензия (низкое артериальное давление).
Возможные последствия и осложнения
Лечение людей с аортальной недостаточностью должно проводиться своевременно, в противном случае могут развиться следующие осложнения:
- недостаточность двустворчатого клапана;
- острый инфаркт миокарда;
- отек легких;
- асцит;
- вторичный эндокардит;
- мерцательная аритмия;
- предсердная или желудочковая экстрасистолия;
- фибрилляция желудочков;
- тромбоз;
- тромбоэмболия легочной артерии;
- инсульт.
Нередко все заканчивается летальным исходом. Осложнения могут возникать и после операции. К послеоперационным осложнениям относятся: расплавление импланта, появление тромбов, тромбоэмболия, развитие бактериального эндокардита, образование фистул в области швов, кальциноз. Наиболее благоприятный прогноз для жизни и здоровья наблюдается при недостаточности аортального клапана на фоне атеросклероза.
Плохой прогноз характерен для порока на фоне сифилиса и эндокардита. Длительность жизни лиц с умеренной недостаточностью без симптомов декомпенсации составляет 5-10 лет. В стадию декомпенсации с выраженной сердечной недостаточностью больные редко проживают более 2 лет.
Обследование и лечебная тактика
Лечение осуществляется после ряда исследований. Диагностика включает внешний осмотр, опрос пациента или его родственников, физикальное исследование, фонокардиографию, УЗИ сердца, электрокардиографию, магнитно-резонансную томографию, рентгенографию, мультиспиральную компьютерную томографию. При необходимости осуществляется катетеризация.
Дополнительно проводится общий и биохимический анализ крови и мочи, а также анализ на наличие ревматоидного фактора. При физикальном исследовании (пальпации, перкуссии и выслушивании сердца) определяется пульсация восходящей части аорты, расширение границ сердца влево и расширение аорты, диастолический шум. При тонометрии выявляется снижение диастолического артериального давления.
При отсутствии жалоб лечение не требуется. Терапевтические мероприятия включают лечение основного заболевания, ограничение нагрузок, соблюдение диеты со снижением жиров и поваренной соли и прием лекарств.
Из медикаментов применяются сердечные гликозиды (Строфантин, Дигоксин, или Коргликон), диуретики (Спиронолактон, Лазикс, Дихлотиазид), ингибиторы АПФ, блокаторы кальциевых каналов и рецепторов ангиотензина, антибиотики.
По показаниям назначаются нитраты и бета-блокаторы. При падении давления показан Допамин. Для профилактики тромбоза используются антикоагулянты и антиагреганты. В тяжелых случаях проводится пластика или протезирование аортального клапана. Если объем крови в диастолу левого желудочка превышает 300 мл, а выброс крови равен 50% и менее, то это является противопоказанием для хирургического лечения. Таким образом, недостаточность клапана орты является грозным заболеванием и часто становится причиной инвалидности.
Источник
Цель: получить объективные данные о
состоянии пациента. Показания определяет
врач. Противопоказаний нет. ПРИГОТОВЬТЕ:
— тонометр;
— стетофонендоскоп.
ПОДГОТОВЬТЕ ПАЦИЕНТА:
— сообщите о манипуляции;
— усадите или уложите его так, чтобы не
было напряжения мышц, он должен лежать
спокойно, не разговаривать;
32 !
— предупредите, что он НЕ ДОЛЖЕН следить
заходом измерения
АД.
ПОСЛЕДОВАТЕЛЬНОСТЬ ДЕЙСТВИЙ:
1. Проверьте исправность тонометра и
фонендоскопа.
2. Уточните у пациента его «рабочее»
давление и его самочувствие в этот
момент.
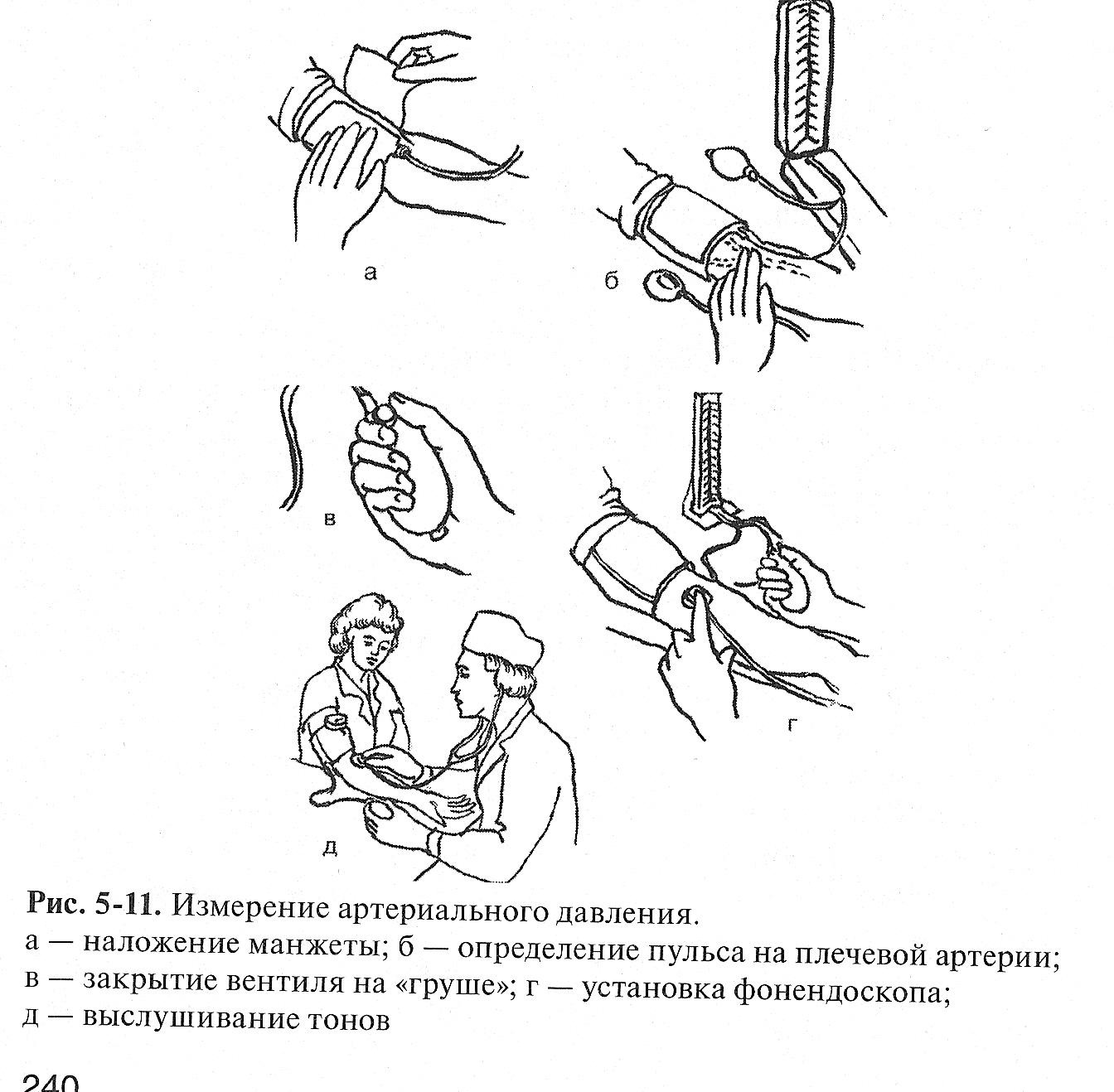
3. Освободите плечо от одежды и наложите
манжетку на 2-3 см выше локтевого сгиба
так, чтобы под нее свободно проходили
2 пальца, закрепите ее.
4. Руку пациента максимально разогните
в локтевом суставе, ЛАДОНЬЮ ВВЕРХ. Чтобы
вены были более доступны, подложите под
локоть резиновую подушечку.
5. Найдите в локтевом сгибе плечевую
артерию, наденьте фонендоскоп и
плотно, но без давления приложите его
к артерии (перед этим соедините «грушу»
с манжеткой), нагнетайте воздух в нее и
в манометр, фиксируйте момент
исчезновения тонов и постепенно снижайте
давление воздуха; при появлении первого
толчка отметьте в памяти эту цифру.
6. Продолжайте выпускать воздух из
манжетки до тех пор, пока толчки не
исчезнут, отметьте в памяти и эту цифру.
7. Снимите с руки пациента манжетку,
сообщите ему полученные данные, результаты
занесите в лист динамического наблюдения
за пациентом.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ.
«Рабочее* давление • это давление,
при котором пациент чувствует себя
хорошо, трудоспособен.
Цифра, полученная при появлении первого
толчка, соответствует СИСТОЛИЧЕСКОМУ,
то есть, максимальномудавлению.
Цифра, полученная при ИСЧЕЗНОВЕНИИ
толчков, соответствует ДИАСТОЛИЧЕСКОМУ.
то есть, минимальномудавлению.
Разница между максимальным и минимальным
давлением называется ПУЛЬСОВЫМ
давлением, в норме оно равно 30-40 ммрт. ст.
ПОВЫШЕНИЕ АД выше нормальных цифр
(110-140/70-90 мм рт. ст.) называется ГИПЕРТЕНЗИЕЙ.
ПОНИЖЕНИЕ АД ниже нормальных цифр —
ГИПОТОНИЯ.
Во время измерения АД тонометр ДОЛЖЕН
находиться на уровне сердца пациента,
то есть, на уровне манжетки.
Перед измерением АД необходимо проверить,
чтобы стрелка тонометра находилась
СТРОГО на нулевой отметке. ПОВТОРНО
измерять АД можно через 1-2 минуты,
предварительно выпустив весь воз-Дух
из манжетки!
33
3
1393
Определение и подсчет пульса пациента
ПУЛЬС — толчкообразные колебания стенок
сосудов, вызванные движением крови,
выталкиваемой сердцем. МЕСТА ОПРЕДЕЛЕНИЯ
ПУЛЬСА:
— лучевая артерия,
— височная артерия,
— сонная артерия.
— артерия тыльной стороны стопы.
ПОСЛЕДОВАТЕЛЬНОСТЬ
ДЕЙСТВИЙ:
1. Кистью своей руки охватите область
ЛУЧЕЗАПЯСТНОГО сустава пациента
так, чтобы БОЛЬШОЙ палец располагался
на ТЫЛЬНОЙ стороне предплечья.
2. Остальными пальцами НА ПЕРЕДНЕЙ
поверхности сустава пальпируйте лучевую
артерию, прижимая ее к лучевой кости.
ДОПОЛНИТЕЛЬНАЯ ИНФОРМАЦИЯ:
— пульсовая волна ощущается как расширение
артерии;
— исследование пульса следует начинать
на ОБЕИХ руках;
— при ОТСУТСТВИИ^разницы пульса в
дальнейшем ограничиваются его
исследованием на одной руке;
— у здоровых людей частота пульса
СООТВЕТСТВУЕТ частоте сердечных
сокращений и равна 60-80 в одну минуту;
— учащениеЧСС БОЛЕЕ 90 в 1 мин.
называется ТАХИКАРДИЕЙ,урежениеЧСС менее 60 в мин. — БРАДИКАРДИЕЙ;
— частота пульса равна количеству
пульсовых волн, определяемых в течение
1 минуты
— во время сна происходит УРЕЖЕНИЕ числа
сердечных сокращений на 10 в 1 минуту;
— результат подсчета пульса медсестра
отмечает ГРАФИЧЕСКИ цветным карандашом
(чаще черным или синим) в листе наблюдения
за пациентом;
— повышение температуры тела на 1 градус
УВЕЛИЧИВАЕТ число пульсовых ударов на
10 в 1 мин.;
— редкий пульс (брадикардия) может
наблюдаться у спортсменов и тренированных
людей;
— В НОРМЕ ПУЛЬС ритмичный;
— расстройства сердечного ритма называются
АРИТМИЯМИ;
— при АРИТМИЯХ частота пульса может быть
меньше частоты сердечных сокращений.
Разница между частотой сердечных
сокращений называется ДЕФИЦИТОМ
ПУЛЬСА.
34
ЗАПОМНИТЕ НЕСКОЛЬКО ПРАВИЛ:
— не следует СИЛЬНО прижимать артерию,
так как под давлением пульсовая волна
может ИСЧЕЗНУТЬ;
— не следует пальпировать пульс одним
пальцем, поскольку в нем проходит
пульсирующая артерия, это может ввести
в заблуждение исследующего.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Оснащение:
тонометр,
фонендоскоп, ручка, бумага, температурный
лист, салфетка со спиртом.
Последовательность действий.
1.
Предупредите пациента о предстоящем
измерении артериального давления за
15 мин;
2.
Уточнить у пациента понимание цели и
хода исследования и получить его согласие
на проведение.
3.
Подготовьте оснащение.
4.
Попросите пациента лечь (если предыдущие
измерения проводились в положении
«лежа») или сесть к столу.
5.
Наложите манжетку на обнаженное плечо
пациента на 2-3 см выше локтевого сгиба;
одежда не должна сдавливать плечо выше
манжетки; закрепите манжетку так плотно,
чтобы между ней и плечом проходил только
один палец.
6.
Соедините манометр с манжеткой. Проверьте
положение стрелки манометра относительно
нулевой отметки шкалы.
7.
Нащупайте пульс плечевой артерии в
области локтевой ямки и поставьте на
это место фонендоскоп.
8.
Закройте вентиль на груше и накачивайте
в манжетку воздух. Воздух нагнетается
до тех пор, пока давление в манжетке по
показаниям манометра не превысит на 20
мм рт. ст. тот уровень. при котором
перестает определяться пульсация
артерии (пальпаторно) или исчезновения
слышимых звуков (тонов Короткова).
9.
Откройте вентиль и медленно, со скоростью
не более 2 мм рт. ст. за 1 с, выпускайте
воздух из манжетки. Одновременно
фонендоскопом выслушивайте тоны на
плечевой артерии и следите за показаниями
шкалы манометра.
10. При
появлении над плечевой артерией первых
звуков ( тоны Короткова) отметьте уровень
систолического давления.
11.
Отметьте величину диастолического
давления, которая соответствует моменту
резкого ослабления или полного
исчезновения тонов на плечевой артерии.
12.
Сообщите пациенту результат измерения.
13.
Повторите процедуру через 2-3 мин.
14.
Данные измерения АД, округленные до 0
или 5, запишите в виде дроби
(в
числителе — систолическое давление, в
знаменателе — диастолическое давление).
15.
Протрите мембрану фонендоскопа салфеткой,
смоченной спиртом.
16.
Зарегистрируйте полученные данные в
документации.
17.
Вымойте руки.
• Повышение
артериального давления выше
нормы называется артериальной
гяпертензией.
а снижение — артериальной
гипотензией.
• Помимо
цифровой записи АД в виде дроби,
данные измерения регистрируются в
температурном листе в виде столбика,
верхняя граница которого означает
систолическое, а нижняя диастолическое
давление.
• Не
следует измерять АД на руке со стороны
произведенной мастэктомии, на слабой
руке после инсульта, на парализованной
руке и руке, где стоит игла для
внутривенного вливания.
• При
сильном нажатии фонендоскопа на область
плечевой артерии тоны у некоторых
пациентов выслушиваются до нуля. В
подобной ситуации не следует давить
головкой фонендоскопа на область
артерии, а диастолическое давление надо
отметить по резкому снижению интенсивности
тонов.
• Рекомендуется
использовать манжету шириной на 20%
больше диаметра плеча и длиной до 30
см. Если ширина манжеты больше,
результаты измерения окажутся
ошибочно заниженными. Если слишком
узкая — показатели окажутся завышенными.
При окружности плеча 15-30 см рекомендуется
к показателю систолического давления
прибавлять 15 мм рт. ст., при окружности
45-50 см — вычитать из полученного результата
15-20 мм рт.ст.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


