Артериальная гипертония основные клинические проявления
 В последние годы частота встречаемости гипертонии возросла, достигая в некоторых странах 40% от населения, а возраст, при котором она выявляется впервые, снизился. Эта проблема является очень актуальной, так как приводит к развитию необратимых изменений во внутренних органах и к смертельному исходу.
В последние годы частота встречаемости гипертонии возросла, достигая в некоторых странах 40% от населения, а возраст, при котором она выявляется впервые, снизился. Эта проблема является очень актуальной, так как приводит к развитию необратимых изменений во внутренних органах и к смертельному исходу.
Что такое артериальная гипертензия – это увеличение систолического давления выше 141 миллиметров ртутного столба (мм.рт.ст.) и/или диастолического давления выше 91 мм.рт.ст, зарегистрированное не менее чем при двух врачебных измерениях с интервалом в несколько дней.
Классификация
Чаще всего встречается смешанная форма, при которой повышается как систолическое, так и диастолическое давление. Реже возникает изолированная АГ – повышение только одного из видов давления. Последняя форма характерна для людей пожилого возраста.
По причине возникновения можно выделить 2 вида артериальной гипертензии:
- Первичная – идиопатическая или эссенциальная, причина возникновения которой не может быть установлена. Встречается в 90% случаев. Диагноз первичной АГ устанавливают при исключении всех возможных причин повышения АД.
- Вторичная – является лишь симптомом какой-либо болезни, а не самостоятельной нозологией, то есть причина повышения давления при этом всегда ясна.
Все артериальные гипертензии можно разделить на 3 степени в зависимости от уровня повышения давления:
- Оптимальное АД – сАД < 120, дАД
- Нормальное – соответственно < 120-129/80-84 мм.рт.ст.
- Высокое нормальное – сАД находится в пределах 130-139 мм.рт.ст, а дАД – 85-89 мм.рт.ст.
- I степень – 140-159/90-99 мм.рт.ст.
- II степень – повышение сАД от 160 до 179 и дАД от 100 до 109 мм.рт.ст.
- III степень – сАД от 180 и >, дАД > 110 мм.рт.ст.
Классификация по стадиям заболевания:
- I стадия – поражения органов-мишеней не наблюдается;
- II стадия – нарушение функционирования одного или нескольких органов-мишеней;
- III стадия – сочетание поражения органов-мишеней с ассоциированными клиническими заболеваниями.
Виды изолированной артериальной гипертензии: систолическая – верхнее давление больше 141, нижнее – меньше 89, диастолическая – верхнее давление в норме, нижнее больше 91.
Формы артериальной гипертензии в соответствии с уровнем повышения давления:
- мягкая АГ – соответствует I степени повышения АД;
- умеренная АГ – соответствует II степени повышения АД;
- тяжелая АГ – соответствует III степени повышения АД.
Причины развития
Артериальная гипертензия – это синдром, который может быть проявлением многих заболеваний. Существует ряд предрасполагающих факторов:
- наследственность;
- возраст (у мужчин старше 45 лет, у женщин – старше 65 лет);
- гиподинамия;
- ожирение – повышает риск возникновения АГ в 5-6 раз, в связи с возникновением метаболического синдрома. Излишний вес также способствует возникновению атеросклероза, что приводит к сужению сосудов и повышению АД;
- повышенное потребление хлорида натрия (поваренной соли) больше 6 г в сутки способствует повышению АД. Натрий повышает осмотическое давление, из-за чего повышается объем циркулирующей крови и сердечный выброс;
- недостаточное употребление калия;
- чрезмерное употребление спиртных напитков нарушает центральную регуляцию артериального давления;
- никотин способствует повреждению эндотелия сосудов и активации местных сосудосуживающих факторов.
Синдром артериальной гипертензии может встречаться в следующих заболеваниях:
- гломерулонефрит;
- сужение сосудов обеих почек;
- воспаление почек;
- диабетический ангиосклероз почечных сосудов;
- почечный амилоидоз;
- гипертиреоз;
- феохромоцитома — гормонпродуцирующая опухоль надпочечников;
- первичный и вторичный гиперальдостеронизм;
- недостаточность аортального клапана в сердце;
- посттравматические энцефалопатии;
- патология аорты — коарктация или атеросклероз;
- болезнь Пейджа – поражение гипоталамуса;
- энцефалиты, менингиты;
- субарахноидальные кровоизлияния.
Таким образом, причины возникновения стойкой гипертензии самые разнообразные, и для их выявления необходимо тщательное обследование.
Механизм повышения артериального давления
Прежде всего необходимо разобраться, что такое гипертензия. С древнегреческого это слово переводится как повышение давления в какой-либо системе и не обязательно связано с системой сосудов организма.
АД определяется тремя основными факторами:
- Общее периферическое сопротивление сосудов – зависит от состояния сосудистой стенки, степени сужения просвета сосудов.
- Сердечный выброс – величина, зависящая от возможности сокращения миокарда левого желудочка.
- Объем циркулирующей крови.
Изменение любого из этих факторов приводит к изменению АД.
Патогенез артериальной гипертензии представлен тремя основными теориями:
- Первая – теория центрального генеза. Согласно этой теории артериальная гипертензия возникает вследствие нарушения кровоснабжения корковых центров регуляции давления. Это происходит чаще всего из-за длительного невроза, психологической травмы и отрицательных эмоций.
- Вторая теория – гиперактивация симпатико-адреналовой системы. Этиологией артериальной гипертензии в данном случае является неадекватная реакция гормональной системы на психоэмоциональную и физическую нагрузки. В результате повышенного ответа симпато-адреналовой системы происходит усиление сокращения левого желудочка, повышается сердечный выброс и АД.
- Третьей теорией является теория активации ренин-ангиотензин-альдостероновой системы (РААС). Патофизиология артериальной гипертензии в данном случае заключается в изменении секреции почками ренина. Под действием этого гормона образуется ангиатензин-1, который превращается в ангиатензин-2, обладающий сосудосуживающим эффектом.
Механизм развития артериальной гипертензии включает в себя также изменение следующих показателей:
- минераколокортикоиды (в частности, альдостерон) – задерживают ионы натрия в организме, что приводит к задержке жидкости и повышению ОЦК;
- предсердный натрийуретический фактор – способствует выведению натрия из организма, снижению ОЦК и АД. При уменьшении количества этого фактора возникает неконтролируемая артериальная гипертензия;
- нарушение транспорта ионов через клеточную мембрану – при сосудистой гипертензии повышается проницаемость мембраны для определенных ионо: натрия и кальция, вследствие чего повышается их внутриклеточная концентрация, что приводит к повышению тонуса сосудистой стенки, сужению его просвета и повышению АД.
Проще говоря, повышение артериального давления происходит из-за роста сосудистого сопротивления, усиления сердечных сокращений или увеличения объема циркулирующей крови.
Медицинский эксперт портала Тарас Невеличук
Клинические и патофизиологические изменения в органах-мишенях
 Прежде чем переходить к клинике, необходимо разобраться со следующим: совокупностью симптомов заболевания и тождественны ли между собой понятия артериальная гипертензия и гипертоническая болезнь?
Прежде чем переходить к клинике, необходимо разобраться со следующим: совокупностью симптомов заболевания и тождественны ли между собой понятия артериальная гипертензия и гипертоническая болезнь?
Синдром гипертензии – это симптомокомплекс, характерный для ряда многих заболеваний, перечисленных выше. Гипертоническая болезнь, в свою очередь, является самостоятельным заболеванием, причины гипертензии в данном случае не ясны.
Симптомы артериальной гипертензии зависят от того, какой из органов-мишеней поражается в первую очередь. К последним относятся:
- Сердце.
- Головной мозг.
- Почки.
- Сосуды.
Патологические изменения в сосудах касаются в первую очередь их стенки: происходит ее гипертрофия, пролиферация и инфильтрация плазменными белками. Эти изменения сосудистой стенки вызывают ее утолщение и сужение просвета кровеносных сосудов. Это приводит к уменьшению функционирующих сосудов и гипоксии кровоснабжаемых ими органов.
Изменения в сердце начинаются с гипертрофии миокарда. В дальнейшем возникает сердечная недостаточность и появляется высокий риск внезапной сердечной смерти.
В почках вначале активируется ренин-ангиотензин-альдостероновая система и угнетаются депрессорные механизмы. В дальнейшем возникают структурные и дегенеративные изменения в почечных артериях, что приводит к атрофии почечных нефронов и образуется первично сморщенная почка.
В головном мозге происходят те же дегенеративные изменения, что и в почечных сосудах. Это приводит к развитию дисциркуляторных энцефалопатий, ишемическим и геморрагическим инсультам.
Проще говоря, повышенное артериальное давление приводит к утолщению сосудистой стенки и росту нагрузки на сердце. Это вызывает утолщение миокарда и развитие сердечной недостаточности. Вследствие ухудшения кровоснабжения страдают и другие органы-мишени – головной мозг, почки и глаза.
Медицинский эксперт портала Тарас Невеличук
Клиническая картина
Сама по себе артериальная гипертензия симптомов не имеет. Большинство пациентов с этим заболеванием вообще ни на что не жалуется, повышенное давление выявляют случайно.
Клинические проявления артериальной гипертензии зависят от того, какие органы страдают в настоящий момент времени. Больные доброкачественной артериальной гипертензией могут предъявлять следующие жалобы:
- Головная боль – может быть самым первым и главным симптомом. Выделяют несколько видов головных болей:
- тупая, неинтенсивная, характеризующаяся чувством тяжести во лбу и затылке. Появляется чаще всего в ночные или утренние часы, усиливается при резком изменении положения головы и даже незначительной физической нагрузке. Такая боль обусловлена нарушением венозного оттока крови из сосудов черепа, их переполнением и стимулированием болевых рецепторов;
- ликворная – распирающая диффузная по всей голове, может быть пульсирующей. Любое напряжение вызывает усиление болей. Встречается чаще всего на поздних стадиях АГ или при наличии пульсовой гипертензии. В результате этого сосуды резко переполняются кровью и ее отток затруднен;
- ишемическая – тупого или ломящего характера, сопровождается головокружением и тошнотой. Встречается при резком повышении АД. Возникает резкий спазм сосудов, вследствие чего нарушается кровоснабжение тканей головного мозга.
- Боли в области сердца – кардиалгии, не ишемического характера, венечные сосуды в порядке, при этом боли не купируются при сублингвальном применении нитратов (нитроглицерин под язык) и могут возникать как в покое, так и при эмоциональном напряжении. Занятия спортом при этом не являются провоцирующим фактором.
- Одышка – вначале возникает только при занятиях спортом, при прогрессировании АГ, может возникать и в покое. Характеризует нарушение работы сердца.
- Отеки – чаще всего встречаются на ногах из-за застоя крови в большом круге кровообращения, задержки натрия и воды или нарушения функции почек. Появление у детей одновременно с отеками гематурии и гипертензии характерно для гломерулонефрита, что очень важно помнить при проведении дифференциального диагноза.
- Нарушение зрения – проявляется в виде затуманивания взора, появление пелены или мелькания мушек. Возникает из-за поражения сосудов сетчатки.
 Хроническая артериальная гипертензия вызывает поражение почек с развитием почечной недостаточности и соответствующие жалобы почечного генеза, которые будут рассмотрены ниже. Хроническая гипертензия также приводит к развитию дисциркуляторной энцефалопатии, которая характеризуется снижением памяти, внимания и работоспособности, нарушением сна (повышенная сонливость днем, сочетающаяся с бессонницей ночью), головокружением, шумом в ушах и подавленностью настроения.
Хроническая артериальная гипертензия вызывает поражение почек с развитием почечной недостаточности и соответствующие жалобы почечного генеза, которые будут рассмотрены ниже. Хроническая гипертензия также приводит к развитию дисциркуляторной энцефалопатии, которая характеризуется снижением памяти, внимания и работоспособности, нарушением сна (повышенная сонливость днем, сочетающаяся с бессонницей ночью), головокружением, шумом в ушах и подавленностью настроения.
При сборе анамнеза (подробном опросе пациента), в истории болезни необходимо зафиксировать семейный анамнез и причины артериальной гипертензии у близких родственников, уточнить время появление первых клинических симптомов, отметить сопутствующие заболевания. Также следует оценить наличие факторов риска и состояние органов-мишеней.
Жалобы на артериальную гипертензию можно услышать от больных очень редко, чаще в пожилом возрасте, и поэтому необходимо очень тщательно проводить опрос.
Следует также помнить, что артериальная гипертензия у подростков встречается гораздо реже, чем у пожилых.
Главным признаком АГ, который может выявить врач при проведении осмотра, является увеличение артериального давления выше 140/90 мм рт. ст. Признаки артериальной гипертензии при осмотре могут быть самыми разными: от отеков на нижних конечностей до цианоза кожи. Все они характеризуют ишемию и гипоксию внутренних органов.
При доброкачественной гипертонии изменения в органах происходят постепенно, при злокачественной же резкий подъем давления сочетается с быстро прогрессирующими изменениями в органах-мишенях.
Определение артериальной гипертензии озвучивает конкретные цифры повышения давления, и потому формулировка диагноза возможна лишь при установлении этих цифр в двукратном измерении в течении нескольких дней. Больные артериальной гипертензией чаще всего нуждаются в суточном мониторировании АД.
Гипертонический криз
 Гипертонический криз – состояние, относящееся к неотложному, заключающееся в резком повышении АД до высоких цифр и характеризующееся резким ухудшением кровоснабжения всех внутренних органов, в частности, жизненно-важных.
Гипертонический криз – состояние, относящееся к неотложному, заключающееся в резком повышении АД до высоких цифр и характеризующееся резким ухудшением кровоснабжения всех внутренних органов, в частности, жизненно-важных.
Возникает при воздействии на организм различных неблагоприятных факторов, его невозможно спрогнозировать, чем и опасна неконтролируемая АГ. Актуальность проблемы заключается также и в том, что при отсутствии своевременной неотложной помощи возможен летальный исход.
Для оказания экстренной помощи больного требуется незамедлительно доставить в больницу, где ему быстро снижают АД медикаментозными средствами.
Студенты медицинских институтов изучают первую помощь при гипертоническом кризе на кафедре пропедевтики внутренних болезней, и поэтому случайному прохожему будет лучше всего не пытаться оказать помощь, а вызвать скорую помощь.
Лечение повышенного давления
Многие задаются вопросом, как лечить артериальную гипертензию, и возможно ли лечение гипертензии в домашних условиях. Об этом и пойдет речь ниже.
Лечение артериальной гипертензии немедикаментозными средствами заключается в уменьшении и устранении следующих факторов риска:
- курение и употребление алкоголя;
- нормализация веса;
- достаточная физическая активность;
- нормализация повышенного уровня липидов крови и уменьшение количества липопротеидов низкой плотности.
Последнее достигается как медикаментозно, так и при помощи правильного питания. Диета при артериальной гипертензии заключается в уменьшении употребления хлорида натрия (поваренной соли) до 3-3,5 г в сутки, введение в пищевой рацион побольше картофеля (запеченного в кожуре), морской капусты и водорослей, фасоли и гороха (источники калия и магния).
Лечение артериальной гипертензии медикаментами начинается в тех случаях, когда у больного АД держится на уровне 140 и выше более трех месяцев подряд и не снижается в течении суток, несмотря на изменение образа жизни.
Принципы лечения артериальной гипертензии заключаются в следующем:
- Лечение необходимо начинать с min дозы антигипертензивных препаратов, и повышать ее лишь при отсутствии эффекта.
- Ориентирование на пожизненный прием лекарств для поддержания оптимального давления и уменьшения риска осложнений.
- При выборе препарата отдавать преимущество лекарствам длительного действия, для того чтобы был возможен однократный прием в утренние часы.
- Начинать лечение рекомендуется с монотерапии, и лишь при отсутствии положительной динамики переходить к комбинации лекарственных средств разных групп.
Выделяют следующие типы антигипертензивных средств:
- бета-адреноблокаторы – бисопролол, небиволол, карведилол;
- блокаторы медленных кальциевых каналов – амлодипин, фелодипин;
- ингибиторы ангиотензин-превращающего фермента (АПФ) – каптоприл, эналаприл, лизиноприл, рамиприл, периндоприл;
- блокаторы рецепторов ангиотензина II – лозартан;
- диуретики – гипотиазид, индапамид.
У пожилых людей при лечении артериальной гипертензии рекомендуется начинать с блокаторов медленных кальциевых каналов. В составах препаратов следует избегать компонентов, изменяющих метаболизм глюкозы и инсулина. Главная цель лечения у пожилых людей – предотвращение летальных осложнений.
При формулировке диагноза артериальная гипертензия следует наиболее полно охарактеризовать все особенности течения и наличие осложнений для определения наиболее верной тактики лечения больного.
Таким образом, гипертония является очень многогранным и коварным заболеванием. Важно не только вовремя заметить ее, но и начать правильное лечение. Тогда риск осложнений будет минимален.
Источник
Артериальная
гипертензия
– стабильное повышение АД – систолического
до величины
140 мм рт.ст. и/или диастолического до
величины
90 мм рт.ст. по данным не менее чем
двукратных измерений по методу Короткова
при двух или более последовательных
визитах пациента с интервалом не менее
1 недели.
Среди
артериальных гипертензий выделяют:
а)
первичная
АГ (эссенциальная, гипертоническая
болезнь, 80% всех АГ) — повышение
АД – основной, иногда единственный,
симптом заболевания, не связанный с
органическим поражением органов и
систем, регулирующих АД.
б)
вторичная
АГ
(симптоматическая,
20% всех АГ) –
повышение АД обусловлено почечными,
эндокринными, гемодинамическими,
нейрогенными и другими причинами.
Эпидемиология:
АГ регистрируется у 15-20% взрослых; с
возрастом частота повышается (в 50-55 лет
– у 50-60%);
Основные
этиологические факторы эссенциальной
АГ.
а)
наследственная предрасположенность
(мутации генов ангиотензиногена,
альдостеронсинтетазы, натриевых каналов
почечного эпителия, эндотелина и др.)
б)
острое и хроническое психоэмоциональное
перенапряжение
в)
избыточного потребление поваренной
соли
г)
недостаточное поступление с пищей
кальция и магния
д)
вредные привычки (курение, злоупотребление
алкоголем)
е)
ожирение
ж)
низкая физическая активность, гиподинамия
Основные
факторы и механизмы патогенез эссенциальной
АГ.
1.
Полигенная
наследственная предрасположенность
дефект плазматической мембраны ряда
клеток с нарушением ее структуры и
ионотранспортной функции —> нарушение
функции Na+/K+-АТФ-азы,
кальциевых насосов
задержка Na+
и жидкости в сосудистой стенке, увеличение
внутриклеточного содержания Ca2+
гипертонус и гиперреактивность ГМК
сосудов.
2.
Нарушение
равновесия между прессорными
(катехоламины, факторы РААС, АДГ) и
депрессорными
(предсердный натрийуретический гормон,
эндотелиальный релаксирующий фактор
— оксид азота, простациклины) факторами.
3.
Психоэмоциональное
перенапряжение
—> формирование в коре головного мозга
очага застойного возбуждения
нарушение деятельности центров
сосудистого тонуса в гипоталамусе и
продолговатом мозге
выделение катехоламинов
а)
чрезмерное усиление симпатических
вазоконстрикторных влияний на
α1-адренорецепторы
резистивных сосудов —> повышение ОПСС
(пусковой механизм).
б)
усиление синтеза белка, роста кардиомиоцитов
и ГМК и их гипертрофия
в)
сужение почечных артерий
ишемия почечной ткани —> гиперпродукция
ренина клетками юкстагломерулярного
аппарата —> активация ренин-ангиотензиновой
системы
выработка ангиотензина II
вазоконстрикция, гипертрофия миокарда,
стимуляция выработки альдостерона (в
свою очередь альдостерон способствует
задержке натрия и воды в организме и
секреции АДГ с дальнейшим накоплением
жидкости в сосудистом русле)
Вышеперечисленные
механизмы вызывают повышение
АД,
которое приводит к:
1.
гипертрофии стенок артерий и миокарда
развитие относительной коронарной
недостаточности (т.к. рост капилляров
миокарда не успевает за ростом
кардиомиоцитов)
хроническая ишемия —> рост соединительной
ткани —> диффузный кардиосклероз.
2.
длительному спазму почечных сосудов
гиалиноз, артериолосклероз —>
первично-сморщенная почка
ХПН
3.
хронической цереброваскулярной
недостаточности —> энцефалопатия и
т.д.
Классификация
эссенциальной АГ:
Категории | САД | ДАД |
Оптимальное | < | < |
Нормальное | < | < |
Высокое | < | < |
Артериальная | ||
Степень | 140-159 | 90-99 |
Степень | 160-179 | 100-109 |
Степень | > | > |
Изолированная | > | < |
Примечания:
1) при различных САД и ДАД ориентируются
на более высокое значение 2) на фоне
гипотензивной терапии степень АГ
повышается на 1 уровень.
Стратификация
риска
– вероятность развития сердечно-сосудистых
осложнений у данного пациента в ближайшие
10 лет (риск 1 – до 15%, риск 2 – 15-20%, риск 3
– 20-30%, риск 4 – более 30%).
Факторы,
влияющие на прогноз и используемые для
стратификации риска:
Факторы | Поражение | Сопутствующие |
А. — — — — — (до | — — — — | Цереброваскулярные — — — Заболевания — — — — Заболевания — — Выраженная — — Заболевания - — |
Б. — — — — — — — — — — |
Определение
степени риска:
Другие | Степень | Степень | Степень |
1. | Низкий | Средний | Высокий |
2. | Средний | Средний | Очень |
3. | Высокий | Высокий | Очень |
4. | Очень | Очень | Очень |
NB!
В диагнозе АГ указывается ее степень
(I,
II
или III)
и риск (1, 2, 3, 4).
Клинические
проявления артериальной гипертензии.
1.
Субъективно
– жалобы на:
—
головные боли – возникают преимущественно
утром, различной интенсивности (от
нерезко выраженных, воспринимаемых как
ощущение тяжести в голове, до значительных,
сильных колющих или сдавливающих),
локализации (чаще в области затылка,
реже – в височной области, области лба,
темени); чаще боль нарастает при повышении
давления и уменьшается при его снижении;
может сопровождаться головокружением,
пошатыванием при ходьбе, ощущением
заложенности или шума в ушах и т.д.
—
мелькание мушек, появление кругов,
пятен, ощущение пелены, тумана перед
глазами, при тяжелом течении заболевания
— пгрессирующую потерю зрения
—
неустойчивое настроение, раздражительность,
плаксивость, иногда подавленность,
быстрая утомляемость (невротические
нарушения, выявляются у половины больных
АГ)
—
боли в области сердца – умеренно
интенсивные, чаще в области верхушки
сердца, появляются после эмоциональных
нагрузок и не связаны с физическим
напряжением; могут быть длительными,
не купирующимися нитратами, но
уменьшающимися после приема седативных
средств
—
сердцебиение (чаще в результате синусовой
тахикардии, реже – пароксизмальной),
ощущение перебоев в области сердца
(из-за экстрасистолии)
2.
Объективно:
а)
осмотр
— может быть выявлена повышенная масса
тела, при развитии ХСН – акроцианоз,
одышка, периферические отеки
б)
пальпация
периферических артерий (общих сонных,
височных, подключичных, плечевых) —
позволяет предположить развитие в них
атеросклеротического процесса: артерии
хорошо прощупываются, плотные, извитые,
четкообразные, пульсация снижена,
напряженная, трудно сжимаемая.
в)
перкуссия границ сердца
– расширение их влево при гипертрофии
миокарда.
в)
аускультация
сонных, подключичных артерий, брюшной
аорты, почечных и подвздошных артерий
(систолический шум при стенозирующем
поражении), сердца (акцент II
тона над аортой, при атеросклерозе аорты
— систолический шум изгнания на основании
сердца справа).
В
диагностике АГ
выделяют два уровня обследования
пациента:
а)
амбулаторный
– план обследования:
1)
лабораторные
методы:
ОАК, ОАМ, БАК (общие липиды, холестерол,
глюкоза, мочевина, креатинин, протеинограмма,
электролиты – калий, натрий, кальций)
2)
инструментальные
методы:
—
ЭКГ (для оценки степени гипертрофии
миокарда, определения ишемических
изменений)
—
реоэнцефалография (для определения
типа мозговой гемодинамики)
—
рентгенография органов грудной клетки
—
осмотр глазного дна офтальмологом
—
нагрузочные тесты
—
при возможности желательно выполнить
также: Эхо-КГ, УЗИ почек, исследование
щитовидной железы, тетраполярную
реоплятизмографию (для определения
типа нарушения гемодинамики)
б)
стационарный:
выполняется дообследование пациента
всеми возможными методами с целью
подтверждения АГ и установления ее
стабильности, исключения ее вторичного
происхождения, выявления факторов
риска, поражения органов-мишеней,
сопутствующих клинических состояний.
Принципы
лечения АГ.
1.
Цели лечения первичной АГ:
1)
максимально переносимое больным снижение
САД и ДАД с помощью немедикаментозных
мероприятий и лекарственных препаратов
2)
предупреждение поражений органов-мишеней,
а при наличии – их стабилизация и
регрессия
3)
снижение риска сердечно-сосудистых
осложнений и смертности
4)
повышение продолжительности и качества
жизни пациента.
Снижение
АД достигается следующими мероприятиями:
а)
немедекаментозные
мероприятия, польза которых доказана:
-
увеличение дозированной физической
нагрузки (до 30-45 мин ежедневно)
—
снижение избыточной массы тела
—
снижение суточной калорийности пищевого
рациона до 1200 ккал
—
ограничение потребления животных
жиров, холестерина
—
ограничение потребления натрия с пищей
до 5-6 г поваренной соли в день
—
увеличение потребления калия с пищей
до 1,5 г/сут
—
ограничение потребления спиртных
напитков до 168 мл 100% алкоголя в неделю
для мужчин (30 мл/день спирта = 60 мл/день
водки = 240 мл/день вина = 700 мл/день пива)
и до 112 мл в неделю для женщин
-
регулярные изотонические физические
нагрузки на открытом воздухе умеренной
интенсивности и продолжительностью не
менее 30-60 мин, 3-4 раза в неделю (дозированная
быстрая ходьба, плавание, велосипед);
-
отказ от курения
Мероприятия,
которые рекомендуются, хотя их польза
не доказана:
употребление пищевых добавок, содержащих
кальций, магний; употребление рыбьего
жира; ограничение употребления кофеина
(чай, кофе); - использование методов
релаксации, нормализация сна.
б)
длительная фармакотерапия
– основные принципы:
1)
начало лечения с минимальных доз одного
препарата, подобраного с учетом показаний
и противопоказаний
2)
переход к препаратам другого класса
при недостаточном эффекте (после
увеличения дозы первого) или плохой
переносимости
3)
использование препаратов длительного
действия (24-х часовой эффект при
однократном приеме)
4)
комбинация препаратов для максимального
гипотензивного действия и уменьшения
нежелательных проявлений
Основные
группы антигипертензивных препаратов:
а)
препараты I
ряда
1)
тиазиды
и тиазидоподобные диуретики:
гидрохлортиазид,
циклометиазид, клопамид, бринальдикс,
индапамид — используются в малых дозах,
эффект наступает через 3-4 недели:
индапамид (арифон) 2,5 мг 1 раз в сутки
2)
бета-блокаторы:
—
некардиоселективные:
а)
без симпатомиметической активности:
пропранолол, соталол
б)
с симпатомиметической активностью:
тразикор, пиндолол (вискен), алпренолол,
бетапрессин, лабеталол.
—
кардиоселективные бета-1-адреноблокаторы:
а)
без симпатомиметической активности:
метапролол (спесикор), атенолол (тенормин),
бисопролол, карведилол, небивалол.
б)
с симпатомиметической активностью:
ацебуталол (сектраль), талинолол
(корданум), эпанолол.
Среднесуточные
дозы: атенолол 25-100 мг/сут в 1-2 приема,
бисопролол 2,5-10 мг/сут в 1 прием, пропранолол
40-240 мг/сут в 2-3 приема, пиндолол 14-40 мг/сут
в 2-3 приема.
3)
блокаторы
кальциевых каналов:
а)
L-типа
(по химической структуре):
-производные
фенилалкиламина: верапамил, галлопамил
-производные
бензотиазепина: дилтиазем, клентиазем
-производные
дигидропиридина: нифедипин, амлодипин,
нисолдипин, нитрендипин, релодипин
б)
Т-типа: мибефрадил
Среднесуточные
дозы: амлодипин 5-10 мг/сут, верапамил-ретард
120-480 мг/сут, дилтиазем-ретард 120-360 мг/сут,
исрадипин 5-10 мг/сут, исрадипин-ретард
5-10 мг/сут, нифедипин-ретард 30-60 мг/сут,
фелодипин-ретард 5-10 мг/сут.
4)
ингибиторы
АПФ
I
класс — липофильные препараты: каптоприл,
алацеприл, альтиоприл
II
класс — липофильные пролекарства:
подкласс
IIА — препараты, активные метаболиты
которых выводятся преимущественно
через почки: беназеприл,
квинаприл, периндоприл, цилазаприл,
эналаприл
подкласс
IIВ — препараты, активные метаболиты
которых выводятся как через почки, так
и с желчью и калом: моэксиприл,
рамиприл, спираприл, трандолаприл,
фозиноприл
III
класс — гидрофильные лекарства: лизиноприл,
церонаприл
Среднесуточные
дозы: каптоприл
50-100 мг/сут, берлиприл 5-15 мг/сут, рамиприл
5-10 мг/сут, фозиноприл 20-40 мг/сут,
цилазаприл 2,5-5 мг/сут, эналаприл 10-24
мг/сут
5)
антагонисты
рецепторов ангиотензина II:
лозартан, вальсартан, ирбесартан
6)
альфа-адреноблокаторы:
празозин, кардура.
б)
препараты II
ряда – используются
в основном для купирования кризов
1)
калийсберегающие:
спиронолактон, триамтерен и петлевые:
фуросемид диуретики
2)
прямые
вазодилятаторы:
гидралазин, диазоксид.
3)
нейротропные
средства центрального действия:
клонидин, допегит, резерпин
4)
ганглиоблокаторы:
гексаметоний, бензогексоний, пентамин
5)
с
неизвестным механизмом действия:
сернокислая магнезия, дибазол
Принцип
подбора рациональной фармакотерапии
в зависимости от степени АГ и риска:
Ц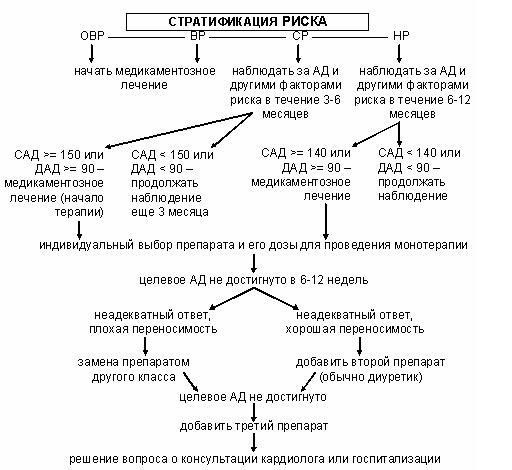 елевое
елевое
АД
(по Европейским рекомендациям 2007 г.):
общая
популяция больных: < 140/90
АГ
+ сахарный диабет без
протеинурии: < 130/85
АГ
+ сахарный диабет с протеинурией: <
125/75
АГ
+ ХПН: < 125/75
Важнее
нормализовать систолическое,
чем диастолическое артериальное
давления.
Длительность
периода достижения целевого АД – от
6-12
недель до 3-6 месяцев.
Рекомендованы
следующие комбинации
антигипертензивных препаратов (сплошная
черта):
1.
диуретик + ингибитор АПФ (или
блокатор рецепторов ангиотензина II) –
наиболее показанная комбинация
гипотензивных ЛС
2.
диуретик + β-блокатор
3.
антагонист кальция (дигидропиридин) +
β-блокатор
4. антагонист кальция + ингибитор АПФ
5. α1-адреноблокатор
+ β-блокатор.
М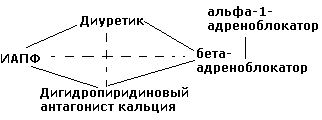 енее
енее
предпочтительные комбинации
(пунктир):
1.
антагонист кальция + диуретик
2. β-блокатор + ингибитор АПФ.
Не
рекомендуемые комбинации:
1.
β-блокатор + верапамил или дилтиазем
2. антагонист кальция + α1-адреноблокатор.
Соседние файлы в предмете Терапия
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


