Артериальная гипертония этиология и патогенез
Медики называют патогенезом систему возникновения, а также развития гипертонии и любого другого заболевания. Гипертоническая болезнь чаще всего диагностируется у жителей крупных городов: они больше подвержены стрессам и нарушенному ритму жизни. Соблюдение рекомендаций врача позволяет свести симптомы болезни и уровень смертности к минимуму.

Патогенез заболевания
Исследователи полагают, что гипертония может передаваться по наследственности. Болезнь проявляется при неблагоприятных условиях, которые вызывают патогенез гипертонической болезни.
Основой патогенеза гипертонической болезни является поражение периферических сосудов.
Они деформируются, а в результате нарушается регуляция обмена веществ. Это приводит к сбоям в работе продолговатого мозга и гипоталамуса, что вызывает значительное увеличение выработки прессорных веществ.
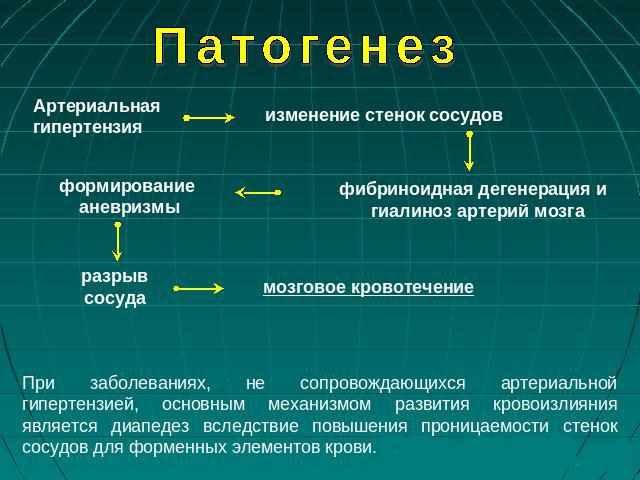
Артериолы перестают реагировать на минутные выбросы крови сердечной мышцей, поскольку артерии не способны расшириться. Во внутренних органах повышается уровень давления. Если повысилось давление в почках, то это приводит к излишней выработке ренина. Гормон попадает в кровь, где вступает во взаимодействие с ангиотензиногеном. Ренин постепенно переходит в первое и второе состояние ангиотензина. Второй тип — сильное сосудосуживающее вещество. Совокупность процессов приводит к повышению артериального давления.
Этиология гипертонии
Медицинский термин «этиология» означает причину и условия возникновения заболевания. Этиология и патогенез рассматривают как эссенциальную, так и симптоматическую гипертонию. Первичная или эссенциальная ГБ — отдельное самостоятельное заболевание. Симптоматическая или вторичная становится уже результатом патологических изменений в организме человека.

Этиология АГ и патогенез артериальной гипертонии неразрывно связаны между собой. Это привело к появлению термина «этиопатогенез», который включает причины и механизмы формирования, развития и проявления болезни.
Врачи выделяют несколько основных причин, которые приводят к развитию ГБ:
- Постоянное физическое или эмоциональное перенапряжение. Стрессовые ситуации провоцируют возникновение артериальной гипертензии, инфаркты и инсульты,
- Наличие заболевания у родственников,
- Ожирение,
- Повышенный уровень шума,
- Необходимость напрягать зрение,
- Долгое умственное напряжение,
- Работа в ночное время суток,
- Употребление большого количества соли,
- Злоупотребление алкоголем и крепкими напитками,
- Курение,
- Период климакса у женщин,
- Период активного роста у мужчин,
- Неправильное питание и высокий уровень в крови холестерина,
- Атеросклероз,
- Хронические болезни почек и других органов.
Клиника гипертонического заболевания
Клиника заболевания — это течение болезни. Разные формы гипертонии сопровождаются определенным уровнем АД.
На первой стадии гипертонии происходит кратковременное повышение АД (до 160/99 мм.рт.ст.), которое обычно возвращается в норму самостоятельно. На второй стадии гипертонической болезни отмечается стабильный и высокий уровень кровяного давления (до 180/109 мм.рт.ст.). Понизить показатели без приема лекарственных препаратов уже невозможно. Третья степени гипертонии (АД свыше 180 на 110 мм.рт.ст.) характеризуется осложнениями, изменениями внутренних органов (сердце, почки, печень, сосуды, головной мозг), снижением сосудистого тонуса.

Болезнь может развиваться как медленно, так и стремительно. Быстрое развитие врачи приравнивают к злокачественной форме. Она более опасно и сложна в лечении.
Проявление клиники
На раннем этапе повышенный уровень АД сопровождается общей слабостью, быстрой утомляемостью, неспособностью долго концентрироваться, головной болью и частыми головокружениями. Часто больные жалуются на бессонницу. На 1 стадии активируется симпатическое нервное влияние на стенки всех сосудов кровеносной системы. Результат — сужение емкостных сосудов, поступление в сердце большого количества венозной крови. Все это сопровождается повышением сердечного выброса. Вместе с активацией СНВ происходит повышение уровня общего периферического сопротивления в сосудах, спазмы в емкостных сосудах. Это уже приводит к увеличению объема циркулирующей крови.
Все эти факторы вызывают закрепление повышенного уровня АД. В результате продолжительного и регулярного повышения АД увеличивается гипертрофия ГМК артериол и миокарда, развивается атеросклероз. Проявляется это в ухудшении памяти, координации движения, проблемах со зрением. Нарушается мозговое кровообращение, а тяжелое течение болезни сопровождается еще и ишемическими, и геморрагическими инсультами.
Ухудшает течение болезни тахикардия, напряженный пульс, увеличение левого сердечного желудочка. Опасность тахикардии в сердечной недостаточности и аритмии.
Для третьей стадии характерны значительные повреждения внутренних органов, деформация тканей, нарушение или прекращение функционирования систем организмов. У пациентов наблюдается:
- Наличие атеросклероза,
- Наличие артериосклероза, который приводит к инфаркту, инсульту,
- Кардиомиопатия,
- Нарушение внутриорганного кровоснабжения,
- Нарушение сердечной деятельности,
- Острая легочная и сердечная недостаточность, аритмия,
- Изменение в головном мозге и щитовидной железе дистрофического и склеротического характера.
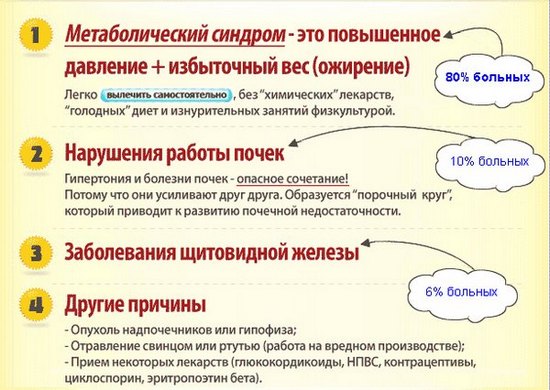
Влияние работы почек на гипертонию
Симптоматическая гипертония чаще всего вызывается патологией почек (хроническим гломерулонефритом) или инфекциями мочевой системы.
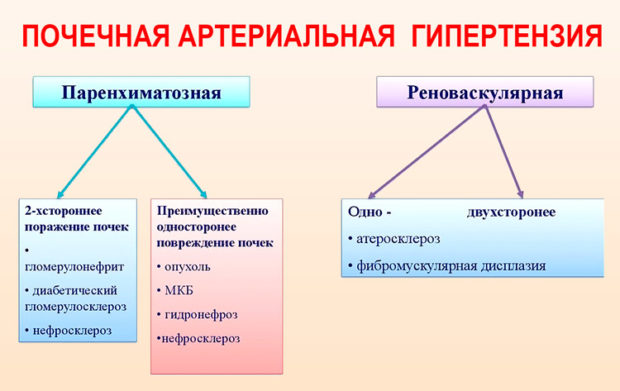
Процесс регулирования АД невозможен без нормальной работы почек. Этот орган вырабатывает важный гормон ренин, который входит в систему РААС (ренин-ангиотензин-альдостероновая система). Она отвечает за водно-солевой обмен и артериальное давление. Стеноз почечных артерий запускает систему РААС. Происходит выработка вазоконстриктора ангиотензина II и спазмы сосудов. Нарушенная микроциркуляция крови приводит к возникновению гипертонической болезни. Жизненно важные органы получают меньше питательных веществ и кислорода, что приводит к нарушению их работы.
Лечение гипертонии
На первой стадии врачи обычно рекомендуют здоровый образ жизни. Этого достаточно для предотвращения развития заболевания. Нужно всего лишь пересмотреть условия и время работы и отдыха, исключить эмоциональные нагрузки и стрессовые ситуации.

Минимизация причин развития АГ также включает в себя:
- Постепенное снижение веса,
- Сокращение в рационе доли животных жиров,
- Употребление большего количества свежих овощей и фруктов,
- Употребление большего количества рыбы и морепродуктов,
- Уменьшение потребления соли,
- Отказ от курения,
- Уменьшение употребления алкоголя,
- Регулярные посильные физические упражнения,
- Прогулки на свежем воздухе,
- Продолжительный сон.
Вторая стадия требует приема лекарственных препаратов, которые назначает врач исходя из анализов и обследования. Дополнительно назначается и немедикаментозная терапия. К ней относится иглоукалывание, фитотерапия, электросон, массаж. При наличии различных синдромов гипертонической болезни лечение должно быть направлено на нормализацию АД и восстановление работы пораженных органов.
Медикаментозное лечение ГБ
Наиболее часто врачи назначают лекарства, которые позволяют:
- Сохранить нормальный обмен углеводов и жиров,
- Вывести из организма лишнюю жидкость,
- Сохранить нормальный уровень электролитов,
- Не спровоцировать привыкания к медикаментам,
- Сохранить нормальное эмоциональное состояние больного.
Лечение должно быть непрерывным. Даже небольшой перерыв в приеме лекарств может спровоцировать развитие криза, привести к инфаркту миокарда и инсульту.
Чтобы повысить эффективность лекарственных препаратов нужно придерживаться несложных правил:
- Принимать медикаменты за час до трапезы или два часа после нее,
- Если таблетки принимаются во время обеда или завтрака, нельзя есть горячую или холодную пищу,
- Нельзя во время приема лекарств есть пищу с высоким содержанием белка — это снижает терапевтический эффект,
- Запивать таблетки только кипяченой водой объемом от 50 до 100 мл.
Монотерапия продолжается, если в ходе лечения наблюдается прогресс. Если же положительный результат не наступает, врач подбирает препараты из разных групп. Так бета-адреноблокатор сочетают с диуретиками или ингибиторами АПФ, антагонистами кальция. Реже врачи подбирают комплекс из ингибиторов АПФ с диуретиками.
Источник
Артериальная
гипертензия
– стабильное повышение АД – систолического
до величины
140 мм рт.ст. и/или диастолического до
величины
90 мм рт.ст. по данным не менее чем
двукратных измерений по методу Короткова
при двух или более последовательных
визитах пациента с интервалом не менее
1 недели.
Среди
артериальных гипертензий выделяют:
а)
первичная
АГ (эссенциальная, гипертоническая
болезнь, 80% всех АГ) — повышение
АД – основной, иногда единственный,
симптом заболевания, не связанный с
органическим поражением органов и
систем, регулирующих АД.
б)
вторичная
АГ
(симптоматическая,
20% всех АГ) –
повышение АД обусловлено почечными,
эндокринными, гемодинамическими,
нейрогенными и другими причинами.
Эпидемиология:
АГ регистрируется у 15-20% взрослых; с
возрастом частота повышается (в 50-55 лет
– у 50-60%);
Основные
этиологические факторы эссенциальной
АГ.
а)
наследственная предрасположенность
(мутации генов ангиотензиногена,
альдостеронсинтетазы, натриевых каналов
почечного эпителия, эндотелина и др.)
б)
острое и хроническое психоэмоциональное
перенапряжение
в)
избыточного потребление поваренной
соли
г)
недостаточное поступление с пищей
кальция и магния
д)
вредные привычки (курение, злоупотребление
алкоголем)
е)
ожирение
ж)
низкая физическая активность, гиподинамия
Основные
факторы и механизмы патогенез эссенциальной
АГ.
1.
Полигенная
наследственная предрасположенность
дефект плазматической мембраны ряда
клеток с нарушением ее структуры и
ионотранспортной функции —> нарушение
функции Na+/K+-АТФ-азы,
кальциевых насосов
задержка Na+
и жидкости в сосудистой стенке, увеличение
внутриклеточного содержания Ca2+
гипертонус и гиперреактивность ГМК
сосудов.
2.
Нарушение
равновесия между прессорными
(катехоламины, факторы РААС, АДГ) и
депрессорными
(предсердный натрийуретический гормон,
эндотелиальный релаксирующий фактор
— оксид азота, простациклины) факторами.
3.
Психоэмоциональное
перенапряжение
—> формирование в коре головного мозга
очага застойного возбуждения
нарушение деятельности центров
сосудистого тонуса в гипоталамусе и
продолговатом мозге
выделение катехоламинов
а)
чрезмерное усиление симпатических
вазоконстрикторных влияний на
α1-адренорецепторы
резистивных сосудов —> повышение ОПСС
(пусковой механизм).
б)
усиление синтеза белка, роста кардиомиоцитов
и ГМК и их гипертрофия
в)
сужение почечных артерий
ишемия почечной ткани —> гиперпродукция
ренина клетками юкстагломерулярного
аппарата —> активация ренин-ангиотензиновой
системы
выработка ангиотензина II
вазоконстрикция, гипертрофия миокарда,
стимуляция выработки альдостерона (в
свою очередь альдостерон способствует
задержке натрия и воды в организме и
секреции АДГ с дальнейшим накоплением
жидкости в сосудистом русле)
Вышеперечисленные
механизмы вызывают повышение
АД,
которое приводит к:
1.
гипертрофии стенок артерий и миокарда
развитие относительной коронарной
недостаточности (т.к. рост капилляров
миокарда не успевает за ростом
кардиомиоцитов)
хроническая ишемия —> рост соединительной
ткани —> диффузный кардиосклероз.
2.
длительному спазму почечных сосудов
гиалиноз, артериолосклероз —>
первично-сморщенная почка
ХПН
3.
хронической цереброваскулярной
недостаточности —> энцефалопатия и
т.д.
Классификация
эссенциальной АГ:
Категории | САД | ДАД |
Оптимальное | < | < |
Нормальное | < | < |
Высокое | < | < |
Артериальная | ||
Степень | 140-159 | 90-99 |
Степень | 160-179 | 100-109 |
Степень | > | > |
Изолированная | > | < |
Примечания:
1) при различных САД и ДАД ориентируются
на более высокое значение 2) на фоне
гипотензивной терапии степень АГ
повышается на 1 уровень.
Стратификация
риска
– вероятность развития сердечно-сосудистых
осложнений у данного пациента в ближайшие
10 лет (риск 1 – до 15%, риск 2 – 15-20%, риск 3
– 20-30%, риск 4 – более 30%).
Факторы,
влияющие на прогноз и используемые для
стратификации риска:
Факторы | Поражение | Сопутствующие |
А. — — — — — (до | — — — — | Цереброваскулярные — — — Заболевания — — — — Заболевания — — Выраженная — — Заболевания - — |
Б. — — — — — — — — — — |
Определение
степени риска:
Другие | Степень | Степень | Степень |
1. | Низкий | Средний | Высокий |
2. | Средний | Средний | Очень |
3. | Высокий | Высокий | Очень |
4. | Очень | Очень | Очень |
NB!
В диагнозе АГ указывается ее степень
(I,
II
или III)
и риск (1, 2, 3, 4).
Клинические
проявления артериальной гипертензии.
1.
Субъективно
– жалобы на:
—
головные боли – возникают преимущественно
утром, различной интенсивности (от
нерезко выраженных, воспринимаемых как
ощущение тяжести в голове, до значительных,
сильных колющих или сдавливающих),
локализации (чаще в области затылка,
реже – в височной области, области лба,
темени); чаще боль нарастает при повышении
давления и уменьшается при его снижении;
может сопровождаться головокружением,
пошатыванием при ходьбе, ощущением
заложенности или шума в ушах и т.д.
—
мелькание мушек, появление кругов,
пятен, ощущение пелены, тумана перед
глазами, при тяжелом течении заболевания
— пгрессирующую потерю зрения
—
неустойчивое настроение, раздражительность,
плаксивость, иногда подавленность,
быстрая утомляемость (невротические
нарушения, выявляются у половины больных
АГ)
—
боли в области сердца – умеренно
интенсивные, чаще в области верхушки
сердца, появляются после эмоциональных
нагрузок и не связаны с физическим
напряжением; могут быть длительными,
не купирующимися нитратами, но
уменьшающимися после приема седативных
средств
—
сердцебиение (чаще в результате синусовой
тахикардии, реже – пароксизмальной),
ощущение перебоев в области сердца
(из-за экстрасистолии)
2.
Объективно:
а)
осмотр
— может быть выявлена повышенная масса
тела, при развитии ХСН – акроцианоз,
одышка, периферические отеки
б)
пальпация
периферических артерий (общих сонных,
височных, подключичных, плечевых) —
позволяет предположить развитие в них
атеросклеротического процесса: артерии
хорошо прощупываются, плотные, извитые,
четкообразные, пульсация снижена,
напряженная, трудно сжимаемая.
в)
перкуссия границ сердца
– расширение их влево при гипертрофии
миокарда.
в)
аускультация
сонных, подключичных артерий, брюшной
аорты, почечных и подвздошных артерий
(систолический шум при стенозирующем
поражении), сердца (акцент II
тона над аортой, при атеросклерозе аорты
— систолический шум изгнания на основании
сердца справа).
В
диагностике АГ
выделяют два уровня обследования
пациента:
а)
амбулаторный
– план обследования:
1)
лабораторные
методы:
ОАК, ОАМ, БАК (общие липиды, холестерол,
глюкоза, мочевина, креатинин, протеинограмма,
электролиты – калий, натрий, кальций)
2)
инструментальные
методы:
—
ЭКГ (для оценки степени гипертрофии
миокарда, определения ишемических
изменений)
—
реоэнцефалография (для определения
типа мозговой гемодинамики)
—
рентгенография органов грудной клетки
—
осмотр глазного дна офтальмологом
—
нагрузочные тесты
—
при возможности желательно выполнить
также: Эхо-КГ, УЗИ почек, исследование
щитовидной железы, тетраполярную
реоплятизмографию (для определения
типа нарушения гемодинамики)
б)
стационарный:
выполняется дообследование пациента
всеми возможными методами с целью
подтверждения АГ и установления ее
стабильности, исключения ее вторичного
происхождения, выявления факторов
риска, поражения органов-мишеней,
сопутствующих клинических состояний.
Принципы
лечения АГ.
1.
Цели лечения первичной АГ:
1)
максимально переносимое больным снижение
САД и ДАД с помощью немедикаментозных
мероприятий и лекарственных препаратов
2)
предупреждение поражений органов-мишеней,
а при наличии – их стабилизация и
регрессия
3)
снижение риска сердечно-сосудистых
осложнений и смертности
4)
повышение продолжительности и качества
жизни пациента.
Снижение
АД достигается следующими мероприятиями:
а)
немедекаментозные
мероприятия, польза которых доказана:
-
увеличение дозированной физической
нагрузки (до 30-45 мин ежедневно)
—
снижение избыточной массы тела
—
снижение суточной калорийности пищевого
рациона до 1200 ккал
—
ограничение потребления животных
жиров, холестерина
—
ограничение потребления натрия с пищей
до 5-6 г поваренной соли в день
—
увеличение потребления калия с пищей
до 1,5 г/сут
—
ограничение потребления спиртных
напитков до 168 мл 100% алкоголя в неделю
для мужчин (30 мл/день спирта = 60 мл/день
водки = 240 мл/день вина = 700 мл/день пива)
и до 112 мл в неделю для женщин
-
регулярные изотонические физические
нагрузки на открытом воздухе умеренной
интенсивности и продолжительностью не
менее 30-60 мин, 3-4 раза в неделю (дозированная
быстрая ходьба, плавание, велосипед);
-
отказ от курения
Мероприятия,
которые рекомендуются, хотя их польза
не доказана:
употребление пищевых добавок, содержащих
кальций, магний; употребление рыбьего
жира; ограничение употребления кофеина
(чай, кофе); - использование методов
релаксации, нормализация сна.
б)
длительная фармакотерапия
– основные принципы:
1)
начало лечения с минимальных доз одного
препарата, подобраного с учетом показаний
и противопоказаний
2)
переход к препаратам другого класса
при недостаточном эффекте (после
увеличения дозы первого) или плохой
переносимости
3)
использование препаратов длительного
действия (24-х часовой эффект при
однократном приеме)
4)
комбинация препаратов для максимального
гипотензивного действия и уменьшения
нежелательных проявлений
Основные
группы антигипертензивных препаратов:
а)
препараты I
ряда
1)
тиазиды
и тиазидоподобные диуретики:
гидрохлортиазид,
циклометиазид, клопамид, бринальдикс,
индапамид — используются в малых дозах,
эффект наступает через 3-4 недели:
индапамид (арифон) 2,5 мг 1 раз в сутки
2)
бета-блокаторы:
—
некардиоселективные:
а)
без симпатомиметической активности:
пропранолол, соталол
б)
с симпатомиметической активностью:
тразикор, пиндолол (вискен), алпренолол,
бетапрессин, лабеталол.
—
кардиоселективные бета-1-адреноблокаторы:
а)
без симпатомиметической активности:
метапролол (спесикор), атенолол (тенормин),
бисопролол, карведилол, небивалол.
б)
с симпатомиметической активностью:
ацебуталол (сектраль), талинолол
(корданум), эпанолол.
Среднесуточные
дозы: атенолол 25-100 мг/сут в 1-2 приема,
бисопролол 2,5-10 мг/сут в 1 прием, пропранолол
40-240 мг/сут в 2-3 приема, пиндолол 14-40 мг/сут
в 2-3 приема.
3)
блокаторы
кальциевых каналов:
а)
L-типа
(по химической структуре):
-производные
фенилалкиламина: верапамил, галлопамил
-производные
бензотиазепина: дилтиазем, клентиазем
-производные
дигидропиридина: нифедипин, амлодипин,
нисолдипин, нитрендипин, релодипин
б)
Т-типа: мибефрадил
Среднесуточные
дозы: амлодипин 5-10 мг/сут, верапамил-ретард
120-480 мг/сут, дилтиазем-ретард 120-360 мг/сут,
исрадипин 5-10 мг/сут, исрадипин-ретард
5-10 мг/сут, нифедипин-ретард 30-60 мг/сут,
фелодипин-ретард 5-10 мг/сут.
4)
ингибиторы
АПФ
I
класс — липофильные препараты: каптоприл,
алацеприл, альтиоприл
II
класс — липофильные пролекарства:
подкласс
IIА — препараты, активные метаболиты
которых выводятся преимущественно
через почки: беназеприл,
квинаприл, периндоприл, цилазаприл,
эналаприл
подкласс
IIВ — препараты, активные метаболиты
которых выводятся как через почки, так
и с желчью и калом: моэксиприл,
рамиприл, спираприл, трандолаприл,
фозиноприл
III
класс — гидрофильные лекарства: лизиноприл,
церонаприл
Среднесуточные
дозы: каптоприл
50-100 мг/сут, берлиприл 5-15 мг/сут, рамиприл
5-10 мг/сут, фозиноприл 20-40 мг/сут,
цилазаприл 2,5-5 мг/сут, эналаприл 10-24
мг/сут
5)
антагонисты
рецепторов ангиотензина II:
лозартан, вальсартан, ирбесартан
6)
альфа-адреноблокаторы:
празозин, кардура.
б)
препараты II
ряда – используются
в основном для купирования кризов
1)
калийсберегающие:
спиронолактон, триамтерен и петлевые:
фуросемид диуретики
2)
прямые
вазодилятаторы:
гидралазин, диазоксид.
3)
нейротропные
средства центрального действия:
клонидин, допегит, резерпин
4)
ганглиоблокаторы:
гексаметоний, бензогексоний, пентамин
5)
с
неизвестным механизмом действия:
сернокислая магнезия, дибазол
Принцип
подбора рациональной фармакотерапии
в зависимости от степени АГ и риска:
Ц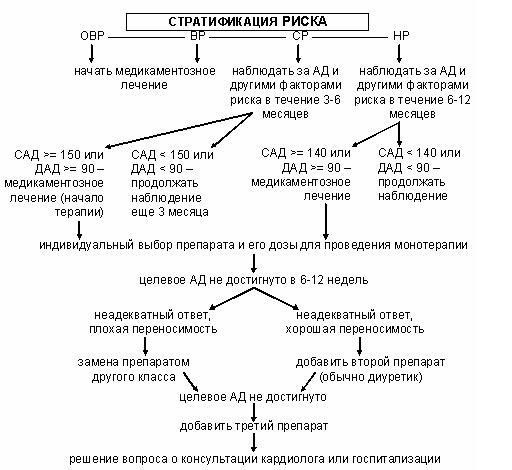 елевое
елевое
АД
(по Европейским рекомендациям 2007 г.):
общая
популяция больных: < 140/90
АГ
+ сахарный диабет без
протеинурии: < 130/85
АГ
+ сахарный диабет с протеинурией: <
125/75
АГ
+ ХПН: < 125/75
Важнее
нормализовать систолическое,
чем диастолическое артериальное
давления.
Длительность
периода достижения целевого АД – от
6-12
недель до 3-6 месяцев.
Рекомендованы
следующие комбинации
антигипертензивных препаратов (сплошная
черта):
1.
диуретик + ингибитор АПФ (или
блокатор рецепторов ангиотензина II) –
наиболее показанная комбинация
гипотензивных ЛС
2.
диуретик + β-блокатор
3.
антагонист кальция (дигидропиридин) +
β-блокатор
4. антагонист кальция + ингибитор АПФ
5. α1-адреноблокатор
+ β-блокатор.
М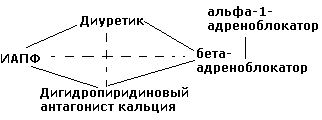 енее
енее
предпочтительные комбинации
(пунктир):
1.
антагонист кальция + диуретик
2. β-блокатор + ингибитор АПФ.
Не
рекомендуемые комбинации:
1.
β-блокатор + верапамил или дилтиазем
2. антагонист кальция + α1-адреноблокатор.
Соседние файлы в предмете Терапия
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


