Золотым стандартом выявления артериальной гипертонией является
Гипертония — трудное для диагностирования заболевание. Ее симптомы, особенно на начальной стадии, схожи с обычным переутомлением и хронической усталостью. При поздней диагностике болезнь уже не поддается лечению и протекает с осложнениями. Еще одна причина проблем в диагностике — синдром белого халата. Он возникает у людей при посещении врача. Синдром может перерасти в отдельную болезнь, если игнорировать симптомы и не предпринимать мер.
Диагностирование гипертонической болезни сердца
Для выявления гипертонии применяют несколько методов обследования пациента: мониторинг давления в течение суток, составление анамнеза заболевания, стандартное физическое обследование и сбор анализов.
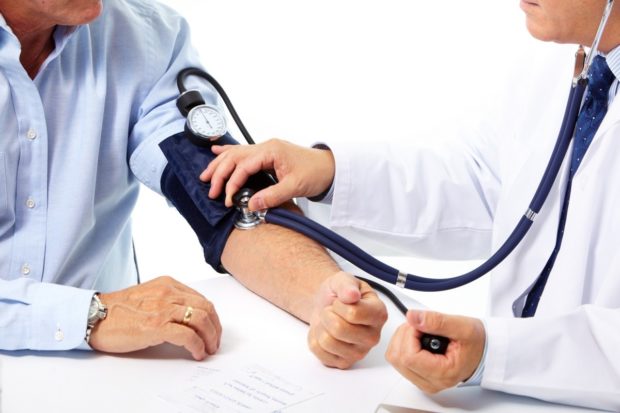
Суточный мониторинг
Для установления количества и частоты повышения АД (артериального давления) необходимо ежедневно измерять его уровень и записывать данные. Другой метод заключается в проведении суточного мониторинга. Суть его — измерение показателей АД в течение дня через каждые 15 минут и через каждые 35-45 минут во время сна. Суточный мониторинг назначают при жалобах пациентов на головную боль, головокружение, шум в ушах и фотопсии. Его проводят при помощи специального прибора, который автоматически снимает показатели АД и сохраняет их в памяти.
Уровень давления крови является повышенным — от 140 на 90 мм.рт.ст.
Анамнез заболевания
Еще одна важная часть диагностики гипертонической болезни сердца — сбор анамнеза. Сюда входят: история заболеваний, симптомы и жалобы пациента, данные о поражении внутренних органов. Врачи обращают внимание и на наличие наследственной предрасположенности к сердечно-сосудистым заболеваниям, гиперлипидемии, сахарному диабету. Происходит оценка режима питания, физической активности человека, наличие вредных привычек, особенностей психологии и характера.
Дополнительно изучают психологический климат на работе и дома, соблюдение режима «работа-отдых», общее эмоциональное состояние.
Физиологическое обследование
Данное обследование необходимо для выявления дополнительных факторов риска:
- повышенный волосяной покров тела у женщин;
- ожирение, сопровождающееся появлением растяжек и патологическими изменениями кожи;
- патология почек;
- отеки на руках, ногах, лице;
- кровотечения.
При подозрении на гипертоническую болезнь осмотр желательно проводить в первой половине дня, а во время приема дважды снимаются показатели давления с интервалом в 20 минут. Если данные расходятся больше, чем на 5 мм.рт.ст., то берут среднее значение. Обязательными являются прослушивание сердца и легких, а также пальпирование щитовидной железы для установления размера и выявления узлов. Прощупывается также живот на наличие водянки, патологических изменений почек. Проводится физикальное обследование сердца на установление развития сердечно-сосудистых заболеваний, обнаружение шумов или изменений тонов.
Анализы и лабораторные исследования
Осмотр пациента и сбор анамнеза при гипертонии — обязательная часть обследования, и по его результатам врач назначает ряд анализов. Больному необходимо пройти несколько дополнительных процедур для определения состояния сердечно-сосудистой системы, головного мозга, почек, печени, органов зрения.
Пациенту нужно сдать анализы мочи и крови как общие, так и на уровень сахара, креатинина, мочевой кислоты. Они необходимы для определения степени поражения внутренних органов и выявления дополнительных факторов риска.
В стандарт обследования входит обследование органов-мишеней и определение их клинического состояния, влияющего на риск ССО.

В общий план диагностики гипертонической болезни входят:
- электрокардиограмма для выявления нарушения работы и патологий сердца;
- рентген легких;
- УЗИ внутренних органов.
На втором этапе обследования назначают:
- дополнительные исследования крови на холестерин;
- исследование липидного профиля крови;
- анализ состояния почек, щитовидной железы, надпочечников (они необходимы для определения наличия и степени патологий);
- ультразвуковое исследование сердца для выявления увеличения стенок левого желудочка, характерного для гипертонии;
- артериографию для определения состояния стенок артерий, просветов и наличия бляшек;
- ультразвуковое исследование кровотока в сосудах.

На основании полученных данных врач подтверждает диагноз, определяет степень и стадию гипертонии. Дополнительно могут быть назначены консультации и обследования у психолога, невролога и окулиста.
Лечение гипертонии
При подтверждении диагноза назначается комплексное лечение основного и сопутствующих заболеваний. Гипертонию лечат препаратами растительного и синтетического происхождения, обладающими успокаивающим и психотропным действием, мочегонными средствами и лекарствами, понижающими давление.
При наличии сопутствующих заболеваний выписываются соответствующие им препараты. В каждом конкретном случае дозировку и состав лекарственных средств назначает врач. Зависит это от таких факторов, как нарушения работы важных органов, эмоциональное состояние больного, пол, возраст, вес, показания АД.
Что такое синдром белого халата
Во время посещения больницы люди испытывают негативные эмоции: это может быть тревога или волнения, перевозбуждение, неконтролируемое напряжение мышц и спазмы. Каждое из этих состояний может спровоцировать резкое повышение кровяного давления, которое и диагностирует врач. Дома человек успокаивается и показатели приходят в норму.
Этот патологический синдром имеет медицинское название — гипертония белого халата. Главное отличие от стандартной гипертонической болезни состоит в изменении только систолического давления.
К группе риска относят людей:
- эмоциональных;
- нерешительных, закомплексованных, со слабой психикой;
- проживающих или работающих в некомфортной психологической обстановке;
- ведущих малоподвижный образ жизни;
- имеющих психические заболевания разного характера;
- злоупотребляющих курением, алкоголем, наркотическими веществами, стероидными или антидепрессантными препаратами.

При посещении врача у таких людей от растерянности и переживаний начинают дрожать руки и ноги, кожные покровы бледнеют, учащается сердцебиение. Тело запоминает ощущения и повторяет их в подобной эмоциональной ситуации. Еще одним симптомом является стойкое повышение в крови уровня вредного холестерина, сахара. Игнорирование симптомов и отсутствие контроля за питанием провоцирует появление сахарного диабета. Должны настораживать человека и беспричинная тревога, потливость, появление фотопсии, внезапные головокружения.
Периодическое нарушение сознания свидетельствует о наличии и быстром развитии гипертонической болезни, особенно если оно сопровождается потерей памяти, проблемами с речью и координацией движения.
Последствиями резкого перепада АД становятся:
- растяжение левого сердечного желудочка;
- заболевания почек;
- нарушения нормальной работы кровяной системы: инсульта, субарахноидального кровоизлияния или кровоизлияния в мозжечок;
- сердечная гемодинамика в зависимости от остаточных систолических объемов крови и степени поражения отделов сердца.
Прогрессирование синдрома повышает риск развития осложнений заболеваний сердечно-сосудистой системы, инсульта, поражения сосудов, почек. Особенную опасность представляет синдром в подростковом возрасте, у людей с сахарным диабетом, после операции на сердце и сосудах. В этом случае шанс развития гипертонической болезни сердца увеличивается.
У беременных женщин гипертонический синдром белого халата может спровоцировать выкидыш.
Диагностика и лечение синдрома
Феномен адаптации проходит без серьезных последствий для здоровья человека, если визит к врачу был единичным и не повторится в ближайшее время. При частых посещениях врача поднятие АД может привести к развитию гипертонического криза. Еще одна опасность — трудность с постановкой правильного диагноза. В результате некорректно проведенной терапии может ухудшиться состояние почек, печени, желудочно-кишечного тракта, сосудов.
Для определения связи между посещением врача и поднятием АД необходимы ежедневные измерения кровяного давления и выявления факторов, провоцирующих его повышение. Нормальными являются показатели артериального давления не выше 139/89 мм.рт.ст.

Обследование больных проводят в определенной последовательности:
- определение причины и величины повышения давления;
- оценка состояния сердечно-сосудистой системы и основных органов мишеней, выявление других заболеваний, которые могут повлиять на диагностику;
- выявление истории болезни;
- проведение физического обследования;
- применение лабораторных исследований.
В борьбе с синдромом эффективна комплексная терапия. Применение немедикаметозных методов лечения включает в себя назначение диеты, корректировку и введение физических нагрузок, отказ от алкоголя и курения. При отсутствии противопоказаний пациенту назначают курс массажа или физиотерапии. При лечении гипертонии белого халата врачи могут направить пациентов на консультацию к психологу. Из лекарственных препаратов назначаются успокоительные средства и лекарства, понижающие давление. Дозировку и комбинацию лекарств определяет лечащий врач на основании анализов, симптомов и эмоциональном состоянии пациента.
Источник
ДИАГНОСТИКА АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ
КАРДИОЛОГИЯ — EURODOCTOR.ru -2008
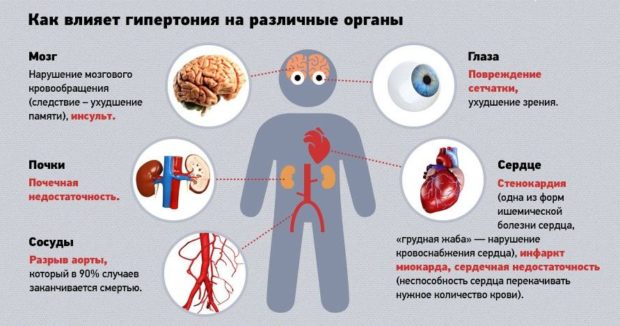
Артериальную гипертензию часто называют «тихим» убийцей. Убийца – потому, что она приводит к инфаркту миокарда и инсульту, сердечной, а также почечной недостаточности. А тихий – потому что, зачастую, человек, страдающий артериальной гипертензией, даже не представляет наличия у себя этой патологии. У больного могут быть достаточно высокие цифры АД, но при этом никаких внешних признаком или симптомов. Тем не менее, даже при отсутствии какой-либо симптоматики в организме происходят определенные изменения, касающиеся сердца, головного мозга и почек.
Поэтому очень важно регулярно измерять свое артериальное давление, особенно в тех случаях, если у Вас хоть раз отмечалось повышение АД до верхнего предела или выше него. То же касается и случаев, если в Вашей семье есть больные, страдающие этим недугом. Так как артериальная гипертензия является причиной и сердечных заболеваний, кроме измерения АД следует регулярно проверять и работу сердца.
Три основных метода диагностики, которые позволяют определить наличие артериальной гипертензии у человека, это:
- Измерение артериального давления.
- Физикальное обследование.
- Электрокардиограмма.
Измерение артериального давления проводится с помощью специального аппарата – тонометра, который представляет собой сочетание сфигмоманометра с фонендоскопом. О методике измерения АД мы уже указывали. Стоит отметить, что в семье, где имеется больной с артериальной гипертензией желательно всегда иметь аппарат для измерения АД, а также чтобы кто-нибудь из родных умел им пользоваться. Впрочем даже сам больной может самостоятельно измерять себе АД. Кроме того, в настоящее время на рынке имеются и специальные электронные аппараты, измеряющие АД, частоту пульса, а также позволяющие заносить показатели АД в память аппарата.
Еще раз отметим, что нормальные пределы АД у взрослого человека – 120-140/80-90 мм рт.ст. Хотя, у некоторых людей может отмечаться и низкое давление, при этом они чувствуют себя вполне нормально, а, казалось бы «нормальные» цифры 120/80 для них могут означать повышение АД. В большинстве же случаев пределы АД от 120 до 140 мм рт.ст. считаются в настоящее время как «прегипертензия».
Артериальное давление может варьировать в своих показателях, в зависимости от возраста, состояния сердца, эмоционального статуса, физической активности и сопутствующих препаратов, которые человек принимает. Поэтому, если однажды у Вас было зафиксировано повышение АД, то это еще не значит, что у Вас артериальная гипертензия. Поэтому нужно измерять Ад в разное время, по меньшей мере, с промежутком в 5 минут.
Диагностика артериальной гипертензии заключается так же и в опросе больного врачом. Врач выясняет у больного, какими заболеваниями он ранее страдал, или страдает в настоящее время. Проводится оценка факторов риска (курение, повышенный уровень холестерина, сахарный диабет), а также т.н. наследственный анамнез, то есть, страдали ли артериальной гипертензией родители, дедушки-бабушки больного и другие близкие родственники.
Физикальное обследование больного включает в себя прежде всего исследование сердца с помощью фонендоскопа. Этот метод позволяет выявить наличие шумов в сердце, изменения характерных тонов (усиление или, наоборот, ослабление), а также появление нехарактерных звуков. Эти данные, прежде всего, говорят об изменениях, происходящих в ткани сердца ввиду повышенного АД, а также о наличии пороков.
Электрокардиограмма (ЭКГ) – это метод, позволяющий регистрировать на специальной ленте изменение электрических потенциалов сердца во времени. Это незаменимый метод диагностики, прежде всего, различных нарушений ритма сердца. Кроме того, ЭКГ позволяет определить т.н. гипертрофию стенки левого желудочка, что характерно для артериальной гипертензии.
Кроме указанных методов диагностики, также применяются и другие методы, например, эхо-кардиография (ультразвуковое исследование сердца), которое позволяет определить наличие дефектов в строении сердца, изменения толщины его стенок и состояние клапанов.
Артериография, в т.ч. аортография – это рентгенологический метод исследования состояния стенок артерий и их просвета. Данный метод позволяет выявить наличие атероматозных бляшек в стенке коронарных артерий (коронарография), наличие коарктации аорты (врожденное сужения аорты на определенном участке) и т.д.
Допплерография – это ультразвуковой метод диагностики состояния кровотока в сосудах, как в артериях, так и в венах. При артериальной гипертензии, прежде всего, врача интересует состояние сонных артерий и мозговых артерий. Для этого широкого применяется именно ультразвук, так как он абсолютно безопасен в применении и не характеризуется осложнениями.
Биохимический анализ крови также применяется в диагностике артериальной гипертензии. Прежде всего выясняется уровень холестерина и липопротеинов высокой, низкой и очень низкой плотности, так как они являются показателем склонности к атеросклерозу. Кроме того, определяется уровень сахара крови.
В диагностике артериальной гипертензии также используется исследование состояния почек, для чего применяются такие методы, как общий анализ мочи, биохимический анализ крови (на уровень креатинина и мочевины), а также УЗИ почек и ее сосудов.
УЗИ щитовидной железы и анализ крови на гормоны щитовидной железы. Эти методы исследования помогают выявить роль щитовидной железы в возникновении повышения артериального давления.
ЛЕЧЕНИЕ в ИЗРАИЛЕ без ПОСРЕДНИКОВ — МЕДИЦИНСКИЙ ЦЕНТР ИХИЛОВ в ТЕЛЬ-АВИВЕ
ПОМОЩЬ в ОРГАНИЗАЦИИ ЛЕЧЕНИЯ — 8 (495) 66 44 315
Диагностика артериальной гипертензии
Артериальная гипертензия – это повышение гидростатического давления крови, которое наблюдается в артериях большого круга кровообращения. В норме цифры давления так же могут колебаться. Так, например, оно возрастает при физической нагрузке или эмоциональном возбуждении и снижается во время сна. Но в обычном состоянии оно должно колебаться в пределах от 100/60 до 140/90.
Регулярное повышение давления выше этих цифр указывает на развитие артериальной гипертензии.
В народе повышение давления чаще называют артериальной гипертонией или гипертонической болезнью, но согласно ВОЗ в настоящее время в медицине используется термин артериальная гипертензия.
Выделяют два вида заболевания:
1. Эссенциальная или первичная гипертензия – составляет львиную долю всех страдающих данным заболеванием, в таком случае гипертензия является самостоятельным заболеванием.
2. Симптоматическая или вторичная – развивается в результате поражения эндокринной системы, заболеваний почек и других органов, то есть первопричину повышения давления следует искать в другом заболевании, гипертензия – лишь следствие или симптом поражения того или иного органа.
Диагностика артериальной гипертензии базируется на трех основных исследованиях: измерение артериального давления, клинический осмотр и электрокардиограмма.
Измерение артериального давления
Измерение артериального давления осуществляется при помощи тонометра. Они бывают механическими и электронными. Электронные варианты удобны и просты в применении, к тому же подсчитывают пульс.
Как уже говорилось выше, артериальное давление может меняться в зависимости от возраста, состояния сердца, физической активности, эмоционального состояния и даже препаратов, которые принимает человек. Именно поэтому однократное повышение давления, конечно же, не свидетельствует об артериальной гипертензии. Для подтверждения диагноза требуется регулярное измерение показателей давления, причем на обеих руках.
Клиническое обследование складывается из выяснения жалоб, оценки факторов риска (сахарный диабет, курение, атеросклероз, ожирение и т.д.). Так же обязательно уделяется внимание наследственному анамнезу, врач выясняет, нет ли в семье родственников, страдающих артериальной гипертензией. Проводится аускультация, то есть выслушивание тонов сердца при помощи фонендоскопа. Врач может обнаружить шумы, которые свидетельствуют о пороках или изменениях в сердце. Эти данные в свою очередь косвенно подтверждают наличие артериальной гипертензии.
Электрокардиограмма
Электрокардиограмма позволяет регистрировать нарушения ритма сердца и диагностировать увеличение левого желудочка, что характерно для артериальной гипертензии.
К дополнительным исследованиям в первую очередь относится допплерография. Это ультразвуковое исследование кровотока в венах и артериях. При артериальной гипертензии в первую очередь обследуются сонные артерии и сосуды головного мозга.
Безусловно, нельзя обойтись без биохимического анализа крови. Он необходим для уточнения уровня холестерина и липопротеинов. Ведь именно эти вещества являются основой атеросклероза, который в свою очередь служит благодатной почвой для развития артериальной гипертензии.
Если есть подозрения, что артериальная гипертензия является симптоматической, то начинают искать причину ее развития. Для этого обследуются в первую очередь почки. Назначается общий анализ мочи, анализ крови на креатинин и мочевину, УЗИ почек и сосудов.
Если же подозрения падают на эндокринную систему, то проводят ее всестороннее обследование, которое базируется на анализе крови на различные гормоны и ультразвуковом исследовании желез.
Артериальная гипертензия – серьезное заболевание, которое требует грамотного подхода и комплексного лечения.
Именно поэтому рекомендуем вам обратиться к квалифицированному врачу, как только вы несколько раз зафиксируете у себя повышение артериального давления.
Диагностика гипертонии
Диагностика артериальной гипертензии (АГ) позволяет выяснить не только наличие самой болезни, но и установить ее причину. Это повышает эффективность проводимой терапии и значительно улучшает качество жизни пациентов.
Как известно, в подавляющем большинстве случаев артериальная гипертония — первичная (90-95%), но, несмотря на это, диагностику начинают с исключения всех возможных вторичных артериальных гипертензий. Таким образом, одна из задач диагностики — определение формы вторичной АГ или ее исключение.
Измерение давления и сбор анамнеза
Первый этап диагностики артериальной гипертензии — повторные измерения артериального давления в разное время суток на протяжении нескольких дней и даже недель. Благодаря этому создается первичная картина заболевания.
Второй этап — сбор анамнеза, истории заболевания. Для этого подробно исследуются жалобы человека. Их тщательный анализ позволяет поставить предварительный диагноз или определяет дальнейшие действия доктора. Жалобы пациентов соответствуют перечисленным выше симптомам артериальной гипертензии, т.е. это то, что заставляет человека обратиться за медицинской помощью.
Для формирования более ясной картины доктор уточняет время начала заболевания, когда впервые было обнаружено высокое давление, чем это сопровождалось и чем было спровоцировано. Для выяснения возможности наследственной передачи болезни уточняется, повышалось ли артериальное давление у родственников, особенно у родителей. Все эти данные имеют огромное значение в индивидуальном ведении каждого человека, страдающего артериальной гипертензией.
Физикальное обследование
Третий этап диагностики АГ — физикальное обследование, которое подразумевает под собой простые методы объективного обследования. Они проводятся тут же, на приеме у врача: измерение АД, температуры тела, осмотр кожи, пальпация (ощупывание) щитовидной железы на предмет изучения ее патологии – как вариант эндокринной АГ, определение болезненности почек, неврологические нарушения. Измеряются границы сердца, состояние поверхностных сосудов (артерий), патологические изменения которых могут говорить о гемодинамической АГ. При обращении к доктору больной должен вспомнить все лекарственные препараты, которые недавно принимал, и назвать их, так как и они могут быть причиной повышения артериального давления.
Обследование должно проводиться в строгой последовательности, что позволяет точно исключить или подтвердить вторичную АГ, а также четко определить ее степень и действительный уровень АД, состояние других органов и систем, страдающих от повышенного давления.
При длительном течении артериальной гипертензии прощупывается напряженный пульс артерий, проходящих на поверхности кожи. Границы сердца, как правило, смещены влево, что говорит о увеличении его размеров (при АГ в сосудах повышается сопротивление току крови, сердцу тяжелее вытолкнуть кровь, ему нужно больше силы, а отсюда и увеличение сердца, главным образом левого желудочка). К клиническим диагностическим критериям АГ относят еще изменение верхушечного толчка сердца (при сокращении верхушка сердца «ударяется», упирается в грудную клетку, вызывая ее незначительное колебание, которое можно прощупать в пятом межреберье на уровне соска). При АГ верхушечный толчок становится широким (в норме его площадь не более кончиков двух пальцев), сильным, высоким, его можно просто увидеть.
О наличии артериальной гипертензии может сказать аускультация сердца и аорты (выслушивание с помощью фонендоскопа). При этом на уровне выхода аорты из сердца (второе межреберье, непосредственно справа у грудины) будет слышен громкий второй тон за счет схлопывания аортальных клапанов (причина этого кроется также в высоком сопротивлении сосудов при АГ).
О вторичной АГ могут говорить шумы в сердце, которые также являются следствием патологии клапанов.
Один из важных пунктов диагностики на данном этапе — определение нарушения зрения: «мушки» перед глазами, туман, пелена, ухудшение остроты зрения, обильная сеть мелких сосудов на глазных яблоках.
При артериальной гипертензии часто возникают отеки, особенно на ногах (голени, голеностопный сустав).
Измеряют рост и вес пациента, определяют индекс массы тела (ИМТ) — отношение массы тела (в кг) к росту (в метрах) возведенному в квадрат. В норме ИМТ — 18-25. 25-30 — избыточная масса тела, 30-35 — первая степень ожирения, 35-40 — вторая, свыше 40 — третья степень ожирения. Чем выше степень ожирения, тем хуже прогноз течения АГ.
Инструментальные методы исследования
Четвертый этап диагностики артериальной гипертензии — проведение лабораторно-инструментальных методов исследования. Согласно ЕОГ (Европейской общество по артериальной гипертензии) и ЕОК (Европейское общество кардиологов), обязательными являются:
- общий анализ крови. Обращают внимание на уровень гемоглобина, количество эритроцитов;
- общий анализ мочи;
- биохимический анализ крови: смотрят уровень глюкозы (говорит о склонности к сахарному диабету, который тесно связан с АГ), мочевой кислоты (показывает функционирование почек), калия, натрия (важные компоненты минерального обмена, необходимые для нормальной работы сердца). Важно здесь же проверить холестерин (высокий уровень холестерина приводит к образованию бляшек на сосудах, повышая в них давление), ЛПВП (липопротеины высокой плотности — уменьшают, уносят холестерин из сосудов, препятствуя тем самым образованию бляшек; чем их меньше в крови, тем хуже и тем выше риск АГ), триглицериды — также способствует образованию бляшек внутри сосудов;
- ЭКГ. Определяют наличие стенокардии, увеличения (гипертрофии) сердца, смещение его электрической оси;
- осмотр глазного дна, а точнее кровеносных сосудов, которые там проходят. По сужению артерий и их извитому ходу, по расширению вен и микрокровоизлияниям можно судить о наличии артериальной гипертензии;
- Эхо-КГ (УЗИ) сердца — чаще всего проводится только по показаниям, которые определяет врач;
- рентгенография грудной клетки — служит дополнительным диагностическим методом для выявления границ сердца, определения его гипертрофии.
По показаниям (боли в пояснице, патологические сдвиги в анализе мочи) делается УЗИ почек. При возникновении трудностей в диагностике других вторичных гипертоний — УЗИ щитовидной железы, надпочечников.
Несмотря на то, что перечисленные методы являются стандартом диагностики, в некоторых случаях (когда картина заболевания четко выясняется еще на этапе опроса и физикального обследования) их не делают для экономии времени, сил и средств самого пациента.
Источник


