Влияние кортизола на артериальное давление
Журналисты окрестили кортизол «стрессовым гормоном», бодибилдеры считают его врагом номер один, обладатели необъятной талии винят в накоплении висцерального жира, а страдающие от бессонницы перекладывают на него ответственность за ночные недосыпы.
Разберемся, почему кортизол снискал себе дурную славу, чем опасны отклонения гормона от нормы и что делать, чтобы их не допустить.
Роль кортизола в организме человека: за что отвечает гормон?
Кортизол (он же гидрокортизон, 17-оксикортикостерон, или соединение F) — биологически активный гормон, производимый корой надпочечников. Эти парные эндокринные железы, прилегающие к почкам и проецирующиеся на уровне 6–7 грудного позвонка, вырабатывают кортизол при содействии адренокортикотропного гормона (АКТГ). В свою очередь сигнал к выработке АКТГ идет из гипоталамуса — центра управления нейроэндокринной деятельностью, расположенного в головном мозге
[1]
.
Кортизол является разновидностью C21-стероидов — глюкокортикоидом. В крови гормон циркулирует в свободной форме, в виде соединений с протеинами (глобулином и альбумином), а также в связке с эритроцитами
[2]
.
На заметку
Синтез кортизола представляет собой длинную цепь превращений. Вначале из жироподобного соединения холестерола образуется прегненолон, который затем превращается в прогестерон (и первый и второй — половые гормоны). На базе прогестерона формируется кортикостерон — малоактивный глюкокортикоид, впоследствии развивающийся в более мощную и активную форму — кортизол
[3]
.
Функции гидрокортизона столь же разнообразны, как и его наименования. Он активно участвует в углеводном, липидном и белковом обмене, оказывает влияние на водно-солевой баланс
[4]
. Кортизол отвечает также за сохранение энергии в организме (формирует запас гликогена в печени), участвует в синтезе клеточных ферментов.
Звание «гормона стресса» кортизол получил за формирование защитных реакций на внешние угрозы и стрессовые ситуации. Он усиливает сердцебиение, повышает артериальное давление (АД). В то же время кортизол держит под контролем тонус сосудов, не допуская критического изменения АД
[5]
. Кроме того, при сильном стрессе гидрокортизон активизирует работу мышц, снижая в них расход глюкозы, при этом активно заимствуя ее из других органов
[6]
. Таким образом гормон мобилизует ресурсы организма для спасения жизни. Например, чтобы убежать от преследователей, выбраться из-под завалов, сразиться со смертельным врагом.
Но обратная сторона медали — риск развития сахарного диабета и ожирения из-за нерастраченной мышцами глюкозы, в том случае, когда за угрозой так и не последовала физическая активность (ведь от стресса в виде выговора начальства или печальных известий бегством не спастись). Более того, органы, недополучившие глюкозу, начинают требовать «добавки», человек интуитивно налегает на мучное и сладкое (как говорится, «заедает проблему»).
Существуют еще несколько свойств кортизола, которые оцениваются неоднозначно. Так, он снижает число циркулирующих в плазме лейкоцитов. С одной стороны, это подавляет иммунные реакции и запуск воспалительных процессов, что вызывает замедление и плохое заживление ран. С другой стороны — помогает блокировать аллергические (т.е. неконтролируемые) иммунные реакции. Так, синтетические аналоги кортизола (например, преднизолон) снимают острые аллергические приступы, помогают при анафилактическом шоке, оказывают выраженное противовоспалительное действие, помогают при ряде аутоиммунных заболеваний
[7]
.
Кортизол регулирует биосинтез белка, но не совсем так, как хотелось бы: в печени стимулирует, а в соединительной, мышечной, жировой и костной тканях — напротив — тормозит его образование и даже катализирует распад протеинов и рибонуклеиновой кислоты (РНК)
[8]
. Как следствие, в превышающих норму количествах кортизол начинает негативно влиять на мышечную ткань, расщепляя ее до аминокислот. За это качество его и ненавидят культуристы: одним C-21-стероид не дает накачать мышцы до желаемого объема, у других — начинает «подъедать» ранее накачанные бицепсы и трицепсы. А женщинам вряд ли понравится то, что кортизол подавляет синтез коллагена, значит, приводит к морщинам, истончению и дряблости кожи.
Но есть у кортизола однозначно мирная и полезная функция: он служит внутренним «будильником» и помогает нам просыпаться по утрам. Получается, что это универсальная сигнализация, приводящая организм в боевую готовность при опасности и способствующая бодрому пробуждению каждое утро.
На заметку
Во время стресса кортизол усиливает диурез (действует как мочегонное), поэтому взволнованному человеку неожиданного может «приспичить» в туалет. Кроме того, сильный стресс усиливает выделение желудочного сока, вплоть до развития язвы желудка и двенадцатиперстной кишки (в таких случаях медикаментозное лечение проводится совместно с психотерапией)
[9]
.
Норма содержания кортизола в крови
В размеренные, лишенные потрясений и беспокойств сутки вырабатывается около 15–30 мг гидрокортизона
[10]
. Пик деятельности надпочечников приходится на утренние часы (6–8 часов), спад — за пару часов до сна (20–21 час)
[11]
. Утренняя норма кортизола в пределах 101,2–535,7 нмоль/л, вечерняя — 79,0–477,8 нмоль/л
[12]
. От пола и возраста уровень кортизола практически не зависит. Однако его концентрация растет при беременности: в третьем триместре у женщин отмечают 2–5-кратное физиологичное повышение показателей
[13]
.
Содержание гормона в крови резко — на 85 мг — повышается в ситуациях, заставляющих человека нервничать. Шоковое состояние увеличивает концентрацию кортизола до 175 мг (что в 6–10 раз выше нормы)
[14]
. Такой скачок, как правило, не критичен для здоровья, так как уже через полтора–два часа после пережитого нервного потрясения происходит полураспад гормона. Излишки кортизола инактивируются в печени и выводятся с мочой
[15]
. Повышение кортизола может быть связано с травмами, операциями, инфекционными заболеваниями, снижением уровня глюкозы в крови
[16]
.
О чем говорит повышенный уровень
Стабильный избыток гидрокортизона может свидетельствовать о развитии новообразований в головном мозге — базофильной аденомы гипофиза (кортикотропиноме). При опухоли гипофиза АКТГ вырабатывается больше нормы, что приводит к ответной избыточной секреции «гормона стресса». Это в свою очередь нередко ведет к синдрому Иценко–Кушинга (гиперкортицизму), наиболее выраженным признаком которого является ожирение, одутловатость лица и тела. Лицо становится круглым, «луновидным», появляется покраснение щек. Жир откладывается в области шеи, груди, живота, при этом конечности остаются непропорционально тонкими.
К болезни Иценко-Кушинга могут привести и заболевания самих надпочечных желез — аденома, узелковая гиперплазия или рак надпочечника — в этих случаях неконтролируемое продуцирование кортизола происходит без «подстрекательства» гипофиза.
Еще к повышению кортизола приводят эктопический синдром (гиперсекреция АКТГ и КРГ — гормонов образующихся на почве раковой опухоли легких, желудка или других органов), а также цирроз печени, гипотиреоз и гипертериоз (патологии щитовидной железы), проводящие к снижению катаболизма кортизола
[17]
.
Отклонение гормона от нормы может повлиять на обменные процессы, нарушить водно-минеральный баланс, вызвав гипернатриемию (смертельно опасная форма обезвоживания вследствие избыточной задержки натрия в организме) или гипокалиемию (нехватку калия). Смещение водно-солевого равновесия может обернуться гипертензией — увеличением давления в полых кровеносных сосудах, ведущим к сердечной недостаточности и инфарктам.
Высокий уровень соединения F обнаруживается при сочетанной форме синдрома поликистозных яичников (СПКЯ), некомпенсированном сахарном диабете, депрессии, СПИДе, вследствие приема препаратов, содержащих атропин, АКТГ, кортизон, глюкокортикоиды, эстрогены, пероральные контрацептивы и ряда других.
О чем говорит пониженный уровень
Сбои в работе эндокринной системы могут вызвать не только избыток, но и дефицит кортизола. Так, к уменьшению гидрокортизона в крови приводит гипопитуитаризм (недостаточность гипофизарных гормонов), болезнь Аддисона (снижение функции надпочечников), циррозы и гепатиты печени, врожденная недостаточность коры надпочечников, а также упомянутый выше гипотиреоз (так как щитовидная железа участвует и в синтезе, и в катаболизме кортизола).
Пониженный кортизол отмечается и при адреногенитальном синдроме, характеризующемся избыточной продукцией андрогенов — мужских половых гормонов, влияющих на развитие вторичных половых признаков у обоих полов: роста волос на лице и теле по мужскому типу, огрублении голоса.
Снижение гормона возможно также при приеме барбитуратов, беклометазона, дексаметазона, декстроамфетамина, эфедрина, кетоконазола и десятка других антагонистов «гормона стресса». Уменьшение выработки кортизола встречается и при отмене глюкокортикоидов после их продолжительного приема («отрицательное последействие», синдром рикошета со стороны надпочечников)
[18]
.
Как узнать уровень кортизола в крови
Поинтересоваться уровнем кортизола нелишне при подозрении на АКТГ-продуцирующую опухоль и остеопороз, при повышенном артериальном давлении, изменении веса без видимых причин (быстром наборе или, напротив, резкой потере веса, сопровождающейся усталостью, мышечной слабостью), истончении кожи и появлении на ней растяжек, а также для контроля проводимого лечения надпочечников (в частности — приема глюкокортикоидных гормонов).
Прямые показания для анализа на кортизон у женщин — усиленный рост волос на лице и теле (гирсутизм), бесплодие, рецидивирующая молочница, нерегулярность или прекращение менструаций.
Заподозрить повышенный кортизол можно при преждевременном половом созревании у детей обоих полов, медленном заживлении ран, появлении синяков и отеков, повышенном уровне глюкозы и развитии сахарного диабета, недостатке калия в крови. Острые депрессивные состояния также могут сигнализировать о повышенном уровне кортизола.
На пониженный кортизол могут указывать: мышечная слабость и усталость, потеря аппетита и снижение веса, низкий уровень глюкозы и повышенное содержание калия и кальция в крови, АД ниже нормы.
Уровень кортизола определяется при общем и биохимическом анализе крови, общем анализе мочи. Его также можно установить при исследовании слюны (применяется реже).
Учитывая суточные колебания гормона, забор крови на кортизол производится в утренние часы (с 7:00 до 10:00) натощак, после ночного периода голодания от 8 до 14 часов
[19]
. За день до анализа следует избегать эмоционального и физического перенапряжения, не употреблять алкоголь и не менее часа обходиться без сигарет.
20–30 минут перед исследованием нужно провести в полном покое (например, в статичном сидячем положении).
Для точного заключения об уровне кортизола и анализа динамики концентрации этого гормона требуется неоднократная сдача проб. При диагностике синдрома Кушинга информативны также дополнительные вечерние пробы, сделанные после 17 часов (с соблюдением тех же рекомендаций, что и для утренних). При необходимости назначаются специальные нагрузочные дексаметазоновые пробы, когда предварительно (за 24–48 часов до анализа) пациент принимает гормональные препараты, снижающие выработку кортизола.
Для определения свободного кортизола в моче берется 90–120 мл из собранного суточного объема урины. Анализ занимает порядка 5 рабочих дней. Стоимость — примерно 900 рублей. Назначается преимущественно для диагностики функций надпочечников.
Основной метод определения кортизола в сыворотке крови — автоматизированный хемилюминесцентный иммуноанализ (ХЛИА), обладающий высокой чувствительностью, быстротой и точностью результатов. В большинстве лабораторий результаты предоставляются на следующие сутки после забора биоматериала. Средняя стоимость анализа — от 700 рублей (включая расходы на забор крови). Ускоренная обработка анализа (за 2–3 часа после сбора биоматериала) обойдется вдвое дороже — примерно 1200–1400 рублей.
Маленькие и почти невесомые надпочечники (длиной 3–7 см, шириной до 3,5 см и весом 26–28 г
[20]
, что в 3000 раз меньше среднего веса человека) производят гормон кортизол, прямо или косвенно влияющий на многие органы, ткани и системы организма. Увы, он капризен и выходит из-под контроля по самым разным причинам. Вместе с тем, следя за показателями кортизола и удерживая его уровень в рамках нормы, человек ограждает себя от серьезных проблем со здоровьем. Это обеспечивает здоровый сон, стройное и подтянутое тело, бодрость и хорошее настроение.
Источник
Характеристика
гормона
1.Название. Кортизол
(гидрокортизон, или 17-гидрокортикостерон,
соединение F).
2.
Кортизол
— биологически активный глюкокортикоидный
гормон стероидной природы, то есть в
своей структуре имеет стерановое
ядро(Рис.3).
3.Биосинтез.Кортизолсинтезируется
корой надпочечников из холестерола.У взрослого человека
надпочечники за сутки выделяют 15-30 мг
кортизола.Скорость
синтеза и секреции кортизола стимулируются
в ответ на стресс, травму, инфекцию,
понижение концентрации глюкозы в крови.
Повышение концентрации кортизола
подавляет синтез кортиколиберина и
АКТГ по механизму отрицательной обратной
связи.
4.
Биологическая роль.Кортизол
жизненно необходим, т.к. участвует в
регуляции многих обменных процессов,
главным образом, углеводного обмена.
Гормон стимулирует процесс глюконеогенеза.
Глюконеогенез
— процесс образования в печени и отчасти
в корковом веществе почек (около 10 %)
молекул глюкозы из молекул других
органических соединений — источников
энергии, например свободных аминокислот,
молочной кислоты, глицерина.
Кроме того, кортизол
отвечает за защитные реакции: во время
длительного голодания не дает упасть
уровню содержания глюкозы в крови ниже
критического уровня, усиливая ее синтез
и замедляя распад. В стрессовых и шоковых
ситуациях поддерживает артериальное
давление (не ниже критической отметки).
5.Механизм действия кортизола
Нервная система
реагирует на внешние воздействия (в том
числе стрессовые), посылая нервные
импульсы в гипоталамус.
В ответ на сигнал гипоталамус секретирует
кортиколиберин,
который переносится кровью по т.н.
воротной системе прямо в гипофиз
и стимулирует секрецию им АКТГ.
Последний поступает в общий кровоток
и, попав в надпочечники, стимулирует
выработку и секрецию корой надпочечников
кортизола.
Выделившийся в кровь
кортизол достигает клеток-мишеней
(в частности, клеток печени), проникает
путем диффузии в их цитоплазму и
связывается там со специальными белками
– рецепторами кортизола.
Образовавшиеся гормон-рецепторные
комплексы после «активации» связываются
с соответствующей областью ДНК
и активируют определенные гены, что в
итоге приводит к увеличению выработки
специфических
белков.
Именно эти белки и определяют ответную
реакцию организма на кортизол, а значит,
и на внешнее воздействие, послужившее
причиной его секреции.
Реакция состоит, с
одной стороны, в усилении синтеза глюкозы
в печени и в проявлении (разрешении)
действия многих других гормонов на
обменные процессы, а с другой – в
замедлении распада глюкозы и синтеза
белков в ряде тканей, в том числе мышечной.
Таким образом, эта реакция направлена
в основном на экономию имеющихся
энергетических ресурсов организма
(снижение их расходования мышечной
тканью) и восполнение утраченных:
синтезируемая в печени глюкоза может
запасаться в виде гликогена – легко
мобилизуемого потенциального источника
энергии.
Кортизол
по механизму обратной связи ингибирует
образование АКТГ:
по достижении уровня кортизола,
достаточного для нормальной защитной
реакции, образование АКТГ прекращается.
В кровотоке кортизол
связан с кортикостероид-связывающим
глобулином –
белком-носителем, который синтезируется
в печени. Этот белок доставляет кортизол
к клеткам-мишеням и служит резервуаром
кортизола в крови. В печени кортизол
подвергается превращениям с образованием
неактивных, водорастворимых конечных
продуктов (метаболитов), которые выводятся
из организма.
Глюкокортикоиды
оказывают разностороннее влияние на
обмен веществ в разных тканях. В мышечной,
лимфатической, соединительной и жировой
тканях глюкокортикоиды, проявляя
катаболическое действие, вызывают
снижение проницаемости клеточных
мембран и соответственно торможение
поглощения глюкозы и аминокислот; в то
же время в печени они оказывают
противоположное действие. Конечным
итогом воздействия глюкокортикоидов
является развитие гипергликемии,
обусловленной главным образом
глюконеогенезом.
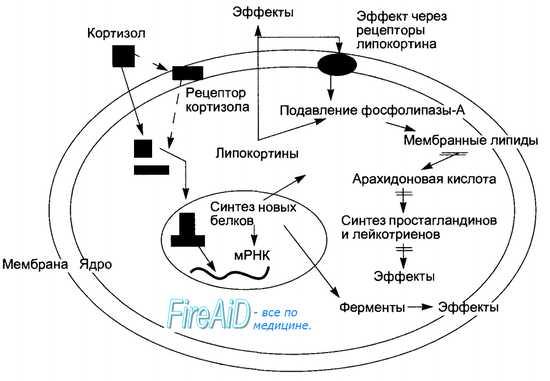
Рис.4. Механизм
действия кортизола на клетку-мишень.
6.Норма
кортизола меняется в зависимости от
времени суток: утром обычно происходит
повышение кортизола, вечером — значение
кортизола минимально.
Повышенный синтез
кортизола наблюдается при болезни
Иценко-Кушинга. Болезнь Иценко — Кушинга
(болезнь Кушинга) — тяжёлое нейроэндокринное
заболевание, сопровождающееся
гиперфункцией коры надпочечников,
связанное с гиперсекрецией АКТГ.
Гиперсекреция АКТГ вызывает повышенную
секрецию кортизола, которая приводит
к нарушению углеводного обмена,
остеопорозу, гипертензии (повышение
артериального давления), атрофии кожи,
перераспределению жира, гирсутизму у
женщин.
Одной из причин
недостаточной секреции гормона кортизола
может быть болезнь Аддисона. Болезнь
Аддисона (гипокортицизм) — редкое
эндокринное заболевание, в результате
которого надпочечники теряют способность
производить достаточное количество
гормонов, прежде всего кортизола.Болезнь может быть
следствием
первичной
недостаточности коры надпочечников
(при которой поражена или плохо
функционирует сама кора надпочечников),или
вторичной
недостаточности коры надпочечников,
при которой передняя доля гипофиза
производит недостаточно адренокортикотропного
гормона (АКТГ) для адекватной стимуляции
коры надпочечников.
Болезнь Аддисона
приводит к хронической усталости,
мышечной слабости, потери веса и аппетита,
тошноте, боли в животе, низкому
артериальному давлению, гиперпигментации
кожи, гипогликемии, снижению объёма
циркулирующей крови, обезвоживанию
организма, тремору, тахикардии, тревоге,
депресии и т.д.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник