Сестринская помощь при артериальном давлении
Гипертония — это патология сердечно-сосудистой системы. Давление при заболевании значительно превышает норму, и понижается только после приема сильных медикаментов. Правильное лечение в домашних условиях зависит от выполнения рекомендаций врача, а в условиях стационара — от грамотной сестринской помощи.

Причины и лечение гипертонии
К основным причинам возникновения заболевания относят:
- Черепно-мозговые травмы,
- Курение и употребление алкоголя в больших дозах,
- Употребление наркотиков,
- Патологию почек,
- Гиподинамию,
- Неправильное питание,
- Злоупотребление солью и фастфудом,
- Болезни сердца и сосудов,
- Наследственность.
Статистика показывает, что во время климакса у женщин особенно часто наблюдается развитие гипертонической болезни.
Опасность же ее в повышенном риске развития гипертонического криза — резкого и значительного повышения АД. Он может привести к инсульту, инфаркту, потере памяти, коме и даже летальному исходу.
Приближение криза можно определить по:
- Внезапной и сильной головной боли,
- Головокружению, сопровождающемуся тошнотой и приступами рвоты,
- Появлению синдрома оглушения сознания,
- Нарушению речи, координации движения,
- Судорогам,
- Нарушению ритма сердечных сокращений, отдышке.
По данным всемирной организации здравоохранения показателем повышенного АД является уровень 140/90 мм.рт.ст. и выше.

При постановке диагноза возраст больного во внимание не принимается: в одинаковой форме гипертонией болеют и взрослые, и дети. ВОЗ выделяет три фазы ГБ, от которых зависит лечение. Начальная фаза признана обратимой. Повышение уровня кровяного давления связано с наличием неблагоприятных факторов. Устранив их, можно добиться положительной динамики и выздоровления. Вторая фаза требует приема медикаментов для понижения АД. Течение болезни сопровождается гипертоническими кризами, развитием патологий внутренних органов. Третья фаза называется еще склеротической. Для нее характерно стойкое повышенное АД. Когда кровяное давление до критического уровня повышено возможны осложнения: нарушение мозгового кровообращения, сердечная недостаточность, инфаркт миокарда, почечная и легочная недостаточность, кратковременная или полная потеря зрения, памяти.
Лечение гипертонии направлено на стабилизацию давления, а для достижения результата применяют:
- Антигипертензивные лекарства,
- Массаж, иглоукалывание, физиотерапию, лечебную физкультуру,
- Фитотерапию.
Осложнения гипертонической болезни
Если соблюдать рекомендации врача и вести здоровый образ жизни, то симптомы гипертонии минимизируются. Но она может закончиться летально при отсутствии постоянной терапии и самостоятельном лечении, отказе от предписаний врача, нарушении режима. К смертельно опасным осложнениям гипертонической болезни относят:
- Ишемию сердца,
- Отеки зрительного нерва,
- Инсульт,
- Инфаркт миокарда,
- Сердечную астму,
- Поражение почек,
- Систолическую дисфункцию левого сердечного желудочка.

В сочетании с сахарным диабетом или другим заболеванием, разрушающим нейроны, ГБ приводит к развитию хронической почечной недостаточности. Опасность ее в том, что органы перестают выводить токсины из крови. Летальный исход неизбежен при поражении более 90% почек. Если же почки утратили свои функции на 70% и менее, то у человека с артериальной гипертензией диагностируется почечная гипертония. Отличается она наличием постоянного высокого уровня диастолического давления и систолического. В этом случае лечение фокусируется на оздоровлении почек и стабилизацию АД.
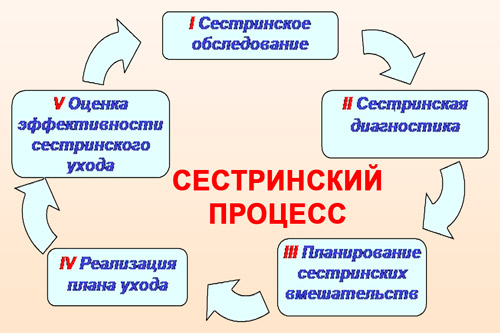
Задачи сестринского ухода в лечении ГБ
В сестринском уходе нуждаются пациенты с острой формой заболевания, а также те, кто восстанавливается после гипертонического криза. Обычно помощь оказывается при стационарном лечении, но в частном порядке медсестра может приходить и к амбулаторному больному. Правильно организованный сестринский процесс при артериальной гипертонии нужен для:
- Проведения медицинских и профилактических процедур,
- Помощи больным гипертонической болезнью в организации бытовых условий в палате,
- Наблюдения за самочувствием и оказания необходимой медицинской помощи,
- Выявления характерных признаков заболевания,
- Выяснения причин его возникновения и факторов, способствующих повышению кровяного давления.
Важность сестринской помощи при гипертонии изучается в медицинских институтах и колледжах, а чтобы оказание помощи было максимально эффективным — составляется специальный план.

Планирование сестринского ухода за больными включает в себя 4 стадии сестринского процесса, и основывается на стандартах сестринской практики. Он рассчитан на работу в сложившейся ситуации, а не с конкретным пациентом. А его цель — получение положительного результата от сестринских вмешательств в решение каждой проблемы больного.
Первая стадия сестринского процесса
На данном этапе важно правильно составить анамнез, который будет включать следующие сведения:
- Условия работы, характер человека, его образ жизни,
- Отношения с родными и коллегами,
- Наличие гипертонии у родственников,
- Режим и рацион питания,
- Подверженность вредным привычкам,
- Название и периодичность приема лекарств,
- Преобладающий уровень эмоциональной усталости и физического напряжения,
- Перенесенные ранее, текущие и хронические заболевания,
- Жалобы пациента.
Жалобы больного зависят от стадии болезни, возраста и пола, а также многих других факторов.
Самые частые из них:
- Регулярная головная боль, головокружения, шум в ушах,
- Потеря ориентации,
- Быстрая утомляемость,
- Снижение работоспособности,
- Вспыльчивость,
- Плаксивость,
- Бессонница, реже — постоянная сонливость,
- Проблемы с памятью,
- Перебои в работе сердца,
- Отдышка даже при незначительной нагрузке,
- Ухудшение зрения,
- Частое онемение пальцев.
В ходе разговора рекомендуется выяснить ожидаемый результат от ухода и лечения, и выявить опасения пациента. У женщин дополнительно выясняется наличие гинекологических заболеваний: этот фактор необязательно приводит к повышению давления крови. Но исключить влияние этих проблем у пациентки можно только в ходе диагностики. Далее следует осмотр, оценка цвета и состояния кожи, наличие или отсутствие цианоза.
Обязанности медсестры на первом этапе
Роль медсестры не ограничивается только осмотром и беседами. Независимые виды сестринских вмешательств включают работу и с пациентом, и с его семьей. Проводится разъяснительная работа о необходимости здорового питания и правильного образа жизни. Даются рекомендации об изменении условий и взаимоотношений на работе и дома, о необходимости соблюдении режима отдыха и нормального сна. В обязанности также входит:
- Обеспечение нормального отдыха, проветривание палаты и предотвращение любых попыток нарушения сна, отвлекать пациента от просмотра телепередач и фильмов,
- Обучение несложным способам релаксации,
- Информирование пациента о действии препаратов, назначенных врачом, и необходимости четкого соблюдения времени приема препаратов, дозах и их сочетании с приемом пищи,
- Разъяснение причин потенциальных осложнений,
- Контроль передаваемых родственниками продуктов,
- Проведение разъяснительных бесед о вреде для здоровья лишнего веса, вредных привычек, малоподвижного образа жизни,
- Обучение пациента или его родственников измерять пульс и давление, распознавать первичные симптомы гипертонического криза, оказанию первой помощи.
Второй этап сестринского процесса
Медсестра обязана выявить реальные и потенциальные проблемы больного, которые определяются индивидуальными особенностями патогенеза болезни. В обязанности медсестры входит и диагностика по всем жалобам пациента. При гипертоническом заболевании диагностика выявления симптомов строится на анализе жалоб больного, которые могут иметь физиологическую или психологическую основу. Используют их для проведения адекватной доврачебной диагностики:
- Быстрое утомление, кровотечение из носа и понижение работоспособности являются первыми симптомами АГ,
- Нарушение ночного сна вызывает дисфункция состояния центральной нервной системы под воздействием гипертонии,
- Одышка провоцируется отеком легких,
- Повышенная тревожность связана с неосведомленностью, незнанием о наличии заболевании, неумением оказать себе правильную помощь.
Все проблемы пациента делятся на две группы: настоящие и потенциальный. К первой группе относят проблемы со сном, головные боли, раздражительность и частые перемены настроения, недостаточный отдых, неправильное питание. А к потенциальным проблемам — риск развития гипертонического криза, риск осложнений (нарушение работы сосудистой и дыхательной систем), инфарктов, инсультов, комы.
Медицинская сестра должна знать все симптомы гипертонического криза, оказывать первую помощь больному.
Чаще всего при кризе применяются: Лазикс, Верапамил, Нитроглицерин, Лабеталол, Фуросемид, Клофелин. Основной целью лечения или купирования криза является медленное и стабильное понижение АД, нормализация почечного кровообращения и кровообращения в головном мозге.
Третий этап сестринского процесса
Для подтверждения диагноза АГ лечащий врач назначает диагностические исследования. К ним относят сдачу мочи и крови, рентген легких, УЗИ сердца и почек, ЭКГ, осмотр у окулиста. Медицинская сестра обязана разъяснить пациенту правила сдачи всех анализов, и подготовить больного к процедурам. Правила подготовки:
- Накануне не разрешается менять привычный для больного рацион,
- Запрещается давать пациенту мочегонные препараты и новые лекарства,
- Запрещается давать пациенту крепкие напитки (чай, кофе), алкоголь, острую или жирную пищу.
- В процессе лечения медсестры контролируют своевременность приема пищи и лекарств, проводят необходимые медицинские и гигиенические процедуры.
При лечебной терапии сестринский процесс заключается в создании благоприятных условий и в разработке задач на день, неделю, курс лечения. При гипертонии этот процесс включает в себя следующие данные:
- Дату обращения пациента,
- Проблему,
- Ожидаемый результат,
- Перечень медицинских процедур,
- Реакцию пациента на оказываемую помощь,
- Дату реализации цели.
Медицинская сестра обязана в срок выполнить задания, и корректировать их при изменении состояния больного.
При определении постельного режима для гипертоника рядом с больным должны постоянно находиться либо родственники, либо медсестры. Они помогают ему в обеспечении физиологических потребностей в лежачем положении. Если прописан палатный или полупостельный режим, то больному разрешено посещать туалет, умываться и есть сидя.

Чаще всего гипертоникам назначают диету №10, которая основана на:
- Небольшой калорийности пищи,
- Употреблении только растительных жиров,
- Регулировании выпиваемой в день воды (до 1,5 л),
- Регулировании дневной порции соли (до 2 г),
- Приеме продуктов, содержащих магний и калий в больших количествах,
- Употреблении морской рыбы и морепродуктов.
Четвертый этап сестринского процесса
Этот этап включает в себя медикаментозное лечение. Лекарства назначает лечащий врач исходя из:
- Наличия первичной или вторичной гипертонии,
- Стадии болезни,
- Симптоматики.
Сестринские обязанности заключаются в объяснении особенностей препаратов и побочных явлений. Гипертонику рекомендуется контролировать уровень АД и вести дневник измерения давления. При выписке из стационара для определения рекомендаций по корректировке образа жизни учитываются результаты всего сестринского процесса.

Врач анализирует следующие моменты:
- Наличие прогресса в состоянии больного после проведенного курса лечения,
- Совпадение фактического результата с ожидаемым,
- Эффективность сестринского участия.
Пациенту составляют памятку со следующими данными:
- Время следующего визита,
- Необходимые исследования и анализы, которые нужно пройти до приема,
- Перечень действий при возникновении осложнений.
Во время каждого посещения оценивается динамика показателей АД, течение болезни, проявление сопутствующих заболеваний. На основе полученных данных делаются выводы о продолжении лечения. Пациенту могут назначить водолечение или физиотерапию, физкультуру или санаторное лечение. Все эти дополнительные меры приводят к укреплению мышечной ткани, улучшению обмена веществ и деятельности сердечно-сосудистой, дыхательной системы. Они же улучшают настроение и положительно влияют на состояние нервной системы.
Источник
1. Эпидемиология артериальной гипертонии. Определение понятия.
АГ в РФ, как и во всех странах с развитой экономикой, является одной из актуальных медико-социальных проблем. Это обусловлено широкой распространенностью (около 40% взрослого населения РФ имеют повышенный уровень АД), высоким риском осложнений и недостаточным контролем в масштабе популяции.
Артериальная гипертония (АГ) — это синдром, характеризующийся повышением АД систолического > 140, АД диастолического > 90 у лиц, не получающих антигипертензивную терапию. При этом данное повышение должно выявляться не менее чем в двух измерениях АД в ходе одного визита и не реже трех раз в течение месяца после первичного выявления.
Синдромом АГ проявляются гипертоническая болезнь (первичная, эссенциальная АГ) и вторичные симптоматические гипертонии. Около 90% приходится на ГБ, 10% — на симптоматическую гипертонию.
Термин » гипертоническая болезнь» (ГБ), предложенный Г.Ф. Лангом в 1948 году, соответствует употребляемому в других странах понятию «эссенциальная артериальная гипертония».
Под ГБ принято понимать хронически протекающее заболевание, основным проявлением которого является синдром артериальной гипертонии, не связанной с наличием патологических процессов, при которых повышение АД обусловлено известными причинами (симптоматические артериальные гипертонии).
2. Факторы риска и механизмы развития АГ Факторы риска:
• Наследственная отягощенность по АГ и др. ССЗ.
• Курение
• Нерациональное питание
• Ожирение
• Низкая физическая активность
• Избыточное употребление соли
• Храп и указания на остановки дыхания во время ночного сна
• Личностные особенности пациентов
В настоящее время АГ рассматривается как сложнейший комплекс нейрогуморальных, гемодинамических и метаболических нарушений, связанных с колебаниями сосудистого тонуса. Все основные факторы риска влияют на сосудистую стенку (прежде всего на его внутреннюю оболочку — сосудистый эндотелий), что в конечном итоге приводит к изменению тонуса сосудов с преобладанием вазоконстрикции (сужения и это способствует повышению и закреплению АГ (ремоделирование сосудов).
3. Клинические проявления и диагностика АГ Клинические проявления ГБ.
Зависят от стадии болезни, от поражения внутренних органов и от сопутствующих заболеваний.
У половины больных в начальном периоде нет ярких клинических проявлений. Частыми проявлениями ГБ при повышении АД являются следующие:
1. Головная боль чаще в ночные или утренние часы. Обычно она носит пульсирующий характер и локализуется в затылочной области.
2. Шум или ощущение пульсации в голове, звон в ушах.
3. Головокружение.
4. Одышка.
5. Снижение остроты зрения, мелькание мушек, пятен, кругов перед глазами.
6. Боли в области сердца различного характера и продолжительности.
7. Нарушение памяти и сна.
8. Астеновегетативный синдром (слабость, утомляемость, нервозность, раздражительность, частая смена настроения и др.).
9. Носовые кровотечения.
При осмотре определяется усиленный, разлитой, смещенный влево верхушечный толчок. При перкуссии — смещение левой границы относительной сердечной тупости влево. Пульс напряженный, твердый.
Классификация уровней АД для взрослых (старше 18 лет)
| АД (с) мм рт. ст. | АД (д) мм рт. ст. | |
| Оптимальное АД | Менее 120 | Менее 80 |
| Нормальное АД | 120-129 | 80-84 |
| Высокое нормальное АД | 130-139 | 85-89 |
| Артериальная гипертензия | ||
| АГ I степени | 140-159 | 90-99 |
| AГ II степени | 160-179 | 100-109 |
| АГ III степени | Более 180 | Более 110 |
| Изолированная систолическая АГ | Более 140 | Менее 90 |
Правила измерения АД:
1. Положение больного — сидя в удобной позе, рука на столе; манжета соответствующего размера накладывается на плечо на уровне сердца; нижний край ее на 2 см выше локтевого сгиба. АД измеряется в покое после 5-ти минутного отдыха.
2. Кратность измерения: для оценки уровня АД на каждой руке следует выполнить не менее двух измерений, с интервалом не менее минуты; при разнице >5 мм рт. ст. производят одно дополнительное измерение; за конечное (регистрируемое) значение принимается среднее из двух последних измерений.
АГ опасна своими осложнениями: поражением органов-мишеней (сердце, сосуды, почки) и развитием ССЗ (инсульт, инфаркт миокарда, сердечная недостаточность, почечная недостаточность).
Определение стадии АГ В РФ по-прежнему актуально, особенно при формулировке диагноза, использование трехстадийной классификации гипертонической болезни:
■ АГ I стадии предполагает отсутствие изменений со стороны органов- мишеней (ПОМ).
■ AT II стадии предполагает присутствие изменений со стороны одного или нескольких органов-мишеней: сердца (гипертрофия левого желудочка), сосудов (повышение жесткости сосудов, развитию атеросклеротических бляшек в сосудах, изменений на глазном дне у молодых пациентов), почек (снижение выделительной функции почек и незначительное повышение креатинина крови, появление МАУ, протеинурии).
■ АГ III стадии устанавливается при наличии ассоциированных клинических состояний (АКС): цереброваскулярных заболеваний (ишемический и геморрагический инсульты, транзиторные ишемические атаки); заболевания сердца (инфаркт миокарда, стенокардия, ХСН), хроническая почечная недостаточность, заболевание периферических артерий (аневризма аорты), гипертоническая ретинопатия.
Величина АД является важнейшим, но далеко не единственным фактором, определяющим тяжесть AГ, ее прогноз и тактику течения. Большое значение имеет оценки общего сердечно-сосудистого риска (стратификация риска), степень которого зависит от величины АД, о; наличия или отсутствия сопутствующих факторов риска, ПOM и АКС.
План обследовании при АГ:
— общий анализ крови;
— общий анализ мочи с определением МАУ;
— холестерин крови, триглицериды; г
— глюкоза крови;
— электролиты крови (калий, натрий и др.);
— ЭКГ;
— рентгенография органов грудной клетки с определением кардиоторакального индекса;
— консультация окулиста (глазное дно), невропатолога;
— УЗИ почек;
— мочевина, креатинин;
— ЭХО-КГ;
— исследования для исключения симптоматического характера AI : определение катехоламинов в крови и моче, альдостерона, внутривенная и экскреторная урография, ангиография почечных артерий.
4. Принципы лечения и ухода. Профилактика. Роль медицинской сестры.
Основная цель лечения и профилактики ГБ — снижение смертности и предупреждение развития осложнений. Оптимальным уровнем АД является уровень АД менее 140 и 90 мм рт. ст. Достижение оптимального АД должно быть постепенным и хорошо переносимым пациентом.
После оценки сердечно-сосудистого риска вырабатывается индивидуальная тактика ведения пациента.
Немедикаментозные методы лечения и реабилитации:
— отказ от курения;
— снижение и/или нормализация массы тела:
— снижение потребления алкогольных напитков;
— режим физической активности (нагрузка адекватно переносимая, ходьба, плавание, езда на велосипеде);
— предупреждение или устранение стрессовых влияний (аутотренинг, седативные лекарства);
— исключение профессиональных вредностей;
— снижение потребления поваренной соли до 5i в сутки;
— комплексное изменение режима питания (увеличение употребления растительной пищи, рыбы, морепродуктов, молочных и кисломолочных продуктов пониженной жирности);
— физические методы лечения (электросон, гальванизация воротниковой зоны, воздействие магнитного поля, диадинамические токи на синокаротидные области, индуктотермия, кислородные, жемчужные, хвойные ванны);
— ЛФК, массаж;
— санаторно-курортное лечение (санатории лесной и лесостепной зоны, Южного берега Крыма и Черноморского побережья Кавказа в нежаркое время, курорты Рижского взморья, местные санатории).
При определении показаний к медикаментозной терапии следует учитывать степень сердечно-сосудистого риска и величину АД.
Медикаментозная терапия назначается пациентам с высоким нормальным АД и высоким сердечно-сосудистым риском.
Пациентам АГ 1 и 2 степени с низким и умеренным риском рекомендуется на начальном этапе немедикаментозное лечение на срок от нескольких недель до нескольких месяцев и при отсутствии контроля АД с последующим назначением медикаментозной терапии.
Во всех остальных случаях наряду с немедикаментозной терапией проводится медикаментозное лечение.
Группы гипотензивных препаратов:
■ ингибиторы АПФ: каптоприл, перендоприл, эналаприл, лизиноприл;
■ антагонисты рецепторов ангиотензина II (АРА, БРА): лозартан, вальсартан, ирбесартан, телмисартан.
■ бета-адреноблокаторы (бисопролол, небиволол, метопролол);
■ антагонисты кальция (нифедипин, амлодипин, лерканидипин, фелодипин);
■ диуретики (индапамид, гипотиазид, торасемид).
Принципы медикаментозной терапии:
В настоящее время используются две стратегии стартовой терапии АГ: монотерапии и низкодозовой комбинированной терапии с последующим увеличением количества доз лекарственных препаратов.
Профилактика ГБ (первичная):
♦ выявление и устранение факторов риска,
♦ пропаганда здорового образа жизни,
♦ нормализация веса.
Каждый гражданин, обратившийся в регистратуру поликлинического учреждения, направляется в кабинет доврачебного приема.
Медсестра кабинета доврачебного приема измеряет всем обратившимся АД и в случае регистрации повышенных цифр АД заполняет извещение участковому врачу-терапевту.
При наличии жалоб и выявления высоких цифр АД(160 и 100 мм рт. ст. и выше) больной в этот же день направляется к участковому врачу-терапевту. Вторичная:
♦ диспансерное наблюдение, частота наблюдений — 2-4 раза в год в зависимости от тяжести течения;
♦ осмотры других специалистов — кардиолог, офтальмолог, невропатолог, психоневролог не реже 1 раза в год; эндокринолог, уролог — по показаниям;
♦ исследования — общий анализ мочи — 2-4 раза в год, холестерин, триглицериды, глазное дно, ЭКГ, рентгенография сердца — не реже 1 раза в год, другие исследования — по показаниям.
Вторичная профилактика заключается в пожизненном ежедневном приеме гипотензивных препаратов, диспансерном наблюдении за больными, использование немедикаментозных методов лечения и реабилитации.
Рекомендации больным: противопоказана работа, связанная с тяжелым физическим перенапряжением, пребыванием на высоте, воздействием высокой температуры, вибрации, шума, на конвейере, в ночные смены.
5. Возможные проблемы пациентов Настоящие:
♦ одышка,
♦ боль в области сердца,
♦ сердцебиение,
♦ перебои в работе сердца,
♦ носовые кровотечения,
♦ головокружение,
♦ головная боль,
♦ шум в ушах и голове,
♦ снижение остроты зрения,
♦ нарушение памяти и сна,
♦ раздражительность, нервозность и т.д.
Психологические:
♦ беспокойство, страх смерти,
♦ дефицит знаний о своем заболевании,
♦ недооценка своего состояния,
♦ недоверие медперсоналу,
♦ недостаточная адаптация к жизни.
Потенциальные:
♦ инвалидизация больного, ведущая к ограничению самоухода,
♦ гипертонический криз,
♦ острое нарушение мозгового кровообращения,
♦ инфаркт миокарда,
♦ сердечная недостаточность,
♦ почечная недостаточность,
♦ аритмии,
♦ нарушение зрения и др.
6. Сестринские вмешательства
— дать пациенту и его близким необходимую информацию о необходимости проведения первичной и вторичной профилактики;
— мотивировать пациента к формированию здорового образа жизни — отказа от курения; нормализации масса тела, регулярности и интенсивности физических нагрузок;
— мотивировать к пациенту к соблюдению регулярности и постоянства в приеме медикаментозной терапии;
— проводить контроль за правильностью измерением АД и проводимых медикаментозных и немедикаментозных мероприятиях при последующих визитах пациента;
— контроль за соблюдением диеты, водного и солевого режима;
— осуществлять контроль АД при визитах пациента;
— контролировать строгое выполнение пациентами назначений врача.
— контролировать внешний вид пациента и основные гемодинамические показатели (ЧСС, АД, ЧДД) с целью раннего выявления осложнений.
Особенность вторичной гипертонии — стойкое повышение диастолического давления. При приеме препаратов — систолическое снижается, диастолическое остается.
Патогенез первичной гипертонии.
В основе ГБ лежит повышение тонуса мелких артерий на периферии в результате действия факторов риска, которые приводят к усилению тонуса и силы сокращения сердца, что приводит к гипертрофии мышцы левого желудочка.
Клиника ГБ.
При гипертонии повышается и систолическое и диастолическое давление. В заболевании различают 3 периода:
1) Доброкачественная функциональная — это связано с тем, что при первой стадии под влиянием лечения и даже отдыха АД может стать нормальным. Отсутствуют органические изменения в органах-мишенях (сердце, сосуды). АД может быть повышено даже до высоких цифр. Основные проявления: эмоциональная лябильность, плохой сон, боли в сердце колющего характера.
2) Стадия органических изменений — характеризуется стойким повышением АД, т.к. в эту стадию происходят следующие изменения: из-за спазма сосудов ухудшается кровоток в почках (ишемия) -> это вызывает увеличенный выброс в кровь ренина -> увеличивается выброс ангиотензина. Гипертония становится необратимой. Клинически: постоянные головные боли, ухудшение зрения, шум в ушах, боли в сердце давящего/сжимающего характера. Причина: развитие в сосудах атеросклероза. Объективно: гипертрофия миокарда, расширение границ сердца.
3) Стадия осложнений — может привести к инфаркту сердца и мозга, кровоизлиянию в мозг, хронической сердечной недостаточности и поражению почек.
Принципы лечения.
В первую стадию болезни очень важно обучить пациента устранению факторов риска. Диета с ограничением острого, пряного и поваренной соли, а так же крепкий чай, кофе, шоколад. Нормализовать сон. Прогулки, плавание и т.д. Препараты назначаются с первую стадию (чаще бетта-адреноблокаторы). После снижения давления препарат отменить нельзя. Дозу уменьшают. АД ниже нормы не снижается. Применение препаратов длительное. Применяют седативные средства.
Во вторую стадию применяется не меньше двух препаратов разного действия.
В любой стадии болезни могут возникать гипертонические кризы.
Гипертонический криз — остро возникающее быстрое повышение АД, которое может привести к осложнениям.
Провоцирующие факторы:
— острое нервно-психическое перенапряжение
— уменьшение дозы или отмена гипотензивного препарата
— чрезмерное употребление алкоголя
— резкие изменения погоды
Клиника.
Различают гипертанический криз первого типа (гиперкинетический) и второго типа (гипокинетический).
1-ый тип — чаще у лиц молодого возраста с эмоциональной неустойчивостью. Давление повышается быстро в течение трех часов (иногда часа). Сопровожается резкой головной болью в затылочной областью, головокружением, ухудшением зрения, тошнотой и рвотой не приносящей облегчения. Больной выглядит возбужденным, геперимированно, тахикардия, боли в сердце давящего характера. В моче отмечается небольшая протеинурия, единичные эритроциты. Признак окончания криза — обильное мочеиспускание.
2-ой тип — чаще развивается у лиц пожилого возраста со 2-ой и 3-ей стадией заболевания. Причины те же. АД повышается не так быстро, иногда до 5 суток. Такое повышение опасно развитием осложнений в виде инсульта. Беспокоит больных слабость, постоянные головные боли до тошноты. Появляется онемение в конечностях (парестезия). Значительно ухудшается зрение и слух. Психологически — больные заторможены. Пульс может быть в норме, либо меньше нормы. Лицо одутловатое. Больные сонливы. В моче значительное повышение белка и эритроцитов.
Доврачебная помощь при гипертонических кризах.
— установить причину и по возможности ее устранить
— уложить больного с возвышенным изголовьем
— положить на постель клеенки
— приготовить все для помощи при рвоте
— обеспечить покой
— пищу не принимать
— через 3-е лицо вызвать врача
— снять ЭКГ (при возможности)
— контроль АД и пульса
— горчичники на затылок и икроножные мышцы
— ноги в горячую воду
По назначению врача:
— при брадикардии таблетка Нифедипин, Каптоприл (под язык)
— при тахикардии Анаприлин
— введение средств в/м (часто мочегонные) — Лазикс
АД не должно быть снижено быстро (за первые 2 часа на 25%). Если криз сопровождается болями в сердце то в/в капельно капают нитраты. При выраженном возбуждении вводят седативные средства (в/в Дроперидол, Фентанил, Седуксен). При кризах после оказания помощи — обязательная госпитализация.
Дата добавления: 2016-11-23; просмотров: 3524 | Нарушение авторских прав
Рекомендуемый контект:
Похожая информация:
Поиск на сайте:
Источник


