Ревматоидный артрит и гипертония
Согласно статистическим данным, лица с ревматоидным, подагрическим и некоторыми другими видами артритов в гораздо большей степени подвержены развитию артериальной гипертензии, чем здоровые люди. Повышенное давление, в свою очередь, существенно повышает риск инфарктов, инсультов и других серьезных заболеваний. Поэтому профилактика и лечение гипертонической болезни у больных с артритами на сегодняшний день столь актуальна.
Лицам, страдающим хроническим воспалением суставов, нужно регулярно контролировать свое артериальное давления, следя за тем, чтобы оно не превышало допустимую норму (140/90 мм.рт.ст.). Для этого необходимо не только выполнять рекомендации врача и принимать все назначенные лекарства, но и вести здоровый образ жизни при артритах. Сбалансированная диета, правильный режим и адекватная двигательная активность помогут избежать развития артериальной гипертензии, замедлить прогрессирование артрита и существенно облегчить самочувствие человека.
Повышенное давление
В последнее время проводилось немало исследований, в которых изучалось влияние хронического воспаления суставов на артериальное давление. На сегодняшний день установлено, что артериальная гипертензия у больных ревматоидным артритом встречается гораздо чаще, чем в общей популяции. Причем вероятность чрезмерного повышения давления напрямую зависит от активности патологического процесса в суставах. Следовательно, чем более тяжелая форма артрита у человека – тем выше вероятность развития у него артериальной гипертензии.
Наличие одновременно гипертонической болезни и деформирующего остеоартроза (остеоартрита) у людей преклонного возраста заметно ускоряет прогрессирование обоих заболеваний. Подобное сочетание очень часто приводит к нарушению кальциевого обмена и развитию остеопороза. Поэтому людям с гипертонией и остеоартритом показана заместительная терапия (препараты кальция).
Причины
Как известно, для лечения большинства артритов используются нестероидные противовоспалительные средства и кортикостероиды. При системном применении эти препараты несколько повышают артериальное давление. Длительное лечение указанными средствами может привести к развитию артериальной гипертензии.
Механизм действия ангиотензина-2.
Помимо этого, повышению давления у больных артритами способствуют регулярные боли и хроническое воспаление. Последнее приводит к нарушению нормального функционирования эндотелия сосудов, что способствует развитию атеросклероза. Поврежденный эндотелий имеет свойство синтезировать избыточное количество ангиотензина-2 – вещества, повышающего давление.
Ревматоидный артрит
Как правило, артериальная гипертензия развивается при длительном течении ревматоидного полиартрита. Хроническое воспаление и регулярный прием НПВС (Диклофекак, Ибупрофен, Индометацин) способствуют развитию этой патологии. Метотрексат (препарат, который широко используется в лечении ревматоидного артрита) снижает риск сердечно-сосудистой патологии.
Остеоартрит
Этим заболеванием страдают преимущественно люди пожилого возраста. У них чаще всего поражаются тазобедренные, коленные, локтевые и другие крупные суставы. Это, в свою очередь, приводит к ограничению двигательной активности. Человеку тяжело ходить, работать, выполнять привычные действия. Малоактивный образ жизни способствует развитию ишемической болезни сердца и гипертонической болезни. Поэтому люди с остеоартритом намного чаще страдают от сердечно-сосудистой патологии.
Ревматический артрит

Ревматизм – это системное воспалительное заболевание, при котором очень часто развивается ревматический кардит.
При остром ревматическом полиартрите давление может повышаться из-за сильной интоксикации. Однако более опасным для человека является воспалительное поражение сердечной мышцы. Это может привести к сердечной недостаточности, приобретенным порокам сердца и другим тяжелым осложнениям.
При подагре
Главной причиной гипертонии при этом заболевании является стойкая гиперурикемия – повышение уровня солей мочевой кислоты в крови. Согласно данным научных исследований, данный фактор приводит к повышению артериального давления почти у половины людей, страдающих этим заболеванием.
Причины гипертонии при подагре:
- повышение активности симпатической нервной и ренин-ангиотензиновой систем;
- гипертрофия сосудистой стенки и повышение сопротивления периферических сосудов;
- поражение почек (уратная нефропатия);
- инсулинорезистентность и повышение реабсорбции (обратного захвата) натрия, удерживающего жидкость в организме.
Профилактика гипертонии
Основным мероприятием в профилактике артериальной гипертензии является разумный прием лекарственных средств. Проводить лечение нужно под строгим контролем врача, а принимать любые фармпрепараты следует лишь с его разрешения. Среди нестероидных противовоспалительных средств предпочтение необходимо отдавать селективным ингибиторам ЦОГ-2 – они более безопасны и намного реже вызывают какие-то побочные эффекты. К этим препаратам относится Мелоксикам, Целекоксиб, Ксефокам.
Нужно запомнить, что своевременное лечение артрита может заметно снизить риск развития гипертонической болезни. Поэтому столь важны такие мероприятия, как соблюдение диеты при подагре, избежание переохлаждений при ревматоидном артрите и сильных физических нагрузок при остеоартрите.
Лечение
Для коррекции давления больным с артериальной гипертензией и артритом следует принимать препараты из группы антагонистов кальция или ингибиторов ангиотензинпревращающего фермента. К первым относится Амлодипин, Верапамил, Дилтиазем, Нифедипин. Наиболее известные ингибиторы АПФ – Эналаприл, Каптоприл, Лизиноприл. Начинать лечение перечисленными препаратами можно только после консультации со специалистом.
Для профилактики остеопороза людям с деформирующим остеоартритом нужно обеспечить поступление достаточного количества кальция в организм. Принимая препараты кальция, следует учесть риск развития мочекаменной болезни. Естественно, патология почек только усугубит течение гипертонической болезни и существенно ухудшит состояние человека. Поэтому предпочтение следует отдавать препаратам на основе цитрата или гидроксиаппатита кальция (Кальций D3 цитрат, Кальцимакс, Гидроксиаппатит кальция).

Кальций в организме необходим для поддержания структуры костей, нормальной работы нервной и сердечно-сосудистой систем.
Что касается диуретиков – при подагре принимать их категорически запрещено, поскольку эти препараты дополнительно повышают уровень мочевой кислоты в крови. Во всех остальных случаях их можно пить лишь с разрешения врача.
Замена пораженного остеоартритом сустава (тазобедренного, коленного) существенно снижает риск развития инфарктов и другой сердечно-сосудистой патологии. Это можно объяснить снижением потребности в нестероидных противовоспалительных препаратах, уменьшением болевого стресса и заметным повышением двигательной активности. Хирургическое вмешательство позволяет многим людям вернуться к нормальному образу жизни.
Источник
 Ревматоидный артрит (РА) – заболевание с доказанно высоким кардиоваскулярным риском. Основными причинами высокой смертности от сердечно-сосудистых осложнений (ССО) у таких больных являются ускоренное прогрессирование атеросклероза, развитие хронической сердечной недостаточности и внезапной сердечной смерти. Риск ишемической болезни сердца (ИБС) и инфаркта миокарда при РА выше в 2 раза, мозгового инсульта – в 1,9 раза, сердечной недостаточности – в 1,8 раза, чем в общей популяции, причем его резкое увеличение отмечается уже в дебюте заболевания. Повышение кардиоваскулярной летальности при РА обусловлено накоплением традиционных факторов риска (ТФР) сердечно-сосудистых заболеваний (ССЗ): артериальной гипертензии (АГ), дислипидемии, курения и т. д.; хроническим воспалением, аутоиммунными нарушениями, составляющими основу патогенеза этого заболевания; побочными эффектами противоревматической терапии и недостаточным вниманием к профилактике ССО со стороны врачей и пациентов. Поэтому разработка эффективных мер по снижению кардиоваскулярного риска у больных РА – актуальная задача современной медицины.
Ревматоидный артрит (РА) – заболевание с доказанно высоким кардиоваскулярным риском. Основными причинами высокой смертности от сердечно-сосудистых осложнений (ССО) у таких больных являются ускоренное прогрессирование атеросклероза, развитие хронической сердечной недостаточности и внезапной сердечной смерти. Риск ишемической болезни сердца (ИБС) и инфаркта миокарда при РА выше в 2 раза, мозгового инсульта – в 1,9 раза, сердечной недостаточности – в 1,8 раза, чем в общей популяции, причем его резкое увеличение отмечается уже в дебюте заболевания. Повышение кардиоваскулярной летальности при РА обусловлено накоплением традиционных факторов риска (ТФР) сердечно-сосудистых заболеваний (ССЗ): артериальной гипертензии (АГ), дислипидемии, курения и т. д.; хроническим воспалением, аутоиммунными нарушениями, составляющими основу патогенеза этого заболевания; побочными эффектами противоревматической терапии и недостаточным вниманием к профилактике ССО со стороны врачей и пациентов. Поэтому разработка эффективных мер по снижению кардиоваскулярного риска у больных РА – актуальная задача современной медицины.
Доказано, что АГ является важнейшим модифицируемым фактором риска не только в общей популяции, но и у больных РА. Наличие АГ в 3–6 раз увеличивает риск развития ССО при РА. Частота АГ при РА в среднем на 50% выше, чем в общей популяции. Отмечено раннее формирование изолированной систолической АГ, наиболее неблагоприятной в плане развития ССО. К возможным причинам повышения АД при РА относят наличие хронического воспаления и аутоиммунных нарушений, составляющих основу патогенеза заболевания, метаболические нарушения, гиподинамию, генетические факторы и использование противоревматических препаратов с потенциально гипертензивными эффектами. Диагностика АГ должна соответствовать рекомендациям Российского кардиологического общества (РКО). Важно учитывать, что проведение суточного мониторирования АД (СМАД) значительно улучшает диагностику АГ у больных РА. Так, по нашим данным, диагноз АГ на основании опроса, медицинской документации и измерения АД на двух руках был установлен у 20% больных ранним РА, тогда как с учетом результатов СМАД – у 64%. При этом у подавляющего большинства больных уже была АГ II стадии (с поражением органов-мишеней) или III стадии (с наличием ассоциированных клинических состояний: ИБС, инфаркт миокарда/мозговой инсульт в анамнезе). Такая катастрофическая разница между обычным осмотром больного и результатами СМАД может быть связана с особенностями суточного профиля АД при РА. К ним относят увеличение пульсового АД, рост вариабельности АД и повышение частоты таких прогностически неблагоприятных типов суточного профиля АД, как «нон-диппер» (АД не снижается в ночные часы) и «найт-пикер» (АД в ночные часы выше, чем днем), особенно на фоне высокой активности заболевания и лечения глюкокортикоидами (ГК), нестероидными противовоспалительными препаратами (НПВП).
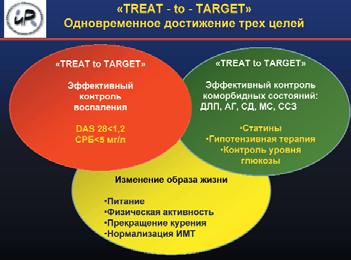
АГ в качестве единственного фактора риска встречается лишь у 7% больных РА. У подавляющего же большинства пациентов она выявляется в сочетании с другими факторами риска (дислипидемией, висцеральным ожирением, курением и др.), что повышает вероятность поражения органов-мишеней (атеросклероз, гипертрофия и ремоделирование миокарда левого желудочка), поэтому необходимо проводить одновременный скрининг всех ТФР ССЗ.
С одной стороны, эффективная противовоспалительная терапия занимает важное место в профилактике ССО и АГ, с другой – большинство препаратов, рутинно используемых для лечения РА, могут вызывать АГ или препятствовать ее эффективному контролю (НПВП, ГК, некоторые базисные противовоспалительные препараты). Использование лефлуномида при РА ассоциируется со снижением вероятности ССО, но риск их развития в 2 раза выше, чем при лечении метотрексатом. АГ, ассоциированная с лефлуномидом, выявляется у 2–10% больных РА. К механизмам повышения АД на фоне приема лефлуномида относят усугубление гиперсимпатикотонии и повышение влияния НПВП на почечный кровоток. Необходимо учитывать, что длительное (более 2 лет) применение даже низких доз ГК (4–6 мг) увеличивает риск развития АГ на 30%, более 5 лет – на 37%, а инфаркта миокарда – на 16%. Доказано 5-кратное возрастание риска ССО у больных, получающих ГК в дозе >7,5 мг/сут. Нужно сказать о генноинженерных биологических препаратах: все препараты этой группы могут вызывать инфузионные реакции в виде гипо- и гипертонии. Наши клинические наблюдения свидетельствуют о том, что в некоторых случаях повышение АД на фоне инфузий инфликсимаба, ритуксимаба и тоцилизумаба бывает очень выраженным, сопровождается ангинозными приступами и требует проведения интенсивной терапии.
Как обстоят дела с лечением АГ у больных РА? Процент больных РА, информированных о наличии у них АГ, получающих гипотензивную терапию и эффективно контролирующих АД, в 1,5 раза ниже, чем в общей популяции. Отсутствие эффективного контроля АГ при РА вдвойне печально, так как пациентов регулярно госпитализируют, они часто посещают ревматолога, т. е. имеют возможность следить за АД. Крайне важно, что АГ чаще не диагностируется у молодых больных РА, у которых как раз можно ожидать наибольшую пользу от ранней идентификации АГ и ее лечения. А эффективный контроль АД, как правило, отсутствует у пожилых больных, вероятно, в связи с наличием коморбидных состояний и низкой приверженностью лечению вследствие полипрагмазии.
 Согласно рекомендациям EULAR, лечение АГ при РА должно проводиться ревматологом, и только в сложных ситуациях (наличие хронической сердечной недостаточности, инфаркта миокарда и/или инсульта в анамнезе, сахарного диабета, хронической почечной недостаточности) показана консультация кардиолога. При ССЗ тактика ведения аналогична таковой у пациентов без ревматического заболевания. Если у больного РА нет доказанных ССЗ, то необходимо оценить суммарный кардиоваскулярный риск по шкале SCORE. По рекомендациям EULAR, при использовании шкалы SCORE у больных РА определяют соотношение уровня холестерина (ХС) и ХС липопротеинов высокой плотности. Модели подсчета должны быть адаптированы для больных РА: риск увеличивается в 1,5 раза при наличии 2 из 3 перечисленных факторов: длительность заболевания более 10 лет; ревматоидный фактор/антитела к антицитруллинированному пептиду – позитивность; наличие внесуставных проявлений (www.scardio.org). К сожалению, шкалы, основанные на учете ТФР, даже при введении поправочного коэффициента, не всегда позволяют объективно оценить кардиоваскулярный риск у больных РА. Поэтому систему стратификации риска ССО по шкале SCORE целесообразно использовать как предварительную с последующим уточнением величины риска после проведения дополнительного обследования (оценка поражения органов-мишеней).
Согласно рекомендациям EULAR, лечение АГ при РА должно проводиться ревматологом, и только в сложных ситуациях (наличие хронической сердечной недостаточности, инфаркта миокарда и/или инсульта в анамнезе, сахарного диабета, хронической почечной недостаточности) показана консультация кардиолога. При ССЗ тактика ведения аналогична таковой у пациентов без ревматического заболевания. Если у больного РА нет доказанных ССЗ, то необходимо оценить суммарный кардиоваскулярный риск по шкале SCORE. По рекомендациям EULAR, при использовании шкалы SCORE у больных РА определяют соотношение уровня холестерина (ХС) и ХС липопротеинов высокой плотности. Модели подсчета должны быть адаптированы для больных РА: риск увеличивается в 1,5 раза при наличии 2 из 3 перечисленных факторов: длительность заболевания более 10 лет; ревматоидный фактор/антитела к антицитруллинированному пептиду – позитивность; наличие внесуставных проявлений (www.scardio.org). К сожалению, шкалы, основанные на учете ТФР, даже при введении поправочного коэффициента, не всегда позволяют объективно оценить кардиоваскулярный риск у больных РА. Поэтому систему стратификации риска ССО по шкале SCORE целесообразно использовать как предварительную с последующим уточнением величины риска после проведения дополнительного обследования (оценка поражения органов-мишеней).
Основная цель лечения больных АГ – максимальное снижение риска развития ССО и смерти от них. Для этого требуется снижение АД до целевого уровня, коррекция всех модифицируемых факторов риска (курение, дислипидемия, гипергликемия, ожирение), предупреждение, замедление темпа прогрессирования и/или уменьшение поражения органов-мишеней, лечение ассоциированных и сопутствующих заболеваний (ИБС, сахарный диабет).
При необходимости коррекции АД у больного РА на первом месте, как и в общей популяции, стоят немедикаментозные меры профилактики, которые включают отказ от курения; нормализацию массы тела (поддержание индекса массы тела на уровне 20–23 кг/м2, объема талии <80 см для женщин и <94 см для мужчин); увеличение физической активности; изменение режима питания. Немедикаментозная профилактика способствует также более эффективному контролю воспалительной активности при РА.
 Коррекция АГ с достижением целевого уровня АД должна проводиться согласно рекомендациям РКО. Но, учитывая высокий риск развития ССО при РА, целесообразно раннее назначение гипотензивной терапии. Как известно, основная польза гипотензивной терапии – снижение АД, независимо от класса используемых препаратов. Согласно рекомендациям EULAR, ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты рецепторов ангиотензина II (АРА) являются препаратами первой линии для лечения АГ при РА. Помимо эффективности при лечении АГ, хронической сердечной недостаточности и почечной патологии, иАПФ и АРА способны замедлять прогрессирование атеросклероза, оказывать противовоспалительное действие, уменьшать гиперсимпатикотонию. АРА повышают чувствительность периферических тканей к инсулину. Но в настоящее время получены данные о наличии плеотропных эффектов и у других классов гипотензивных препаратов. Так, β-адреноблокаторы (БАБ) 3-го поколения не только уменьшают гиперсимпатикотонию, но и улучшают эндотелиальную функцию, снижают перекисное окисление липидов, уровень общего ХС, триглицеридов и глюкозы. Но следует помнить о снижении гипотензивного эффекта БАБ, иАПФ и АРА на фоне одновременного приема с НПВП. Антагонисты кальция также занимают важное место в лечении АГ у больных РА. Они метаболически нейтральны, что позволяет назначать их при метаболическом синдроме и/или сахарном диабете, способствуют уменьшению симптомов при болезни/синдроме Рейно и не взаимодействуют с НПВП.
Коррекция АГ с достижением целевого уровня АД должна проводиться согласно рекомендациям РКО. Но, учитывая высокий риск развития ССО при РА, целесообразно раннее назначение гипотензивной терапии. Как известно, основная польза гипотензивной терапии – снижение АД, независимо от класса используемых препаратов. Согласно рекомендациям EULAR, ингибиторы ангиотензинпревращающего фермента (иАПФ) и антагонисты рецепторов ангиотензина II (АРА) являются препаратами первой линии для лечения АГ при РА. Помимо эффективности при лечении АГ, хронической сердечной недостаточности и почечной патологии, иАПФ и АРА способны замедлять прогрессирование атеросклероза, оказывать противовоспалительное действие, уменьшать гиперсимпатикотонию. АРА повышают чувствительность периферических тканей к инсулину. Но в настоящее время получены данные о наличии плеотропных эффектов и у других классов гипотензивных препаратов. Так, β-адреноблокаторы (БАБ) 3-го поколения не только уменьшают гиперсимпатикотонию, но и улучшают эндотелиальную функцию, снижают перекисное окисление липидов, уровень общего ХС, триглицеридов и глюкозы. Но следует помнить о снижении гипотензивного эффекта БАБ, иАПФ и АРА на фоне одновременного приема с НПВП. Антагонисты кальция также занимают важное место в лечении АГ у больных РА. Они метаболически нейтральны, что позволяет назначать их при метаболическом синдроме и/или сахарном диабете, способствуют уменьшению симптомов при болезни/синдроме Рейно и не взаимодействуют с НПВП.
Таким образом, диагностика АГ должна осуществляться согласно рекомендациям РКО. У пациентов с РА, имеющих ≥2 ТФР ССЗ, высокую активность заболевания, длительность РА более 5 лет, принимающих НПВП, ГК, лефлуномид, необходимо более углубленное обследование, направленное на выявление субклинических признаков поражения сердечно-сосудистой системы. Ведение пациента с РА и АГ должно включать устранение возможных причин повышения АД (НПВП, ГК, лефлуномид), рекомендации по изменению образа жизни, решение вопроса о необходимости назначения гипотензивной терапии, статинов и антиагрегантов согласно стратификации риска ССО. Если необходим одновременный прием аспирина и НПВП, следует минимизировать их дозу, использовать ингибиторы протонной помпы. Необходимо динамическое наблюдение за пациентами с РА и АГ. Рекомендуется систематический контроль АД при каждом обращении к ревматологу (не реже 1 раза в 6 мес). При развитии АГ проводят ежемесячный контроль АД до достижения целевых значений. При назначении терапии НПВП или ГК важен ежемесячный контроль АД в течение первых 6 мес, по возможности нужно минимизировать дозу и длительность приема как ГК, так и НПВП. При каждом визите к ревматологу, независимо от наличия у пациента АГ, необходим пересмотр антиревматических препаратов, обладающих потенциальными гипертензивными эффектами.
РА, как и сахарный диабет, относят к заболеваниям с доказанно высоким кардиоваскулярным риском. Если при сахарном диабете стратегия агрессивного скрининга и лечения ССЗ привела к значительному снижению ССО, то при РА решению данной проблемы не уделяется должного внимания. Высокая частота АГ при РА требует проведения агрессивного скрининга и тщательного контроля АД с более низким порогом назначения гипотензивной терапии.
Д.м.н. Д.С. Новикова, старший научный сотрудник лаборатории функциональной и ультразвуковой диагностики,
д.м.н. Т.В. Попкова, руководитель лаборатории системных ревматических заболеваний с группой гемореологических нарушений
ФГБУ «НИИР им. В.А. Насоновой» РАМН
Источник
Артериальное давление и вариабельность сердечного ритма у больных ревматоидным артритом и артериальной гипертонией при лечении Ксефокамом
Ревматоидный артрит поражает людей самого разного возраста, но чаще всего тех, кому за 30. Женщин среди болеющих примерно в 5 раз больше, чем мужчин. В целом же, по данным исследователей, ревматоидным артритом страдают 1-2% населения земного шара.
До настоящего времени причины заболевания до конца не изучены. Однако выявлено, что существует наследственная предрасположенность к этой болезни: члены семьи больного имеют больший шанс заболеть этой болезнью, нежели другие.
Факторы риска
Почти у половины больных возникновению ревматоидного артрита предшествовало острое респираторное заболевание (ОРЗ), грипп, ангина или обострение хронических инфекционных заболеваний. Достаточно часто заболевание развивается как продолжение реактивного или инфекционного артрита.
ываыаываы
Стресс, сильное переохлаждение — перечисленные факторы ведут к снижению иммунных сил и возникновению аллергических реакций. В результате реактивность может оказаться нарушенной таким образом, что организм начинает производить антитела, атакующие его же собственные суставы и ткани.
При ревматоидном артрите первично поражается синовиальная оболочка суставов (оболочка, выстилающая поверхность суставов), в которой протекают процессы воспаления. При этом синовиальные клетки активно размножаются, образуя агрессивную ткань — паннус, которая в процессе роста разрушает костную, хрящевую ткани и связки, что приводит к разрушениям и деформациям суставов.
Клинические проявления ревматоидного артрита
Начало ревматоидного артрита обычно или подострое 20%-ное, или постепенное 70%-ное с болевым синдромом, отечностью и скованностью суставов по утрам. К середине дня болезненность ослабевает, движения становятся более сводными.
Количество пораженных суставов увеличивается на протяжении нескольких недель или месяцев. Лишь у 10% больных дебют ревматоидного артрита острый. Для ранней стадии болезни особенно характерно поражение мелких суставов кистей и стоп.
Крупные суставы обычно вовлекаются в процесс позднее. Обычно при ревматоидном артрите, кроме поражения суставов, наблюдаются и другие проявления заболевания; в сыворотке крови обнаруживается повышенный уровень ревматоидного фактора — белка, который вырабатывается перед воспалением.
У 20-35% больных, обычно имеющих ревматоидный фактор в сыворотке крови, с тяжелым течением заболевания встречаются ревматоидные узелки (подкожные узелки). Типичная локализация узелков — локтевой сустав и разгибательная поверхность предплечья.
Течение заболевания волнообразное: периоды ухудшения самочувствия больного сменяются периодами спонтанных улучшений. После стресса, простуды или переохлаждения состояние больного, как правило, ухудшается, развивается так называемая активная фаза болезни.
Со временем к поражению суставов прибавляются различные нарушения деятельности внутренних органов. Избежать обострений поможет не только непрерывное лечение, но и меры предосторожности. Сырость, холод, сквозняки, резкая перемена погоды и смена климата провоцируют болезнь.
Лечение ревматоидного артрита
При наличии инфекции или при подозрении на нее (туберкулез, иерсиниоз и т. п.) необходима терапия соответствующим антибактериальным препаратом. При отсутствии ярких внесуставных проявлений, например не наблюдается лихорадки или полиневропатии, лечение суставного синдрома начинают с подбора нестероидных противовоспалительных препаратов — индаметацина, ортофена, напроксена, реже — ибупрофена. Их применяют длительно (не курсами), годами.
Одновременно в наиболее воспаленные суставы вводят кортикостероидные препараты — гидрокортизон, метипред, кеналог. Иммунокомплексная природа болезни указывает на эффективность проведения курсов плазмофереза (современные методы очистки плазмы крови), в большинстве случаев дающих ярко выраженный эффект.
Нестойкость результатов указанной выше терапии является показанием к присоединению так называемых базисных средств. Они воздействуют на почву, порождающую болезнь, ее базис. Применяются эти препараты с прицелом на будущее, в расчете на их способность влиять на причины болезни и прерывать ее развитие.
Но следует помнить, что в отличие от гормонов и нестероидных противовоспалительных препаратов базисные препараты не дают сиюминутного положительного эффекта, то есть они не устраняют симптомы болезни в первые дни и недели применения лекарств.
Как правило, базисные препараты начинают действовать спустя месяц. В этом, как считается, их существенный недостаток. Применение базисных средств лечения ревматоидного артрита должно проводиться под постоянным контролем врача, знающего все аспекты действия этих препаратов.
В настоящее время в качестве базисной терапии используют препараты пяти групп: соли золота (кризанол, ауранофин); D-пеницилламин (купренил); антимикробный препарат сульфасалазин; иммунодепрессанты — метотрексант, азатиоприн, циклофосфан, хлорбутин, лейкеран; антималярийные средства — далагил, плаквенил.
При ревматоидном артрите назначают далеко не безобидные препараты. Особенно серьезно надо относиться к гормональным средствам. Любое самовольное изменение дозы или отмена препарата неизбежно ведут к обострению заболевания.
Имейте в виду, что гормоны вызывают осложнения: сахарный диабет, язву желудка, непропорциональное ожирение. Да и другие препараты — салицилаты, цитостатики, D-пеницилламин — могут вызвать боли в желудке, поносы, аллергию, изменение состава крови.
Трудно сказать, от чего больше страдают органы пищеварения — от ревматоида или от лекарств, которыми его лечат. При появлении болей в животе, тошноты и рвоты сделайте гастроскопию — возможна язва желудка. А защитить желудок от разъедающего действия лекарств помогут препараты типа альмагеля.
Но не надо воспринимать побочное действие лекарств как что-то неизбежное. Препаратов очень много, поэтому врач всегда найдет замену. Большое значение в ослаблении натиска ревматоидного артрита имеет лечебная физкультура, которая поддерживает максимальную подвижность суставов и сохранение мышечной массы.
Диагноз установлен. Что дальше?
Если вам врач уже поставил диагноз (не спешите себе ставить диагноз без врача — вы можете загубить здоровье при неправильном лечении!), то главная задача — затормозить развитие артрита и не стать беспомощным инвалидом.
Прежде всего, встаньте на диспансерный учет к специалисту по болезням суставов. Ревматолог есть не в каждой поликлинике, но в районной — обязательно. Не тратьте время на поиски суперврача (а уж суперцелителя — тем более, это опасно для вашего здоровья).
Уже известно из вековой практики, что с хроническим заболеванием лучше лечиться у одного доктора, который за долгие годы досконально изучит все тонкости вашей болезни и сразу заметит любые изменения к худшему.
Посещайте врача не реже одного раза в месяц. Поскольку ревматоидный артрит протекает с обострениями, которые медики называют активными фазами, вам надо научиться распознавать видимые признаки активности ревматоидного артрита.
Это сделать нетрудно. — Приучите себя измерять температуру два раза в день — утром и вечером. Повышение температуры и связанные с ней слабость и недомогание свидетельствуют об активности процесса. — Осматривайте и ощупывайте суставы.
Поскольку температура может повышаться при любом воспалительном заболевании, то припухлость и боль в суставах говорят об активности ревматоидного артрита. Пощупав сустав, можно заметить, что кожа над ним горячая.
Не забывайте, что болеть могут не только ранее пораженные суставы, но и новые. — При первых признаках воспаления обращайтесь к врачу. Если анализы подтвердят активность болезни, то обязательно соглашайтесь на лечение в стационаре.
В домашних условиях с обострением не справиться. Понадобится не только полное обследование, но и подбор лекарств, и корректировка их дозы, и комплекс лечебных процедур. Все это возможно только в больнице.
— После ликвидации обострения полезно провести курс санаторного лечения. Долечиваться лучше в санаториях Евпатории, Мацесты, Одессы и Пятигорска. Получить бесплатную или льготную путевку, а заодно оформить санаторно-курортную карту можно у своего ревматолога.
Если воспаление суставов нельзя не заметить, то изменения во внутренних органах долго не дают о себе знать: очень часто они протекают под маской других заболеваний. Часто происходит ревматоидное поражение легких, сердца, печени, почек, сосудов и кишечника.
Почти у половины больных ревматоидным артритом поражаются легкие. «Первыми ласточками» бывают кашель и одышка, появляющиеся одновременно с воспалением суставов. Важно вовремя обратить на них внимание и посетить врача. Для выявления запущенных изменений легких надо сделать рентген.
Почти всегда при ревматоидном артрите снижается уровень гемоглобина в крови. Поэтому следите за кожей — ее бледность указывает на анемию. А слабость и головокружение говорят, что анемия резко выражена.
Но истинный уровень гемоглобина можно выяснить только с помощью анализов. Не стесняйтесь брать направление на анализ крови и делайте его хотя бы раз в два месяца. Всегда храните предыдущий результат, чтобы врач мог сделать выводы на основании сравнения.
Заболевание принимает тяжелый характер при поражении почек. Собирайте мочу в прозрачную баночку и рассматривайте содержимое на свету. Мутная моча может свидетельствовать о наличии в ней белка, а красная — крови.
И то и другое плохо. Но даже если моча на вид нормальная, периодически сдавайте ее на анализ — большинство изменений не видны глазом. И следите за отеками: появляющиеся с утра мешки под глазами свидетельствуют о нарушении работы почек.
Об этом же говорит и стойкое повышение артериального давления. Болезнь поражает также глаза, кожу, сосуды и нервы. Не пренебрегайте диспансерными осмотрами, регулярно консультируйтесь у специалистов, не дожидайтесь появления явных признаков ревматоидного артрита.
Физиотерапия при ревматоидном артрите: показания и противопоказания
Ревматоидный артрит – довольно распространённая патология. В основном страдают от нее женщины. Статистика свидетельствует, что на 1 больного мужчину приходится 4 женщины с артритом ревматоидного характера.
Данное заболевание характеризуется хроническим течением и неуклонным прогрессированием. Протекает болезнь с периодами обострения и ремиссии. Лечение, направленное на продление периода ремиссии, может быть как медикаментозным, так и физиотерапевтическим. Физиотерапия при ревматоидном артрите, а также противопоказания к ней будет рассмотрена ниже.
Артрит ревматоидного характера может развиться у человека любой возрастной категории. Причины данной патологии на данный момент неизвестны. Полагают, что причинами возникновения болезни может быть наличие вируса Эпштейна-Барра. Также большую роль играет наследственность.
Заболевание характеризуется поражением соединительной ткани собственными антителами. Следствием этого является отечность в области суставов, скованность движений после состояния покоя, утомляемость. Известно, что в некоторых случаях болезнь долго может никак не проявляться.
При наличии симптомов заболевания его необходимо немедленно лечить. В противном случае наступает полная потеря трудоспособности, иногда приводящая к инвалидности.
Лечение осуществляется медикаментозными методами (хондропротекторы, глюкокортикостероиды, НПВС), оперативными методами (при полностью разрушенном суставе). Помимо этого, необходимо соблюдать диету, ограничить потребление белковой пищи.
Источник

