Пульс при артериальной гипертонии


Кардиолог
Высшее образование:
Кардиолог
Саратовский государственный медицинский университет им. В.И. Разумовского (СГМУ, СМИ)
Уровень образования — Специалист
1990-1996
Дополнительное образование:
«Неотложная кардиология»
1990 — Рязанский медицинский институт имени академика И.П. Павлова
Контакты: popova@cardioplanet.ru
Редкий пульс при артериальной гипертензии является одной из проблем отклонений от признанных клинической медициной нормативов давления. Совсем недавно это было прерогативой людей старше среднего возраста, когда гипертония сопровождала многочисленные симптоматические патологии. На сегодня определены и описаны десятки заболеваний, которые приводят к дисфункции кровотока или являются ее следствием у пациентов в наиболее продуктивном возрасте.

Нюансы гипертензии
Патологическое состояние характеризуется двумя типами нарушений пульса на фоне гипертонии – учащенным и сниженным ритмом. Особенности процесса состоят в том, что усиленный ритм и высокая частота пульса являются естественным явлением при артериальной гипертензии. Более серьезной задачей является сочетание высокого давления – выше 140/90 мм. рт. ст. и редкого пульса – ниже 50 ударов в минуту. Пульсовая брадикардия в данной концепции представляет особую сложность. Она подтверждает атипичное течение процесса гипертензии, но подобное состояние диагностируется достаточно редко. Итак, о пульсе.
Что такое пульс и чем его важность для диагностики? Вопрос задают многие пациенты, когда у врача они узнают, что контроль над ним также важен, как и систематические измерения АД. Пульсом называется ритмическое, толчкообразное колебание сосудистой стенки, возникающее как следствие выброса порции крови из сердца в артериальное русло. Еще в далекие века медицина Египта, Индии, Греции, арабского Востока придавала огромное значение исследованию пульса как основе диагностики различных патологических и физиологических состояний. Научная база под изучение данного вопроса была подведена Уильямом Гарвеем после выдающегося открытия системы кровообращения.
В наши дни, даже на фоне огромного арсенала исследовательских методик изучение своеобразия пульса в различных ситуациях не теряет своей актуальности.

Кардиологическая этиология
Дисбаланс пульса и давления в большинстве случаев связывают с расстройствами сердца и сосудов, когда распространение природного электрического импульса происходит неравномерно. Причин тому множество. Наиболее серьезно влияют следующие болезненные состояния кардиологического направления, также проявляющиеся повышенным давлением:
- Выраженное расстройство деятельности синусового узла, блокада нервных пучков Гиса;
- Развитие кардиосклероза, ослабление миокарда, врожденные нарушения анатомии сердца, пороки предсердий и коронарных сосудов;
- Воспалительные процессы мышцы сердца – эндокардиты и миокардиты;
- Врожденная или приобретенная вегето-сосудистая дистония.
Симптоматическая этиология
Помимо этого, брадикардия и гипертензия синхронно может появиться на фоне симптоматических патологий. Это следствия заболеваний эндокринной системы, гормональных расстройств, нарушений щитовидной железы, ожирения, обменного дисбаланса, излишнего веса, нервных и физических перегрузок, следование неправильным диетам. Достаточно часто сочетание редкого пульса и высокого давления наблюдает в сфере профессионального спорта, где наблюдается значительное превышение нагрузок. К подобному явлению приводит бессистемное применение сильнодействующих медикаментов, различные вегетативные сбои.

Сочетание слабого пульса при выраженной артериальной гипертензии нередко присуще гипертоникам с «большим стажем» в преклонном возрасте, что в конечном итоге может привести к ишемическим инсультам, инфаркту миокарда, остановке сердца. У некоторых людей подобное сочетание встречается при смене климата, стрессах и психоэмоциональной перегрузке. В любом случае требуется всестороннее обследование
Исследование пульса
Чтобы адекватно оценить глубину патологического процесса и принять правильное решение относительно устранения редких сердечных сокращений, необходим визит к кардиологу. Лечащий доктор фиксирует субъективные жалобы пациентов в виде гиперемии, одышки, тошноты, пульсирующих головных болей, сильной слабости. Брадикардия на фоне гипертензии сопровождается головокружением, шумом в ушах, приливами жара, холодным потом, состоянием близким к обмороку, потерей сознания.
- Классическая методика исследования пульса состоит в прощупывании артериального русла в определенных местах, где анатомически они наиболее доступны для пальпации. Задачей этого метода является определение частоты, ритма, наполнения, напряжения и скорости пульса. Чаще всего проводится пальпация лучевой артерии кисти, где пульсация определяется лучше всего. В определенных ситуациях, когда лучевая точка пульса недоступна, исследование сердцебиения проводят на сонной, бедренной, височной артериях.
- Современная наука предлагает графическую регистрацию состояния пульса. Наиболее часто назначают прохождение ЭКГ, синхронно поводится мониторинг колебаний давления, а также специфические приемы исследования сосудов. Результаты холтеровского исследования, эхокардиографии, велоэргометрии в сочетании с клиническими анализами крови позволяют составить полную исчерпывающую картину состояния организма и разработать уникальную для каждого пациента тактику терапии.
Назначение самых подходящих в каждом случае средств для устранения медленного пульса в присутствии значительного давлении проводит исключительно специалист при постоянном мониторинге общего состояния. Это связано с тем, что любой препарат, самый простой и совершенно безвредный на первый взгляд, способен приводить к резкому изменению напряжения в сосудистом русле при гипертонии. Схема терапии формируется исключительно индивидуально, на основе анализа всех факторов. И никакого самолечения.
Источник
Гипертоникам очень важно постоянно контролировать не только показатели давления, но и работу сердечно-сосудистой системы в целом. Пульс при гипертонии отклоняется от нормального значения из-за затруднения тока крови вследствие уменьшения просвета в сосудах. Высокое давление у 85 процентов людей сопровождается ускоренным сердцебиением, а у остальных частота сердечных сокращений, наоборот, уменьшается.
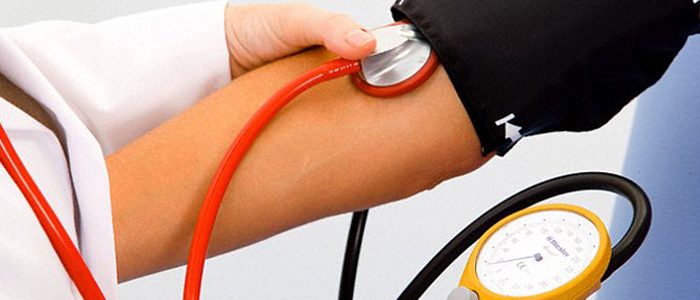
Как измерить давление и пульс?
Существует три вида аппаратов для определения артериального давления:
- Механические, в которых манжета накладывается на плечо, а воздух нагнетается с помощью резиновой груши. Этот метод предполагает выслушивание тонов сердца, что представляет определенные сложности для людей со сниженным слухом. Результат измерения отображается на манометре.
- Автоматические, отличающиеся простотой в использовании. В зависимости от модели местом фиксации манжеты может быть плечо, запястье или палец. Этот вид тонометров предназначен для самостоятельного измерения давления. Дополнительным преимуществом аппаратов является наличие индикаторов пульса.
- Полуавтоматические, являющиеся гибридом двух предыдущих видов. Как и автоматическими, ими можно пользоваться самостоятельно. Разница только в отсутствии автоматической подачи воздуха. Полуавтоматические тонометры оснащены грушей.
Частоту сердечных сокращений (ЧСС) определяют по числу пульсовых толчков в минуту. Время засекают с помощью секундомера. Удары сердца считают за 30 секунд, результат умножают на 2. Удобнее всего проводить подсчет толчков на запястье. Подушечки указательного, среднего и безымянного пальцев прижимают к лучевой артерии, а большой при этом охватывает руку с локтевой стороны, выполняя роль опоры.
Вернуться к оглавлению
Нормы показателей
Какое давление считается нормальным?
 Если у ребенка значения такого показателя нормальные, то для более старших людей они могут быть низкими.
Если у ребенка значения такого показателя нормальные, то для более старших людей они могут быть низкими.
В разном возрасте показатели давления отличаются. Нормальное для ребенка АД, для человека средних лет будет низким. Так, у детей от рождения до 9 лет минимальный допустимый показатель артериального давления растет от 60/40 до 100/60 мм рт. ст. У взрослого человека даже самая высокая из этих цифр будет плохо отражаться на самочувствии.
Вернуться к оглавлению
Оптимальная частота пульса
Диапазон нормы частоты сердечных сокращений также колеблется в зависимости от возраста. Быстрее всего сокращается сердце у новорожденных, в минуту оно делает от 120 до 140 ударов. У 30-летнего человека этот показатель в два раза меньше. С возрастом частота пульса увеличивается, что и показано в таблице:
| Возраст | Норма АД, мм рт. ст. | Частота пульса, удары |
|---|---|---|
| 18—29 | 120/75—126/79 | 60—70 |
| 30—39 | 127/80—129/81 | 70—75 |
| 40—49 | 135/83—137/84 | 75—80 |
| 50—59 | 142/85—144/85 | 80—83 |
| 60—69 | 145/82—149/85 | 83—85 |
| 70—79 | 147/82—157/83 | 85—90 |
| 80 и старше | 145/78—150/89 | 90 |
Вернуться к оглавлению
Какой пульс у гипертоников?
 Если у больного сердце сокращается реже, чем это допустимо, то ему нужно насторожиться.
Если у больного сердце сокращается реже, чем это допустимо, то ему нужно насторожиться.
Гипертонии соответствуют два типа нарушений пульса — учащение и снижение ритма. Высокая ЧСС при гипертонии явление естественное. А вот сокращение сердечной мышцы менее 50 раз в минуту, в сочетании с повышенным давлением считается атипичным состоянием. Низкий пульс, сопровождающийся скачком АД, требует обращения к врачу. При частом повторении такая ситуация приводит к кислородному голоданию органов и тканей и может иметь очень серьезные последствия.
Вернуться к оглавлению
Низкий пульс у гипертоников: симптомы и причины
Такое состояние приводит к многочисленным нарушениям в работе организма. Брадикардия в начале своего появления может не беспокоить пациента. Но при частых ее появлениях наблюдаются такие симптомы:
- сильное головокружение;
- головная боль;
- слабость и быстрая утомляемость;
- тошнота, иногда рвота;
- обмороки.
 У людей с ожирением такие патологии часто развиваются одновременно.
У людей с ожирением такие патологии часто развиваются одновременно.
Синхронное появление брадикардии и гипертензии проявляется на фоне различных заболеваний эндокринной и гормональной систем, ожирения, нервных стрессов и чрезмерных физических нагрузок. К наиболее распространенным причинам дисбаланса показателей работы сердечно-сосудистой системы кардиологической этиологии относятся следующие патологические изменения:
- кардиосклероз;
- пороки сердца и предсердий;
- анатомические нарушения коронарных сосудов;
- блокада Гиса (блокировка нервных пучков);
- эндокардит;
- миокардит;
- вегетососудистая дистония.
Низкая частота сердцебиения бывает и у абсолютно здоровых людей сразу после сна. Такое состояние не является патологией. Также не должно вызывать опасений и снижение пульса у людей, которые регулярно занимаются спортом.
Вернуться к оглавлению
Почему повышается пульс?
 При почечной недостаточности ЧСУ может быть выше нормы.
При почечной недостаточности ЧСУ может быть выше нормы.
Повышение частоты сердечных ударов при гипертоническом кризе связано с такими хроническими заболеваниями:
- почечная недостаточность;
- сахарный диабет;
- нарушение работы щитовидной железы;
- болезни органов дыхания.
К непатологическим случаям, приводящим к увеличению ритма сердца, относятся:
- стресс;
- перенапряжение;
- переедание;
- нарушение режима сна;
- употребление алкоголя, кофеинсодержащих напитков;
- курение.
Вернуться к оглавлению
Как нормализовать ЧСС и АД?
Гипертония и отклонение пульса от нормальных показателей требуют систематического лечения. Врач проводит назначение подходящих препаратов при постоянном контроле состояния пациента. Очень важно принимать назначенные лекарства вовремя и не нарушать дозировку. При невысоких отклонениях помогают нормализовать состояние народные методы: горчичники, наложенные на пятки, теплый сладкий чай, уксусный компресс на лоб. Профилактикой заболевания является ведение здорового образа жизни, отсутствие вредных привычек, регулярные занятия спортом.
Источник
А)
Частота
(количество пульсовых подъемов в минуту.
В
норме:
60-80/мин; у женщин и детей – чаще; на вдохе
чаще, на выдохе реже. Определение частоты
пульса студент производит на одной из
лучевых артерий подсчитывая число
пульсовых колебаний (волн) в минуту.
Частый
пульс (р.
frequens) при тахикардии, сердечной
недостаточности,
при
АД(кровотечения,
шок,
температуры, интоксикации); тиреотоксикоз,
пороках сердца.
Редкий
пульс (р.
rarus) при брадикардии, микседеме, отравлении,
уремии, желтухе, ОНМК, аортальном стенозе.
Б)
Ритм
(отражение сокращений левого желудочка)
В норме пульсовые волны следуют друг
за дружкой через равные промежутки
времени, p.Regularis (регулярный пульс). Если
пульсовые волны следуют одна за другой
через неравные промежутки времени, то
говорят о p.Irregularis (нерегулярный пульс).
В
патологии встречается :
-p.
irregularis: — (нерегулярный) :при экстрасистолиях,
мерцательной
аритмии,
блокадах, пароксизмальных тахикардиях,
неправильные
форме
трепетания;
-p.
Alternans;
-p.intemittens:
попеременный, перемежающийся пульс;
-p.
paradoxus (после вдоха слабый или исчезает
опухоль средостения, перикардит, спайки,
трепетание предсердий.
В)
Наполнение:
Сдавливая иотпуская
артерию студент определяет ее наполнение
кровью;
В
патологии встречается:
-полный
пульс (p. plenus)
при артериальной гипертонии;
-пустой
пульс (p. vacuus)
при кровопотерях, шоке;
-высокий
пульс (p. altus)
при артериальной гипертонии, и при
аортальной недостаточности.
Д)
Напряжение
(слабое, среднее, сильное). Сдавливая и
отпуская артерию, студент обращает
внимание на то усилие, с которым удается
пережать артерию и прекратить в ней
пульсацию. В норме это усилие небольшое-
p.Mollis.
В
патологии встречается:
-твердый
(p. durus)
при гипертонической болезни;
-мягкий
(p. mollis)
при гипотонии.
Е)
Величина
(наполнение + напряжение): Ощупывая пульс
студент обращает внимание на высоту
или амплитуду колебаний пульсовых волн.
В норме пульсовые волны средней величины
(амплитуды).
В
патологии встречается:
-большой пульс (p.
Magnus, p. altus)
при высоких волнах
наблюдается при
гипертонической болезни;
-малый пульс (p.
parvus)
при кровопотере, шоке;
-нитевидный (p.
filiformis)
при кровопотере, шоке.
Ж)
Cкорость
(форма) — Ощупывая пульс студент должен
оценить скорость подъема и продолжительность
пульсовой волны, которые зависят от:
а) степени расширения
капилляров;
б) артериального
давления;
в)
ритма;
г)
пульсовой волны.
В норме пульсовая
волна имеет не крутой подъем и спуск
при средней продолжительности.
В
патологии выделяют:
Скорый
пульс
(p.celer)
при психогенном возбуждении, при
гипертиреозе, при недостаточности
аортальног клапана;
Медленный
пульс (p.
tardus)
при стенозе устья аорты;
Дикротический
пульс (p. dicroticus)
при лихорадке и инфекциях, при
снижении
тонуса сосудов;
Анакротический
пульс
(p.anacroticus)
при артериальной гипертонии.
Типичные места
аускультации артериальных сосудов
показаны кружочком на рис. 3.
Выявление
систолического шума (не сдавливая
артерию стетоскопом)
над
артерией указывает на ее сужение.
При
определении систолического шума над
сонной артерией или подключичной
артерией требуется аускультация точки
выслушивания аорты, так как шум может
быть проводным с устья алрты..
При
недостаточности клапанов аорты над
бедренной артерией может отмечаться
двойной тон Траубе (резкий перипад
давления в систолу и диастолу) или
двойной шум Дюрозье при сдавлении
артерии стетоскопом (стенотический шум
в систолу и возможно шум ретроградного
тока крови в диастолу)
При
стенозе почечных артерий систолический
шум может определяться в мезогастриуме
или по какую — небудь сторону от
позвоночника на уровне 12 грудного – 1
поясничного позвонков.
НЕПРЯМОЕ
ИЗМЕРЕНИЕ АРТЕРИАЛЬНОГО ДАВЛЕНИЯ КРОВИ.
1.Исходное
положение: больной сидит за столом или
лежит на спине в постели. Оба плеча
освобождаются от одежды. При необходимости
измерения на бедренной артерии обнажаются
оба бедра. Врач находится справа от
больного и перед ни. При измерении
давления на плечевой артерии на обнаженное
плечо накладывают манжету аппарата
Рива-Рочи или пружинного манометра.
Манжета должна прилегать плотно,
пропуская только один палец. Край манжеты
с резиновой трубкой должен быть обращен
вниз и располагаться на 2 – 3 см выше
локтевой ямки. После закрепления манжеты
рука больного укладывается на столе
или в постели ладонью вверх. Мышцы руки
должны быть расслаблены. Находят
пульсацию плечевой артерии в локтевом
сгибе и к этому месту прикладывают
фонендоскоп. Закрывают вентиль
сфигмоманометра и накачивают воздух в
манжету, имеющую соединение с манометром.
После прекращения пульсации на лучевой
артерии в манжету накачивают еще 20 –
30 мм. рт. ст. после этого медленно
открывают вентиль, и воздух постепенно
выпускается из манжеты. Одновременно
выслушивают плечевую артерию. Как только
через манжету проходит первая пульсовая
волна, фиксируется конечное систолическое
давление. Это определяется по появлению
тонов, синхронных с деятельностью
сердца. Тоны характеризуют первую фазу
коротковских звуковых явлений. По мере
снижения давления в манжете к тонам
присоединяются шумы – наступает вторая
фаза. Затем шумы исчезают, остаются
только тоны – третья фаза. Как только
сосуд полностью расправляется, звуки
резко ослабляются или исчезают , наступает
четвертая фаза. В это время фиксируется
минимальное давление в сосуде. Нормальные
цифры систолического давления 100 –140
мм. рт. ст, диастолического – 60 –90 мм.
рт. ст. Разницу между ними – пульсовое
давление — 40 – 50 мм. рт. ст. Повышение
давления выше 160/95 мм. рт. ст. обозначают
как –гипертония, ниже 110/60 мм. рт. ст. –
гипотония. Возможные ошибки могут быть
при определении систолического давления,
вследствие резкого приглушения тонов
после первых 2 – 3 ударов, которые не
фиксируются своевременно. В других
случаях возникают трудности при
определении диастолического давления.
У исследуемого могут определяться т.
н. Бесконечные тоны, которые выслушиваются
до 0 мм. рт. ст. в манжете. Минимальное
давление надо устанавливать по резкому
изменению (затиханию) тонов, а не по их
полному исчезновению.
Источник
Пульс при артериальной гипертензии

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Редкий пульс при артериальной гипертензии является одной из проблем отклонений от признанных клинической медициной нормативов давления. Совсем недавно это было прерогативой людей старше среднего возраста, когда гипертония сопровождала многочисленные симптоматические патологии. На сегодня определены и описаны десятки заболеваний, которые приводят к дисфункции кровотока или являются ее следствием у пациентов в наиболее продуктивном возрасте.

Нюансы гипертензии
Патологическое состояние характеризуется двумя типами нарушений пульса на фоне гипертонии – учащенным и сниженным ритмом. Особенности процесса состоят в том, что усиленный ритм и высокая частота пульса являются естественным явлением при артериальной гипертензии. Более серьезной задачей является сочетание высокого давления – выше 140/90 мм. рт. ст. и редкого пульса – ниже 50 ударов в минуту. Пульсовая брадикардия в данной концепции представляет особую сложность. Она подтверждает атипичное течение процесса гипертензии, но подобное состояние диагностируется достаточно редко. Итак, о пульсе.
Что такое пульс и чем его важность для диагностики? Вопрос задают многие пациенты, когда у врача они узнают, что контроль над ним также важен, как и систематические измерения АД. Пульсом называется ритмическое, толчкообразное колебание сосудистой стенки, возникающее как следствие выброса порции крови из сердца в артериальное русло. Еще в далекие века медицина Египта, Индии, Греции, арабского Востока придавала огромное значение исследованию пульса как основе диагностики различных патологических и физиологических состояний. Научная база под изучение данного вопроса была подведена Уильямом Гарвеем после выдающегося открытия системы кровообращения.
В наши дни, даже на фоне огромного арсенала исследовательских методик изучение своеобразия пульса в различных ситуациях не теряет своей актуальности.

Кардиологическая этиология
Дисбаланс пульса и давления в большинстве случаев связывают с расстройствами сердца и сосудов, когда распространение природного электрического импульса происходит неравномерно. Причин тому множество. Наиболее серьезно влияют следующие болезненные состояния кардиологического направления, также проявляющиеся повышенным давлением:
- Выраженное расстройство деятельности синусового узла, блокада нервных пучков Гиса;
- Развитие кардиосклероза, ослабление миокарда, врожденные нарушения анатомии сердца, пороки предсердий и коронарных сосудов;
- Воспалительные процессы мышцы сердца – эндокардиты и миокардиты;
- Врожденная или приобретенная вегето-сосудистая дистония.
Симптоматическая этиология
Помимо этого, брадикардия и гипертензия синхронно может появиться на фоне симптоматических патологий. Это следствия заболеваний эндокринной системы, гормональных расстройств, нарушений щитовидной железы, ожирения, обменного дисбаланса, излишнего веса, нервных и физических перегрузок, следование неправильным диетам. Достаточно часто сочетание редкого пульса и высокого давления наблюдает в сфере профессионального спорта, где наблюдается значительное превышение нагрузок. К подобному явлению приводит бессистемное применение сильнодействующих медикаментов, различные вегетативные сбои.

Сочетание слабого пульса при выраженной артериальной гипертензии нередко присуще гипертоникам с «большим стажем» в преклонном возрасте, что в конечном итоге может привести к ишемическим инсультам, инфаркту миокарда, остановке сердца. У некоторых людей подобное сочетание встречается при смене климата, стрессах и психоэмоциональной перегрузке. В любом случае требуется всестороннее обследование
Исследование пульса
Чтобы адекватно оценить глубину патологического процесса и принять правильное решение относительно устранения редких сердечных сокращений, необходим визит к кардиологу. Лечащий доктор фиксирует субъективные жалобы пациентов в виде гиперемии, одышки, тошноты, пульсирующих головных болей, сильной слабости. Брадикардия на фоне гипертензии сопровождается головокружением, шумом в ушах, приливами жара, холодным потом, состоянием близким к обмороку, потерей сознания.
- Классическая методика исследования пульса состоит в прощупывании артериального русла в определенных местах, где анатомически они наиболее доступны для пальпации. Задачей этого метода является определение частоты, ритма, наполнения, напряжения и скорости пульса. Чаще всего проводится пальпация лучевой артерии кисти, где пульсация определяется лучше всего. В определенных ситуациях, когда лучевая точка пульса недоступна, исследование сердцебиения проводят на сонной, бедренной, височной артериях.
- Современная наука предлагает графическую регистрацию состояния пульса. Наиболее часто назначают прохождение ЭКГ, синхронно поводится мониторинг колебаний давления, а также специфические приемы исследования сосудов. Результаты холтеровского исследования, эхокардиографии, велоэргометрии в сочетании с клиническими анализами крови позволяют составить полную исчерпывающую картину состояния организма и разработать уникальную для каждого пациента тактику терапии.
Назначение самых подходящих в каждом случае средств для устранения медленного пульса в присутствии значительного давлении проводит исключительно специалист при постоянном мониторинге общего состояния. Это связано с тем, что любой препарат, самый простой и совершенно безвредный на первый взгляд, способен приводить к резкому изменению напряжения в сосудистом русле при гипертонии. Схема терапии формируется исключительно индивидуально, на основе анализа всех факторов. И никакого самолечения.
Стандарт оказания медицинской помощи при гипертонической болезни
КАРДИОЛОГ ЛЕО БОКЕРИЯ О ГИПЕРТОНИИ
Главный кардиохирург Минздрава РФ заявляет: «Гипертония — это не приговор. Заболевание действительно опасное, но бороться с ним и можно и нужно. Наука шагнула вперед и появились лекарства, устраняющие причины развития гипертонии, а не только ее последствия.Достаточно всего лишь… Читать статью >>
Гипертоническая болезнь — повышение артериального давления свыше установленных пределов, снижающееся после приема гипотензивных препаратов.
Классификация АГ (очень кратко):
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Гипертензию делят также на:
Также производится деление по степени риска сердечно – сосудистых осложнений (учитывается наследственность, анамнез).
Лечение гипертонической болезни
Разработаны стандарты оказания медицинской помощи (международный протокол лечения), рекомендации ВОЗ.
Условно их можно разделить на:
Амбулаторно-поликлинический протокол лечения гипертонии
Диагноз: «первичная артериальная гипертензия» устанавливается при двукратном и более зафиксированном в покое подъеме АД на двух и более приемах у терапевта.
Когда диагноз гипертоническая болезнь не вызывает сомнений, назначается ОАК (анализ крови), мочи, регистрируется ЭКГ, исследуется глазное дно, производится рентгенография грудной клетки. Определяется уровень холестерина в крови.
Исключается вторичная гипертензия (гидронефроз, гломерулонефрит, стеноз артерий почек, поликистоз почек, коарктация аорты). Исключается сопутствующая патология, поражение мишеней (сердце, легкие, почки, сосуды головного мозга).
Лечение делится на немедикаментозное и медикаментозное.
Немедикаметнозное лечение
Немедикаметнозное лечение назначается при впервые выявленной гипертензии у пациентов с низким риском развития осложнений.
Начинается оно с изменения образа жизни:
Медикаметнозное лечение
При устойчивом повышении АД, несмотря на первичные меры, назначаются калийсберегающие диуретики (верошпирон).
При неэффективности, применяется схема гипотензивный препарат + диуретик. При неудаче и этой схемы – два гипотензивных препарата из разных групп + диуретик, три препарата + диуретик.
У пациентов с очень высоким риском, немедикаментозная стадия пропускается и сразу назначается схема один-два гипотензивных препарата + диуретик.
Применяется шесть групп лекарственных средств:
- Бета-адреноблокаторы (метопролол, пропранолол)
- Ингибиторы АПФ (эналаприл, каптоприл, периндоприл)
- Антагонисты кальция (нифедипин, амлодипин)
- Альфа-адреноблокаторы (карведилол)
- Антагонисты рецепторов АГ-1,ангиотензина-2: лозартан, валсартан
- Антагонисты имидозолиновых рецепторов (клонидин, моксонидин)
Подбор комбинации препаратов осуществляется индивидуально с учетом чувствительности и индивидуальной непереносимости и может затягиваться на длительный срок до установления стойкого терапевтического эффекта.
Однако, имеется несколько готовых схем. Скорее всего, терапевт начнет с них:
ГИПЕРТОНИЯ И СКАЧКИ ДАВЛЕНИЯ — ОСТАНУТСЯ В ПРОШЛОМ!
Скачки давления каждый раз вызывают колоссальные перегрузки сердечной мышцы, которые рано или поздно заканчиваются остановкой сердца. Грубо говоря, каждый раз повышенное давление приводит к перегрузке сердца в 10-20 раз. Если говорить о финале развития болезни, то гипертония всегда приводит к одному и тому же итогу — к смерти. Впрочем, если выделять её именно как ключевую причину смерти человека, то это происходит в 89% случаев. То есть в 89% ситуаций гипертония завершается инфарктом или инсультом и смертью человека. При этом, если ещё 20-30 лет назад у больных с таким диагнозом был неплохой шанс прожить 10-20 лет, то сейчас приблизительно 2/3 (две трети) пациентов умирает в течение первых пяти лет развития болезни. Особенно страшен тот факт, что масса людей вообще не подозревают, что у них гипертония. И они упускают возможность что-то исправить, просто обрекая себя на гибель. В 2016 году, в Научно-практическом центре кардиологии и кардиохирургии, входящим в состав Государственного научно-исследовательского центра профилактической медицины успешно закончены клинические испытания препарата нового поколения, созданного для борьбы с гипертонией. Пресс служба института обнародовала следующее:Читать статью >>
Диуретик + бета адреноблокатор (индапамид + метопролол; фуросемид + атенолол); При назначении фуросемида – обязательны препараты калия (панангин), т.к. прием фуросемида ведет к значительной потере солей калия.
Бета-адреноблокатор + ингибитор АПФ (метопролол + энап).
Существуют и другие эффективные схемы.
Самая частая и распространенная ошибка при амбулаторном лечении артериальной гипертензии заключается в том, что после определенного срока, многие больные «бросают» прием гипотензивных препаратов, объясняя это тем, что «давление и так нормальное. Зачем тратить деньги на таблетки, которые не помогают».
Больной чувствует себя прекрасно (гипотензивные препараты улучшают качество жизни). Но, как только препарат оказывается полностью выведен из организма, давление поднимается вновь. Поэтому, таблетированное лечение гипертонической болезни должно продолжаться пожизненно, несмотря на нормализацию давления.
Стандарт оказания медицинской помощи при гипертонической болезни бригадами СМП
Приехавшая на вызов бригада скорой помощи, работает строго по стандартам, которые заключаются в измерении артериального давления, температуры, регистрации ЭКГ, экспресс диагностики крови на сахар.
Стандарты четкие. Каждое действие бригады строго прописано. Любое отклонение от штатной ситуации учтено. Стандарты представлены в бумажном варианте. Врачи СМП либо носят их с собой, либо знают наизусть.
При АД 160 /100 мм.рт.ст., дается 1 таблетка капотена (25 мг) или нифедипина (50 мг), при безуспешности лечения — еще одна. В случае неэффективности — энап 1 мл внутривенно с одновременной катетеризацией периферической вены. Если давление не понижается — дибазол, папаверин, магнезия, фуросемид, дроперидол.
Некупируемый гипертонический криз (АД 180 и более), присоединившиеся осложнения (инфаркт, инсульт) являются показаниями к госпитализации.
Неотложная помощь
Оказывать неотложную помощь при возникшем осложнении, бригада скорой помощи начинает уже на месте вызова:
В каждом случае обязательно дается увлажненный кислород (100 %) через маску.
При наступлении клинической смерти – проводятся реанимационные мероприятия в течение 30 мин, с одновременным вызовом бригады интенсивной терапии (БИТ).
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Реанимация. Как делать массаж сердца и искусственное дыхание?Действия после реанимации.
Стандарты лечения гипертонической болезни в стационаре
Гипертоническая болезнь – амбулаторное заболевание. Однако, в ряде случаев, как упоминалось ранее, необходима госпитализация.
Некупируемый гипертонический криз, развитие инфаркта миокарда, транзиторной ишемической атаки, инсульта, отека легких, являются показаниями к госпитализации.
Стандарты стационарной помощи четкие и подлежат неукоснительному соблюдению врачами и медсестрами.
Производятся диагностические процедуры: ОАК, мочи, биохимия крови, мочи, рентгенография легких. Консультирует эндокринолог и другие специалисты. Подключается кардиомонитор.
Лечение производится в палате интенсивной терапии.
- Снижается артериальное давление фенолдопамом, нитропруссидом натрия.
- Стабилизируются витальные функции при осложненном кризе:
После стабилизации АД, больному подбирается индивидуальная схема гипотензивных препаратов с пожизненным приемом их.
После окончательной стабилизации АД и витальных (жизненных) функций, больной выписывается из стационара под контроль участкового терапевта.
Причины и лечение артериальной гипертензии
Нормальный — систолическое 120−129, диастолическое 80−84

Высокий нормальный — систолическое 130−139, диастолическое 85−89
Артериальная гипертензия 1 степени — систолическое 140−159, диастолическое 90−99
Артериальная гипертензия 2 степени — систолическое 160−179,диастолическое 100−109
Артериальная гипертензия 3 степени — систолическое выше 180, диастолическое выше 110
Изолированная систолическая АГ — систолическое выше 139, диастолическое меньше 90
Клиническая картина
Симптомы у этой болезни обычно отсутствуют длительное время. Вплоть до развития осложнений человек не подозревает о своём заболевании, если он не пользуется тонометром. Главным признаком является стойкое повышение АД. Слово «стойкое» здесь является первостепенным, т.к. давление у человека может повышаться и в стрессовых ситуациях (например, АГ белого халата), а через некоторое время оно нормализуется. Но, порой, симптомами артериальной гипертензии являются головная боль, головокружение, шум в ушах, мушки перед глазами.
Другие проявления связаны с поражением органов-мишеней (сердце, мозг, почки, сосуды, глаза). Субъективно пациент может отмечать ухудшение памяти, потери сознания, что связано с поражением мозга и сосудов. При длительном течении заболевания поражаются почки, что может проявляться никтурией и полиурией. Диагностика артериальной гипертензии основывается на сборе анамнеза, измерении АД, выявлении поражения органов-мишеней.
Следует не забывать про возможность симптоматической артериальной гипертензии и исключить заболевания, которые могли её вызвать. Обязательный минимум обследований: общий анализ крови с определением гематокрита, общий анализ мочи (определение белка, глюкозы, мочевого осадка), анализ крови на сахар, определение уровня холестерина, ЛПВП, ЛПНП, триглицеридов, мочевая кислота и креатинин в сыворотке крови, натрий и калий сыворотки крови, ЭКГ. Существуют и дополнительные методы обследования, которые врач может назначить при необходимости.
Дифференциальная диагностика артериальной гипертензии
Дифференциальная диагностика артериальной гипертензии проводится между симптоматической и эссенциальной. Это необходимо для определения тактики лечения. Заподозрить вторичную артериальную гипертензию можно на основании определённых особенностей:
- с самого начала заболевания устанавливается высокое давление, характерное для злокачественной гипертонии
- высокое давление не поддаётся медикаментозному лечению
- наследственный анамнез не отягощён по гипертонической болезни
- острое начало заболевания
Далее врач назначает вспомогательные методы обследования для подтверждения или опровержения вторичной гипертензии.
Артериальная гипертензия и беременность
Артериальная гипертензия у беременных может возникнуть как во время беременности (гестационная), так и до неё. Гестационная гипертензия возникает после 20 недели беременности и исчезает после родоразрешения. Все беременные с гипертензией в группе риска по преэклампсии и отслойке плаценты. При наличии таких состояний меняется тактика ведения родов.
Лечение заболевания

Методы лечения артериальной гипертензии делятся на медикаментозные и немедикаментозные. В первую очередь необходимо изменить свой образ жизни (заняться физкультурой, сесть на диету, отказаться от вредных привычек). В чём же заключается диета при артериальной гипертензии?
В неё входит ограничение соли (2−4 г) и жидкости, необходимо уменьшить потребление легкоусвояемых углеводов, жиров. Пищу необходимо принимать дробно, малыми порциями, но 4−5 раз в день. Медикаментозная терапия включает в себя 5 групп препаратов для коррекции АД :
- Диуретики
- Бета-адреноблокаторы
- Ингибиторы АПФ
- Антагонисты кальция
- Антагонисты рецепторов ангиотензина 2
Все препараты имеют разные механизмы действия, а также свои противопоказания. Например, тиазидные диуретики нельзя применять при беременности, выраженной ХПН, подагре; бета-адреноблокаторы не применяют при бронхиальной астме, ХОЗЛ, выраженной брадикардии, атриовентрикулярной блокаде 2,3 степенях; антагонисты рецепторов ангиотензина-2 не назначают в случаях беременности, гиперкалиемии, билатерального стеноза почечных артерий).
Очень часто препараты выпускаются в комбинированном состоянии (наиболее рациональными считаются такие сочетания: диуретик+ ингибитор АПФ, бета-адреноблокатор+ диуретик, антагонисты рецепторов ангиотензина-2+ диуретик, ингибитор АПФ+ антагонист кальция, бета-адреноблокатор+ антагонист кальция). Существуют новые препараты для лечения гипертонической болезни : антагонисты имидазолиновых рецепторов (их нет в международных рекомендациях к лечению).
Профилактика
Особенно нуждаются в профилактике артериальной гипертензии люди, предрасположенные к этому заболеванию. В качестве первичной профилактики необходимо вести активный способ жизни, заняться спортом, а также правильно питаться, избегать переедания, избыточного потребления жиров и углеводов, отказаться от вредных привычек.
Всё это является самым эффективным методом предотвращения гипертонии.
Источник


