При измерении давления повышен пульс
Пульс – это показатель, измеряющий количество толчков (колебаний) артериальных стенок, которые имеют определенную периодичность и связанных с сердечными циклами. При любых изменениях в работе сердца, а также колебаниях сердечного ритма пульс человека меняется, преимущественно в большую сторону. Это может быть связано с интенсивными физическими или умственными нагрузками, стрессовыми ситуациями, бессонницей и другими физиологическими состояниями, которые оказывают влияние на количество сердечных сокращений и снабжение сердца питательными веществами и кислородом.
Чаще всего пульс учащается во время приступов гипертонии, при которых артериальное давление поднимается до 140/90 мм ртутного столба и выше. Но в некоторых ситуациях пульс может превысить допустимую норму и при нормальном давлении. Примерно в половине случаев данное состояние не имеет патологической природы и проходит самостоятельно, не оказывая влияния на работу внутренних органов, но иногда причиной нарушений становятся патологические изменения, поэтому для того, чтобы назначить эффективное лечение, необходимо выяснить, что именно спровоцировало учащение пульса.
Повышенный пульс при нормальном давлении: что делать?
Почему повышается пульс при нормальном давлении?
Самая частая причина учащения сердечных сокращений – это интенсивные нагрузки, не соответствующие возрасту или физическому состоянию человека. Например, у людей, имеющих избыточный вес, пульс может повышаться после подъема по лестнице, пробежки на короткие расстояния, подъема тяжелых пакетов и сумок. При этом артериальное давление может оставаться в норме, если человек не страдает заболеваниями сердца и сосудов.
Повышенные умственные нагрузки также часто вызывают ускорение сокращения артериальных стенок. С таким состоянием часто сталкиваются студенты во время подготовки к экзаменам, офисные работники в период подписания важных договоров, участники олимпиад и интеллектуальных викторин. Нестабильная эмоциональная обстановки и стрессы почти всегда вызывают повышение пульса, которое сопровождается чувством страха, тревоги, нарушением сна. В тяжелых случаях у больного может прослеживаться склонность к депрессивным расстройствам, паническим атакам и даже суицидальным намерениям.
Что такое пульс и его норма
Обратите внимание! Частый пульс является одним из симптомов пищевых отравлений. Если у человека повышен пульс, но давление при этом остается нормальным, а также присутствуют рвота, диарея, повышение температуры и другие признаки интоксикации, необходимо обратиться в больницу, чтобы исключить вероятность кишечных инфекций и отравлений.
Патологические причины
Кроме физиологических причин повышения пульса есть еще патологические, к которым относятся различные заболевания и нарушения в работе организма. К ним относятся:
- расстройство вегето-сосудистой системы;
- сахарный диабет;
- нарушение синтеза гормонов гипофиза и надпочечников;
- различные виды анемии (включая железодефицитный тип);
- тромбоэмболия;
- инфекционные поражения сердца с дальнейшим воспалением мышечных слоев и оболочек сердечной мышцы (ревматизм, перикардит, миокардит).
Как измерять частоту пульса
Повышение пульса может указывать и на патологии органов дыхания. При некоторых заболеваниях бронхолегочной системы (бронхит, пневмония) пульс периодически повышается, начиная со второго-третьего дня болезни, поэтому при наличии кашля, повышенной температуры, боли в области грудной клетки больному показано проведение рентгенографии и других диагностических мероприятий.
Обратите внимание! Повышение пульса может быть побочным эффектом при приеме некоторых системных лекарств: антибиотиков, глюкокортикостероидов, сердечных гликозидов. Если состояние не приходит в норму после окончания курса лечения, необходимо обратиться к лечащему врачу.
Как правильно измерить пульс
Норма пульса для пациентов разного возраста
| Группа пациентов | Норма ЧСС (единица измерения – удары в минуту) |
|---|---|
| Новорожденные и младенцы до 1 года | 120-140 |
| Дети младшего дошкольного возраста (от 1 до 7 лет) | 100 |
| Дети младшего школьного возраста (от 7 до 10 лет) | 90-95 |
| Дети старше 10 лет и подростки до 15-16 лет | 65-75 |
| Подростки от 16 до 18 лет | 65-80 |
| Женщины до 50 лет | 65-80 |
| Мужчины до 50 лет | 60-90 |
| Пожилые люди до 65 лет | 80-85 |
У пожилых пациентов старше 65 лет повышение пульса до 95-100 ударов в минуту считается физиологической нормой и не требует лечения, если человек хорошо себя чувствует при данных показателях.
Что такое артериальное давление
Как снизить пульс, если давление в норме?
Основой терапии при частых приступах тахикардии при сохранении нормальных показателей кровяного давления является медикаментозная коррекция. Почти во всех случаях больным назначают средства с седативным эффектом, чтобы стабилизировать работу нервной системы и исключить негативное воздействие эмоционального фактора, который становится причиной патологии примерно в 30-35 % случаев. Это могут быть препараты на основе экстрактов растений и лекарственных плодов или средства, улучшающие приток кислорода к тканям сердца и нормализующие кровообращение в сердечной мышце. К ним можно отнести:
- «Валокордин»;
- «Валидол»;
- «Тенотен»;
- «Афобазол»;
- «Валериана лекарственная»;
- «Капли Зеленина»;
- «Персен»;
- «Пустырник».
Тест на состояние сердечно-сосудистой системы
Для воздействия непосредственно на сердечную мышцу и снижения числа ее сокращений больному используются две группы препаратов: бета-блокаторы и ингибиторы кальциевых каналов. Эти средства имеют много побочных эффектов и должны приниматься строго по инструкции после консультации с врачом.
«Анаприлин»
Таблетки «Анаприлин» относятся к группе ингибиторов адреналиновых рецепторов. Действующее вещество – пропранолол (10 мг и 40 мг в одной таблетке). Препарат быстро всасывается и попадает в системный кровоток, обеспечивая почти мгновенный лечебный эффект. Максимальная концентрация в плазме крови достигается через 50-90 минут после приема.
Препарат Анаприлин
Свойства «Анаприлина»:
- снижает возбудимость внутреннего слоя сердечной мышцы;
- способствует устранению очагов возбуждения;
- снижает потребность миокарда в кислороде;
- сокращает количество сердечных сокращения;
- оказывает седативное действие (при употреблении в повышенных дозах);
- повышает тонус бронхов;
- снижает внутриглазное давление.
Принимать препарат для нормализации ЧСС (частоты сердечных сокращений) нужно по 20 мг 3 раза в сутки. При отсутствии эффекта суточную дозу можно увеличить до 80-120 мг, разделив ее на 2-3 применения.
Причины высокого пульса
Важно! При сохранении нормального давления использовать «Анаприлин» можно только в минимальной дозировке (не более 60 мг в день), так как возможно развитие гипотензивного эффекта.
Структурные аналоги препарата из группы бета-блокаторов: «Веро-Анаприлин», «Пропранобене», «Обзидан», «Индерал».
«Изоптин»
«Изоптин» относится к блокаторам кальциевых каналов – трансмембранных белков сложного строения, являющихся ионными каналами для выборочной проницаемости ионов кальция. Действующее вещество препарата – верапамил. Средство выпускается в форме раствора для инъекций (в ампулах из стерильного медицинского стекла) и таблетках.
Препарат Изоптин
«Изоптин» снижает количество сокращений миокарда, тормозит поток ионов кальция в мышечных волокнах сосудистой системы, по которой кровь попадает в сердце, и клетках внутреннего сердечного слоя. Средства на основе верапамила также снижают периферическое сопротивление артерий и сосудов и способствуют нормализации пульса.
Дозировка «Изоптина», используемая в стандартных схемах лечения, составляет 40-80 мг 3-4 раза в день. Доза может корректироваться с учетом тяжести патологических симптомов и индивидуальных особенностей больного. Принимать препарат нужно сразу после еды. Длительность приема определяется лечащим врачом.
Важно! «Изоптин» нельзя принимать во время беременности (особенно в 1 триместре), так как он оказывает эмбриотоксическое действие и может вызвать пороки развития плода. Также препарат противопоказан при слабости синусового узла и тяжелых формах инфаркта миокарда.
Аналоги «Изоптина» по действующему веществу: «Верапамил», «Лекоптин», «Вератард», «Каверил», «Финоптин».
Видео — Повышенный пульс при нормальном давлении
Народные методы лечения
Большинство лекарственных средств для снижения ЧСС обладает гипотензивным действием, поэтому использовать их при нормальном давлении нельзя. Если приступ тахикардии носит разовый характер и не сопровождается сильным ухудшением самочувствия можно попробовать справиться с патологией при помощи рецептов народной медицины.
Отвар из шишек хмеля
Отвар из шишек хмеля — эффективное средство при учащенном пульсе
Шишки хмеля (200 г) тщательно промыть и обдать кипятком, после чего залить 500 мл кипящей воды и поставить на медленный огонь. Варить средство нужно не менее 15-20 минут. После того, как отвар будет готов, его нужно процедить и оставить настаиваться на 2-3 часа. Принимать по 100 мл 3 раза в день после приема пищи.
Длительность лечения составляет 1 месяц, но при необходимости можно продолжить терапию до 2 месяцев.
Настой пустырника и календулы
По 1 чайной ложке сушеного пустырника и цветков календулы смешать и залить 400 мл кипятка. Настоять в темном месте в течение 8 часов. Принимать настой нужно по 2 столовые ложки 4 раза в день в промежутках между приемами пищи. Длительность лечения – от 2 до 4 недель (зависит от имеющейся динамики).
Смесь меда и пустырника
Смесь меда и пустырника способна за короткое время нормализовать пульс
Чайную ложку меда смешать с 4-5 каплями спиртовой настойки пустырника и добавить ложку лимонного сока. Получившуюся смесь нужно употребить в течение дня за 2-3 приема. Длительность лечения – 20 дней.
Первая помощь
Первая помощь при внезапном приступе тахикардии при сохранении нормального давления заключается в устранении негативного фактора и нормализации эмоционального состояния больного. Человека нужно усадить на стул или уложить в кровать, но таким образом, чтобы верхняя часть туловища была приподнята.
Очень важно, чтобы в помещении был свободный доступ свежего воздуха. Если позволяют погодные условия, нужно открыть окна. В холодную погоду, можно ограничиться форточками. Если тахикардия вызвана физической нагрузкой, необходимо обеспечить полный покой. Больной должен оставаться в кровати не менее 30-40 минут. Отлично, если будет возможность организовать хотя бы часовой сон.
При учащенном пульсе, вызванном эмоциональным потрясением, нужно дать человеку любое успокоительное средство. Хорошим седативным действием обладает из смеси лекарственных трав: ромашки, мяты, липы и мелиссы. Все травы берутся в равных пропорциях (по 1-1,5 г) и заливаются стаканом кипятка. После того, как напиток настоится, 10-15 минут, он готов к употреблению. Если у больного нет аллергии на продукты пчеловодства, можно добавить в чай ложку натурального меда.
Совет при учащенном пульсе
Травяной чай можно заменить молоком, но оно должно быть натуральным. Стерилизованное молоко, имеющее долгий срок хранения, не содержит достаточного количества витаминов группы B и магния, поэтому не обеспечивает необходимый успокаивающий эффект.
На виски и лоб необходимо положить полотенце, смоченное в холодной воде. Можно проделать дыхательную гимнастику: сначала глубокий вдох на 8-10 счетов, после чего задержка дыхания на максимально возможное время и такой же медленный выдох. Повторить упражнение нужно 5-7 раз.
Совет! Хорошим успокаивающим действием обладает прослушивание звуков природы: шума листвы, пения птиц, шума морского прибоя. Чтобы релаксационная терапия была максимально эффективной, нужно принять горизонтальное положение и закрыть глаза. При отсутствии аллергии можно капнуть на платок несколько капель масла можжевельника или хвойного экстракта, сбрызнуть его водой и положить недалеко от кровати.
Видео — Какой пульс считается нормальным, а какой опасным для здоровья?
Повышенный пульс при нормальном давлении – состояние, которое встречается довольно часто и обычно имеет физиологическую природу. Чтобы нормализовать состояние, достаточно устранить влияние провоцирующего фактора и немного отдохнуть. Если патология вызвана заболеваниями сердца и другими нарушениями в работе внутренних органов, потребуется более длительное лечение с использованием медицинских препаратов.
Подбирать лечебную схему должен только врач, так как все лекарства из группы блокаторов адреналиновых рецепторов и кальциевых каналов имеют большое количество противопоказаний и побочных эффектов. Не стоит забывать и о народной медицине: использование нетрадиционных рецептов на начальном этапе патологии помогает восстановить сердечный ритм и избежать негативного воздействия сильнодействующих веществ, которые входят в состав синтетических лекарств.
Источник
Регуляция сердечного ритма представляет собой сложный рефлекторный механизм, обусловленный работой сразу нескольких структур центральной и периферической нервной системы.
Существует два основных состояния, когда частота сердечных сокращений меняется: тахикардия (собственно ускорение ритма выше 90 уд. в мин.) и обратный процесс: брадикардия. Оба несут непосредственную опасность для здоровья, а порой и жизни пациента.
Тахикардия не имеет ничего общего с пониженным, повышенным или нормальным давлением. Показатели частоты сердечных сокращений и уровня АД нужно рассматривать врозь, поскольку они отличаются по механизму развития.
Высокий пульс при нормальном давлении встречается наиболее часто, но определить причину на глаз трудно: видимых изменений со стороны сердечнососудистой системы нет. Требуется проведение тщательной диагностики.
Насколько опасно такое состояние? Очень опасно, особенно при длительном течении. Возможны осложнения.
Что же нужно знать о частом сердцебиении у пациентов разных групп?
Причины, не связанные с патологиями
Физиологических факторов становления тахикардии не так много. Но они есть и выявляются в 30% случаев.
Среди указанных причин можно назвать:
- Употребление некоторых препаратов, обладающих гипертензивным эффектом. Среди них Атропин, кортикостероиды, в том числе Преднизолон, Дексаметазон и иные. Также длительный прием диуретических средств, которые при частом использовании дают прямо противоположный эффект.
- Неблагоприятные климатические факторы. Особенно жаркая погода и душный воздух провоцирует снижение концентрации кислорода в крови и ее сгущение. Отсюда необходимость более интенсивно качать гематологическую жидкость по организму: в противном случае наступит гипоксия. Это продуманный механизм, хотя и опасный для самого человека.
- Существенные эмоциональные нагрузки. Они ассоциированы с выбросом катехоламинов и кортикостероидных веществ. В том числе кортизола. Одинаково опасны как положительные, так и отрицательные эмоции. Большой разницы с физиологической точки зрения не существует.
- Потребление активных веществ, обладающих тонизирующими свойствами: чая, кофе, энергетических напитков.
- Курение. Вызывает генерализованные нарушения гемодинамики (кровотока) и стеноз (сужение) сосудов. Часто наблюдается тахикардия на фоне нормального артериального давления или чуть повышенного показателя.
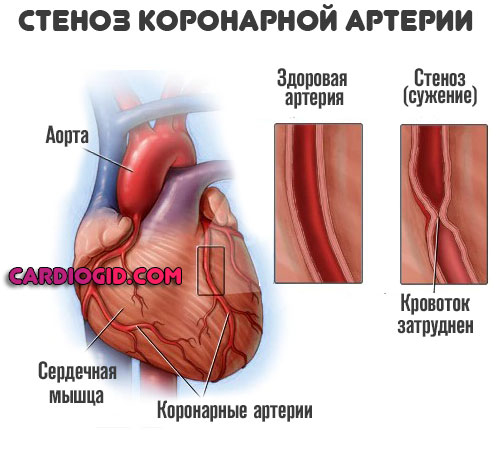
- Физические нагрузки. От незначительных, вроде подъема по лестнице, быстрой ходьбы, до существенных, таких как занятие в тренажерном зале. У каждого своя норма по физической активности, свой предел.
- Потребление психоактивных веществ. В первую очередь алкогольных напитков (этанол оказывает большую нагрузку на сердечнососудистую систему). Тем более наркотических средств и их аналогов. Особой активностью в этом отношении обладает кокаин. Он вызывает стойкую и длительную тахикардию, она не купируется классическими препаратами и сложна в устранении даже в условиях стационара.
Этим физиологические факторы и ограничиваются. Если давление в норме, а пульс высокий, нужно смотреть еще и сторону патологических причин, они более вероятны и дагностируются 70% случаев.
Патологические причины сердечного происхождения
Более многочисленны и вариативны по характеру. Среди непосредственных патологий, провоцирующих становление тахикардии можно назвать:
- Пороки сердца как врожденного так и приобретенного характера. Они многообразны по своим проявлениям и степени опасности. Но, как правило, устраняется патология только хирургическими методами.
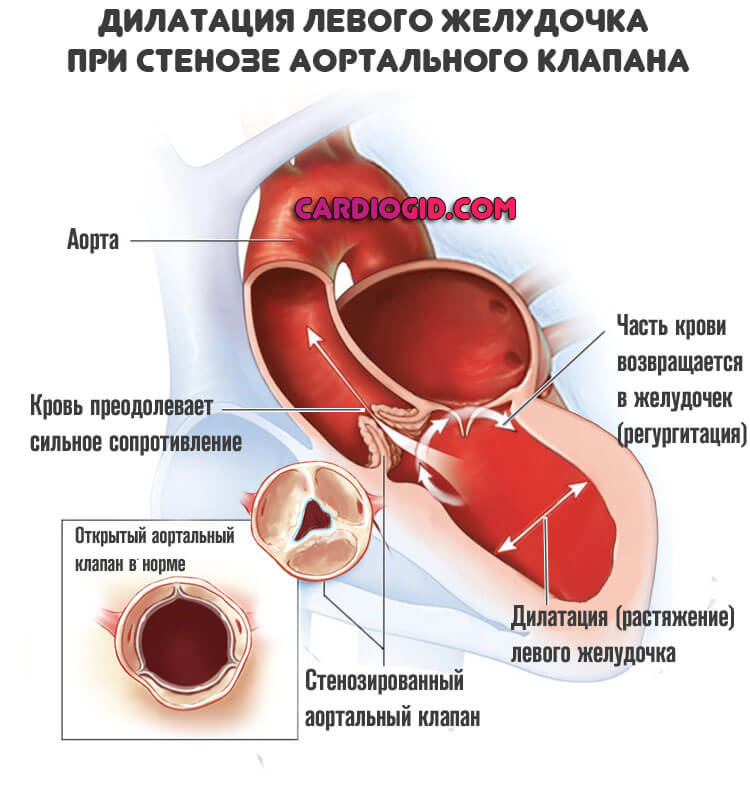
- Воспалительные заболевания, поражающие структуры сердца. Миокардит, эндокардит и иные.
Несут колоссальную опасность для жизни и здоровья, могут закончиться острым некрозом анатомических структур или резкой остановкой работы органа с быстрым летальным исходом.
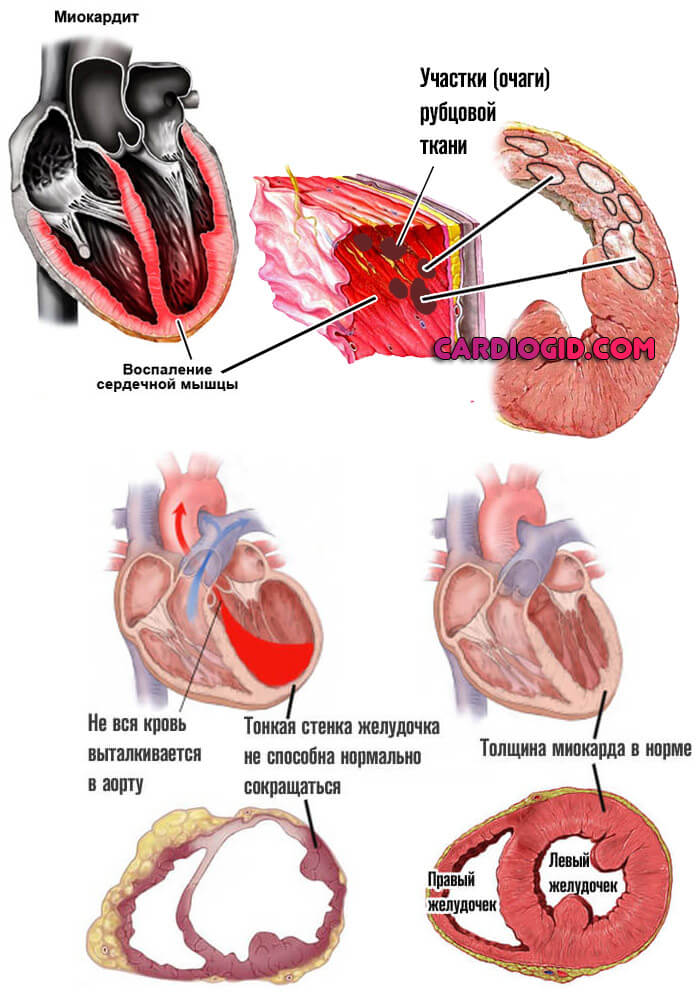
- Инфаркт. Острое нарушение питания миокарда с последующим отмиранием тканей органа. Это крайне опасное состояние.
Даже в случае, если помощь будет оказана своевременно, человек рискует стать инвалидом: функциональная мышечная ткань замещается рубцовой, не способной к сокращению (постинфарктный кардиосклероз).
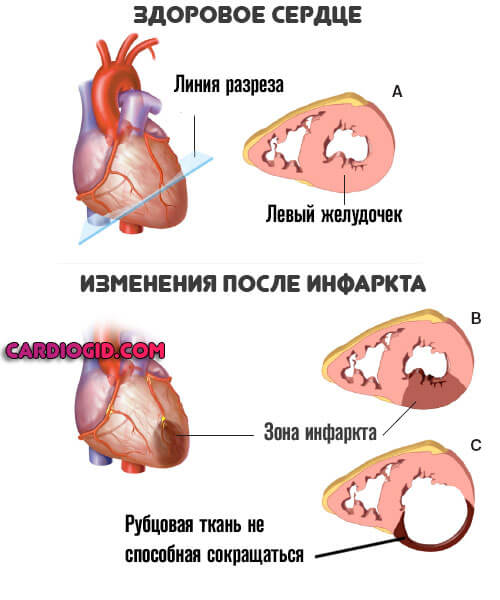
Отсюда снижение эффективности работы сердечной мышцы, нарушения кровообращения всех органов и тканей, сердечная недостаточность и возможность «выхода на второй круг» с развитием повторного инфаркта. На сей раз летального.
- Застойная сердечная недостаточность хронического характера. Болезнь старческого возраста. Всегда ли так? Нет. В последние годы имеется тенденция к омоложению патологического процесса.
Суть его заключается в развитии снижения сердечного выброса. Это заканчивается острой ишемией или, другими словами, инфарктом. Без должного лечения — это вопрос времени.
Патологические внесердечные причины
- Обезвоживание. Большая потеря жидкости приводит к загустению крови. Итогом становится повышенная нагрузка на сердце по причине необходимости активнее ее качать. Гематологическая жидкость вынуждена преодолевать большее сопротивление. Вся нагрузка ложится на сердечнососудистую систему. В такой ситуации возможен пульс выше 100 при нормальном давлении.
- Инфекционные заболевания. При развитии лихорадки пульс начинает учащаться. Почему так? Все дело в токсическом раздражении сердечных структур и особых центров головного мозга, что вызывает высокую частоту пульса при сохранении нормального АД. Сердце быстрее качает кровь для очищения ее от токсинов, которые обильно вырабатываются патогенной флорой.
- Невротические заболевания. Чреваты развитием тахикардии по причине выброса большого количества гормонов стресса: кортизола, норадреналина и адреналина. Также катехоламинов в разных концентрациях. Вызывают характерные симптомы. Давление часто повышается, но возможны и нормальные показатели тонометра.
- Обильное кровотечение. Например, в период менструального цикла у представительниц слабого пола или после родов. Основной фактор развития — нарушение объема циркулирующей крови. Чтобы обеспечить ткани необходимым количеством веществ и кислорода, для этого приходится увеличивать количество ударов в минуту.
- Анемия. Железодефицитная в 90% случаев реже иная — гемолитическая, В12 дефицитная, апластическая сопровождается постоянно частым сердцебиением.
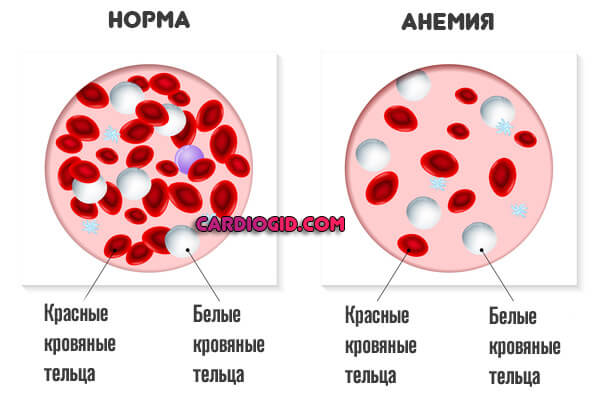
Причина высокого пульса при нормальном давлении может крыться в нарушении работы гормональной системы.
В том числе поражения надпочечников опухолевого или иного характера, изменения в работе щитовидной железы (гипертиреоз, когда гормонов становится так много, что они начинают отравлять организм).
Возможны опухоли гипофиза с развитием характерных явлений со стороны всей эндокринной системы.
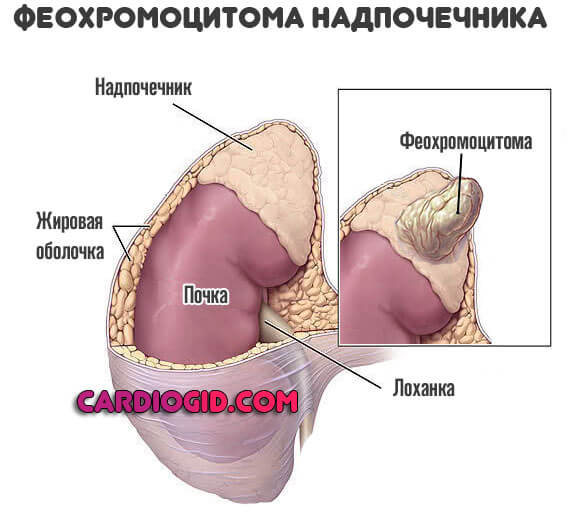
Причины нужно рассматривать по отдельности. Диагноз ставится методом исключения, после тщательного обследования.
Причины повышенного пульса не зависят от возраста и половой принадлежности. Все страдают в равной мере, потому оценке подлежат описанные факторы.
Чем опасна тахикардия и каких последствий можно ожидать?
В идеале — опасных для здоровья и жизни последствий ждать не стоит. Лучше обратиться к врачу при первых же подозрениях.
Среди возможных осложнений тахикардии, особенно текущей на протяжении длительного периода времени:
- Вероятность остановки сердца. Существует при тахикардии всегда, поскольку процесс зачастую имеет хаотичный характер. Заканчивается осложнение скорой смертью пациента.
- Генерализованные нарушения метаболических процессов в организме с формированием иммунодефицита и иных последствий. Встречается часто.
- Обморочные состояния на регулярной основе. Определяют опасность травмирования, даже летального характера, поскольку застают человека врасплох, порой в самый неудачный момент.
- Развитие резкого снижения артериального давления или так называемый кардиогенный шок. Грозит скорой смертью больного.
- Повышение вероятности инфаркта миокарда. Причина кроется в нарушении трофики (питания) самой сердечной мышцы, явление нарастает по мере развития процесса.
- Риск тромбоэмболии и закупорки сосудов образовавшимися кровяными сгустками.
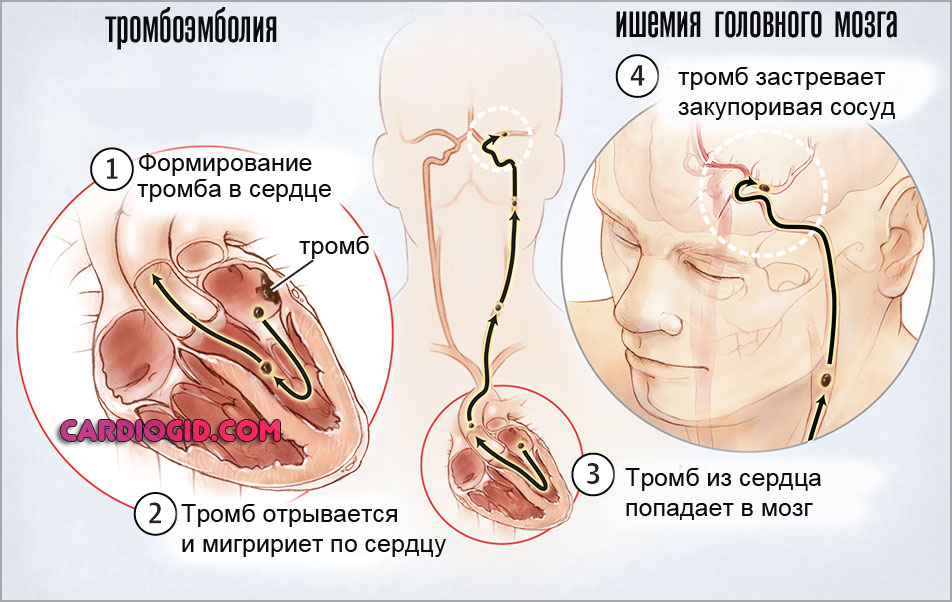
Чтобы предотвратить осложнения, нужно своевременно обратиться к кардиологу для прохождения диагностики и лечения.
Что делать в домашних условиях
Можно попытаться понизить скорость сердечного ритма дома, но только осторожно: возможны осложнения состояния. Чем это способно закончиться — уже сказано.
Внимание:
Показатели 90-120 ударов в минуту приемлемы, все что выше требует срочного вызова скорой.
Алгоритм таков:
- Усадить больного. Под спину подложить мягкий валик из одеял или подушку. Главное не ложиться, иначе кровообращение будет неравномерным. С одной стороны это вызовет еще большее ускорение сердечного ритма, c другой — нарушится дыхание, вырастет риск отека легких. Закончиться все может смертью больного.
- Медленно и мерно дышать, задерживая дыхание на выдохе. Это позволит не только нормализовать сердечный ритм, но и привести в порядок давление, если цифры поползли вверх.
- До приезда врачей никаких лишних движений, только покой и мерное дыхание. Принимать препараты вроде Бравадина не стоит. Не известно, каково происхождение патологического процесса. Можно сделать только хуже, если действовать по собственному усмотрению.
- При высоком пульсе можно принять одну таблетку бета-блокатора Анаприлина, 50 мг, не более. При несильно выраженном сердцебиении (до 110 уд. в мин.) хватит и половины.
- Дополнительно можно выпить пустырник (1 таблетка), либо валериану (1 таблетка).
- Из народных средств разрешено употребление следующего состава: трава тысячелистника, календулы, аниса и перечной мяты смешивается в одинаковой пропорции и заливается кипятком (500 мл). Пить можно в произвольном количестве.
Если спустя 20 минут ЧСС не уменьшилась нужно вызывать скорую помощь. Медлить и раздумывать не стоит, на кону здоровье, а может и жизнь.
При прибытии бригады решается вопрос о помощи на месте и транспортировке пациента в кардиологический стационар.
В отсутствии возможности госпитализации рекомендуется в короткие сроки обратиться к кардиологу.
В долгосрочной перспективе, снизить высокий пульс не понижая давление, можно только используя определенную комбинацию препаратов. Подбор медикаментов и дозировок — прерогатива врача.
Чего делать нельзя: пить препараты помимо описанных, обливаться холодной или теплой водой, есть, обращаться к другим народным рецептам. Многие откровенно опасны.
Когда необходим вызов скорой помощи?
Ответ прост: при наличии тахикардии, текущей более 20 минут. Особенно должны насторожить пациента следующие симптомы:
- Резкая головная боль без видимой причины. Может указывать на форсирование гипертензии, то есть повышения артериального давления.
- Головокружение. Нарушается питание мозжечка, регулирующего весь вестибулярный аппарат. Ориентация в пространстве должна присутствовать.
- Нарушения в работе сердца. Если присоединяется аритмия по типу фибрилляции или экстрасистолии это смертельно опасно. Вызов скорой необходим. Субъективно ощущается как пропускание ударов, замедление и ускорение деятельности, завязывание узлом.
- Боли за грудиной любого характера и любой степени интенсивности. Возможно, речь идет о развивающейся острой ишемии миокарда.
- Одышка, удушье. Одним словом — нарушения дыхания.
- Тошнота.
- Рвота.
- Потливость.
- Цианоз носогубного треугольника (посинение кожи вокруг рта).
Все это основания для срочной квалифицированной помощи. Следует обращаться к врачам как можно скорее, отбросив ложные установки и сомнения. Здоровье дороже.
Диагностические мероприятия
Диагностикой занимается профильный специалист по кардиологии. На усмотрение врача может потребоваться помощь других профильных специалистов: кардиолога и невролога.
Схема обследования больных с тахикардией отработана и понятна:
- Опрос больного. Для выявления характерных жалоб, а значит и симптомов возможного патологического состояния.
- Сбор анамнеза для определения этиологических факторов, способных привести к формированию тахикардии.
- Измерение артериального давления.
- Электрокардиография. Наиболее ценный метод исследования, особенно сложных пациентов. Но важно обладать достаточной квалификацией для расшифровки.
- Инвазивная электрокардиография. Применяется редко ввиду сложности. Однако позволяет оценить степень сердечной проводимости.
- Суточное мониторирование артериального давления с помощью автоматического тонометра. Позволяет оценить не только сердечный ритм, но и уровень артериального давления. Также динамку и поведение сердечной деятельности.
- Ангиография в некоторых случаях.
Обычно этого достаточно. При необходимости проверяется неврологический статус и уровень гормонов в кровеносном русле.
Лечебные методики
Разнообразны. Основная задача терапии — устранить основной патологический процесс, обуславливающий тахикардию.
Все остальное — симптоматические меры, призванные бороться со следствием, не затрагивая причины.
Среди методик терапии:
- Использование специализированных медикаментов, вроде бета-блокаторов, блокаторов кальциевых каналов и средств для нормализации частоты сердечных сокращений. Конкретные наименования препаратов подбирает только врач.
- Оперативные вмешательства на сердце для установки исскуственного водителя ритма, дефибриллятора или коррекции порока. К этим способам прибегают в крайних случаях, ввиду сложности.
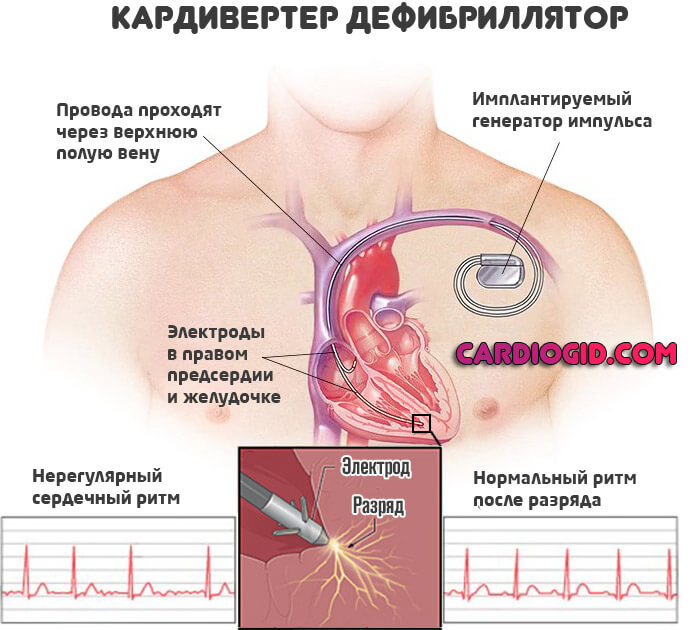
Также рекомендуется нормализовать образ жизни. Избегать интенсивной физической нагрузки, только предписанные комплексы лечебных упражнений.
Никакого алкоголя, табачной продукции, они усугубят состояние здоровья пациента. Также привести в порядок рацион: как можно меньше соли, как можно больше полезных растительных продуктов и белка.
В комплексе эти методики дадут необходимый эффект в самые короткие сроки. Важно соблюдать все рекомендации лечащего специалиста и не заниматься самодеятельностью.
Профилактические меры
Специфических способов профилактики усмотрения частоты сердечных сокращений не выработано.
Достаточно придерживаться правил здравого смысла:
- Не злоупотреблять алкоголем. Желательно вообще не пить. Даже в минимальных количествах спиртное способно «ударить» по сердцу и сосудам. Терапевтическим эффектом в этом отношении этанол не обладает.
- Питаться правильно. Минимизировать количество жирного, жареного, соленого, консервов и полуфабрикатов. Они вредны. Отдать предпочтение овощам, фруктам и белку.
- Не курить. В том числе и электронные сигареты, вред от которых не менее высок.
- Нормализовать питьевой режим(1,8-2 литра в сутки, не более).
- Не сидеть на месте, но и не перетруждать организм интенсивными механическими нагрузками. Все хорошо в меру.
Это простые, понятные, но эффективные правила.
Тахикардия на фоне нормального давления в 30% случаев обусловлена физилогическими факторами и в 70% ситуаций — патологическими.
Необходимо обследоваться по поводу высокой ЧСС у врача-кандиолога, пока не наступили опасные осложнения.
Лечение подбирается исходя из характера и тяжести процесса. Никакой самодеятельности. Следует положиться на лечащего специалиста.
Источник


