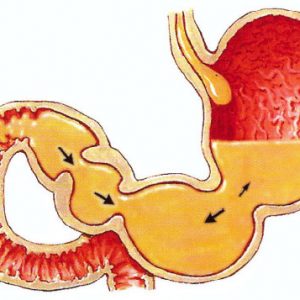
Повышенное давление в 12 перстной кишке
В норме должно быть синхронное расслабление привратника при сокращении антрального отдела желудка и снижение давления в двенадцатиперстной кишке. В этот момент давление перистальтических волн в антральном отделе желудке должно превышать давление в двенадцатиперстной кишке. Благодаря этому и происходит эвакуация переваренной пищи в двенадцатиперстную кишку. Скорость эвакуации пищи из желудка зависит от ее вида: быстрее всего (через 1,5-2 часа) эвакуируется углеводистая пища, затем белки, дольше всего задерживается в желудке жирная пища. Кислое содержимое эвакуируется из желудка медленнее, чем нейтральное. Консистенция пищи тоже имеет значение. Быстрее всего эвакуируется жидкая пища. Плотная пища может сохраняется в желудке до 4–6 ч. Повышение давления в двенадцатиперстной кишке (дуоденальная гипертензия) приводит к замедлению эвакуации пищи из желудка, в результате чего происходит перерастяжение его стенок и возникновение таких симптомов, как чувство тяжести в желудке, тошнота, отрыжка, боль. Длительное повышение давления в двенадцатиперстной кишке приводит к развитию недостаточности клапанов и возникновению дуоденогастрального, дуоденопанкреатического рефлюксов. Кроме того, вследствие замедления продвижения пищи по двенадцатиперстной кишке увеличивается время контакта агрессивного кислого химуса со слизистой двенадцатиперстной кишки, что приводит к развитию в ней воспалительных изменений. Основные причины дуоденальной гипертензии:
На сайте GastroScan.ru в разделе «Литература» имеется подраздел «Моторика тонкой кишки», содержащий публикации для профессионалов здравоохранения по данной тематике. | ||||||||
Источник
Оглавление:
1. Общие данные
2. Причины и развитие патологии
3. Симптомы дуоденогастрального рефлюкса
4. Осложнения
5. Диагностика
6. Дифференциальная диагностика
7. Лечение дуоденогастрального рефлюкса
8. Профилактика
9. Прогноз
Общие данные
Заболевание не относится к опасным состояниям, но субъективно вызывает у пациентов физиологический дискомфорт и существенно ухудшает качество их жизни, поэтому и привлекает постоянное внимание гастроэнтерологов. С другой стороны невыраженный дуоденогастральный рефлюкс наблюдается у 15% населения, здорового с точки зрения гастроэнтерологии – людей, которые ранее никогда не предъявляли жалобы на нарушения со стороны ЖКТ. У такой категории дуоденогастральный рефлюкс или проявляется вялой симптоматикой, которая легко купируется, или не манифестируется вообще, поэтому в данном случае его как патологию не расценивают. У здоровых людей попадание частично переваренной пищи из 12-перстной кишки в желудок наблюдается в основном в ночное время – по причине того, что:
- люди поздно ужинают;
- сфинктер привратника ночью может расслабиться.
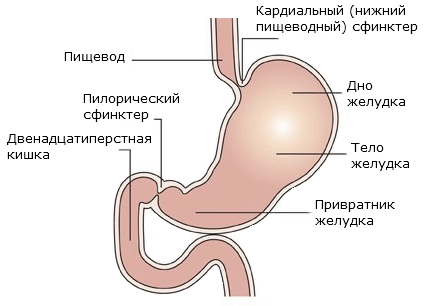
Обратите внимание
Сфинктер привратника это циркулярные мышечные волокна в стенке желудка в месте перехода этого органа в 12-перстную кишку. Они порционно «впускают» частично переваренную пищу из желудка в в кишку и не позволяют ей вернуться обратно. Таким образом предотвращается физиологический конфликт желудочной слизистой с пищевым комком, у которого уже другое pH-значение из-за с секрета 12-перстной кишки, ферментов из желчного пузыря и поджелудочной.
Гастроэнтерологи расценивают дуоденогастральный рефлюкс как патологию в том случае, если:
- кислотность желудочного сока, определенная во время суточной pH-метрии, составляет более 5, что означает сдвиг в щелочную сторону;
- такой сдвиг кислотности не связан с приемом пищи.
Дуоденогастральный рефлюкс как четко очерченная патология диагностируется по разным данным у 28-32% пациентов. Мужчины и женщины страдают от него приблизительно в равной мере. Всплеск количества случаев дуоденогастрального рефлюкса наблюдается у студенческой молодежи – из-за нарушения питания (особенно часто это случается во время студенческих сессий).
Обратите внимание
По мнению ряда гастроэнтерологов, дуоденогастральный рефлюкс возникает в 45-100% случаев всех хронических патологий желудка и 12-перстной кишки, но диагностируется не всегда (в первую очередь- из-за недообследования).
Важность патологии в том, что она может способствовать возникновению и дальнейшему развитию практически всех разновидностей желудочной патологии – в первую очередь:
- язвенной;
- воспалительной;
- опухолевой (в отдаленном периоде времени).
Довольно часто заболевание развивается после некоторых видов хирургического вмешательства на желудочно-кишечном тракте – чаще всего после:
- холецистэктомии (удаления желчного пузыря);
- хирургических манипуляций на желчевыводящих протоках;
- оперативного лечения поджелудочной железы;
- ушивания язвы 12-перстной кишки.
Причины и развитие патологии
Наиболее типичные причины, которые ведут к возникновению дуоденогастрального рефлюкса, это:
- нарушение двигательной активности со стороны желудка и/или 12-перстной кишки;
- повышенное давление в 12-перстной кишке;
- эндоскопическое исследование желудочно-кишечного тракта.
Важно
Благодаря усовершенствованию тактики фиброгастродуоденоскопии она все реже выступает причиной данной патологии. Если в желудке обнаруживается желчь, то значит, что причиной рефлюкса выступила не ФГДС, а другие факторы.
-

- физиологическая и органическая недостаточность пилорического фрагмента желудка с зиянием пилоруса (постоянным частичным или полным его открытием, чего в норме быть не должно).
В свою очередь недостаточность пилорического отдела желудка может возникать:
- в результате нарушения внутриутробного развития плода – в частности, при неправильной закладке пищевой трубки;
- при хронических и выраженных острых патологиях желудка, которые затрагивают большей частью его пилорический отдел, а также соседние отделы;
- после оперативного вмешательства по поводу патологии желудка (не только его пилорического отдела, но и соседних сегментов – их функционирование связано между собой).
Так как из-за постоянного выраженного заброса содержимого 12-перстной кишки в желудок в полости последнего повышается давление, это, в свою очередь, может причинить к возникновению гастроэзофагеального рефлюкса – забрасыванию порции содержимого желудка в пищевод.
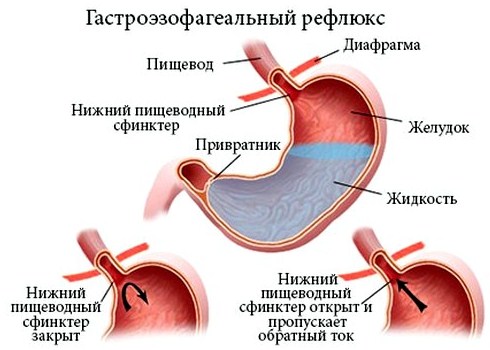
Зачастую это случается, если дуоденогастральный рефлюкс:
- выраженный;
- длительно нелеченный;
- хоть лечебные назначения и делаются, но наблюдается он долгое время.
Главное патологическое последствие дуоденогастрального рефлюкса – агрессивное воздействие содержимого 12-перстной кишки на слизистую оболочку желудка. Во время этого происходят следующие процессы:
- кислоты содержимого желчного пузыря и ферменты поджелудочной железы разъедают слизистую оболочку желудка, из-за чего водородные ионы желудочного сока всасываются обратно в стенку желудка. Это ведет к повышенной продукции соляной кислоты и нарастающему увеличению кислотности желудочного сока;
- эти же биологические соединения повреждают жировые структуры клеток желудка, тем самым повышая их чувствительность к агрессивным составляющим желудочного сока (в первую очередь – к соляной кислоте). Наступает химический конфликт между стенкой желудка и его секретом (выделениями).
Дуоденогастральный рефлюкс в равной мере может возникать при:
- функциональных заболеваниях желудка – тех, для которых не характерны изменения в стенке органа – например, при дискинезии желудка (нарушении желудочной двигательной активности);
- органических гастропатологиях, которые характеризуются физико-анатомическими нарушениями в желудочной стенке.
Чаще всего это такие болезни и состояния:
-
- язвенная болезнь желудка;
- язвенная болезнь 12-перстной кишки;
- рак желудка;
- снижение тонуса сфинктера Одди (циркулярных мышечных волокон, которые окружат место впадения желчного протока и протока поджелудочной железы в 12-перстную кишку и в норме регулируют попадание в нее желчи и панкреатических ферментов);
- дуоденостаз (нарушение или полное прекращение двигательной активности 12-перстной кишки).
Следует различать причинно-следственные связи патологии желудочно-кишечного тракта и дуоденогастрального рефлюкса:
- при функциональных болезнях пищеварительного тракта сначала появляется нарушение моторики желудка и начальных сегментов тонкого кишечника, затем как следствие возникает дуоденогастральный рефлюкс;
- при органических поражениях ЖКТ сначала появляется рефлюкс, а уже он провоцирует нарушение двигательной активности пищеварительного тракта.
Такой нюанс является подспорьем в диагностике.
Если двигательная активность участка «желудок-12-перстная кишка» дискоординирована (а в запущенных случаях и вовсе хаотична), то это приводит уже к нарушению перемещения желудочного содержимого в 12-перстную кишку. «Застревание» пищевого комка в желудке, в свою очередь, ведет к:
- дальнейшему нарастанию гастростаза (застоя пищи в желудке);
- возникновению дуоденостаза (застоя пищевого комка в 12-перстной кишке);
- антиперистальтике (волнообразному сокращению ЖКТ в направлении от 12-перстной кишки до желудка, хотя в норме наблюдается обратное сокращение);
- нарастающему забросу содержимого из 12-перстной кишки в желудок.
Дуоденогастральный рефлюкс в основном наблюдается при следующих комбинациях нарушений со стороны ЖКТ:
- нормальном желудочном тонусе, спазме пилорического отдела желудка и застое в 12-перстной кишке;
- снижении тонуса желудка, зиянии пилоруса и повышенном давлении в 12-перстной кишке.
Ранее была популярной теория, что заброс кишечного содержимого из 12-перстной кишки в желудок – это своеобразная защитная реакция организма на:
- повышение кислотности желудочного сока;
- воспалительное поражение слизистой оболочки желудка.
Сторонники теории утверждали, что, попадая в желудок, дуоденальное щелочное содержимое нейтрализует кислое содержимое желудка, благодаря чему его слизистая не разъедается.
Важно
На самом деле желчные кислоты, которые входят в состав дуоденального содержимого, наоборот способны повысить кислотность желудочного содержимого, что приводит к ее изъязвлению.
Симптомы дуоденогастрального рефлюкса
Наиболее показательные симптомы, которые развиваются при дуоденогастральном рефлюксе, это:
- боли в животе;
- диспепсические явления;
- метеоризм (вздутие живота из-за чрезмерного количества газа в кишечнике).
Характеристики болей при дуоденогастральном рефлюксе:
- наблюдаются в верхней половине живота;
- разлитые, не имеют четкой локализации
- по характеру – спастические (спазмирование в виде приступов);
- по силе – средней или высокой интенсивности;
- возникают через 30-40 минут после приема пищи, иногда – раньше (зависит от скорости попадания пищи из желудка в 12-перстную кишку).
Диспептические явления, возникающие при данном заболевании, это:
-

- срыгивание (мини-версия рвоты) едой и кислым содержимым;
- отрыжка воздухом и кислым содержимым;
- при прогрессировании состояния – рвота с примесью желчного содержимого;
- чувство горечи во рту.
Осложнения
Более выраженные негативные последствия могут спровоцировать осложнения дуоденогастрального рефлюкса – в первую очередь это:
- гастроэзофагеальная рефлюксная болезнь – заброс в пищевод не только кислого содержимого желудка, но и щелочного 12-перстной кишки, активно забрасываемого в желудок;
- аденокарцинома – одно из наиболее злокачественных новообразований пищевода, которое развивается из его железистых клеток. Механизм возникновения опухоли следующий. Содержимое 12-перстной кишки, попадая в желудок, повышает в нем давление. Из-за этого содержимое желудка устремляется в пищевод, вызывая изменения его слизистой, выливающиеся в метаплазию – разрастание слизистой и перерождение ее клеток, которое в конечном итоге развивается в аденокарциному;
- токсико-химический гастрит C – постоянно поддерживающееся воспаление слизистой желудка из-за хронического воздействия на нее желчи и панкреатического сока, которые являются составляющими содержимого 12-перстно кишки. Чаще всего возникает при неправильном лечении дуоденогастрального рефлюкса.
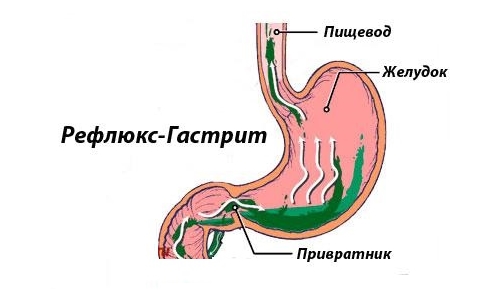
Диагностика
Описанные признаки дуоденожелудочного рефлюкса неспецифичны – они способны возникать и при других заболеваниях ЖКТ, что может вызвать путаницу при диагностике. Поэтому для уточнения диагноза требуются дополнительные методы исследования:
- физикальные – визуальный осмотр пациента, перкуссия (простукивание), пальпация (прощупывание) и аускультация (прослушивание) живота;
- инструментальные;
- лабораторные.
Нередко дуоденогастральный рефлюкс диагностируется случайно:
- во время комплексного обследования, которое назначил врач по поводу других подозреваемых патологий желудочно-кишечного тракта;
- при ежегодных профилактических осмотрах.
Данные визуального осмотра такого пациента определенно скудноваты – даже при самом бурно процессе забрасывания дуоденального содержимого в желудок это никак не будет проявляться при осмотре пациента. Единственный признак, встречающийся при осмотре в 95-97% случаев – выраженный бело-желтый налет на языке при отсутствии желтизны склер и видимых слизистых оболочек.
Данные пальпации живота:
- болезненность в верхних этажах живота;
- иногда – чувствительность кожи, которая определяется при поверхностной пальпации передней брюшной стенки.
Данные аускультации живота:
- в момент заброса дуоденального содержимого можно услышать усиленные перистальтические шумы и урчание в кишечнике.
Инструментальные методы исследования, наиболее оправдавшие себя в диагностике дуодено-гастрального рефлюкса, это:
- внутрижелудочная pH-метрия – измерение кислотности желудочного сока;
- электрогастрография;
- антродуоденальная манометрия.
Самый информативный метод для подтверждения дуоденогастрального рефлюкса – круглосуточная внутрижелудочная pH-метрия. Во время нее фиксируются даже малейшие колебания pH внутрижелудочной среды, которые не связаны с приемом пищи. Более точные результаты исследования получают в ночной отрезок времени, так как больной не принимает пищу, способную внести коррективы в pH желудка.
Во время электрогастрографии графически фиксируют электрические потенциалы желудочной стенки, по которым косвенно оценивают двигательную активность органа.
Во время антродуоденальной манометрии измеряют внутрижелудочное давление в динамике.
Анализ данных pH-метрии, электрогастрографии и манометрии позволяет оценить изменения в моторике желудка – а именно:
- нарушение координации моторики этого органа;
- сдвиги внутрижелудочного давления.
В качестве вспомогательных инструментальных методов в диагностике дуоденогастрального метода применяются:
- ультразвуковое исследование органов брюшной полости;
- обзорная рентгенография;
- фиброгастродуоденоскопия (ФГДС).
Они помогут провести дифференциальную диагностику дуоденогастрального рефлюкса с другими болезнями желудочно-кишечног тракта.
Важно
Наиболее информативный лабораторный метод исследования при подозреваемом дуодено-гастральном рефлюксе это анализ желудочного сока – наличие в нем пищеварительных панкреатических ферментов или желчи свидетельствует о развитии рефлюкса.
Дифференциальная диагностика
Прежде чем ставить диагноз дуоденогастрального рефлюкса, следует исключить следующие патологии, схожие с ним по симптоматике – это:
- острый гастрит с повышенной кислотностью или обострение его хронической формы;
- эрозивные формы гастрита;
- язва желудка;
- острый или обострение хронического дуоденита (воспаления) 12-перстной кишки;
- язва 12-перстной кишки;
- острый холецистит;
- желчекаменная болезнь;
- острый холангит (воспаление желчевыводящих протоков);
- острый или обострение хронического панкреатита.
Лечение дуоденогастрального рефлюкса
В большинстве случаев пациентов с дуоденогастральным рефлюксом лечат в амбулаторных условиях. Госпитализация в стационар проводится:
- с целью более подробного обследования;
- при выраженных болях и рвоте;
- при развитии осложнений этой патологии.
Лечение заболевания может быть:
- консервативное;
- оперативное.
В основе консервативной терапии лежат:
- нормализация режима питания и пищевого рациона;
- нормализация физических нагрузок;
-

- отказ от кофе;
- отказ от курения и приема алкогольных напитков (даже с низким содержанием спирта);
- медикаментозная терапия;
- физиотерапевтическое лечение – прием щелочных минеральных вод, массаж живота.
Основы питания (диеты) при дуоденогастральном рефлюксе следующие:
- прием натуральных витаминов;
- включение в рацион продуктов с увеличенным содержанием клетчатки;
- в основе рациона должны находиться нежирные сорта мяса (индюшка, кролик, говядина), каши, кефир, ряженка, йогурты, овощи, фрукты и ягоды;
-

- в период обострения рекомендуется частое дробное питание (до 5-6 приемов пищи в сутки);
- после приема пищи рекомендуется вертикальное положение тела в течение 1 часа.
В качестве медикаментозной терапии назначают:
- лекарственные средства, которые нормализуют двигательную активность желудка и 12-перстной кишки;
- так называемые селективные прокинетики – препараты, которые улучают процесс опорожнения желудка от его содержимого и предотвращают забрасывание частично переваренной пищи из 12-перстной кишки назад в желудок;
- ингибиторы активности желчных кислот (препараты с подавляющим действием);
- блокаторы протонной помпы;
- антациды – препараты, нормализирующие повышенную кислотность желудочного содержимого.
В случае если из-за зияния привратника консервативные меры не дают стойкого результата, или же заболевание прогрессирует, ряд медиков рекомендует хирургическое вмешательство. Но выполнить качественную пластику привратника технически сложно, а накладывание анастомоза (соустья) между телом желудка и тонким кишечником нецелесообразно, так как в этом случае невозможно сформировать образование, которое по функциональности было бы похожим на привратник.
Профилактика
Самое действенное мероприятие, которое предупреждает возникновение дуоденогастрального рефлюкса – это отрегулирование питания. Благодаря ему предотвращают:
- перебои в работе привратника;
- заболевания желудочно-кишечного тракта, которые рано или поздно могут привести к возникновению дуоденогастрального рефлюкса.
Один из главнейших постулатов налаженного питания – противодействие перееданию, которое довольно быстро провоцирует сбой моторики желудка и 12-перстной кишки. Также к методам профилактики следует отнести:
-

- прием лекарств только по предписанию и под наблюдением врача;
- своевременное выявление и лечение патологии желудочно-кишечного тракта. Помимо всего, это помогает избежать оперативного вмешательства на органах ЖКТ, из-за чего может развиться дуоденогастральный рефлюкс;
- занятие лечебной физкультурой, которая помогает укрепить мышечный корсет тела и брюшной пресс, благодаря чему органы желудочно-кишечного тракта (в частности, желудок и 12-перстная кишка) находятся в отведенном им природой месте.
Прогноз
Прогноз в подавляющем большинстве случаев благоприятный. Неблагоприятное развитие дуоденогастрального рефлюкса наступает по причине его запущенности и возникновения осложнений. В тяжелых отдаленных случаях наступают грубые нарушения в моторике желудочно-кишечного тракта, что чревато «выпадением» желудка и 12-перстной кишки из нормального акта пищеварения. В таких случаях больного вынуждены кормить парентерально (путем введения питательных веществ через кровеносное русло).
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
28,331 просмотров всего, 9 просмотров сегодня
Загрузка…
Источник





