Повышенная температура тела давление тахикардия
Тахикардия при температуре обычно появляется при высокой лихорадке — выше 38-39 градусов. В таком состоянии учащенное сердцебиение повышает давление, особенно у людей с гипертонией.
Тахикардия и повышенная температура могут не быть связаны: учащенное сердцебиение — основной признак сердечно-сосудистых заболеваний. Поэтому в идеале стоит обратиться к специалисту и пройти обследование.
Физиологический механизм
Повышение температуры чаще всего говорит о прогрессировании воспалительной реакции. В редком случае появляется лихорадка нейрогенной природы, которая возникает вследствие травматизации определенных структур головного мозга.
На фоне размножения инфекционных возбудителей происходит выработка защитных антител, биологически активных веществ — медиаторов воспаления. Продукты жизнедеятельности бактерий также вызывают ответную воспалительную реакцию.На ее фоне стимулируется центр терморегуляции, который и отвечает за изменение температуры.
Интенсивность лихорадки зависит от состояний, которые привели к воспалительной реакции и учащенному сердцебиению. Само по себе повышение температуры может увеличивать нагрузку на сердечно-сосудистую систему и вызывать тахикардию.

Этиологические факторы
Учащенное сердцебиение во время повышенной температуры у взрослых и детей появляется преимущественно на фоне инфекционных заболеваний:
- ОРВИ;
- Ангина, отит и другие ЛОР-патологии;
- Пневмония;
- Инфекционно-воспалительные процессы мочеполовых органов;
- Формирование абсцессов.
Особое внимание необходимо уделять состоянием, при которых температура держится высокой, выше 38-39 градусов, продолжительное время. В таком случае необходимо обратиться к специалисту, который проведет комплексную диагностику и сможет понять, почему появляются лихорадка и тахикардия при температуре.
Температура при вегетососудистой дистонии
Вегетососудистая дистония (ВСД) имеет различные клинические проявления, среди которых нередко встречается гипертермия. Многие люди даже не замечают субфебрильной температуры. Она чаще всего встречается при вегетососудистой дистонии у подростков и молодых людей.
Изменения в температуре связаны с нарушением терморегуляции. За этот процесс отвечает гипоталамус, и в большинстве случаев никаких серьезных отклонений в состоянии здоровья специалисты не обнаруживают.

Проявления вегетососудистой дистонии исчезают самостоятельно после нормализации образа жизни, режима сна и отдыха, восстановления нормального гормонального фона и работы нервной системы.
Гипоталамус подает специфические сигналы в центр терморегуляции, когда обостряются симптомы вегетососудистой дистонии, при этом нередко повышается давление, возникает страх.
Обычно температура при ВСД повышается незначительно и держится на уровне субфебрилитета.
Если дополнительно появляются головные боли, головокружения, физическая слабость, снижение иммунитета, необходимо провести обследование.
Диагностика
Тахикардия при температуре является показанием для обращения в первую очередь к кардиологу или терапевту. С помощью лабораторной диагностики можно выявить изменения в анализах крови и мочи, соответствующие инфекционно-воспалительному процессу. ПЦР, ИФА дает возможность определить природу гипертермии в сочетании с тахикардией.
Дополнительные методы диагностики:
- УЗИ внутренних органов;
- ЭКГ;
- Суточное мониторирование ЭКГ по Холтеру;
- МРТ сердца;
- ЭхоКГ;
- Электрофизиологическое исследование сердца;
- Определение уровня тиреотропных гормонов в крови;
- ЭЭГ головного мозга.

Конкретные методы диагностики вегетососудистой дистонии при температуре тела должен подбирать лечащий врач.
Возможно, потребуются консультации других профильных специалистов, включая эндокринолога, невролога, психотерапевта.
Тахикардия при повышении температуры у детей
У детей норма пульса выше, чем у взрослого. Это обязательно учитывают при выявлении возможной тахикардии. Пульс у ребенка первых месяцев жизни может быть выше 130-150 ударов в минуту. У взрослого нормой считается пульс до 90.
При повышении температуры тела возрастает нагрузка на сердце. Это приводит к естественному повышению сердцебиения. Эта закономерность наиболее заметна у новорожденных, у которых при гипертермии пусть может достигать 170 ударов в минуту.
Физиологическая тахикардия у детей при повышении температуры связана со следующими изменениями в организме:
- Обезвоживание, особенно на фоне кишечных инфекций, которые сопровождаются лихорадкой, поносом, интоксикационным синдромом;
- Физические нагрузки;
- Перегревание организма при длительном нахождении под прямыми солнечными лучами или из-за использования слишком теплой одежды, не соответствующей погодным условиям;
- Применение некоторых лекарственных препаратов, в том числе адреналина;
- Выраженный болевой синдром.
Родителям бывает сложно отличить физиологическую тахикардию от патологической во время повышения температуры тела. Поэтому необходимо при появлении признаков лихорадки сразу обращаться к специалистам или вызывать врача на дом.
Особенно опасна тахикардия, которая не исчезает после приема жаропонижающих средств и нормализации температуры.
Возможные симптомы
Повышенное сердцебиение при температуре сопровождается симптомами основного заболевания. Обычно лихорадка вызывает головные и мышечные боли, которые свидетельствуют о попадании токсинов в кровь и прогрессировании защитной воспалительной реакции.
Возможные дополнительные симптомы:
- Физическая слабость, снижение работоспособности;
- Головокружение;
- Насморк;
- Боль в горле;
- Ухудшение качества носового дыхания;
- Снижение сна;
- Психоэмоциональная нестабильность, раздражительность.
Если температура повышается на фоне инфекций мочеполовых органов, появляются характерные боли в области низа живота и паха, нарушается мочевыделительная функция. При ротавирусной инфекции, кишечных расстройствах, связанных с инфекционными возбудителями, дополнительно возникают диарея, тошнота и рвота.

Нельзя исключать и появление тахикардии при температуре на фоне заболеваний сердца. Они обычно сопровождаются интенсивными болями за грудиной, одышкой, которая усиливается при физических нагрузках, характерным посинением кожи в области носогубного треугольника.
Лечение тахикардии при температуре
Лечение тахикардии при лихорадочных состояниях напрямую зависит от основного заболевания. Если учащенное сердцебиение связано только с повышением температуры, необходимо использовать современные жаропонижающие средства. Они достаточно быстро решают проблему гипертермии у детей и взрослых.
Но лихорадку у ребенка нельзя устранять распространенными препаратами без предварительной консультации со специалистом. Если врач не может быстро осмотреть ребенка, рекомендуется использовать жаропонижающие средства в сиропе и свечах, которые разрешается применять с первых дней жизни.
Возрастные ограничения у подобных препаратов все-таки имеются, поэтому перед использованием конкретного лекарства внимательно ознакомьтесь с инструкцией.
Специалисты часто назначают при тахикардии в сочетании с высокой температурой тела нестероидные противовоспалительные средства, которые помогают устранить болевой синдром, снять признаки интоксикации и уменьшить температуру тела.
Если температура спровоцирована ОРВИ, ЛОР-патологиями, обязательно назначают антигистаминные препараты. Они снимают отек со слизистых тканей, предупреждают нарушение дыхания, в том числе у детей. Важно учитывать тот факт, что высокая температура приводит к обезвоживанию организма.
Особенно опасна гипертермия для маленьких детей. Им обязательно необходимо давать пить больше жидкости на протяжении всего периода болезни.
При температуре необходимо соблюдать постельный режим, избегать переохлаждения, действия стрессовых факторов. Если тахикардия в сочетании с гипертермией возникает на фоне болезней сердца и сосудов, стоит использовать определенные препараты против аритмии, от давления и высокого холестерина.
Симптоматическая терапия может включать применение седативных средств. Они облегчают течение вегетососудистой дистонии, улучшают сон, снимают излишнее нервное напряжение. При бессоннице можно применять снотворные средства.
Некоторым пациентам требуется применение антидепрессантов и транквилизаторов, особенно при выраженном страхе, психоэмоциональном напряжении, панических атаках.
Тахикардия и спорт
Тахикардия и большой спорт — довольно сомнительное сочетание. Интенсивные физические нагрузки противопоказаны при любых формах аритмии. Но умеренная активность, напротив, укрепляет сердечно-сосудистую систему, повышает устойчивость миокарда к временной нехватке кислорода и стрессу.
Но подходить к выбору вида спорта при склонности к тахикардии, в сочетании с гипертермией, необходимо профессионально и осторожно. Лучше с этим вопросом обратиться к лечащему врачу. При ухудшении самочувствия тренировки необходимо на время прекращать.
Каким спортом можно заниматься
Тахикардия при склонности к повышению температуры не говорит о том, что вы должны полностью отказаться от спорта. Умеренные нагрузки необходимы. Но каким именно спортом можно заниматься?
При выборе подходящего спортивного направления учитывайте следующие факторы:
- Поставленный диагноз;
- Возраст;
- Общее самочувствие;
- Вес;
- Уровень пульса;
- Цифры артериального давления.
Если тахикардия появляется только при повышении температуры на фоне инфекционных заболеваний, то в период острых проявлений запрещены любые физические нагрузки. Можно вернуться к спортивным тренировкам после выздоровления и восстановления хорошего самочувствия.
При вегетососудистой дистонии и незначительном повышении температуры тела запрещены интенсивные тренировки с подъемом тяжестей, упражнения, которые вызывают сильное утомление. Особое внимание к выбору вида спорта необходимо проявлять при наличии сопутствующих сердечно-сосудистых патологий.
Подобные болезни требуют строгого контроля за уровнем физической нагрузки и состоянием сердца.
При высокой массе тела запрещены распространенные виды спорта: бег, езда на велосипеде, прыжки, подъема тяжестей. Подобные упражнения у тучных людей в несколько раз превышают нагрузку на суставы, особенно коленные, что приводит к их разрушению.
При тахикардии можно заниматься бегом, плаванием, танцами, йогой и другими спокойными и относительно безопасными направлениями.

Кардиотренировки
Кардиотренировки при правильном контроле за частотой сердечных сокращений можно рассматривать как метод лечебной физкультуры. Его используют даже после перенесенного инфаркта миокарда, но только когда организм полностью восстановится.
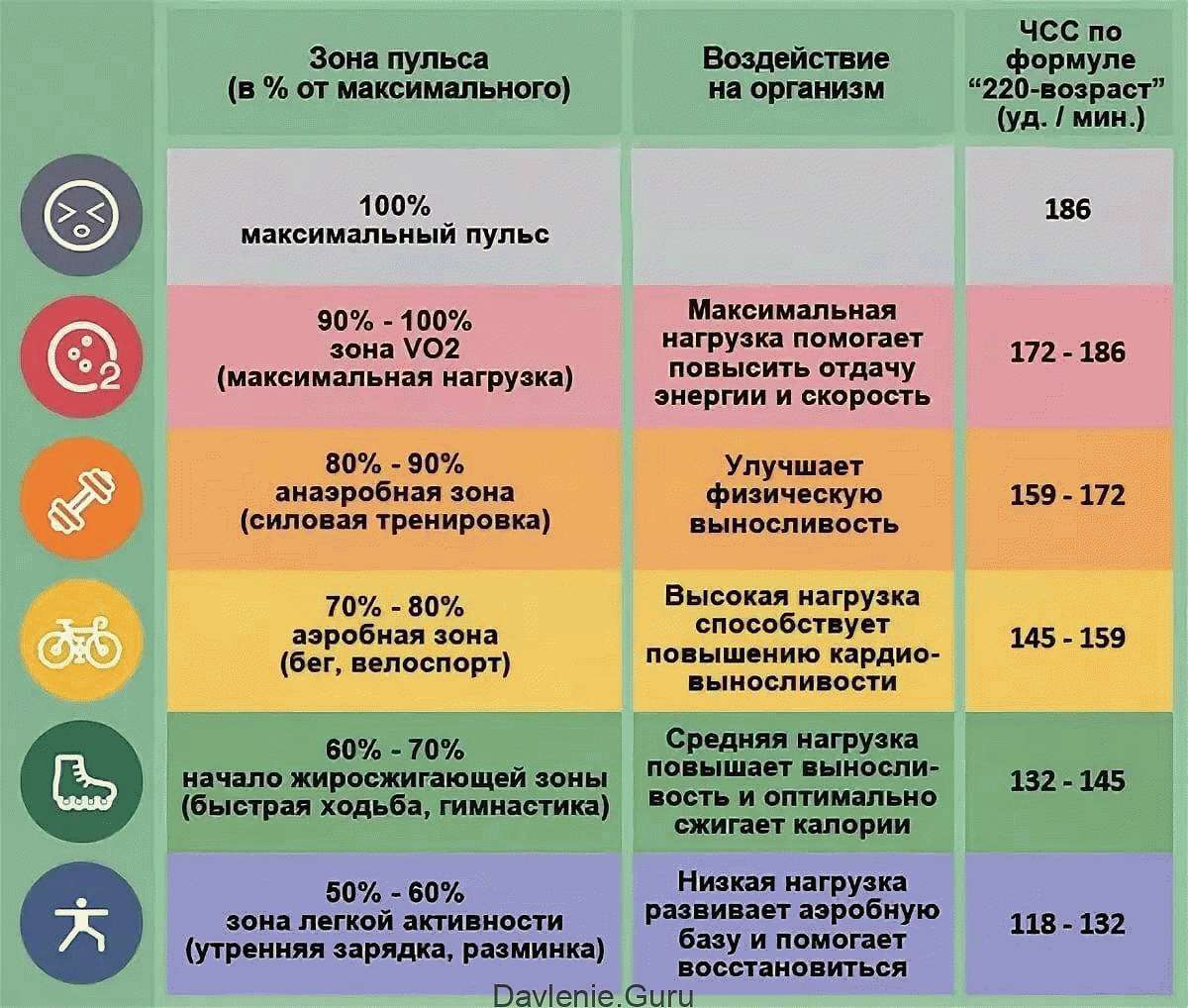
Кардиотренировки практикуют для укрепления сердечной мышцы. Лучше всего для этого использовать современные тренажеры, которые позволяют контролировать пульс, артериальное давление и другие важные показатели. Нагрузки должны быть умеренными, чтобы пульс не поднимался выше 130-140 ударов в минуту.
Лучше не использовать продолжительные упражнения. При тахикардии рекомендованы кратковременные нагрузки, которые продолжаются не более 10-20 минут.
Йога и пилатес
Йога и пилатес дают статическую нагрузку на организм и хорошо подходят для людей с нестабильной работой сердца. Важно постепенно осваивать новый вид спорта.
Особенно полезна йога, так как она позволяет достичь гармонии между физическим и духовным состоянием, учит правильному дыханию, повышает стрессоустойчивость, нормализует сон. Во время спокойных занятий улучшается трофика тканей, включая клетки сердечно-сосудистой системы.

Другие виды физической нагрузки при тахикардии
Даже на первый взгляд обычные домашние занятия и простую ходьбу можно рассматривать как профилактические упражнения, которые укрепляют сердце, повышают устойчивость организма к неблагоприятным внешним воздействиям и стрессам.
Регулярные нагрузки позволяют контролировать течение гипертонии, уменьшать проявления этого заболевания и даже сокращать дозу применяемых гипотензивных средств. Также спорт помогает поддерживать вес, избегать появления тучности и сопутствующих эндокринных патологий.
Главными принципами физических нагрузок при тахикардии являются:
- Тщательный выбор безопасных упражнений;
- Регулярность тренировок;
- Избегание переутомления;
- Отказ от тренировок при ухудшении самочувствия, повышении пульса выше 80-90 ударов в минуту в состоянии покоя;
- Контроль за пульсом во время занятий спортом.
Рекомендуется периодически посещать лечащего врача, контролировать состояние сердца, сосудов, течение хронических патологий.
Помните о важности соблюдения принципов здорового питания, которые помогают избежать атеросклероза, инсульта, инфаркта и других опасных, но очень распространенных патологий.
Профилактика
Профилактика тахикардии при повышении температуры тела заключается в первую очередь в своевременном приеме жаропонижающих средств. Специалисты рекомендуют бороться с гипертермией правильно. Если температура поднимается выше 38,5 градусов, стоит ее сбивать.
Но при тахикардии и сильном ухудшении состояния разрешается использовать жаропонижающие средства и при более низких цифрах. Иногда приходится начинать сбивать даже незначительную температуру, чтобы избежать учащения сердцебиения, появления чувства страха и повышения давления.
Профилактика тахикардии также включает:
- Соблюдение постельного режима при повышении температуры тела;
- Отказ от провоцирующих факторов, в том числе от курения и употребления алкоголя;
- Повышение стрессоустойчивости;
- Умеренные физические нагрузки не реже 2-3 раз в неделю;
- Ограничение животных жиров, простых углеводов в рационе питания;
- Раннее начало лечения ОРВИ, инфекционных заболеваний внутренних органов, хронических болезней
- Сердца и сосудов.
Если температура не снижается даже на фоне применения жаропонижающих препаратов, не нормализуется сердечный ритм, необходимо срочно обращаться за помощью к специалистам.
Длительное течение тахикардии при гипертермии может вызывать тяжелые осложнения, вплоть до появления сердечной недостаточности.
Источник
Повышенное давление и температура тела 37 и выше: причины

Многие годы безуспешно боретесь с ГИПЕРТОНИЕЙ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Повышенное давление и температура 37 градусов является весьма тревожным признаком, сообщающим о наличии какого-либо заболевания.
Нередко при появлении этих симптомов в одно время люди лечатся от простуды, гриппа и иных болезней, вызванных вирусом. Между тем подобная терапия может вызывать опасность для здоровья.
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Дело в том, что гипертония и температура 37 градусов чаще всего сигнализирует о нарушении работы сердечно-сосудистой системы.
При наличии высокой температуры, повышенного давления и дополнительных симптомов врач может диагностировать поражение почек, нарушение работы внутренних органов эндокринной системы и вегетативной системы.
При появлении первых признаков болезни следует сразу же обратиться за помощью к врачу и отказаться от самолечения, чтобы не вызвать развитие осложнений.
Когда повышенное давление считают симптомом
 Как известно, норма температурных показателей колеблется от 36 до 37 градусов. При повышении температуры более 37 организм сообщает о наличии неполадок в работе организма.
Как известно, норма температурных показателей колеблется от 36 до 37 градусов. При повышении температуры более 37 организм сообщает о наличии неполадок в работе организма.
В некоторых случаях гипертония может провоцировать не повышение, а, наоборот, понижение температуры ниже 36 градусов. Тогда врач диагностирует вегетативное расстройство.
Повышенная температура более 37 градусов и повышенное давление может быть особо опасным для людей, имеющим проблемы в сердцем. Но подобные симптомы не всегда сообщают о наличии проблем в работе сердечно-сосудистой системы, при этом появляется учащенное сердцебиение при повышенном давлении. Высокое артериальное давление иногда – это просто симптом. Подобное состояние нередко наблюдается при поражении внутренних органов в виде нарушения работы:
- Надпочечников;
- Щитовидной железы;
- Почек.
Нарушение работы надпочечников
на
Почка отвечает за регулирование кровяного давления. В определенной ситуации у человека в области надпочечника может развиться феохромоцитома в виде опухоли, подобное образование начинает активно вырабатывать адренергические гормоны, аналогичные гормонам стресса.
Если у здоровых людей такие вещества вырабатываются редко и только в случае возникновения стрессовой ситуации, то при наличии опухоли выработка гормонов происходит постоянно, при этом выделяется повышенное количество веществ. Это становится причиной повышения артериального давления. Дополнительно у пациента может повышаться температура тела выше 37 градусов.
Чтобы выявить заболевание, врач обязательно назначает проведение анализа мочи на уровень адренергических гормонов.
Нарушение работы щитовидной железы
При усилении работы щитовидной железы происходит активная выработка определенных гормонов, которые оказывают негативное влияние на работу сердечно-сосудистой системы. Сердце начинает биться часто, объем крови при этом резко увеличивается, появляется жар.
При наличии симптомов в виде повышения давления врач дополнительно назначает исследование гормонов щитовидной железы и прохождение ультразвукового исследования.
Нарушение работы почек
 При сужении почечной артерии в почках у человека сильно повышается артериальное давление и поднимается температура выше 37 градусов. В этом случае в полость почки не попадает необходимое количество крови, давление снижается и активируется выработка определенного вещества, которое задерживает жидкость и повышает кровяное давление.
При сужении почечной артерии в почках у человека сильно повышается артериальное давление и поднимается температура выше 37 градусов. В этом случае в полость почки не попадает необходимое количество крови, давление снижается и активируется выработка определенного вещества, которое задерживает жидкость и повышает кровяное давление.
Такое состояние обычно не удается вылечить при помощи стандартных антигипертонических препаратов. Врач назначает прохождение ультразвукового исследования почечной артерии, за счет чего удается выявить, где именно находится сужение.
В будущем лечение заключается в расширении кровеносного сосуда. Процедура проводится путем прокола в области бедра, узкий проход раздуваются и увеличивается.
После терапии почка может получать должное количество крови, артериальное давление приходит в норму, температура снижается до 37 и ниже градусов.
Повышение давления при опухоли надпочечников
Надпочечники отвечают за выработку гормонов, регулирующих количество жидкости в организме человека, показатели артериального давления и водно-солевой баланс. Когда образуется альдостерома в виде опухоли надпочечников, у пациента может сильно повышаться кровяное давление.
- Появление опухоли провоцирует гормон альдостерон, ответственный за водно-солевой баланс в организме.
- Гормон задерживает жидкость путем солевых скоплений, происходит увеличение объема циркулирующей крови, в результате чего повышается кровяное давление.
- Альдостерон не позволяет жидкости высвобождаться, поэтому она скапливается в организме.
- Из-за повышенного давления крови сосуды распираются и создаются все условия для гипертонической болезни.
- Дополнительно у пациента может повышаться температура тела до 37 и выше градусов.
 Опухоль в свою очередь является доброкачественной, обычно она находится в левой части надпочечников. Но существует риск развития осложнения опухоли в виде инсульта и излияния крови в мозг.
Опухоль в свою очередь является доброкачественной, обычно она находится в левой части надпочечников. Но существует риск развития осложнения опухоли в виде инсульта и излияния крови в мозг.
Обычно при проведении ультразвуковое исследования выявить образование бывает трудно. В связи с этим врач для выявления патологии назначает прохождение анализа крови на гормоны надпочечников.
Альдостерома лечится путем коррекции рациона питания. Следует полностью отказаться от соли и соленых блюд. Рекомендуется употреблять в пищу продукты, богатые калием, так как данное вещество способствует уменьшению судорог и мышечной слабости. К таким продуктам относят:
- Курагу;
- Какао;
- Ботву свеклы.
Чаще всего опухоль удаляется хирургическим путем. Если такое лечение недопустимо, врач назначает терапию при помощи медикаментов.
Таким образом, высокое давление и повышенная температура более 37 градусов являются симптомами тех или иных болезней. Поэтому при появлении признаков заболевания нужно обратиться за медицинской помощью и отказаться от самолечения. Врач проведет полное обследование, назначит необходимые анализы, выявит причину жара и подберет соответствующее лечение. О причинах гипертонии подробно расскажет специалист в видео в этой статье.
на
Синусовая тахикардия
 Синусовая тахикардия – это учащение частоты сердечных сокращение (ЧСС) более 100 ударов в минуту. Источником такой ускоренной импульсации, как и в норме, является синусовый узел, при этом все структуры сердца работают в нормальном режиме, соблюдена последовательность работы желудочков и предсердий.
Синусовая тахикардия – это учащение частоты сердечных сокращение (ЧСС) более 100 ударов в минуту. Источником такой ускоренной импульсации, как и в норме, является синусовый узел, при этом все структуры сердца работают в нормальном режиме, соблюдена последовательность работы желудочков и предсердий.
Данный синдром не часто проявляется какими-либо симптомами и обычно является случайной находкой при регистрации ЭКГ или подсчете пульса.
В основном синусовая тахикардия наблюдается у молодых людей. Причиной этому является незрелость нервной системы. В норме в регуляции частоты сердечных сокращений (ЧСС) принимают участие симпатическая и парасимпатическая нервная системы.
Активация симпатической нервной системы происходит вследствие высвобождения адреналина, что ведет к повышению артериального давления и пульса.
Активация же парасимпатической нервной системы оказывает совершенно противоположный эффект.
В норме эти две системы должны находиться в равновесии, конечно в случае необходимости происходит сдвиг в определенную сторону. Например, во время сна превалирует парасиматика и артериальное давление и ЧСС снижается, тогда как при стрессе или физической нагрузке происходит все с точностью до наоборот.
У молодых людей это равновесие удерживается плохо, два отдела нервной системы постоянно перевешивают друг друга и в ряде случаев наблюдается неадекватная регуляция ЧСС, чаще в виде тахикардии, иногда такое состояние называют кардионевроз.
Необходимо сказать, что существует ряд других причин, по которым может возникнуть тахикардия: физическая работа, стресс, подъем температуры тела, заболевания щитовидной железы с ее гиперфункцией (гипертиреоз), курение, анемии и т.д. И хотя сама по себе синусовая тахикардия не несет опасности для здоровья, но возможная причина ее возникновения может оказаться не такой безобидной.
Лекарства от тахикардии сердца при нормальном давлении
Лекарства от сердцебиения при нормальном артериальном давлении (АД) могут понадобиться в случае необходимости нормализовать ритм сердца и не сбивать при этом показатель АД. Нормальные показатели сердцебиения находятся на уровне 60–80 (85 у женщин) ударов за минуту. Антиаритмические препараты используются для лечения разных видов нарушения сердечной деятельности, но их прием должен строго контролироваться врачом.
 Препараты от тахикардии при нормальном АД
Препараты от тахикардии при нормальном АД
Причины тахикардии
Тахикардия или учащенное сердцебиение может возникать по ряду физиологических или патологических причин.
Физиологическими причинами тахикардии могут быть:
- стрессовые ситуации, опасность или эмоция тревоги, переживания;
- физическая нагрузка;
- повышение температуры тела (при повышении на 1 градус, количество ударов сердца возрастает на 10);
- горные условия, при резком подъеме на высоту с разреженным кислородом;
- прием лекарств;
- употребление алкогольных напитков.
Эти причины способствуют тому, что сердце начинает работать в усиленном режиме для подачи крови с кислородом во все органы. То есть физиологическая тахикардия является компенсаторным механизмом и нормальным явлением для каждого. Ее нет необходимости лечить или корректировать, только если симптоматика снижает качество жизни.
Симптомы тахикардии
Учащенное сердцебиение пациент может заметить самостоятельно и не перепутать с другими симптомами.
 Распространенные симптомы тахикардии
Распространенные симптомы тахикардии
Характерные жалобы следующие:
- чувство перебоев в работе сердца;
- ощущение толчков в области сердца в грудной клетке;
- головокружение на фоне учащенного сердцебиения и потеря сознания;
- болезненность в груди в области сердца;
- повышенная частота пульса, не проходящая в течение 5 минут.
Патологические виды и причины тахикардии
Патологическое нарушение сердечного ритма может проявляться в состоянии полного покоя со стороны пациента. Причинами могут быть факторы, влияющие на сердце, или другие патологии.
Распространенная этиология:
- инфаркт миокарда;
- миокардит;
- врожденные или приобретенные пороки сердца;
- тиреотоксикоз;
- почечная колика;
- кровопотеря в острой фазе (предшоковая).
Основные виды патологической тахикардии следующие:
НАШИ ЧИТАТЕЛИ РЕКОМЕНДУЮТ!
Для лечения гипертонии наши читатели успешно используют ReCardio. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
- прогрессирующий;
- мерцательный;
 Что такое тахикардия у человека
Что такое тахикардия у человека
- реципрокный;
- рецидивирующий;
- синоатриальний;
- пейсмейкерный.
Диагностика заболевания
Как только у пациента появляются приступы ощущения учащенного сердцебиения, ему рекомендуется проконсультироваться у врача для решения проблемы, а также для подбора схемы лечения.
Перед постановкой окончательного клинического диагноза пациенты проходят ряд обследований:
- осмотр и аускультация;
- ЭКГ однократно, а также суточный мониторинг по Холтеру;
- гормональные анализы (Т3, Т4, кортизол) и биохимические анализы крови (АСТ, КФК-МВ), общий анализ крови;
- ЭхоКГ;
- коронарография (по необходимости).
Препараты при тахикардии и нормальном давлении
Лечение тахикардии при нормальном артериальном давлении требует назначения комбинации из препаратов. Самостоятельно их приобрести в аптеках нельзя. Некоторые из лекарств незначительно снижают показатели АД, но дозировка для снижения давления при аритмии не критична. Комбинация подбирается эмпирическим путем и корректируется во время лечения. Пациенту также назначается щадящий физический режим.
 Бета-адреноблокаторы: побочные эффекты и противопоказания при лечении тахикардии
Бета-адреноблокаторы: побочные эффекты и противопоказания при лечении тахикардии
Чаще всего используются:
- бета-адреноблокаторы;
- блокаторы кальциевых каналов;
- мембраностабилизаторы;
- блокаторы калия;
- микроэлементы для поддержки миокарда.
Тахикардия при беременности
Во время беременности появляется компенсаторная тахикардия. Это означает, что кровью матери пользуется еще и плод, которому необходимо получать кислород. Поэтому увеличение показателей пульса, а, соответственно, и ЧСС, возможно до уровня 90 ударов за минуту. При этом не наблюдается общего ухудшения состояния.
Миокард во время вынашивания ребенка необходимо питать микроэлементами для продолжения нормального функционирования. Если частота сердечных сокращений повысилась до уровня 120 ударов в минуту, а также тахикардия наблюдается на уровне 90 ударов в минуту, но повышается АД, то женщине необходимо обратиться к гинекологу и получить дальнейшие консультации по коррекции показателей.
Нормальное давление при учащенном сердцебиении
Нормальное давление при учащенном сердцебиении – явление, характерное для патологической тахикардии. Оно часто связано с гормональным дисбалансом или с инфекционными процессами в сердце. Кроме нормального давления и повышенной частоты сокращения миокарда, можно отметить и другие симптомы, например, повышение температуры тела.
 Нормальное давление у мужчин и женщин
Нормальное давление у мужчин и женщин
При пониженном давлении
Пониженное давление с тахикардией – плохой прогностический признак. Явление происходит редко и чаще всего указывает на шоковое или предшоковое состояние. Такое случается при сильных интоксикациях с переходом в сепсис, а также при острой кровопотере или сильном болевом синдроме. Возможно увеличение ЧСС с понижением давления при острой недостаточности почек, печени и других паренхиматозных органов.
При повышенном давлении
Повышенное давление и увеличение ЧСС часто встречается в качестве варианта физиологической нормы. Чтобы понять причину одновременного роста показателей, требуется обратиться к врачу. Повышенные АД и ЧСС можно купировать одним препаратом.
Микроэлементы для сердечной мышцы рекомендуются к употреблению специалистами для предотвращения истощения миокарда и его гипотрофии. Это единственные средства, которые можно употреблять во время приемов пищи самостоятельно.
В число элементов, которые укрепляют не только сердечную мышцу, но и стенку сосудов относят:
- калий – используется для проведения импульса по нервным волокнам миокарда;
- кальций – способствует укреплению сердечной мышцы и стенки сосудов;
 Дефицит элементов в организме сказывается на всех органах
Дефицит элементов в организме сказывается на всех органах
- магний – отвечает за сбалансированное количество предыдущих элементов и натрия, а также улучшает обмен веществ миокарда;
- фосфор – способствует правильному сокращению миокарда, а также является строительным материалом для клеток;
- селен – антиоксидант, действующий на свободные радикалы.
Препараты антиаритмического действия
Действенные препараты, нормализующие ЧСС, относятся к таким фармакологическим группам, как:
- Бета-адреноблокаторы. Бета-адреноблокаторы способствуют замедлению сердечного ритма, они уменьшают фракцию выброса, а также потребность миокарда в кислороде. Лекарства обязательно включают в план лечения тахиаритмии, а влияние на артериальное давление при малых дозировках незначительное. К числу кардиоселективных препаратов относят «Небивалол», «Метопролол», «Карведилол», «Бисопролол», «Атенолол».
- Ингибиторы каналов кальция. Антагонисты кальциевых каналов имеют хороший уровень тропности к сердечным тканям. За счет разгрузки сердца от ионов кальция можно получить эффект незначительного расслабления сердечной мышцы, а затем уменьшить потребность миокарда в кислороде и купировать приступ тахикардии. К числу препаратов относят «Верапамил», «Нифедипин», «Амлодипин», «Дилтиазем», «Циннаризин».
- Блокаторы калия. Во время блокировки ионов калия наблюдается снижение активности электромеханических процессов. Препараты из этой группы можно принимать в качестве лечения и профилактики приступов. Во время употребления нужно контролировать уровень тироксина. К числу препаратов относят «Амиодарон», «Кордарон».
Мембраностабилизирующие средства
Мембраностабилизаторы используются относительно редко. Эта группа препаратов влияет на клеточные насосы, а именно на концентрацию ионов натрия, натриево-калиевые каналы. Группа препаратов активно воздействует на электролиты и удлиняет фазу реполяризации. Средства снижают активность волокон Пуркинье, они не могут проводить импульсы, а также возвращать посыл импульсов обратно.
Недостатком этих препаратов является минимальное влияние на клетки синусового узла. Поэтому при синусовых тахикардиях препараты либо не назначаются, либо применяются в высоких дозировках. К числу мембраностабилизирующих действующих компонентов препаратов относят: аймалин, прокаинамид, хинидин. Есть комбинированный препарат с названием «Пульснорма».
Лечение тахикардии должно проводиться в комплексе. Необходимо выбрать препараты с лучшей переносимостью для пациента, а также определить этиологический фактор и по возможности его устранить. Лечение аритмии может происходить курсами или приниматься пожизненно, поэтому важна постоянная консультация у специалиста и профилактические осмотры раз в два–три месяца.
Post navigation
Источник


