Поджелудочная железа повышенное давление
Взаимосвязь, которую имеет воспаленная поджелудочная железа и давление обусловлена нарушением метаболизма, скоплением токсинов и расстройством нервной регуляции из-за панкреатита. Также повышенное или пониженное АД способно влиять на функцию органа, вызывая образование камней в желчных протоках и некроз панкреатических островков. Терапия заключается в обеспечении покоя и постельного режима для пациента, а также приеме обезболивающих спазмолитических средств.
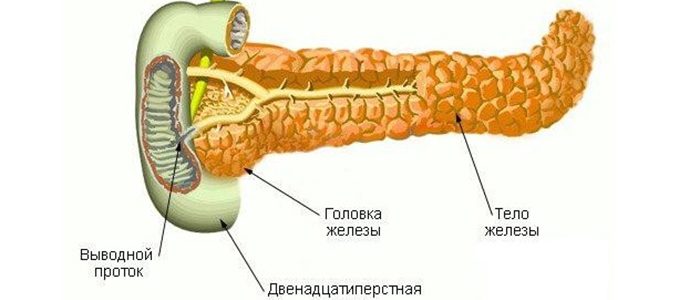
Согласно статистическим данным, панкреатит в сочетании с гипертонией встречается чаще у женщин молодого возраста.
Какая взаимосвязь заболеваний?
Развитие панкреатита отрицательно влияет на состояние сосудистого тонуса и работу сердца. При этом запускаются несколько таких механизмов возникновения гипертонии:
- недостаток в организме полезных веществ;
- недостаточность островков Лангерганса с последующим сахарным диабетом;
- болевой шок при воспалении органа и нарушение тонуса сосудов;
- интоксикация организма, связанная с накоплением продуктов распада ферментов.
Кроме этого, существует обратная связь, когда высокое давление приводит к повреждению поджелудочной железы. Это обусловлено ишемией панкреоцитов из-за повышенного АД и нарушения кровотока. Также гипертония способствует застою желчи в протоках, что является возможным фактором формирование камней с последующим панкреатитом.
Вернуться к оглавлению
Причины скачков давления
 Когда у человека начинается приступ панкреатита, то стрессовые гормоны, выделяемые в ответ на патологиеское состояние, спазмируют сосуды, что влечет за собой скачок АД,
Когда у человека начинается приступ панкреатита, то стрессовые гормоны, выделяемые в ответ на патологиеское состояние, спазмируют сосуды, что влечет за собой скачок АД,
При остром панкреатите АД поднимается в результате усиленного выделения в кровь гормонов стресса, связанных с выраженным болевым синдромом. При этом может значительно активизироваться вегетативная нервная система, что также приводит к сужению просвета сосудов, усилению работы сердца и как результат повышается сердечный выброс, давление резко возрастает. Также панкреатит провоцирует нарушение метаболизма, что обусловлено недостаточным синтезом инсулина и других биологически активных веществ. Поэтому поджелудочная железа и артериальное давление связаны за счет эндокринной функции органа и выделения гормонов стресса. Подниматься АД может также в результате болевого шока, когда выработка этих веществ велика.
Хронический панкреатит также может давать повышенное давление или низкое. Одной из причин такого состояния является отек тканей органа в результате длительно текущего воспалительного процесса, что приводит к пережатию нервных окончаний и кровеносных сосудов. Активация вегетативной системы при этом сопровождается сужением артерий и повышением АД. Поднять давление может еще нарушение работы почек, что обусловлено развившимся на фоне недостаточности поджелудочной железы сахарным диабетом. Повышаться артериальное давление при панкреатите способно из-за авитаминоза, анемии и интоксикации, на развитие которых оказывает влияние нарушение пищеварения.
Вернуться к оглавлению
Основные симптомы
 Патологическое состояние может проявиться носовым кровотечением.
Патологическое состояние может проявиться носовым кровотечением.
Повышение давления на фоне панкреатита способствует развитию у пациента таких характерных клинических признаков:
- слабость;
- головная боль;
- головокружение;
- тошнота и рвота;
- раздражительность;
- онемение пальцев рук и ног;
- шум в ушах;
- кровотечение из носа;
- мелькание мушек перед глазами;
- затуманивание сознания;
- неэффективность антигипертензивного медикаментозного лечения;
- зеленоватый оттенок кожи, что вызван токсическим гемолизом эритроцитов.
Согласно журналу «Лечащий врач» № 7 за 2011 год, подняться АД при панкреатите может только у гипертоников, а гипотоники в случае воспаления тканей поджелудочной страдают от снижения давления.
Вернуться к оглавлению
Что делать?
Лечение, если сочетается высокое давление и панкреатит, заключается в соблюдении больным постельного режима, двигательном и психоэмоциональном покое, постоянном наблюдении за его состоянием, чтобы предотвратить возможный панкреонекроз, что грозит сепсисом и летальным исходом для больного. Рекомендуется использование обезболивающих средств и спазмолитиков, способствующих нормализации оттока желчи и устранению острого болевого синдрома. Важно провести подавление экзогенной секреции органа, так как усиленная выработка ферментов приводит к разрушению панкреатоцитов. Пациенту категорически запрещается делать любую работу, употреблять пищу и нервничать.
Источник
При остром течении панкреатита может происходить колебание артериального давления. Наиболее часто с этой проблемой сталкиваются люди, которые страдают несколькими хроническими заболеваниями, а также лица преклонного возраста, у которых уже случалось обострение панкреатита. Поскольку заболевание само по себе серьезное, то в сочетании с резким повышением АД состояние больного может стать критическим в короткие сроки.
Что нужно знать о гипертонии при панкреатите

Гипертоническая болезнь и поджелудочная железа связаны между собой. По этой причине, если развивается сбой в одном органе либо сосудах, может страдать общее самочувствие в целом.
Если в поджелудочной железе начался воспалительный процесс, то постепенно нарастает интоксикация всего организма. В некоторых случаях фиксируют повышение кровяного давления даже у лиц, которые ранее не сталкивались с этим состоянием.
Лечение же повышенного давления без выявления точных причин, которые стали виновниками развития болезни, может не дать должного эффекта. Клинические данные подтверждают тот факт, что в половине случаев причиной гипертонии может стать панкреатит. Если длительное время не лечить патологию, то симптоматика будет только нарастать.
Возможные проявления повышенного АД:
- Частые головные боли;
- Головокружение;
- Слабость;
- Тахикардия;
- Ухудшение работоспособности.

Некоторые больные не придают таким симптомам особого значения, что может иметь самые негативные последствия. Так, разрушительный процесс в поджелудочной железе приводит к тому, что у больных со временем повышается уровень сахара в крови, и, как следствие, формируется сахарный диабет.
За счет того, что идет воспалительный процесс, а питательные вещества усваиваются все хуже, ткани начинают голодать. На этом фоне не только ухудшается самочувствие, но и падает иммунитет.
У некоторых больных впервые фиксируют приступы мигрени, которые могут проявляться очень тяжело.
Обострение панкреатита: симптомы и причины
Панкреатит представляет собой заболевание, при котором происходит воспаление поджелудочной железы. Наиболее частой причиной возникновения этого состояния становится нарушение оттока пищеварительных ферментов. Поскольку эти вещества предназначены для переваривания пищи, то оставаясь в паренхиме органа, они начинают его разрушать.
Спровоцировать такое состояние могут:
- Травмы органов абдоминальной области;
- Хирургическое вмешательство на желудке или желчевыводящих путях;
- Глистные инвазии и бактериальные инфекции;
- Генетическая предрасположенность;
- Эпидемический паротит.

Болезнь может начаться абсолютно внезапно. Часто первым ее признаком является повышение температуры. Постепенно процесс интоксикации продуктами распада нарастает, присоединяются рвота и сильная боль в ЖКТ. Поскольку боль может отдавать в спину или сердце, то не сразу можно заподозрить, какая болезнь обострилась. Нередким признаком является повышение кровяного давления.
Панкреатит опасен тем, что могут случиться серьезные осложнения, которые потребуют срочного хирургического вмешательства. К наиболее частым тяжёлым осложнениям относят развитие сахарного диабета и панкреонекроза. Поэтому людям, страдающим хроническим панкреатитом, необходимо регулярно проходить обследования.
Почему повышается артериальное давление при панкреатите
На повышение кровяного давления могут оказывать влияние одновременно несколько факторов, которые провоцирует панкреатит. Поскольку паренхиматозный орган под воздействием пищеварительных соков начинает переваривать сам себя, то в организме значительно увеличивается концентрация токсических веществ.
При нарастании патологического процесса начинают страдать и другие системы. Самочувствие больного резкого ухудшается, а организм испытывает сильнейший стресс. Последний фактор немаловажен, поскольку возрастает выработка адреналина в крови. Это гормон как раз может стать причиной повышения АД.
Другие негативные факторы:
- Снижение пищеварительных процессов, и как следствие развитие диспепсии;
- Нарастание интоксикации организма;
- Развитие авитаминоза и анемии на фоне неправильного усвоения питательных веществ;
- Нарушение гормонального обмена.

Эти возможные причины могут не только спровоцировать повышение кровяного давления, но и значительно ухудшить течение других болезней. В комплексе эти физиологические изменения негативно воздействуют на вегетативную систему, что естественным путем нарушает нормальное кровообращение.
Повышение АД все же чаще всего наблюдается при обострении панкреатита, а на не при хроническом его течении.
Острая боль при панкреатите как причина повышения давления
При панкреатите часто развивается интенсивная боль, которая может даже стать причиной шокового состояния. Если не оказать срочную медицинскую помощь, то даже может наступить летальный исход. К частым признакам нарастающего болевого шока относится повышение кровяного давления.
Гипертонический криз обычно случается в самом начале шокового процесса и является защитной реакцией на изменение гемодинамики в организме. Но постепенно давление начинает снижаться и может достичь совсем низких значений.
Тяжесть протекания в таком случае будет зависеть от степени выраженности болевого шока и поражения поджелудочной железы. Если же произошло резкое колебание давления в течение короткого времени, то этом может указывать на развитие панкреонекроза. В такой ситуации падение АД может свидетельствовать о начавшемся внутреннем кровотечении.
Характеристика острого периода
Если у пациента случилось первое обострение панкреатита, то по показателям АД можно отследить тяжесть состояния. Если при измерении фиксируется высокий пульс, то это указание на то, что организм пытается своими силами справиться с повышением артериального давления. На этом этапе у больного фиксируется заторможенность реакций, а также резкое ухудшение самочувствия.
Хорошо, если именно на первой фазе обострения болезни больному будет оказана медицинская помощь. В такой ситуации очень важно помочь пациенту и как можно быстрее устранить болевой синдром. С целью купирования данного состояния обычно используют обезболивающие и спазмолитические препараты.
Если на протяжении первой фазы не была оказана соответствующая помощь, то болевой шок будет интенсивно нарастать. В такой ситуации обычно фиксируется гипертонический криз с показателями 190/100 мм рт. ст. К такому состоянию уже обычно присоединяются рвота и даже обморочное состояние.
После этого у больного на фоне сильнейшей интоксикации начинает падать давление. Если значение достигнет цифры 60 мм. рт.ст., то это уже указывает на приступ гипотонии. У больного при этом может развиться почечная недостаточность, побледнение кожи и нарушение функции других органов. Нередко на этом этапе развивается некроз клеток органа.
Опытные врачи уже знают, что при помощи измерения показателей АД можно отслеживать течение острого панкреатита. Поэтому очень важно при появлении болей в животе и повышении кровяного давления вовремя обращаться за медицинской помощью.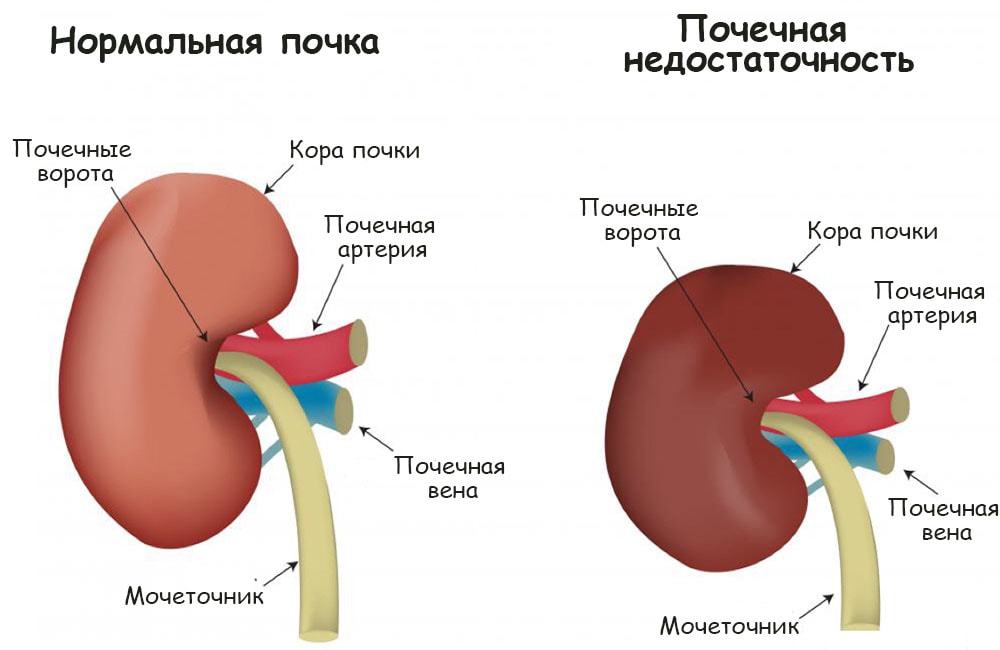
Хронический панкреатит и колебания давления
У некоторых больных с нарушением функции ЖКТ колебания кровяного давления могут наблюдаться и при хроническом панкреатите. В таком случае на момент обострения состояние будет еще хуже. При хроническом панкреатите у больных диагностируется постоянное снижение выделения пищеварительных соков поджелудочной железой.
Наиболее часто такому состоянию способствуют:
- Нарушения со стороны сердца;
- Частые авитоминозы и синдром мальабсорбции;
- Общее истощение;
- Неправильное питание;
- Сахарный диабет;
- Хронические заболевания органов ЖКТ.

Немаловажным моментом является то, что при таком виде панкреатита у больных может развиваться также и гипотония. В таком случае будет отмечаться еще большая слабость и снижение трудоспособности. Поэтому больным, страдающим частым снижением кровяного давления, также необходимо обследовать поджелудочную железу.
Профилактика
При хроническом панкреатите лечение будет в первую очередь направлено на снятие симптоматики. Кроме основной противовоспалительной терапии с использованием пищеварительных ферментов также показаны общеукрепляющие препараты.
При снижении АД показаны:
- Элеутерококк;
- Лимонник китайский;
- Радиола розовая;
- Корень женьшеня.

Также больным рекомендованы умеренные физические нагрузки. Кроме того необходимо придерживаться правильного режима питания, поскольку при заболеваниях органов пищеварения нужно избегать жареной и «тяжелой» пищи. Для улучшения самочувствия подойдут поливитаминные препараты.
Особе внимание при хроническом панкреатите с пониженным АД стоит уделять сну, его продолжительность должна составлять не менее 8-ми часов. В утренний период можно делать небольшую зарядку, и после этого будет полезен контрастный душ. Выполнение этих рекомендаций позволит значительно улучшить общее состояние больного.
Терапию любой болезни нужно проводить вовремя. Если в течение длительного времени отмечается резкое ухудшение самочувствия и тем более есть подозрения на развитие панкреатита, то необходимо сообщить об этом врачу. Вовремя проведя диагностику и пройдя курс лечения, можно избежать серьезных осложнений.
Давление и боль в области сердца при панкреатите.
Источник
Поджелудочная железа и давление имеют более тесную связь, чем кажется. Самочувствие органа варьируется относительно фазы заболевания, а показатели артериального давления выступают в качестве сигнала об улучшении или ухудшении состояния. Помимо формы панкреатита (острый приступ или ремиссия), на цифры тонометра не меньшее влияние оказывают возраст пациента и другие индивидуальные особенности.
Обострение или острый приступ панкреатита: о чем говорит давление?
Острый воспалительный процесс в поджелудочной железе может стать причиной не только серьезного сбоя в работе жизненно важных систем организма, но и даже привести к летальному исходу. Дело в том, что воспаление, сопровождаемое болевым шоком, может смертельно поразить внутренние органы, вегетативную нервную систему, сосуды и пр. Справедливости ради отметим, что сопутствует болевой шок не каждому обострению, однако вероятность кране неблагоприятного исхода, вынуждает как можно скорее распознать, если таковой имеется.
давление при хроническом панкреатите
Именно поджелудочная железа и артериальное давление, вернее его скачок, является признаком болевого шока, порождая перемены в гемодинамике (движении крови по сосудам). Только молниеносное вмешательство врачей, в этом случае, может спасти человеку жизнь в критический момент.
Как правило, при наступлении болевого шока происходит непродолжительное повышение показателей давления. После они снижаются, и кровяное давление остается упавшим на более длительный срок. Такой период именуют в медицине торпидной фазой, которая в свою очередь подразделяется на три степени. Важно понимать, что они могут сменять друга, в зависимости от того, какова клиническая картина и как скоро больному была оказана неотложная помощь. Тут, как и во многих других жизненных ситуациях, действует принцип: чем раньше, тем лучше.
Не только факт сильнейшей боли, сковывающей все тело, становится виной изменения артериального давления. Об этом может также свидетельствовать и кровотечение, если пациент болен панкреонекрозом. Относительно объема потери крови при омертвлении органа, вызванном процессом переваривания поджелудочной самой себя, колеблются и показатели давления.
Торпидная фаза болевого шока: особенности изменения артериального давления
Специалисты выделяют три степени торпидной фазы, каждая из которых имеет характерные особенности. В любом случае, первым делом обеспечивается постельный режим. Желательно регулярно проветривать помещение, где находится пациент, так как это улучшит работу кровеносной системы организма. С целью повышения циркуляции крови с больного снимают тесную одежду, препятствующую дыханию или вызывающую дискомфорт. Покой показан не только в физическом плане, но и эмоциональном.
Прибегая к тонометру, инструменту для измерения кровяного давления, обращают внимание в первую очередь на верхнюю границу (обозначающую систолическое давление), а не на нижнюю (говорящую о диастолическом давлении).
- Для первой степени торпидной фазы болевого шока характерно систолическое давление в районе 90-100 мм. ртутного столба. Наблюдается в большинстве случаев тахикардия – болезненное учащенное сердцебиение. Это своего рода попытка организма стабилизировать состояние. В этот момент могут прослеживаться снижение рефлексов и заторможенность реакции. Спазмолитики и обезболивающие лекарственные средства помогут купировать болевой синдром (Спазмалгон, Анальгин, Баралгин и другие). Если болевой шок настиг пациента в условиях больницы, на усмотрение врачей, может быть назначены и более тяжелые препараты с наркотическим действием: Промедол, Омнопон, Гидрохлорид Морфина и пр. В качестве растворов для капельниц, инъекций или таблеток на помощь приходят и такие распространенные лекарства как Но-шпа, Папаверин, Дротаверин и иные, обладающие схожей результативностью. Обычно дома используют нитроглицерин и аналогичные ему, это также возможно. А вот ввод спазмолитиков при одновременном приеме комбинированных анальгетиков (Спазмалгон, Баралгин и т.д.) не допустим.
- Вторая степень проявляется цифрами от 60 до 70 мм. ртутного столба верхней границы кровяного давления. Сердцебиение становится более интенсивным, а дыхание поверхностным. С целью обезболивания обращаются к растворам по наполнению кровеносного русла жидкостью, препаратам, способным предотвратить и/или устранить нарушения в работе внутренних органов и сердца, в частности, а также купирующим болевой синдром.
- Третья степень – это наиболее тяжкое течение. Систолическое давление опускается до критической отметки в 60-70 мм. ртутного столба. Наблюдается ярко выраженная бледность кожи и слизистых оболочек. Почки перестают работать в нормальном режиме, вплоть до прекращения продуцирования мочи. При затянувшихся реанимационных манипуляциях или опоздании в их оказании, пациент с высокой вероятностью умирает. В зависимости от тяжести состояния больного, ему проводятся спасательные мероприятия, как и при второй стадии торпидной фазы болевого шока, но с корректировкой в объемах. Возможен ввод специализированной смеси кислорода посредством носовых катетеров и аппарата для дыхания.
Показатели давления при хроническом течении панкреатической болезни
Для хронического панкреатита считается распространенной болезнь, выражающаяся в пониженном кровяном давлении, то есть гипотония.
Сразу несколько фактором могут оказать влияние на понижение кровяного давления:
- Недостаток витаминов в пище или проще авитаминоз, который чаще всего носит сезонную направленность. Критические времена года – осень и весна.
- Болезненное состояние из-за уменьшения объемакрови и гемоглобина – малокровие.
- Патологическое состояние, проявляющееся снижением функциональных возможностей организма – нервное и/или физическое истощение.
- Болезни сердечно-сосудистой системы: ишемическая болезнь сердца, ревмокардит, тромбоз глубоких вен и эмболия легких, болезнь сосудов головного мозга, врожденный порок сердца, болезнь периферических артерий.
- ВСД – заболевание вегетативной нервной системы.
- Недостаточность гормона поджелудочной железы инсулина — сахарный диабет, а также его осложнения.
- Заболевания системы пищеварения: гастрит, язва, геморрой, рак, панкреатит, цирроз, гепатит, печеночная недостаточность и прочие.
Распознать отклонение в меньшую сторону артериального давления от нормы можно и при внимательном отношении к самочувствию. Симптомами являются:
- Вялость и слабость, возникающие даже после продолжительного сна и отдыха.
- Метеозависимость.
- Раздражительность и потеря концентрации.
- Потливость.
- Холодные ноги и руки.
- Одышка, появляющаяся даже при незначительных нагрузках.
- Головные боли, обмороки и головокружение.
- Частое мочеиспускание.
Медикаментозное лечение базируется на устранении первоисточника недомогания, проводится посредством приема Норэпинефрина, Кофеина, Белласпона. Но ведущее значение придается образу жизни пациента и ответственность в вопросе соблюдения врачебных рекомендаций:
- Свежий воздух и физические нагрузки, способствующие поднятию тонуса сосудистой стенки и улучшению циркуляции крови.
- Продолжительность сна свыше 10 часов. После пробуждения противопоказан резкий подъем. Советуют даже в рамках постели проводить небольшую зарядку-разминку. Такая хитрость предотвратит головокружение и обмороки.
- Из рациона исключаются кофе и крепкие чаи. Эти напитки ухудшат работу пищеварительной системы и вызовут неблагоприятные последствия: рвота, тошнота, понос, запор, диарея, вздутие и т.д.
Народная медицина также эффективна. Приготовленные на основе лекарственных трав (Женьшень, Боярышник, Элеутерококк и Песчаный Бессмертник) отвары и настои должны пройти согласование с лечащим врачом.
Источник


