Подсчет пульса и артериального давления
Измерить давление и пульс несложное дело и многим знакомое. Чтобы получить точные и достоверные данные, необходимо правильно выполнять процедуру измерения. Прочтите информацию ниже для самоконтроля того, всё ли верно вы выполняете при измерении давления и пульса. Информация будет полезна и новичкам в этом деле.
Правила измерения артериального давления.
Общепринятая методика измерения АД – наложение манжеты на плечо. Важно, чтобы манжета соответствовала объему руки, не была слишком узкой или широкой.
Измерение АД следует проводить в удобной обстановке при комнатной температуре в покое через 5 минут отдыха.
Обратите внимание, что после еды, выпитой чашки кофе или выкуренной сигареты измерять АД можно только через 30 мин.
При измерении АД пациенту следует сидеть, обязательно с опорой на спинку стула и с расслабленными, не скрещенными ногами. Опора спины на спинку стула и руки на поддерживающую поверхность исключает повышение АД за счет сокращения мышц.
Руку при измерении АД необходимо полностью расслабить и держать неподвижно до конца измерения, удобно расположив на столе, находящемся рядом со стулом. Не следует допускать положения руки «на весу».
Высота стола должна быть такой, чтобы при измерении АД середина манжеты, наложенной на плечо, находилась на уровне сердца.
Манжету накладывают на плечо таким образом, чтобы между ней и поверхностью плеча оставалось расстояние размером в палец, а нижний край манжеты был на 2,5 см выше локтевой ямки. Нельзя накладывать манжету на ткань одежды. Закатывать рукава с образованием сдавливающих валиков из ткани – значит получить заведомо неправильный результат.
В ходе измерения необходимо располагать шкалу тонометра на уровне глаз, чтобы уменьшить вероятность ошибки при считывании показаний.
Воздух в манжете быстро нагнетают с помощью груши до тех пор, пока давление в манжете не превысит ориентировочное. Скорость сброса воздуха из манжеты должна быть приблизительно 2-3 мм рт.ст. в 1 секунду. Прослушивание тонов лучше проводить фонендоскопом, входящим в комплект с тонометром, головку которого следует фиксировать, не создавая значительного давления на кожу. Фиксация с существенным надавливанием, как и расположение головки над манжетой, искажает АД.
При сбросе воздуха появление тона соответствует систолическому АД, полное исчезновение тонов при дальнейшем выслушивании – диастолическому АД.
Повторные измерения АД производят через 1-2 мин. Среднее значение двух и более последовательных измерений точнее отражает уровень АД, чем однократное измерение.
В первый раз рекомендуют измерять АД на обеих руках, а в дальнейшем – на той руке, где оно выше. АД измеряют дважды с интервалом в 1-2 мин и подсчитывают среднее значение двух измерений.
Измерять АД рекомендуют два раза в день: утром после пробуждения и утреннего туалета и вечером в 21-22 ч, а кроме того при плохом самочувствии и подозрении на подъем АД. Результаты измерений целесообразно записывать в дневник самоконтроля.
В последнее время с успехом применяются электронные тонометры, облегчающие работу пациенту. Автоматически проводится определение не только АД, но и пульса.
Сердце работает в нашем организме под управлением главного водителя ритма – синусового узла, который расположен в стенке правого предсердия и является естественным водителем ритма.
Синусовый узел генерирует электрические импульсы возбуждения с определенной периодичностью – частотой сердечных сокращений. При нарушении работы синусового узла берет на себя ответственность нижележащий водитель ритма – атриовентрикулярный узел, который находится на границе предсердий и желудочков. Далее через пучок Гиса и его правую и левую ножки импульсы проходят к правому и левому желудочкам сердца, вызывая их сокращения.
Что нужно знать о пульсе?
Пульсовая волна возникает при выталкивании крови из левого желудочка в аорту и распространяется по артериям. При исследовании пульса обращают внимание на следующие его характеристики: частоту, ритмичность, напряжение (наполнение).
Частота пульса подсчитывается за 30 секунд и умножается на 2 или за 15 секунд и умножается на 4, а при неправильном ритме – в течение 1 минуты и, как правило, совпадает с частотой сердечных сокращений. Пульс может быть частым (тахикардия – более 80 уд/мин) или редким (брадикардия – менее 60 уд/мин). Нормальная частота пульса составляет 60-80 ударов в минуту.
Ритмичность пульса оценивают по регулярности пульсовых волн. Они должны следовать через одинаковые промежутки времени. В противном случае возникает нарушение сердечного ритма, и пульс становится аритмичным (неправильным, нерегулярным).
Различают пульс напряженный (твердый) и мягкий. Степень напряжения пульса зависит от уровня артериального давления: чем выше артериальное давление, тем напряженнее пульс.
Как правильно измерять пульс?
- Поверните руку ладонью вверх.
- Другой рукой обхватите кисть так, что бы три пальца (указательный, средний, безымянный) лежали на лучевой артерии у основания большого пальца.
- Нащупав лучевую артерию, прижмите ее, и Вы почувствуете пульсовую волну как удар, толчок, движение или увеличение объема артерии.
- Посчитайте количество ударов в течение 1 минуты или 30 секунд, умножив результат на 2, или 15 секунд, умножив на 4.
Источник
Рис.
Пульс и его характеристика
Различают
артериальный, капиллярный и венозный
пульс.
Артериальный
пульс — это ритмичные колебания стенки
артерии, обусловленные выбросом крови
в артериальную систему в течение одного
сокращения сердца. Различают центральный
(на аорте, сонных артериях) и периферический
(на лучевой, тыльной артерии стопы и
некоторых других артериях) пульс.
В
диагностических целях пульс определяют
и на височной, бедренной, плечевой,
подколенной, задней больше-берцовой и
других артериях.
Чаще
пульс исследуют у взрослых на лучевой
артерии, которая расположена поверхностно
между шиловидным отростком лучевой
кости и сухожилием внутренней лучевой
мышцы.
Исследуя
артериальный пульс, важно определить
его частоту, ритм, наполнение, напряжение
и другие характеристики. Характер пульса
зависит и от эластичности стенки артерии.
Частота
— это количество пульсовых волн в 1
минуту. В норме у взрослого здорового
человека пульс 60—80 ударов в минуту.
Учащение пульса более 85—90 ударов в
минуту называется тахикардией. Урежение
пульса менее 60 ударов в минуту называется
брадикардией. Отсутствие пульса
называется асистолией. При повышении
температуры тела на ГС пульс увеличивается
у взрослых на 8—10 ударов в минуту.
Рис.
Измерение артериального давления
Артериальным
называется давление, которое образуется
в артериальной системе организма при
сокращениях сердца и зависит от сложной
нервно-гуморальной регуляции, величины
и скорости сердечного выброса, частоты
и ритма сердечных сокращений и сосудистого
тонуса.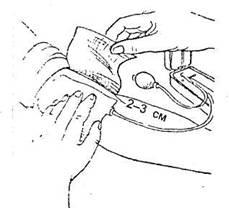
Различают
систолическое и диастолическое давление.
Систолическим называется давление,
возникающее в артериях в момент
максимального подъема пульсовой волны
после систолы желудочков. Давление,
поддерживаемое в артериальных сосудах
в диастолу желудочков, называется
диастолическим.
Для
определения артериального давления
необходимо придать пациенту удобное
положение сидя или лежа. Уложить руку
пациента в разогнутом положении ладонью
вверх, подложив валик под локоть. Наложить
манжетку тонометра на обнаженное плечо
пациента на 2-3 см выше локтевого сгиба
так, чтобы между ними проходил 1 палец.
Примечание:
одежда не должна сдавливать плечо выше
манжетки. Исключается лимфостаз,
возникающий при нагнетании воздуха в
манжетку и пережатии сосудов.
Соединить
манометр с манжеткой, укрепив его на
манжетке. Проверить положение стрелки
манометра относительно «0»-й отметки
шкалы. Определить пальцами пульсацию
в локтевой ямке, приложить на это место
фонендоскоп.
Закрыть
вентиль груши, нагнетать воздух в
манжетку до исчезновения пульсации в
локтевой артерии +20— 30 мм рт. ст. (т.е.
несколько Выше предполагаемого АД).
Открыть
вентиль, медленно, выпускать воздух,
выслушивая тоны, следить за показаниями
манометра.
Отметить
цифру появления первого удара пульсовой
волны, соответствующую систолическому
АД и продолжать медленно выпускать из
манжетки воздух. «Отметить» исчезновение
тонов, что соответствует диастолическому
АД.
Примечание:
возможно ослабление тонов, что тоже
соответствует диастолическому АД.
Провести
регистрацию результата в виде дроби (в
числителе -систолическое давление, в
знаменателе — диастолическое) в необходимой
документации.
Наблюдение
за дыханием
Дыхательное
движение осуществляется чередованием
вдоха и выдоха. Количество дыханий за
1 минуту называют частотой дыхательных
движений (ЧДД).
Наблюдение
за дыханием следует проводить незаметно
для пациента, так как он может произвольно
изменить частоту, ритм, глубину дыхания.
ЧДД относится к ЧСС в среднем как 1:4. При
повышении температуры тела на 1°С дыхание
учащается в среднем на 4 дыхательных
движения.
Подсчет
частоты дыхания проводится по движению
грудной или брюшной стенки незаметно
для больного. Взяв больного за руку,
можно сделать вид, что в данный момент
вы подсчитываете частоту пульса, а на
самом деле считать частоту дыхательных
движений за одну минуту. Подсчет должен
проводится в состоянии покоя, перед
подсчетом больной не должен совершать
физическую работу, есть или волноваться,
потому что эти состояния увеличивают
частоту дыханий. В норме частота
дыхательных движений взрослого человека
— 16-20 в минуту. Во сне частота дыханий
уменьшается до 12-14 в минуту. Частота
дыханий увеличивается при повышении
температуры, при различных заболеваниях,
особенно, при заболеваниях легочной и
сердечной системы, при волнении пациента,
после приема пищи. Резкое увеличение
частоты дыханий у больных легочными и
сердечными заболеваниями может
свидетельствовать о развитии осложнений
или утяжелении состояния больного и
требует срочной консультации врача.
Нельзя забывать, что и урежение частоты
дыханий является патологическим
признаком и требует консультации врача!
В
большинстве лечебных учреждений
показания частоты пульса фиксируются
в температурном листе. Все показатели
частоты пульса, дыхания, артериального
давления должны быть записаны в дневниках
медицинской карты больного (истории
болезни).
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Пульс и его характеристика
Различают артериальный, капиллярный и венозный пульс.
Артериальный пульс — это ритмичные колебания стенки артерии, обусловленные выбросом крови в артериальную систему в течение одного сокращения сердца. Различают центральный (на аорте, сонных артериях) и периферический (на лучевой, тыльной артерии стопы и некоторых других артериях) пульс.
В диагностических целях пульс определяют и на височной, бедренной, плечевой, подколенной, задней больше-берцовой и других артериях.
Чаще пульс исследуют у взрослых на лучевой артерии, которая расположена поверхностно между шиловидным отростком лучевой кости и сухожилием внутренней лучевой мышцы.
Исследуя артериальный пульс, важно определить его частоту, ритм, наполнение, напряжение и другие характеристики. Характер пульса зависит и от эластичности стенки артерии.
Частота — это количество пульсовых волн в 1 минуту. В норме у взрослого здорового человека пульс 60—80 ударов в минуту. Учащение пульса более 85—90 ударов в минуту называется тахикардией. Урежение пульса менее 60 ударов в минуту называется брадикардией. Отсутствие пульса называется асистолией. При повышении температуры тела на ГС пульс увеличивается у взрослых на 8-10 ударов в минуту.
Измерение артериального давления
Артериальным называется давление, которое образуется в артериальной системе организма при сокращениях сердца и зависит от сложной нервно-гуморальной регуляции, величины и скорости сердечного выброса, частоты и ритма сердечных сокращений и сосудистого тонуса.
Различают систолическое и диастолическое давление. Систолическим называется давление, возникающее в артериях в момент максимального подъема пульсовой волны после систолы желудочков. Давление, поддерживаемое в артериальных сосудах в диастолу желудочков, называется диастолическим.
Для определения артериального давления необходимо придать пациенту удобное положение сидя или лежа. Уложить руку пациента в разогнутом положении ладонью вверх, подложив валик под локоть. Наложить манжетку тонометра на обнаженное плечо пациента на 2-3 см выше локтевого сгиба так, чтобы между ними проходил 1 палец.
Примечание: одежда не должна сдавливать плечо выше манжетки. Исключается лимфостаз, возникающий при нагнетании воздуха в манжетку и пережатии сосудов.
Соединить манометр с манжеткой, укрепив его на манжетке. Проверить положение стрелки манометра относительно «0»-й отметки шкалы. Определить пальцами пульсацию в локтевой ямке, приложить на это место фонендоскоп.
Закрыть вентиль груши, нагнетать воздух в манжетку до исчезновения пульсации в локтевой артерии + 20-30 мм рт. ст. (т.е. несколько Выше предполагаемого АД).
Открыть вентиль, медленно, выпускать воздух, выслушивая тоны, следить за показаниями манометра.
Отметить цифру появления первого удара пульсовой волны, соответствующую систолическому АД и продолжать медленно выпускать из манжетки воздух. «Отметить» исчезновение тонов, что соответствует диастолическому АД.
Примечание: возможно ослабление тонов, что тоже соответствует диастолическому АД.
Провести регистрацию результата в виде дроби (в числителе -систолическое давление, в знаменателе — диастолическое) в необходимой документации.
Наблюдение за дыханием
Дыхательное движение осуществляется чередованием вдоха и выдоха. Количество дыханий за 1 минуту называют частотой дыхательных движений (ЧДД).
Наблюдение за дыханием следует проводить незаметно для пациента, так как он может произвольно изменить частоту, ритм, глубину дыхания. ЧДД относится к ЧСС в среднем как 1:4. При повышении температуры тела на 1°С дыхание учащается в среднем на 4 дыхательных движения.
Подсчет частоты дыхания проводится по движению грудной или брюшной стенки незаметно для больного. Взяв больного за руку, можно сделать вид, что в данный момент вы подсчитываете частоту пульса, а на самом деле считать частоту дыхательных движений за одну минуту. Подсчет должен проводится в состоянии покоя, перед подсчетом больной не должен совершать физическую работу, есть или волноваться, потому что эти состояния увеличивают частоту дыханий. В норме частота дыхательных движений взрослого человека — 16-20 в минуту.
Во сне частота дыханий уменьшается до 12-14 в минуту. Частота дыханий увеличивается при повышении температуры, при различных заболеваниях, особенно, при заболеваниях легочной и сердечной системы, при волнении пациента, после приема пищи. Резкое увеличение частоты дыханий у больных легочными и сердечными заболеваниями может свидетельствовать о развитии осложнений или утяжелении состояния больного и требует срочной консультации врача. Нельзя забывать, что и урежение частоты дыханий является патологическим признаком и требует консультации врача!
В большинстве лечебных учреждений показания частоты пульса фиксируются в температурном листе. Все показатели частоты пульса, дыхания, артериального давления должны быть записаны в дневниках медицинской карты больного (истории болезни).
Источник
Пульс исследуют двумя пальцами на лучевой, височной или сонной артериях (рис. 46). У детей до 1 года пульс обычно определяют на височной артерии, а у детей старше 1,5 лет — как правило, на лучевой артерии. Пульс определяют в покое (можно во время сна), подсчет ударов должен проводиться в течение минуты. Если пульсовые толчки следуют один за другим через одинаковые промежутки времени, то такой пульс называется ритмичным. При неодинаковых промежутках времени между ударами говорят о неправильном ритме, или аритмии. В случае обнаружения аритмии необходимо сообщить об этом врачу. Данные о пульсе отмечают в температурном листе.
Для мониторирования пульса в условиях палаты интенсивного наблюдения или амбулаторных условиях в настоящее время широко используются специальные датчики — пульсоксиметры (Nonin и др.), позволяющие измерять частоту сердечных сокращений и насыщение периферической крови кислорода в диапазонах от 18 до 300 уд/мин и от 0 до 100% соответственно. Используют гибкие многоразовые датчики,
1 Количество мочи, выводимой из организма за определенной промежуток времени.
Рис. 46.Определение пульса:
а — на лучевой артерии; б — на височной артерии; в — на сонной артерии
Рис. 47.Варианты датчиков для пульсоксиметрии
хотя существуют и датчики одно — кратного применения. Датчик ребенку надевают на палец руки или на большой палец стопы, а у новорожденных — на стопу (рис. 47). Для обеспечения комфорта при проведении пульсоксиметрии предусмотрено применение специальных пружин датчиков клипсовой конструкции, особых гидрогелевых материалов липких пластырей для фиксации датчиков, не вызывающих опрелости кожи и компрессии мягких тканей, системы тревожного сигнала. Сохранение измеренных значений осуществляется в памяти прибора. Артериальное давление измеряют с помощью аппаратов с пружинными манометрами — тонометров и ртутных сфигмоманометров
Рива-Роччи (рис. 48). Различают систолическое (максимальное) и диастолическое (минимальное) артериальное давление, т.е. давление крови на стенки сосудов во время систолы и диастолы. Нормальные величины артериального давления колеблются в зависимости от возраста детей, времени суток, состояния нервной системы и пр.
Для ориентировочного подсчета артериального давления (в миллиметрах ртутного столба) у детей старше 1 года можно воспользоваться следующими формулами:
— систолическое = 90 + 2 п;
— диастолическое = 60 + п, где п — возраст в годах.
Измерять артериальное давление можно в положении больного сидя или лежа после 5-10 мин отдыха. На обнаженное плечо выше локтевого сгиба плотно накладывают манжетку. Над местом пульсации локтевой артерии в области локтевого сгиба прикладывают фонендоскоп. Постепенно нагнетают баллоном воздух в манжетку, фиксируя момент, когда исчезнет звук пульсации крови в сосуде. После этого делают еще несколько нагнетательных движений. Затем следует постепенно снижать давление в манжетке, приоткрыв вентиль баллона. В момент появления звуковых ударов регистрируют показатель манометра. Первый короткий, но довольно громкий звуковой удар соответствует величине систолического давления. При дальнейшем снижении давления в манжетке тоны постепенно ослабевают. Регистрируют также момент исчезновения звуковых ударов, характеризующий диастолическое давление.
Оказание неотложной помощи.При заболеваниях сердечно-сосудистой системы у детей может довольно быстро развиться сердечная недостаточность с возникновением венозного застоя. У больного появляются сердцебиение, одышка, которые требуют оказания помощи.
При одышке больному помогают принять удобное сидячее положение, благодаря чему облегчается дыхание. Для этого под спину подкладывают несколько подушек или приподнимают головную часть функциональной кровати. Ребенку с одышкой обеспечивают максимальный приток свежего воздуха либо дают кислород, одновременно освобождают его от стесняющей одежды, тяжелого одеяла.
Появление острых сердечно-сосудистых нарушений требует оказания неотложной помощи.
Обморок — остро возникающая недостаточность кровоснабжения головного мозга, выражается внезапной кратковременной потерей сознания. До прихода врача ребенка укладывают горизонтально или с
в
Рис. 48.Измерение артериального давления:
а — тонометр; б — ртутный сфигмоманометр; в — правильное наложение манжетки
несколько опущенным головным концом. Обеспечивают свободное дыхание: расстегивают воротник, пояс, расслабляют одежду. Широко открывают окна и двери для доступа свежего воздуха. Лицо и грудь опрыскивают холодной водой. Дают вдохнуть нашатырный спирт, для чего смоченную вату подносят к наружным носовым ходам. Тело энергично растирают, затем согревают грелками, нижнюю половину туловища и нижние конечности укутывают теплым одеялом. При отсутствии эффекта вводят лекарственные средства (подкожно кофеин, кордиамин). Если эти мероприятия малоэффективны, то начинают ИВЛ.
При коллапсе, развивающемся вследствие острой сосудистой недостаточности и сопровождающемся быстрым падением артериального давления с нарушением кровоснабжения прежде всего мозга и сердца, состояние больного внезапно ухудшается, появляются слабость, бледность, похолодание конечностей, озноб, нитевидный пульс, поте-
ря сознания. Без оказания экстренной медицинской помощи больной может умереть. До прихода врача ребенка укладывают в горизонтальное положение, приподняв нижний конец тела, тепло укутывают, согревают грелками. Важно через каждые 30-60 мин подкожно вводить кофеин, поэтому срочно готовят набор для инъекций, систему для внутривенного вливания (может возникнуть необходимость введения, помимо кофеина, и других лекарственных средств).
Боль в области сердца редко отмечается у детей. Она может быть проявлением недостаточности кровоснабжения миокарда. Учитывая, что в генезе болей в области сердца существенная роль принадлежит психическому перенапряжению и расстройствам нервной регуляции, основные мероприятия направлены на создание условий комфорта. С этой же целью используют настои валерианы, пустырника, капли валокордина или валосердина (количество капель соответствует годам жизни) и др.
Спазм венечных артерий как причина болей в области сердца у детей бывает исключительно редко. Для исключения данной патологии ребенку дают под язык нитроглицерин. На область сердца ставят горчичники, к ногам и рукам прикладывают грелки. С момента появления жалоб на боли в области сердца срочно приглашают врача.
Пароксизмальная тахикардия — аритмия в виде внезапно начинающихся и также внезапно прекращающихся приступов тахикардии. Неотложная помощь показана в связи с возникающим внезапно расстройством функции миокарда: ребенок ощущает сильные и частые сердечные толчки, испытывает страх, сдавление в груди, боли в подложечной области. Частота сердечных сокращений в 2-3 раза превышает норму и может достигать 180-200 в минуту. Для снятия приступа используют приемы, вызывающие раздражение блуждающего нерва: надавливание на глазные яблоки, область сонной артерии, брюшную аорту, искусственное вызывание рвоты. Срочно сообщают врачу и готовят все необходимое для внутривенного введения лекарственных средств.
Остановка сердца возможна при некупирующемся приступе пароксизмальной тахикардии. В этом случае больному немедленно проводят ИВЛ, начинают закрытый массаж сердца. В это же время готовят аппаратуру и лекарственные средства (адреналин) для восстановления и стимуляции сердечной деятельности.
Техника непрямого (наружного) массажа сердца. Ребенка укладывают на стол или кровать с деревянным щитом. Врач или медицинская
сестра становится сбоку от ребенка и одну руку ладонью кладет на нижнюю треть грудины, ладонной поверхностью другой руки надавливает на грудину с такой силой, чтобы она прогибалась по направлению к позвоночнику на 3-4 см (рис. 49). Сердце сдавливается между грудиной и позвоночником, при этом кровь поступает из сердца в сосуды — аорту и легочную артерию. У детей старшего возраста частота надавливаний на грудную клетку должна составлять не менее 70 в минуту, у новорожденных — 100-200. У новорожденных массаж сердца проводится двумя большими пальцами обеих рук или одной рукой, когда давление осуществляется указательным и средним пальцами. Ритмическое сдавливание грудной клетки у новорожденных и детей грудного возраста должно приводить к смещению грудины не менее чем на 1-2 см.
Рис. 49.Проведение непрямого массажа сердца новорожденному (а, б) и ребенку старшего возраста (в)
Об эффективности непрямого массажа сердца свидетельствуют появление пульса на сонных, бедренных и лучевых артериях, повышение артериального давления, восстановление самостоятельного дыхания, появление розовой окраски кожных покровов и видимых слизистых оболочек.
При острой дыхательной недостаточностипомощь заключается в проведении оксигенотерапии, респираторно-ингаляционной терапии, ИВЛ.
Оксигенотерапия является наиболее эффективным способом, с помощью которого можно ликвидировать или уменьшить артериальную гипоксемию (низкое содержание кислорода в крови).
Оксигенотерапию проводят длительно — от нескольких часов до нескольких суток, непрерывно, при постоянной концентрации кислорода во вдыхаемом воздухе, равной 24-44 %. Важнейшее условие оксигенотерапии — соблюдение правил асептики. При применении носовых катетеров (стерильных) лучше использовать двойные изогнутые канюли из мягкого пластика с двумя короткими надставками, которые, измерив предварительно величину вводимого катетера, вводят в носовые ходы и фиксируют с помощью лейкопластыря на щеке (рис. 42, а, б). Подаваемый кислород обязательно должен быть увлажнен, для чего его с помощью аппарата Боброва (рис. 42, в) пропускают через стерильную воду.
Кроме того, используют лицевые маски, создающие определенную концентрацию кислорода. Кислородные палаты малопригодны для контролируемой оксигенотерапии. Более распространены пластмассовые колпаки и тенты для головы. Они могут быть снабжены дозатором кислорода (подсасывающим устройством), обеспечивающим определенную его концентрацию, и увлажнителем (рис. 42, г).
Респираторно-ингаляционная терапия заключается в проведении вспомогательной искусственной вентиляции легких (ВИВЛ) в сочетании с ингаляционной терапией. ВИВЛ проводят с помощью прессоциклических респираторов типа «Хиролог-1», «Bird-Mark-8», «Пневмат». Первые два аппарата снабжены системой «откликания» на
Рис. 42.Оксигенотерапия:
а — определение длины вводимого катетера; б — положение катетера в носоглотке; в — аппарат Боброва; г — дозатор кислорода
собственное усиление вдоха больного и дают возможность осуществлять ВИВЛ в триггерном режиме. Данный метод позволяет проводить направленную оксигенотерапию, ингаляции аэрозолей в режиме положительного давления в конце выдоха. Особое значение респираторно-ингаляционная терапия имеет в профилактике и лечении послеоперационных легочных осложнений.
Искусственная вентиляция легких используется для поддержания газообмена в организме. Для проведения этой процедуры ребенка необходимо уложить на спину с откинутой назад головой, чтобы улучшить проходимость дыхательных путей; расстегнуть одежду, стесняющую грудную клетку. Если в полости ротоглотки имеются рвотные массы или слизь, то их удаляют при помощи электроотсоса. Содержимое из полости рта можно удалить также пальцем, салфеткой и т.п.
Для обеспечения свободной проходимости дыхательных путей голову больного максимально запрокидывают кзади, при необходимости фиксируют язык (рис. 43, а, б). Одну руку подкладывают под шею, вторую кладут на лоб и проводят ИВЛ способом «изо рта в рот» (рис. 43, в) или «изо рта в нос» (рис. 43, г). При ИВЛ первым способом проводящий манипуляцию делает глубокий вдох, плотно прижимает свой рот ко рту ребенка и вдувает воздух, при этом нос зажимают первым и вторым пальцами. Выдох происходит пассивно вследствие эластического строения грудной клетки ребенка. При способе «изо рта в нос» воздух вдувают через носовые ходы. При обоих способах вдыхать через рот и нос надо через платок или марлю. Частота ИВЛ должна быть не менее 40 вдуваний в минуту у новорожденных и 20 — у детей старшего возраста.
Рис. 43.Техника искусственной вентиляции легких. Объяснение в тексте
Если пострадавший ребенок находится без сознания и у него размозжено лицо или он болен полиомиелитом, бешенством, СПИДом, столбняком, то ИВЛ проводят с помощью метода Холгера — Нильсена (рис. 44, а) или Сильвестра (рис. 44, б). Частота надавливаний на лопатки (грудину) у детей школьного возраста — 16-20 в минуту, а у детей дошкольного возраста — 20-30 в минуту до появления самостоятельного дыхания или прибытия врача.
Рис. 44.Ручные методы искусственного дыхания: а — метод Холгера-Нильсена; б — метод Сильвестра
В условиях стационара для поддержания искусственного дыхания используют дыхательный мешок с маской (типа Амбу). Мешок снабжен клапаном, который при надавливании на мешок автоматически закрывается, и весь воздух через маску поступает больному. Маска должна плотно охватывать нос и рот больного (рис. 45). ИВЛ осуществляют ритмичным надавливанием на мешок с интервалом около 2 с для пассивного выдоха.
Рис. 45.ИВЛ при помощи дыхательного мешка с маской
Критериями эффективности ИВЛ являются движения (экскурсии) грудной клетки при вдохе, «дыхательный» шум при выдохе, исчезновение синюшности и мраморности кожных покровов. Вопрос о целесообразности продолжения ИВЛ ручным методом или подключении больного к аппарату искусственного дыхания решает врач.
Дата добавления: 2015-10-13; просмотров: 6713; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Как то на паре, один преподаватель сказал, когда лекция заканчивалась — это был конец пары: «Что-то тут концом пахнет». 8361 — | 7982 — или читать все…
Читайте также:
Источник


