Перцентиля артериального давления у детей
Артериальная гипертензия (АГ) является важнейшей социально-экономической и медицинской проблемой, оставаясь главным фактором риска ишемической болезни сердца и заболеваний мозга, доля смертности от которых в структуре общей смертности превышает 50%.
Многочисленными клиническими и эпидемиологическими исследованиями установлено, что «истоки» гипертонической болезни находятся в детском и подростковом возрасте. АГ регистрируется у от 4% до 18% детей в зависимости от возрастной группы и выбранных критериев диагностики. При отсутствии своевременной профилактики и адекватной терапии АГ трансформируется в гипертоническую болезнь в 30–40% случаев [1, 2, 3].
В соответствии с рекомендациями Американской рабочей группы по высокому давлению у детей и подростков, экспертов Всероссийского научного общества кардиологов, Ассоциации детских кардиологов России и Российского медицинского общества по артериальной гипертонии нормальным уровнем артериального давления (АД) у детей считается значение систолического АД (САД) и диастолического АД (ДАД) меньше 90-го перцентиля для соответствующего возраста, пола и роста (см. табл. на стр. 34–35) «Уровни САД и ДАД у мальчиков в возрасте от 1 года до 17 лет в зависимости от перцентильного распределения роста» и «Уровни САД и ДАД у девочек в возрасте от 1 года до 17 лет в зависимости от перцентильного распределения роста»). Для обозначения уровня САД или ДАД, находящегося в диапазоне от 90-го до 95-го перцентиля, или более 120/80 мм рт. ст., но не превышающего 95-й перцентиль, введено понятие «высокое нормальное АД». За АГ принимают значения АД, превышающие 95-й перцентиль [4, 5].
В установлении диагноза АГ в педиатрии используются специальные таблицы, основанные на результатах популяционных исследований, а сам процесс диагностики состоят из следующих этапов:
определение по специальным таблицам перцентиля роста, соответствующего полу и возрасту пациента (табл. 1) [6];
вычисление средних значений САД и ДАД на основании трех измерений АД, проведенных с интервалом в несколько минут;
сопоставление средних значений САД и ДАД пациента, полученных по результатам трехкратного измерения АД на одном визите, с 90-м и 95-м перцентилями АД, соответствующими полу, возрасту и перцентилю роста пациента;
сравнение средних значений САД и ДАД, зарегистрированных у пациента на трех визитах с интервалом между визитами 10–14 дней, с 90-м и 95-м перцентилями АД, соответствующими полу, возрасту и перцентилю роста пациента [5].
В случае если три средних значения САД и ДАД, определенные на трех визитах с интервалом 10–14 дней, соответствуют критериям нормального АД, высокого нормального АД или АГ, устанавливается соответствующий диагноз [4].
У детей и подростков целесообразно выделять две стадии АГ:
I стадия — средние уровни САД и/или ДАД находятся в интервале от 95-го перцентиля до 99-го перцентиля плюс 5 мм рт. ст. для соответствующего пола, возраста и перцентиля роста.
II стадия — средние уровни САД и/или ДАД больше 99-го перцентиля более чем на 5 мм рт. ст., для соответствующего пола, возраста и перцентиля роста [5].
Стадия АГ устанавливается по более высокому значению показателей систолического или диастолического АД и определяется у пациентов, не получающих антигипертензивной терапии.
Классификация АГ основывается на выделении первичной или эссенциальной АГ и вторичных или симптоматических формах повышенного АД. Последние обусловлены почечной, эндокринной, нейрогенной и кардиоваскулярной этиологией, а в их терапии на первый план выходит лечение основного заболевания. Наиболее частые из известных причин АГ в порядке их относительной распространенности в различных возрастных периодах представлены в табл. 2 [7]. Приблизительно 60–80% вторичных АГ обусловлены паренхиматозными заболеваниями почек [7]. По мнению большинства специалистов, термин эссенциальная АГ является неправильным, подразумевая, что высокое АД является так или иначе обязательным компонентом для жизни пациента. Вследствие своей неточности этот термин в настоящее время не применяется.
Правильная диагностика и дифференциальная диагностика заболевания основана на тщательном сборе анамнеза, детальном клиническом обследовании и использовании современных лабораторных и инструментальных методов исследования.
При сборе анамнеза следует обратить внимание на следующую информацию:
жалобы (головная боль, рвота, нарушения сна);
уровень АД и продолжительность АГ;
патология беременности и родов;
черепно-мозговая травма и травма живота;
преждевременное половое развитие (появление вторичных половых признаков у девочек до 8 лет, у мальчиков до 10 лет);
пиелонефрит (можно предположить по эпизодам немотивированного повышения температуры тела, наличию в анамнезе лейкоцитурии, дизурии);
проводимая ранее антигипертензивная терапия;
избыточное потребление поваренной соли (склонность к досаливанию уже приготовленной пищи), изменения массы тела, уровня и характера физической активности;
употребление алкоголя, курение;
отягощенная наследственность по гипертонической болезни, другим сердечно-сосудистым заболеваниям, сахарному диабету (наличие этих заболеваний у родителей в возрасте < 55 лет);
психологические и средовые факторы: характер учебы и работы, атмосфера в семье, социально-экономические показатели семьи, жилищные условия, характер работы родителей, уровень взаимопонимания [4].
Физикальное исследование должно начинаться с определения веса и роста. Ожирение является важным фактором риска АГ. Независимо от возраста ребенка, АД должно быть измерено, по крайней мере, на одной ноге для исключения коарктации аорты. В норме АД на ногах на 10–20 мм выше, чем на руках.
У многих детей результаты клинического обследования в норме, что может потребовать проведения дополнительных лабораторных тестов. При инструментальном и лабораторном исследовании обязательно принимается во внимание возраст ребенка, анамнез, результаты физикального обследования и выраженность повышения АД. Диагностические процедуры, рекомендованные детям с АГ, перечислены в табл. 3 [8].
Специальные и специфические исследования проводятся в том случае, если имеются соответствующие данные анамнеза, физикального исследования и скрининговых тестов. Например, уровень тиреоидных гормонов определяется, если у ребенка имеются соответствующие симптомы патологии щитовидной железы.
Обследование ребенка с АГ будет не полным без тестирования органов-мишеней гипертензии. Должны быть исключены: гипертрофия левого желудочка, гипертензионная нефропатия, микроальбуминурия и утолщение стенок сонных артерий [9, 10, 11, 12]. Если наблюдаются указанные нарушения, ребенок должен получать антигипертензивную терапию.
Всем детям с АГ должны проводиться эхокардиография и осмотр глазного дна. Суточное мониторирование АД все чаще используется у детей с целью выявления гипертонии «на белый халат» [13]. Полученные данные в сочетании с анамнезом и физикальным исследованием позволяют определить тяжесть гипертензии, что необходимо для планирования лечения и наблюдения [14].
Не подлежит сомнению факт более высокой эффективности профилактики и лечения АГ на ранних этапах ее становления, т. е. в детстве, а не на стадии стабилизации и органных повреждений. Целью лечения АГ является достижение устойчивой нормализации АД для снижения риска развития ранних сердечно-сосудистых заболеваний.
Задачи лечения AГ:
достижение целевого уровня АД, которое должно быть < 90-го перцентиля для данного возраста, пола и роста;
улучшение качества жизни пациента;
профилактика поражения органов-мишеней или обратное развитие имеющихся в них изменений;
профилактика гипертонических кризов [4].
Лечебная тактика при ведении детей с повышенным АД определяется уровнем АД, его стойкостью, данными дополнительных исследований, указывающих на вовлечение в процесс других органов или отсутствие такового.
Лечение АГ у детей и подростков должно начинаться прежде всего с немедикаментозных методов воздействия на повышенное АД.
Из многообразия нелекарственных методов, применяемых в практическом здравоохранении, используются только научно-обоснованные методы. К ним относятся:
диетическая коррекция избыточной массы тела, водно-солевого обмена, существенное уменьшение потребления поваренной соли (менее 5 г в сутки) и достаточное потребление калия (3–5 г в сутки);
оптимизация двигательной активности: быстрая ходьба и/или бег, плаванье, включение физической активности в часы досуга и повседневную деятельность;
нормализация режима дня, рациональное распределение свободного времени;
рациональная психотерапия, самосовершенствование, аутотренинг, развитие устойчивости к стрессовым ситуациям;
лечебный массаж: в области позвоночника и шейно-воротниковой зоны, сегментарный, на курс 15–20 процедур;
физиотерапия (электрофорез с Эуфиллином, магнием, кальцием, бромом, электросон, индуктотермия, синусоидально модулированные токи на синокаротидную зону). Цель физиотерапии: улучшить центральную регуляцию сосудистого тонуса, общую и регионарную гемодинамику, нормализовать функциональное состояние вегетативной нервной системы, снизить АД, периферическое сосудистое сопротивление, повысить уровень компенсаторно-приспособительных процессов;
санаторно-курортное лечение.
При АГ I степени без гипертрофии левого желудочка, ожирения, дислипопротеидемии и нарушений углеводного обмена немедикаментозная коррекция повышенного АД может быть рекомендована в качестве основного и даже единственного метода лечения АГ у детей и подростков. Медикаментозная терапия назначается при неэффективности в течение 6 месяцев немедикаментозного лечения.
Назначение лекарственных препаратов при высоком нормальном АД также нецелесообразно.
При выявлении у ребенка или подростка АГ I степени высокого риска (гипертрофия левого желудочка, ожирение, дислипопротеидемия, нарушение углеводного обмена) или АГ II степени медикаментозное лечение назначается одновременно с немедикаментозной терапией [4]. При сформировавшейся АГ немедикаментозные методы лечения и профилактики — не альтернатива медикаментозному лечению, а неотъемлемый компонент комплексного лечения. Его преимущества очевидны с точки зрения физиологичности, простоты, доступности, экономичности, отсутствия нежелательных эффектов и др. Внедрение немедикаментозных методов коррекции повышенного АД предоставляет ребенку и его родителям активную роль в укреплении здоровья, что с точки зрения целостного организма позволяет в более полной мере соблюдать основные принципы медицины: лечить не болезнь, а больного и не навредить.
Итак, при неэффективности немедикаментозного вмешательства в течение 6 месяцев, а у пациентов с АГ II степени или АГ I степени высокого риска сразу назначается медикаментозное лечение. При этом должно быть использовано наименьшее число препаратов и в небольших дозах на фоне продолжения немедикаментозного лечения и изменения образа жизни.
Выбор препарата осуществляется с учетом индивидуальных особенностей пациента, возраста, сопутствующих состояний: ожирение, сахарный диабет, функциональное состояние почек, дисфункция вегетативной нервной системы и другие. При наличии проявлений гиперсимпатикотонии, эмоциональных нарушений (невротическое и психопатическое развитие личности, невроз, психоэмоциональное напряжение) назначают седативные средства (препараты валерианы, боярышника, пустырника; сбор трав — валериана, пустырник, боярышник, шалфей, багульник, зверобой) и/или ноотропные препараты, анксиолитики (Фенибут, Пантогам). Данные препараты уменьшает напряженность, тревогу, страх, улучшает сон, что обусловливает их назначение пациентам с жалобами астеноневротического характера. Длительность терапии от 1 до 3 месяцев [8].
В лечении вегетативных нарушений используют физиотерапевтические процедуры: гальванизация, диатермия синокаротидной зоны; электрофорез по Вермелю (с 5% раствором бромистого натрия, 4% сульфата магния, 2% раствором Эуфиллина, 1% раствором папаверина); электросон с частотой импульсов 10 Гц, массаж, иглорефлексотерапия, водные процедуры (ванны углекислые, сульфидные, жемчужные; душ Шарко, циркулярный душ). Медикаментозное лечение дисфункции вегетативной нервной системы включает препараты, улучшающие церебральную гемодинамику (Винпоцетин, Циннаризин). Препараты назначаются курсами продолжительностью не менее 1 месяца. Курсы проводятся 2 раза в год.
Продолжение читайте в следующем номере.
Л. И. Агапитов, кандидат медицинских наук НИИ педиатрии и детской хирургии Росмедтехнологий, Москва
Значения перцентилей роста (см) у мальчиков и девочек в возрасте от 1 года до 17 лет
Наиболее частые причины АГ в различные возрастные периоды
Перечень лабораторных и других диагностических процедур у пациентов с АГ
Антигипертензивные препараты для лечения АГ у детей
Купить номер с этой статьей в pdf
Источник
Артериальная гипертензия стала самой распространенной болезнью 21 века. Терапевты в ежегодных отчетах шокируют врачей цифрами и статистикой. Заболевание, которое всегда считалось уделом пожилых, не щадит даже детей.
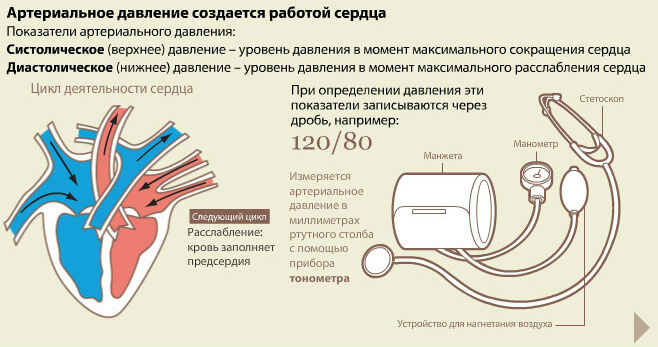
Под детской артериальной гипертонией понимается повышение уровня кровяного давления, превышающее норму диастолических и систолических значений.
Контролировать артериальное давление у ребенка необходимо уже с 3-х летнего возраста!
Причины давления
Причины повышения артериального давления у детей можно выявить только после тщательной диагностики.
Высокое АД фиксируют у детей с вегетососудистой дистонией. Чаще всего нижнее артериальное давление у таких детей близка к норме, а верхнее (систолическое) показывает высокие цифры. Врачи в таких случаях советуют нормализовать ребенку ритм жизни, балансировать отдых с активными занятиями, следить за правильным питанием.
Гипертония у ребенка может возникнуть из-за сопутствующих заболеваний.
Артериальное давление может повышаться из-за:
- Заболевание эндокринной системы;
- Болезни почек;
- Травмы головы.
Поэтому если у ребенка зафиксировано высокое артериальное давление, то нужно обязательно показать его врачу! Часто это следствие развития серьезного заболевания.
Третьей основной причиной развития гипертензии у ребенка может стать ожирение.
Симптомы патологии
Симптомы гипертонии в детском возрасте очень тяжело выявить!
Чаще всего повышенное давление у детей не проявляется признаком раздражительности.
Только тяжелые случаи могут вызвать признаки:
- Головную боль;
- Рвота и головокружение;
- Частичную потерю зрения;
- Кровотечение из носа;
- Истерику и припадок.
Новорожденные с повышенным АД неохотно сосут грудь, часто плачут и психуют, сонливы.
Норма давления
Какое давление должно быть у ребенка? Нормальный АД у ребенка считается давление меньше 90-го процентиля для конкретного возраста, пола и роста!
Таблица: Артериальное давление у детей в зависимости от возраста
| Возраст | Систолическое АД | Диастолическое АД |
|---|---|---|
| Новорожденные | 60 | Составляет ½ или 1/3 систолического во всех возрастных группах |
| 1 годик | 80-84 мм рт.ст. | |
| 5 лет | 100 мм рт.ст. | |
| 10 лет | 110 мм рт.ст. | |
| 15 лет | 120 мм рт.ст. |
Значение нормальных показателей верхнего (систолического) артериального давления у детей рассчитывается по формуле:
возраст ребенка умножить на два и прибавить восемьдесят (возраст x 2 + 80).
Нижнее (диастолическое) АД рассчитывается по формуле: к возрасту ребенка нужно прибавить 60.
Давление нужно измерять не менее трех раз! Причем до измерения ребенок должен находиться в покое не менее 20 минут. После третьей попытки нужно взять среднее значение всех подходов.
Среднее значение (М±ст.о.) величины АД у детей старше 4 лет
| Возраст | Максимальное | Минимальное | ||
| кПа | мм рт.ст. | кПа | мм рт.ст. | |
| 4 года | 13,2 ± 2,7 | 99 ± 20,1 | 8,6 ± 2,7 | 65 ± 20,1 |
| 6 лет | 12,5 ± 1,9 | 94 ± 14,2 | 7,3 ± 1,2 | 55 ± 9,4 |
| 8 лет | 13,5 ± 2,0 | 102 ± 15,2 | 7,4 ± 1,1 | 56 ± 8,3 |
| 10 лет | 14,2 ± 2,1 | 107 ± 16,1 | 7,6 ± 1,2 | 57 ± 9,1 |
| 12 лет | 15,1± 2,4 | 114 ± 18,3 | 7,8 ± 1,3 | 59 ± 10,2 |
| 14 лет | 15,7± 2,5 | 118 ± 19,1 | 8,0 ± 1,3 | 60 ± 10,3 |
ПРИМЕЧАНИЕ По международной системе уровень АД выражается в килопаскалях (кПа): 1 мм рт.ст. равняется 0,133 кПа.
Куда обращаться, если у ребенка высокое давление? Необходима консультация детского кардиолога и педиатра.
Диагностика детской гипертонии включает в себя:
- Общий анализ крови и мочи;
- Биохимический анализ крови на натрий, креатин, глюкозу;
- ЭКГ и ЭхоКГ;
- УЗИ почек;
- Консультация окулиста.
Какое лечение назначают
Клинические рекомендации: Лечение гипертонии у детей
| Первичный прием у врача | Осмотр, измерение веса и роста, измерение давления, вычисление средних значений верхнего и нижнего АД, сопоставление результатов со значениями 90-го и 95-го процентиля, в соответствии возраста, роста и пола ребенка. |
| После диагностики у врача | |
| Нормальное давление | Советы по профилактике |
| Высокое нормальное АД | Рекомендации по изменению образа жизни и питания. Повторный прием врача через месяц. |
| Артериальная гипертония 1 степени | Повтор диагностики на 3-х визитах, оценка поражения органов мишеней, рекомендации с учетом причин, вызывающих повышение АД, индивидуальная схема лечения и профилактики. |
| Гипертензия 2 степени | Полная диагностика, консультация специалиста по артериальной гипертензии, уменьшения массы тела, антигипертензивная терапия. |
Лечение детской гипертонии начинается с длительного наблюдения врачом и смены образа жизни. Если такие меры не дают положительных результатов, то врачи выписывают лекарственные препараты, которые нужно принимать малыми дозами.
Выбор медикаментозного препарата остается за врачом, который ориентируется на данные диагностики и общего состояния пациента. Учитывается возраст и пол ребенка, а также история болезней.
Профилактика
Рекомендации для нормализации давления у детей может дать врач, опираясь на анализы исследования.
Терапевты всего мира советуют родителям следить за правильным питанием своих детей и не допускать ожирения. Запрещена «фастфудная» пища и сладкие газированные напитки.
Таблица: Рекомендации по питанию детей, с повышенным АД
| Продукты | Разрешено | Ограничивается | Исключается |
|---|---|---|---|
| Хлебобулочные изделия | Отруби, хлеб из цельного зерна, ржаной | Сдоба, пшеничный хлеб | |
| Крупы | Овсянка, гречка, перловка, пшенная каша | Манка, рис, макароны | Бобовые |
| Мясо | Нежирная говядина, телятина, нежирное мясо свинины, курятина, баранина, индейка, кролик | Колбаса, сосиски | Мясные консервы, копченая колбаса |
| Рыба и продукты моря | Нежирные сорта рыбы, кальмары, креветки, морская капуста | Малосоленая рыба, пресервы | Икра, консервы, деликатесы, копченые изделия |
| Молочные продукты | Молоко, йогурт, бифидок, кефир, творог, сметана, диетический сыр | Твердый и плавленый сыр, брынза подсоленная | Сыры в рассолах |
| Яйца | Омлет, всмятку (не более 3 яиц в неделю) | Яйца в сочетании с другими продуктами | Жаренные яйца |
| Жиры | Масло: сливочное, подсолнечное, рапсовое, оливковое, соевое | Маргарин | Животные жиры, сало |
Детям старше 5 лет полезны ежедневные аэробные нагрузки, ходьба, легкий бег, езда на велосипеде. Под запретом силовые виды спорта и поднятие тяжестей.
ИМЕЮТСЯ ПРОТИВОПОКАЗАНИЯ
НЕОБХОДИМА КОНСУЛЬТАЦИЯ ЛЕЧАЩЕГО ВРАЧА
Автор статьи Иванова Светлана Анатольевна, врач-терапевт

Источник