Нефрогенная артериальная гипертония при одной почке
Стойкое повышение артериального давления, обусловленное заболеванием паренхимы почки или ее сосудов. Среди лиц, страдающих артериальной гипертонией, у 30-35% она имеет нефрогенное происхождение. Нефрогенную гипертонию делят на два вида: вазоренальную и паренхиматозную. В основе развития вазоренальной гипертонии лежит одно- или двустороннее поражение почечной артерии и ее основных ветвей врожденного или приобретенного характера. Паренхиматозная гипертония возникает чаще всего на почве одно- или двустороннего пиелонефрита, гломерулонефрита и других заболеваний почек (нефролитиаз, туберкулез, опухоли, кисты, гидронефроз, поликистоз и др.).
Вазоренальная гипертония
Наблюдается в среднем у 7% лиц с артериальной гипертонией.
Этиология и патогенез. Основной причиной вазоренальной гипертонии является ишемия почечной паренхимы при стенозе или окклюзии почечных артерий различной причины. Почка в условиях ишемии вырабатывает протеолитический фермент — ренин, который соединяется в крови с α-2-глобулином (гипертензиноген), вырабатываемым в печени. В результате взаимодействия ренина и гипертензиногена образуется полипептид ангиотензин (гипертензин) в формах А и В, являющийся активным прессорным агентом. Ангиотензин В стимулирует секрецию альдостерона, который в свою очередь приводит к задержке в организме натрия и воды. Установлено, что ренин вырабатывается клетками юкстагломерулярного аппарата почки. Одновременно выяснено, что здоровая почка может предупреждать гипертонию за счет выработки гипотензивных веществ. Депрессорные вещества продуцируются мозговым слоем почки и находятся в обратной зависимости с активностью ренина. Таким образом, ведущими моментами патогенеза вазоренальной гипертонии являются ренопрессорный механизм и нарушение депрессорной роли почек.
Симптоматика. Вазоренальная гипертония может возникать в любом возрасте. Для ее ранних стадий характерно отсутствие у больного жалоб к моменту выявления гипертонии, т.е. «случайное» распознавание заболевания при различных профилактических осмотрах. Относительно частым симптомом являются боли в пояснице (у 15% больных), которые в сочетании с головной болью нередко имеются при нефроптозе, особенно в вертикальном положении больного. Вазоренальная гипертония характеризуется внезапным возникновением, быстрым, нередко злокачественным течением (у 18-30% больных), почти всегда высокими цифрами диастолического давления (110-120 мм рт. ст. и более); редко сопровождается кризами.
Диагностика. Распознавание вазоренальной гипертонии состоит из трех этапов. Первый — отбор больных для ангиографии — включает данные анамнеза, общеклинические методы исследования, изотопную ренографию или сцинтиграфию и экскреторную урографию. В анамнезе больных вазоренальной гипертонией находят: 1) отсутствие семейного (наследственного) характера заболевания; 2) отсутствие или кратковременность эффекта от консервативной гипотензивной терапии; 3) возникновение артериальной гипертонии после болей в области почки, травмы ее или операции на ней; 4) внезапное обострение транзиторно текущей доброкачественной гипертонии. Среди общеклинических методов исследования важное значение имеет определение артериального давления в разных положениях больного: лежа, стоя, после физической нагрузки, на разных конечностях. Ортостатическая артериальная гипертония наблюдается у 85% больных, у которых она вызвана нефроптозом. Именно у этой группы больных гипертония выявляется пробой на физическую нагрузку (30-минутная прогулка или 15-20 приседаний). Ортостатическая гипертония, как правило, не отмечается у лиц, страдающих гипертонической болезнью.
Другой важный признак вазоренальной гипертонии — асимметрия артериального давления и пульса на верхних и нижних конечностях, что может наблюдаться при панартериите. У половины больных вазоренальной гипертонией при аускультации эпигастральной области определяется систолический шум (стеноз, аневризма почечной артерии). Ангиоспастическая ретинопатия при исследовании глазного дна у больных вазоренальной гипертонией встречается значительно чаще, чем при артериальной гипертонии другой этиологии. У некоторых больных гипертонией на почве стеноза почечной артерии имеется высокий уровень эритроцитов и гемоглобина вследствие стимуляции клетками юкстагломерулярного аппарата продукции эритропоэтина. Удовлетворительная суммарная функция почек сохраняется относительно долго. Отмечается высокий уровень осмотического концентрирования. Изотопная ренография является хорошим тестом отбора больных для последующего ангиографического обследования. Особенно эффективна она при односторонних поражениях почечной артерии, когда имеется асимметричная ренограмма. Экскреторная урография применяется в виде серии частых снимков, что позволяет установить ряд признаков, характеризующих состояние почки на стороне стеноза ее артерии: 1) замедленное появление рентгеноконтрастного вещества; 2) уменьшение размеров почки по длине на 1 см и более, что указывает на атрофию почки; 3) поздняя, но стойкая нефрограмма (ранняя гиперконцентрация); 4) гиперконцентрация контрастного вещества на поздних снимках; 5) отсутствие функции почки. Последний признак при наличии нормальной картины на ретроградной пиелограмме указывает на тромбоз или эмболию почечной артерии.
Второй этап — проведение аортографии, которая при показаниях дополняется селективной артерио- и венографией почки. Почечная артериография — единственный метод достоверной диагностики различных форм поражения почечной артерии при вазоренальной гипертонии, позволяющий установить характер стеноза, его локализацию, степень, одно- или двусторонность поражения. Исследование всегда начинают с брюшной аортографии. Одним из признаков функциональной значимости стеноза почечной артерии является постстенотическое ее расширение. Показания к почечной артериографии: 1) подозрение на вазоренальную гипертонию по данным анамнеза, общеклинических методов обследования, изотопной ренографии или сцинтиграфии, экскреторной урографии; 2) наличие стойкой артериальной гипертонии злокачественного течения при отсутствии эффекта от консервативной терапии, особенно у лиц до 50 лет; 3) ортостатическая гипертония, особенно при нефроптозе; 4) эритремия у больных артериальной гипертонией.
Третий этап — установление зависимости гипертонии от выявленных при аортографии изменений в почечной артерии. Если данные изотопных методов исследования и экскреторной урографии указывают на нарушение функции почки на стороне стеноза почечной артерии, он считается причиной гипертонии и можно ставить показания к операции, не прибегая к другим тестам. В противном случае следует прибегнуть к помощи раздельных катетеризационных почечных тестов (см. Говарда тест), ангиотензиновой пробы или определения активности ренина раздельно из каждой почки до положительного результата одного из них. Заключительное звено диагностики — пункционная биопсия почки на противоположной стороне. Активность ренина исследуют в периферической венозной крови после 4 ч пребывания больного в вертикальном положении (стимуляция продукции ренина) или раздельно в венозной крови каждой почки, полученной путем катетеризации почечных вен в ортостатическом положении больного. Активность плазменного ренина выше на стороне поражения почечной артерии, что почти абсолютно достоверно доказывает связь с ним артериальной гипертонии. Ангиотензиновый тест основан на том, что лица с высоким уровнем эндогенного ангиотензина (т.е. больные нефрогенной гипертонией) мало или совсем нечувствительны к введению экзогенного ангиотензина и наоборот.
Лечение. В связи с безуспешностью консервативной терапии операция является наиболее эффективным способом лечения вазоренальной гипертонии независимо от характера поражения почечной артерии. Цель операции — восстановление нормального магистрального кровообращения в почке. При нефроптозе показана нефропексия как самостоятельный метод лечения или в сочетании с пластической операцией на почечной артерии (при органическом ее стенозе). При атеросклеротическом стенозе применяют чаще всего: 1) чрезаортальную эндартерэктомию, при которой удаляют бляшку через разрез аорты, чтобы избежать накладывания швов на почечную артерию и вторичного стенозирования; 2) эндартерэктомию с заплатой из аутогенной вены или синтетического материала (дакрон, тефлон и др.). При фибромускулярном стенозе или аневризме обычно производят: 1) резекцию артерии с анастомозом конец в конец; 2) резекцию артерии с аутопластикой трубчатым артериальным трансплантатом из глубокой артерии бедра или подчревной артерии. Кроме того, применяют обходной анастомоз (by-pass) между аортой и почечной артерией, используя для этой цели трансплантат из искусственного материала. При поражении левой почечной артерии иногда выполняют спленоргнальный анастомоз. Реже при стенозе или окклюзии дополнительной или одной из ветвей почечной артерии производят резекцию почки.
Если пластическая операция невозможна, прибегают к нефрэктомии. Показания к ней: 1) инфаркт почки с отсутствием ее функции или резким нарушением без надежд на восстановление; 2) множественные поражения стенозирующим процессом ветвей почечной артерии; 3) сочетание стеноза с пиелонефритическим сморщиванием почки; 4) отсутствие эффекта от ранее выполненной пластики артерии или резекции почки при условии бесперспективности повторной пластики или высокого риска из-за тяжести состояния больного; 5) диффузная тубулярная атрофия, обнаруженная при срочной биопсии во время операции; 6) диспластическая почка. Оперативное лечение приводит к нормализации артериального давления у 65-70% больных и к значительному снижению гипертонии у 15-20%. Консервативное лечение после операции, приведшей к улучшению, становится эффективным. Чем меньше длительность артериальной гипертонии, тем лучше и стабильнее послеоперационный эффект.
Паренхиматозная гипертония
Чаще является следствием хронического пиелонефрита, реже — других заболеваний почечной паренхимы (туберкулез, поликистоз, гидронефроз, опухоль и киста почки и др.).
При одностороннем хроническом пиелонефрите гипертония имеется у 35-37% больных, а при двустороннем — у 43%. Пиелонефрит является одной из причин гипертонии при других урологических заболеваниях: мочекаменной болезни и др.
Этиология и патогенез. В возникновении и развитии паренхиматозной гипертонии имеются звенья, общие с этиологией и патогенезом вазоренальной гипертонии. В частности, в почках, удаленных по поводу пиелонефрита как причины гипертонии, находили гиперплазию клеток юкстагломерулярного аппарата и повышенную активность ренина. Существует мнение, что появление ишемии почки и как следствие ее артериальной гипертонии связано с нарушением равновесия, вызванного недостаточным притоком крови к неуменьшившемуся количеству функционирующей паренхимы. Поэтому встречаются далеко зашедшие заболевания почек, нередко даже с исходом в сморщивание, атрофию почечной паренхимы, но без гипертонии, так как подобные заболевания могут протекать с пропорционально сниженным притоком крови, т.е. без ишемии для этих почек.
Симптоматика. Симптоматика артериальной гипертонии в результате хронического пиелонефрита и других урологических заболеваний складывается из признаков этих заболеваний и повышенного артериального давления. Течение артериальной гипертонии вначале интермиттирующее и поддается систематической гипотензивной терапии. По мере развития заболевания гипертония становится стойкой, с высокими цифрами диастолического давления, и не поддается консервативному лечению. Некоторые больные предъявляют жалобы на жажду, головные боли в области лба; отмечаются субфебрильная температура тела, полиурия.
Диагностика складывается из выявления артериальной гипертонии, распознавания пиелонефрита или другого заболевания почек и установления между ними этиологической связи. Задача эта весьма трудная, поскольку до настоящего времени не существует теста, абсолютно достоверно доказывающего почечный генез гипертонии при хроническом пиелонефрите. Тем не менее удается выявить следующее. Данные анамнеза позволяют установить, что гипертония появилась вслед за заболеванием почек. У большинства больных отрицательный семейный анамнез; отмечается отсутствие или кратковременность эффекта от консервативного лечения; у 1/3 больных — внезапное начало и быстрое прогрессирование гипертонии, у 1/5 — злокачественное течение с поражением глазного дна. Как один из характерных симптомов можно рассматривать снижение артериального давления при успешном лечении пиелонефрита или другого заболевания, что может ориентировочно указывать на этиологическую связь артериальной гипертонии с этими заболеваниями. Определенное вспомогательное значение имеют раздельные катетеризационные тесты (см. Говарда тест), а также ангиотензиновый тест. Наиболее убедительным доказательством этиологической связи пиелонефрита и гипертонии является высокая активность ренина плазмы крови, взятой из почечной вены со стороны поражения.
Лечение. Если гипертония обусловлена односторонним заболеванием почек (пиелонефрит, туберкулез, гидронефроз и др.), единственным методом лечения ее является нефрэктомия при условии, что противоположная почка функционирует нормально. Стойкая нормализация артериального давления в этом случае наступает у 60-65% больных, значительное снижение его и эффект от гипотензивных медикаментов — у 20% оперированных. Лечение гипертонии, вызванной двусторонним хроническим пиелонефритом или другим двусторонним заболеванием почек, — задача, до настоящего времени не решенная. Попытки создания улучшенного кровоснабжения пораженной пиелонефритом почки путем периферической ее реваскуляризации за счет сальника, сегмента тощей кишки (энтерореваскуляризация) и т.д. существенного эффекта не дали и в настоящее время оставлены. При далеко зашедшем заболевании таким больным показана двусторонняя нефрэктомия с последующей пересадкой почки. Во всех случаях гипотензивная терапия должна обязательно сочетаться с лечением пиелонефрита или другого заболевания, послужившего причиной артериальной гипертонии.
Прогноз при нефрогенной гипертонии, как вазоренальной, так и паренхиматозной, без этиотропного и патогенетически обоснованного лечения неблагоприятен. Осложнения гипертонии и прогрессирующая хроническая почечная недостаточность (при одностороннем заболевании почек гипертония обусловливает артериолосклероз другой почки) сравнительно быстро приводят к летальному исходу. Своевременно предпринятое лечение значительно улучшает прогноз.
Источник
Нефрогенная артериальная гипертензия (или как называют пациенты — «почечное» давление) – это систематическое повышение артериального давления вследствие патологии почек. По механизму своего развития нефрогенная артериальная гипертензия бывает вазоренальной и паренхиматозной. При первой нарушается функционирование сосудов органа, а при второй – непосредственно его ткани.
Причины нефрогенной артериальной гипертензии
Независимо от вида нефрогенной артериальной гипертензии, механизм развития заболевания остается единым. При нарушении функции органа повышается выработка специального гормона – ренина, который отвечает за тонус сосудистой стенки. Повышая тонус артерий, ренин суживает просвет последних, таким образом, повышая артериальное давление.
Непосредственной причиной возникновения вазоренальной гипертензии служит патология почечных сосудов. Во-первых, это могут быть врожденные аномалии, например, гиперплазия стенок почечной артерии, коарктация аорты или аневризма почечной артерии. Помимо этого, способствовать повышению артериального давления могут и приобретенные факторы. Атеросклероз сосудов почки, эмболия почечной артерии, стеноз данного сосуда, склерозирующий паранефрит, компрессия почечной артерии снаружи — заболевания, которые также могут служить причинами возникновения нефрогенной артериальной гипертензии.
Что же касается паренхиматозной артериальной гипертензии, то ее причинами также могут быть как врожденные, так и приобретенные факторы. Среди аномалий развития, влияющих на уровень артериального давления, необходимо отметить гипоплазию и удвоение почки. Кроме этого, причиной высокого давления может быть врожденный вариант кисты почки.
Среди приобретенных причин нефрогенной артериальной гипертензии наибольший удельный вес имеют воспалительные заболевания почек. Острый и хронический пиелонефрит и гломерулонефрит служат наиболее частыми причинами повышения артериального давления за счет высокой концентрации ренина в крови.
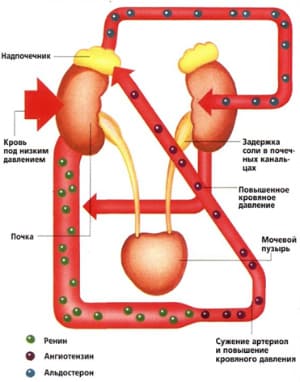
Механизм развития нефрогенной артериальной гипертензии
Диагностика нефрогенной артериальной гипертензии
Поставить диагноз нефрогенной артериальной гипертензии очень трудно, поскольку приходится исключать едва ли не десяток заболеваний, которые также могут приводить к повышению артериального давления.
Во-первых, для предположения возможного диагноза необходим периодический контроль артериального давления в домашних условиях с помощью тонометра. При этом, если на протяжении одного месяца отмечается повышение артериального давления выше 140/90 мм рт ст, тогда выставляется диагноз артериальной гипертензии. Если в ходе дальнейшего обследования удается выявить патологию почки, то артериальная гипертензия классифицируется как нефрогенная.
Для этого производится целый перечень исследований, на первом месте в котором стоит общий анализ крови и мочи. Зачастую, при воспалительном заболевании почек удается выявить увеличенное количество лейкоцитов в крови и мочи. Кроме этого, при гломерулонефрите в моче может отмечаться небольшое количество эритроцитов.
Следующим этапом диагностики служит ультразвуковое исследование почек, в ходе которого можно выявить аномалии развития, кисты или новообразования почечной паренхимы.
УЗИ. Гидронефроз как причина нефрогенной артериальной гипертензии
Для определения функции почек производится радиоизотопная ренография или экскреторная урография. Данные методы дают представление не о структуре органа, а о его функциональных возможностях.
Если при подобном скрининге удается определить патологию почек, то тогда производится лабораторное исследование по определению уровня ренина в крови. Данный метод диагностики дает возможность четко судить о том, влияет ли патология почек на уровень артериального давления или нет.
Симптомы нефрогенной артериальной гипертензии
По своему клиническому течению нефрогенная артериальная гипертензия практически не отличается от гипертонической болезни, хотя имеются некоторые особенности, позволяющие все же установить патологию почек.
Существует два варианта течения заболевания: доброкачественный и злокачественный. При доброкачественном варианте нефрогенной артериальной гипертензии давление, как правило, повышено стабильно и не имеет тенденции к снижению. Больные жалуются на головные боли, слабость, головокружение, утомляемость, одышку, дискомфорт и боли в области сердца, а также сердцебиение.
Злокачественная форма нефрогенной артериальной гипертензии характеризуется повышением, в основном, диастолического давления. Быстропрогрессирующий процесс в скором времени вызывает нарушение зрения, которое именуется гипертонической ретинопатией. Пациенты с подобным вариантом течения заболевания жалуются на постоянные головные боли, преимущественно в области затылка , тошноту, рвоту и головокружение.
Анализируя симптомы заболевания, можно отметить, что они практически ничем не отличаются от признаков обычной гипертонической болезни. Но в некоторых случаях, из-за нарушения почечного кровообращения, пациенты могут отмечать болезненность в поясничной области, что дает возможность предположить наличие урологического заболевания.
При наличии у пациента хотя бы одного из вышеперечисленных симптомов необходимо немедленно обратиться к урологу или терапевту, которые смогут назначить правильные анализы и исследования для подтверждения или опровержения диагноза урологического заболевания.
Лечение нефрогенной артериальной гипертензии
В терапии данного заболевания должны принимать участие, как минимум, два врача – уролог и терапевт. Если первому поставлена задача — справиться с заболеванием почек, то второй обязан нормализировать уровень артериального давления.
Лечение заболевания почек зависит от его вида. К примеру, если пациент страдает опухолью или кистой почки, то в данной ситуации просто не обойтись без оперативного вмешательства, в ходе которого необходимо удалить новообразование.
При воспалительных процессах почечной лоханки или паренхимы назначаются антибактериальные препараты, типа цефтриаксона и гатифлоксацина. Их можно приобрести в аптеке без рецепта врача, только делать этого не нужно, так как данные лекарства обладают множественными побочными эффектами, которые должны контролироваться специалистом.
Вторым направлением в лечении нефрогенной артериальной гипертензии является нормализация артериального давления. Ее можно производить любыми гипотензивными препаратами, но патогенетически обусловленными являются только ингибиторы ангиотензинпревращающего фактора. Представителями данной группы являются препараты каптоприл, эналаприл и фоззиноприл. Их отпускают по рецепту врача практически в любой аптеке. Курс лечения зависит от показателей артериального давления, которые должны нормализироваться до цифр, ниже 140/90 мм рт ст.
Особенности питания и образ жизни с нефрогенной гипертензией
При артериальной гипертензии, независимо от ее причины, назначается диетическое питание с ограничением количества пищевой соли в рационе. Кроме этого, необходимо исключать кислые, жаренные, перченые и острые блюда, которые кроме того, что повышают артериальное давление, отрицательно влияют на функцию почек. Абсолютно недопустимым при повышенном артериальном давлении считается употребление кофе, крепкого чая и алкогольных напитков.
Что касается образа жизни, то необходимо помнить, что при артериальной гипертензии, в том числе и нефрогенной, необходимо избегать сильного физического напряжения, которое может способствовать повышению тонуса сосудов и, соответственно, артериального давления.
Реабилитация после болезни
Больным с нефрогенной артериальной гипертензией рекомендуются курсы санаторно-курортного лечения в санаториях с хвойным и лесным воздухом. Отлично для данной цели подходят здравницы Хмельника, которые специализируются на лечениях заболеваний сердечнососудистой системы.
Кроме этого, разработан целый комплекс упражнений по лечебной физкультуре, которые способствуют снижению тонуса артериальных сосудов и снижению артериального давления. Правда, перед началом данных процедур необходимо проконсультироваться с врачом-физиотерапевтом для того, чтобы он подобрал правильные физические нагрузки.
Лечение нефрогенной артериальной гипертензии народными средствами
Для лечения артериальной гипертензии народная медицина представляет просто огромное количество средств. Некоторые из них обладают достаточно мощным гипотензивным эффектом, который в ряде случаев дает положительные результаты. Главной ошибкой народного лечения при нефрогенной артериальной гипертензии является то, что оно действует не на причину заболевания, а симптоматически понижает давление. При этом, заболевание продолжает прогрессировать, и после прекращения приема настоек или трав давление повышается еще больше.
Таким образом, применение народных средств допустимо только в том случае, когда окончательно выявлена причина заболевания, и она кроется не в патологии почек.
Осложнения нефрогенной артериальной гипертензии
При постоянно повышенном артериальном давлении начинают страдать, так называемые, органы-мишени. Прежде всего нарушается сосудистая система глаза, что приводит к возникновению гипертонической ретинопатии. Пациенты начинают жаловаться на прогрессирующее нарушение зрения, которое является необратимым.
Кроме глаз, из-за повышенного артериального давления начинает нарушаться функция головного мозга и сердечной мышцы. Впоследствии это может грозить инсультом или инфарктом.
Помимо этого, при повышенном артериальном давлении начинает страдать сосудистая система самой почки. Таким образом, получается «порочный круг», который размыкается лишь после того, как функция почки полностью отказывает.
Профилактика нефрогенной артериальной гипертензии
Профилактика данного заболевания основывается на профилактике патологии почек, которая и проводит к вышеупомянутому симптому.
Во-первых, необходимо остерегаться переохлаждения, как общего, так и локального переохлаждения поясничной области. Это может приводить к возникновению воспалительных заболеваний почек, которые сопровождаются повышением артериального давления.
Также при употреблении любых медикаментов необходимо обращать внимание на сроки годности и побочные эффекты. Людям, которые в прошлом имели проблемы с органами мочеиспускания, антибиотики можно применять только после консультации специалиста и проведения целого перечня лабораторных исследований.
Источник


