Лфк при гипертонии литература
1. Ивашкин В.Т. Внутренние болезни. — М.: Медицина, 2003. — 543 с.
2. Кокосов А.Н., Стрельцова Э.В. ЛФК в реабилитации больных заболеваниями легких и сердца. — Л.: Медицина, 1984. — 168 с.
3. Кристенсен Э. Простые упражнения для предупреждения и лечения сердечно-сосудистых заболеваний: Пер. с англ. — М.: Эксмо, 2003. — 236 с.
4. Кушаковский М.С. Гипертоническая болезнь. — СПб.: Сотис, 1995. — 321 с.
5. Лебедева И.П. ЛФК в системе медицинской реабилитации. — М.: Медицина, 1995. — 400 с.
6. Маколкин В.И., Овчаренко С.И. Внутренние болезни. — М.: Медицина, 1999. — С. 252-271.
7. Мошков В.Н. Лечебная физкультура при гипертонической болезни. — М.: Медицина, 1989. — 355 с.
8. Мухин В.М. Физическая реабилитация. — К.: Олимпийський спорт, 2005. — 471 с.
9. Пешкова О.В. Физическая реабилитация при заболеваниях внутренних органов (Часть 1) / 2000. — 216 с.
10. Темкин И.Б. Лечебная физкультура при первичной артериальной гипертонии. — М.: Медицина, 1971. — 200 с.
11. Физическая реабилитация: Учебник для студентов высших учебных заведений / Под ред. проф. С.Н. Попова.
12. Веденеева И. А. // Дифференциальная диагностика артериальной
гипертонии и хронической недостсточности кровообращения // Ч., 1998 , стр 26.
13. Веденеева И. А., Головина О.В. // Артериальная гипертония : классификация и лечение // Ч., 1998, стр23.
14. Комаров Ф. И. // Диагностика и лечение внутренних болезней// М.,
1996, т. I, стр.21-110.
15. Кушаковский М.С. // Гипертоническая болезнь и вторичные
артериальные гипертензии // М., 1982
16. Руксин В.В. // Неотложная кардиология // М., 1997, стр 347-384.
17. Бирюков АЛ. Лечебный массаж. М.: Советский спорт. 2000.
18. Волков В.К., Никулин Л.Г.. Лечение и реабилитация больных гипертонической болезнью в условиях поликлиники. М Медицина, 1999
19. ЛФК в системе медицинской реабилитации / Под ред. проф. Каптелина А.Ф.и Лебедевой И.П. М.: Медицина, 2003
20. Маколкин В.И., Овчаренко С.И. Внутренние болезни. — М.: Медицина, 1999.
21. Гандельсман А.Б., Евдокимова Т.А., Хитрова В.И. Физическая культура и здоровье (Физические упражнения при гипертонической болезни). М.: Знание, 2006- 354с.
22. Гогин Е.Е., Сененко А.Н., Тюрин Е.И. Артериальная гипертензия.Спб-2003- 354с.
23. Готовцев П.И., Субботин А.Д., Селиванов В.П. Лечебная физическая культура и массаж. М.: Медицина, 2002- 321с.
24. Дубровский В.И. Лечебная физическая культура (кинезотерапия): Учебник для вузов. М.: Гуманит. изд. центр ВЛАДОС, 2002- 324с.
25. Казьмин А.И, Кон И.И. и др. Гипертония. — М., «Медицина», 1981г.
26. М.В. Орциева. ЛФК и массаж при гипертонической болезни -Спб- 2003- 278с.
27. Под ред. Епифанова. ЛФК (справочник). — М., «Медицина»,2005- 321с.
28. Рыбникова Е.И. ЛФК при заболеваниях сосудов (методические указания). — Малаховка, 2005- 324с.
29. Сидоренко Г.И. Как уберечь себя от гипертонической болезни. М.,2006-345с.
30. Темкин И.Б. Лечебная физкультура при первичной артериальной гипертонии. — М.: Медицина, 2001 — 200с.
31. Домашний доктор. Лечебные домашние средства. Советы американских врачей. Под.ред. Деборы Ткач,-Москва,2005г.-600с.
32. Курортология и физиотерапия. В 2-х томах. Под/ред проф. В.М.Боголюбова. Том1. Москва. Медицина,1985,- 560с.
33. Спортивная медицина (Руководство для врачей) / под ред. А.В.Чоговадзе, Л.А.Бутченко. — М.:Медицина,1984.-384с.
34. Хениг Р.М. Женщинам до и после 30/ Пер. с пнгл. Т. Кузовлевой.- М.: КРОН-ПРЕСС,1998.-288с.
35. https://www.health-ua.org/article/health/173.html
36. Оржешковский В.В., Волков Е.С., Демедюк И.А. и др. Клиническая физиотерапия, -К.: Здоровье, 1984.-448с.
37. А.С.Залманов. Тайная мудрость человеческого организма (Глубинная медицина).- М.: Наука, 1966.- 165с.
38. Васичкин В.И. Справочник по массажу.-Л.:Медицина,1991.-192с.
Источник
 Физические упражнения – важная составляющая программы немедикаментозного лечения гипертонии. Они увеличивают интенсивность сокращений мышц. В результате уменьшится дефицит микровибрации, из организма станут быстрее выводиться поврежденные клетки, токсины (яды), продукты жизнедеятельности, уменьшится необходимость почек в высоком давлении, активизируется работа иммунитета, а на сосудах перестанут появляться атеросклеротические бляшки, из-за которых страдало питание внутренних органов. Все это создаст благоприятные условия для нормализации артериального давления.
Физические упражнения – важная составляющая программы немедикаментозного лечения гипертонии. Они увеличивают интенсивность сокращений мышц. В результате уменьшится дефицит микровибрации, из организма станут быстрее выводиться поврежденные клетки, токсины (яды), продукты жизнедеятельности, уменьшится необходимость почек в высоком давлении, активизируется работа иммунитета, а на сосудах перестанут появляться атеросклеротические бляшки, из-за которых страдало питание внутренних органов. Все это создаст благоприятные условия для нормализации артериального давления.
Автор статьи: врач интенсивной терапии Кривега М.С.
Содержание:
- Адаптированный для гипертонии комплекс упражнений
- Комплекс упражнений №1
- Комплекс упражнений №2
- Комплекс упражнений №3
- Плавание при гипертонии
- Противопоказания к ЛФК
- Список литературы
Адаптированный для гипертонии комплекс упражнений
Комплекс упражнений зависит от степени гипертонии (то есть цифр артериального давления). Так, при 1 степени комплекс упражнений можно выполнять сразу стоя.
ЛФК при гипертонической болезни 2 степени выполняется из лежачих исходных положений в первые 3-5 дней, потом переходят к выполнению сидячих упражнений и занятий стоя. Тот же принцип соблюдается при 3 и 4 степени, только с каждой степенью время лежачей и сидячей фаз удлиняется (конкретное время называет врач-кардиолог, который знает, как долго вы болеете и какие особенности течения болезни наблюдаются именно у вас).
Лечебная физкультура при гипертонической болезни 1 и 2 степени включает такие упражнения, заключенные в 3 комплекса.
Комплекс упражнений №1
Применяется, когда назначен постельный режим. Все упражнения выполняются лежа на спине.
- Лежа на спине, не помогая себе руками, носки ног потяните вначале на себя (к коленям), затем – от себя. Повторите 6-8 раз, темп – медленный, дыхание – произвольное.
- Медленно сгибайте пальцы в кулаки и разгибайте их 6-8 раз.
-
 Согните руки в локтевых суставах, положив кисти на плечевые суставы: правая кисть – на правое плечо, левая кисть – на левое. На вдохе разведите локти (подобно крыльям) в стороны. Выдох: сначала разогните руки в обоих суставах, затем положите их вдоль туловища. Темп – медленный. Повтор – 2-3 раза.
Согните руки в локтевых суставах, положив кисти на плечевые суставы: правая кисть – на правое плечо, левая кисть – на левое. На вдохе разведите локти (подобно крыльям) в стороны. Выдох: сначала разогните руки в обоих суставах, затем положите их вдоль туловища. Темп – медленный. Повтор – 2-3 раза. -
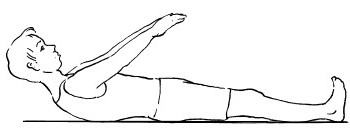 Положите руки вдоль корпуса ладонями вниз. Вдох – разворот кистей ладонями вверх. Выдох – руки приподнять вперед и вверх, а потом медленно потянуться руками к коленям, напрягая мышцы тела и ног. Садиться не надо, только приподнимать голову и плечи. Выполнение медленное, повтор – 2-3 раза.
Положите руки вдоль корпуса ладонями вниз. Вдох – разворот кистей ладонями вверх. Выдох – руки приподнять вперед и вверх, а потом медленно потянуться руками к коленям, напрягая мышцы тела и ног. Садиться не надо, только приподнимать голову и плечи. Выполнение медленное, повтор – 2-3 раза. -
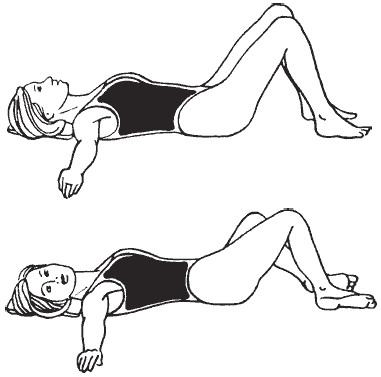
 Спокойно дышите в течение 2 минут.
Спокойно дышите в течение 2 минут. - По очереди сгибайте, не отрывая от поверхности кровати, то одну, то другую ногу в колене, скользя ими по кровати. Темп медленный. Повтор – 4-6 раз.
-
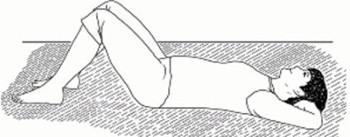
 Руки лежат вдоль корпуса, ладонями вниз, ноги прямые, немного разведены в стороны. На вдохе разверните руки ладонями вверх и немного отведите их в стороны, одновременно стопы прямых ног разверните носками друг от друга. На выдохе руки разверните ладонями вниз, а стопы – носками внутрь. Повтор 4-6 раз.
Руки лежат вдоль корпуса, ладонями вниз, ноги прямые, немного разведены в стороны. На вдохе разверните руки ладонями вверх и немного отведите их в стороны, одновременно стопы прямых ног разверните носками друг от друга. На выдохе руки разверните ладонями вниз, а стопы – носками внутрь. Повтор 4-6 раз. -
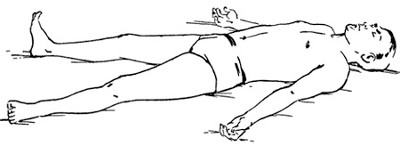
 Раскиньте руки в стороны. Согните ноги в коленях, опустите их на постель сначала вправо, затем – влево, при этом голову необходимо поворачивать в противоположную сторону. Медленно. Повтор 4-6 раз.
Раскиньте руки в стороны. Согните ноги в коленях, опустите их на постель сначала вправо, затем – влево, при этом голову необходимо поворачивать в противоположную сторону. Медленно. Повтор 4-6 раз. - Согните ноги в коленях. На вдохе поднимите правую руку вверх, на выдохе – потянитесь ей же к левому колену. Повторите то же с левой рукой и правым коленом. Повторите 4-5 раз.
Комплекс упражнений №2
Он целиком выполняется в исходном положении сидя на стуле.
- Прислонитесь к спинке стула, сложите руки на коленях. На вдохе руки поднимите к плечам, локти разведите в стороны. На выдохе опустите руки на колени. Темп – средний. Повтор 4-5 раз.
- Перекатывайте стопы с пяток на носки, постепенно разводя ноги в стороны. Одновременно сжимайте руки в кулаки и разжимайте их. Повтор – 10-15 раз.

- На вдохе руки поднимите вперед и вверх, на выдохе опустите руки через стороны. Повтор 2-3 раза.

- Скользите обеими ногами вперед-назад, не отрывая стоп от пола. Повтор 6-8 раз.
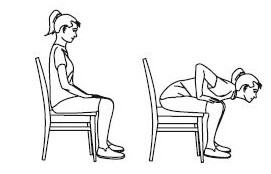
- На вдохе разведите руки в стороны, на выдохе – руки положите на колени, наклонитесь вперед. Повтор 3-5 раз.
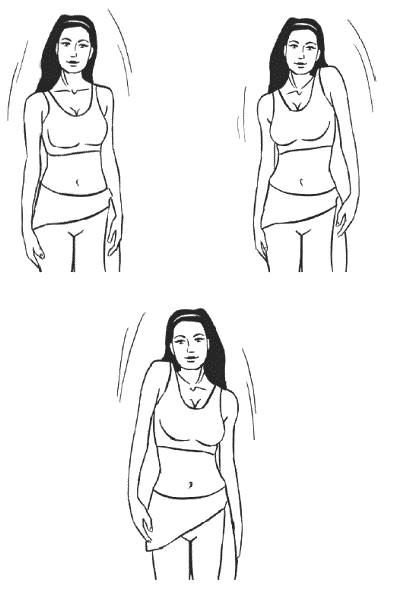
- Руки вдоль корпуса. Поднимите правое плечо вверх, а левое – вниз. Теперь поменяйте их местами. Повтор 3-5 раз в среднем темпе.

- Руки в стороны – вдох, руками поднимите правое колено к груди. На выдохе – отпустите его. Повторите то же с левой ногой. Повтор 4-6 раз.
- Спокойное дыхание – 2 минуты.
Комплекс упражнений №3
Некоторые упражнения уже выполнялись в предыдущих комплексах, другие слишком просты, поэтому иллюстрациями не сопровождаются.
- Сидя на стуле. На вдохе – руки к плечам. На выдохе – руки вниз. Темп средний, повтор 4-5 раз.
- Сидя на стуле. Перекат с пятки на носок, одновременно разводя ноги в стороны, пальцы сжимая в кулаки. Повтор 15-20 раз в среднем темпе.
- Сидя на краю стула. На вдохе – руки вверх, ноги вытянуть вперед, но не поднимать. Выдох – руки вниз, ноги согните в коленях. Повтор 4-5 раз
- Сидя на стуле. Стопы скользят по полу, одновременно руки двигаются как при ходьбе. Повтор 4-5 раз.
- Из положения сидя на стуле. Вдох – поднимите руки вверх, потянитесь за ними и встаньте. Сядьте – выдох. Темп средний, повтор 4-5 раз.
- 2-3 минуты походите по залу.
- Стоя за спинкой стула, положив руки на нее, делайте круговые движения в плечевых суставах в одну и другую сторону. Повтор 10-15 раз.
- Стоя за спинкой стула, но боком к нему, выполняйте маховые движения в сторону, противоположную стулу, сначала одной, потом другой ногой по 10-15 раз в среднем темпе.
- Стоя за спинкой стула, боком к ней (на случай, если закружится голова в ходе выполнения). Вдох – руки вверх. Выдох – руки вниз и делайте небольшой наклон вперед (упражнение может быть противопоказано при грыже поясничного отдела позвоночника).
- Вращение корпусом по часовой, а потом против часовой стрелке. Ноги на ширине плеч (упражнение может быть противопоказано при грыже поясничного отдела позвоночника).
- Отдых – походить по залу, на вдохе поднимая руки через стороны вверх, на выдохе – опуская их.
В.А. Федоров рекомендует выполнять такое упражнение:
 Сесть на твердую или средней жесткости поверхность. Опустить руки вдоль тела и упереться ладонями (если жесткая поверхность) или кулаками (если поверхность средней жесткости). Руки нужно выпрямить. В результате будет снята часть нагрузки на позвоночник. Далее нужно делать легкие повороты плечами. Голова и таз должны оставаться без движения. Данные движения создают эффект насоса. Длительность упражнения – как можно дольше пока не появится усталость в руках. Применять нужно каждый час или по возможности, а также обязательно после сна, перед тем, как встать с кровати.
Сесть на твердую или средней жесткости поверхность. Опустить руки вдоль тела и упереться ладонями (если жесткая поверхность) или кулаками (если поверхность средней жесткости). Руки нужно выпрямить. В результате будет снята часть нагрузки на позвоночник. Далее нужно делать легкие повороты плечами. Голова и таз должны оставаться без движения. Данные движения создают эффект насоса. Длительность упражнения – как можно дольше пока не появится усталость в руках. Применять нужно каждый час или по возможности, а также обязательно после сна, перед тем, как встать с кровати.
Упражнение очень эффективно, так как позволяет восстановить и усилить крово- и лимфоток, способствует снятию отека и разгрузке перенапряженных мышц позвоночника. После этого упражнения нужно встать и мягко потянуться, подняв руки вверх, слегка покачиваясь и потягиваясь больше то одно рукой, то другой.
Гипертония 3 и 4 степени нуждаются в индивидуальном консультировании по поводу комплекса упражнений. Обычно в этих случаях можно применять только «лежачие» упражнения.
К сожалению, микровибрации, сообщенной упражнениями, оказывается недостаточно, чтобы процесс нормализации артериального давления пошел быстрее. ЛФК при гипертонии имеет лучшие результаты при сочетании с фонированием области почек (Ковлен Д.В., Федоров В.А. Влияние виброакустического воздействия на толерантность к физической нагрузке у лиц с мягкой артериальной гипертензией – СПб, Военно-медицинская академия, 2002 г.).
Плавание при гипертонии
 Автор инновационного и энергоэффективного стиля плавания Total Immersion (Полное погружение) Терри Лафлин (США) приводит результаты исследования, проведенного в 1988 году кардиологами и спортивными физиологами Далласского медицинского центра при университете Техаса, в котором было выявлено, что «систематическое плавание понижает давление и увеличивает выносливость». При этом, с точки зрения энергетических затрат заплыв на 1,5 км равен бегу на дистанцию 6,5 км. («Полное погружение» Терри Лафлин и Джон Делвз, 5-е издание, 2016 г.)
Автор инновационного и энергоэффективного стиля плавания Total Immersion (Полное погружение) Терри Лафлин (США) приводит результаты исследования, проведенного в 1988 году кардиологами и спортивными физиологами Далласского медицинского центра при университете Техаса, в котором было выявлено, что «систематическое плавание понижает давление и увеличивает выносливость». При этом, с точки зрения энергетических затрат заплыв на 1,5 км равен бегу на дистанцию 6,5 км. («Полное погружение» Терри Лафлин и Джон Делвз, 5-е издание, 2016 г.)
Плавание можно считать кандидатом на звание идеального вида спорта, так как:
- обеспечивается низкая травматичность и отсутствие вибрационных нагрузок на опорно-двигательный аппарат (физические упражнения в воде позволяют избежать силы земного притяжения и становится возможным исключить ударные нагрузки на суставы, которые возникают при беге, велоспорте и других видах спорта),
- в водной среде невозможен перегрев тела, поэтому можно тренироваться с большими нагрузкам, чем на суше,
- задействовано большое количество мышц,
- рационально работают сердце и легкие,
- увеличиваются мышечная выносливость и сила,
- вода щадит мышцы (расслабление и равномерное сопротивление способствуют избавлению от мышечного напряжения и болей, вызванных тренировками на земле),
- улучшается гибкость и происходит увеличение подвижности суставного аппарата,
- плавание является одним из способов закаливания,
- повышается стрессоустойчивость и улучшается психологическое состояние за счет ощущения невесомости и свободы,
Плавание — это спорт равных возможностей! В случае избыточного веса, инвалидности или травмы — факторов, мешающих активно двигаться, вы все равно сможете плавать.
Созданный Терри Лафлиным стиль плавания «Полное погружение» или «двухударный кроль» позволяет пловцам принимать более обтекаемую форму для уменьшения сопротивления воде, что позволяет плыть быстрее, дольше и с меньшими усилиями.
-
 Использование законов физики, примирительных к движению в воде, пловец на всем протяжении принимает максимально вытянутую горизонтальную форму, что позволяет увеличить скорость.
Использование законов физики, примирительных к движению в воде, пловец на всем протяжении принимает максимально вытянутую горизонтальную форму, что позволяет увеличить скорость. - Также данный стиль плавания учитывает ряд преимуществ, заимствованных из йоги и тай-цзы (китайское боевое искусство и гимнастика), и тренирует «осознанное» плавание с постоянным контролем движений и одновременно с состоянием, схожем с медитацией.
- Уникальная технология движений в воде за счет включения крупных мышц тела и правильного приложения усилий позволяет избежать травм суставов даже при длительном плавании.
Как говорит автор стиля – в итоге вы должны ощутить себя «как рыба в воде»!
Противопоказания к ЛФК
ЛФК противопоказана при:
-
 повышении артериального давления: верхнего – выше 220, или нижнего – выше 120 мм рт. ст., даже если человек чувствует себя хорошо;
повышении артериального давления: верхнего – выше 220, или нижнего – выше 120 мм рт. ст., даже если человек чувствует себя хорошо; - снижении артериального давления ниже 90/50 мм рт. ст.;
- нарушениях психики, когда контакт с человеком затруднен;
- прогрессирующем течении гипертонии, когда цифры артериального давления, несмотря на проводимое современное лечение заболевания, продолжают «ползти вверх»;
- появлении одышки или отеков;
- пульсе чаще 100 ударов в минуту или менее 50 ударов в минуту;
- зафиксированных частых приступах мерцательной аритмии или любой пароксизмальной тахикардии;
- если на ЭКГ появились признаки ишемии (когда сердце страдает от недостатка кислорода);
- частых экстрасистол (внеочередных сокращениях сердца);
- диагнозе «атриовентрикулярная блокада 2 или 3 степени», поставленном по ЭКГ;
- если часто наблюдаются гипертонические кризы (резкие повышения артериального давления);
- снижение уровня эритроцитов менее 2,5-3*1012/л (по общему анализу крови);
- большое количество лейкоцитов (более 11*109/л) в общем анализе крови;
- СОЭ в общем анализе крови более 20-25 мм/ч.
Последние три показателя говорят, что у человека существует угроза кровотечения, что может усугубиться физическими упражнениями.
Уменьшить нагрузку и делать большие паузы между упражнениями стоит, если:
- лицо покраснело или побледнело;
- ощущается головокружение;
- участилось дыхание или стало тяжело дышать;
- человек пошатывается при ходьбе;
- начала болеть голова или ноги;
- ощущается, что сердце «колотится»;
- человек неточно выполняет команды или неровно шагает.
Обязательно считают пульс и измеряют давление до и после выполнения упражнений. Норма – если пульс участится не более, чем на 25 ударов в минуту от исходного, а давление повысится на 5-20 мм рт. ст. Если верхнее давление снизилось, а нижнее повысилось – это неправильная реакция организма, которая свидетельствует о неадекватности нагрузки, особенно если имеется учащение пульса выше 110 ударов в минуту.
Список использованной литературы
- Пешкова О.В. Физическая реабилитация при заболеваниях внутренних органов — Харьков, 1990.
- Кокосов А.Н., Стрельцова Э.В. ЛФК в реабилитации больных заболеваниями легких и сердца- Л: Медицина, 1984.
- Терри Лафлин и Джон Делвз. Полное погружение. 5-е издание, 2016 г.
Автор статьи: врач интенсивной терапии Кривега М.С. (Областная инфекционная клиническая больница, Запорожье)
Вы можете задавать вопросы (ниже) по теме статьи и мы постараемся на них квалифицированно ответить!
Источник
Êíèãà: Ëå÷åáíàÿ è àäàïòèâíî-îçäîðîâèòåëüíàÿ ôèçè÷åñêàÿ êóëüòóðà
ËÔÊ è ìàññàæ ïðè ãèïåðòîíè÷åñêîé áîëåçíè
ËÔÊ è ìàññàæ ïðè ãèïåðòîíè÷åñêîé áîëåçíè
Ãèïåðòîíè÷åñêîé áîëåçíüþ (ÃÁ) ñòðàäàþò îêîëî 1518 % âçðîñëîãî íàñåëåíèÿ ýêîíîìè÷åñêè ðàçâèòûõ ñòðàí. Îíà îïàñíà ðàçâèòèåì ãðîçíûõ îñëîæíåíèé (ãèïåðòîíè÷åñêèé êðèç, èíôàðêò ìèîêàðäà, èíñóëüò, îñòðîå ïîðàæåíèå ïî÷åê, ñåò÷àòêè ãëàçà) è ñóùåñòâåííûì ñíèæåíèåì òðóäîñïîñîáíîñòè çàáîëåâøåãî.  ïîñëåäíèå ãîäû íàìåòèëàñü òåíäåíöèÿ ê óâåëè÷åíèþ ÷àñòîòû ñëó÷àåâ ãèïåðòîíèè ó øêîëüíèêîâ. Ñðåäè ïðè÷èí ÃÁ ñëåäóåò íàçâàòü: âðîæäåííûå äåôåêòû êðóïíûõ ñîñóäîâ, íåðâíîå è ïñèõè÷åñêîå ïåðåíàïðÿæåíèå, ñòðåññû, ó÷åáíûå ïåðåãðóçêè, òðàâìû ãîëîâíîãî ìîçãà, ïåðâè÷íûå çàáîëåâàíèÿ ïî÷åê. Ïðåäðàñïîëàãàþò ê ÃÁ êóðåíèå è àëêîãîëü, áåñêîíòðîëüíûé ïðèåì êîôå, êðåïêîãî ÷àÿ, ñîëåíîé è æèðíîé ïèùè, îæèðåíèå, ñàõàðíûé äèàáåò, êëèìàêñ, íàñëåäñòâåííîñòü, äèñãàðìîíè÷íûé îáðàç æèçíè. ÃÁ ÷àùå ðàçâèâàåòñÿ ó ëèö, âåäóùèõ ìàëîàêòèâíûé îáðàç æèçíè, èìåþùèõ çíà÷èòåëüíûå óìñòâåííûå ïåðåãðóçêè, â òîì ÷èñëå èíôîðìàöèîííîãî õàðàêòåðà, ïðè íàëè÷èè äëèòåëüíûõ êîíôëèêòíûõ èëè ñòðåññîâûõ ñèòóàöèé, ïðè õðîíè÷åñêîì ïåðåóòîìëåíèè.
Îñíîâíûå ñèìïòîìû. ÃÁ ïðîÿâëÿåòñÿ êðàòêîâðåìåííûì èëè ñòàáèëüíûì ïîâûøåíèåì àðòåðèàëüíîãî äàâëåíèÿ (ÀÄ), êîòîðîå ÿâëÿåòñÿ ñëåäñòâèåì íàðóøåíèÿ ñëîæíûõ ìåõàíèçìîâ íåéðîýíäîêðèííîé ðåãóëÿöèè ñîñóäèñòîãî òîíóñà. Ïðè ýòîì íàðóøàåòñÿ äèíàìè÷åñêîå ðàâíîâåñèå ñèìïàòè÷åñêîãî è ïàðàñèìïàòè÷åñêîãî îòäåëîâ âåãåòàòèâíîé íåðâíîé ñèñòåìû ñ ïðåâàëèðîâàíèåì ïåðâîãî, ïîâûøàåòñÿ òîíóñ áëóæäàþùåãî íåðâà, óñèëèâàåòñÿ âûäåëåíèå àäðåíàëèíà íàäïî÷å÷íèêàìè, êîòîðûé è ñòèìóëèðóåò ñïàçì ñîñóäîâ è ïîâûøåíèå ÀÄ. Ïîâûøàåòñÿ òîíóñ ìåëêèõ àðòåðèé, óâåëè÷èâàåòñÿ ïåðèôåðè÷åñêîå ñîïðîòèâëåíèå òîêó êðîâè è íàãðóçêà íà ñåðäöå. Çàáîëåâàíèå èìååò âîëíîîáðàçíîå ëå÷åíèå, ÷àùå õðîíè÷åñêîå ñ ïåðèîäè÷åñêèìè îáîñòðåíèÿìè. Ïîñòåïåííî â îðãàíàõ ðàçâèâàþòñÿ îðãàíè÷åñêèå èçìåíåíèÿ è ïîÿâëÿþòñÿ îñëîæíåíèÿ â âèäå èøåìè÷åñêîé áîëåçíè ñåðäöà, ñåðäå÷íîé íåäîñòàòî÷íîñòè, èíñóëüòà, ïàòîëîãèè ïî÷åê, àðòåðèé ñåò÷àòêè, íèæíèõ êîíå÷íîñòåé.
 òå÷åíèè ÃÁ ðàçëè÷àþò òðè ñòàäèè:
I ñòàäèÿ, ôàçà À (ïðåäãèïåðòîíè÷åñêàÿ). Îïðåäåëÿåòñÿ ñêëîííîñòü ê ïîâûøåíèþ ÀÄ ïðè ñòðåññàõ, ïåðåóòîìëåíèè. Ìîæåò ïðîéòè ñàìîñòîÿòåëüíî ïðè íîðìàëèçàöèè òðóäîâîãî ðåæèìà, ââåäåíèè çàíÿòèé ôèçè÷åñêîé êóëüòóðîé, ïåðåìåíå îáñòàíîâêè.
Ñòàäèÿ I, ôàçà Á (ïðåõîäÿùàÿ ãèïåðòîíèÿ). ÀÄ ïîâûøàåòñÿ êðàòêîâðåìåííî, ïðîõîäèò ïðè ââåäåíèè îòäûõà. Òðóäîñïîñîáíîñòü íå íàðóøåíà.
II ñòàäèÿ, ôàçà À. ÀÄ ïîâûøåíî ïîñòîÿííî, íî íåóñòîé÷èâî. Íà ôîíå ëåêàðñòâåííîãî ëå÷åíèÿ ñíèæàåòñÿ, íî ïîëíîñòüþ íå íîðìàëèçóåòñÿ. Íà÷èíàåòñÿ îðãàíè÷åñêîå ïîðàæåíèå âíóòðåííèõ îðãàíîâ.
II ñòàäèÿ, ôàçà Á. Ñòðàäàåò ôóíêöèÿ ïî÷åê, ìîçãà, ñåðäöà.
III ñòàäèÿ, ôàçà À. Óñèëèâàåòñÿ ïàòîëîãèÿ âíóòðåííèõ îðãàíîâ. Íàðóøàåòñÿ òðóäîñïîñîáíîñòü. Ðàçâèâàåòñÿ ñåðäå÷íàÿ íåäîñòàòî÷íîñòü. Ëå÷åíèå ïðîâîäèòñÿ â ñòàöèîíàðå.
III ñòàäèÿ, ôàçà Á. Ñòîéêèå òÿæåëûå íàðóøåíèÿ ôóíêöèè âíóòðåííèõ îðãàíîâ. Òðóäîñïîñîáíîñòü îãðàíè÷åíà. Ðàçâèâàåòñÿ ïî÷å÷íàÿ íåäîñòàòî÷íîñòü, ïàòîëîãèÿ ñîñóäîâ ñåò÷àòêè ñ ïîòåðåé çðåíèÿ, íàðóøàåòñÿ äâèãàòåëüíàÿ ôóíêöèÿ íèæíèõ êîíå÷íîñòåé, âîçíèêàþò è äðóãèå îïàñíûå îñëîæíåíèÿ.
Ïðè I ñòàäèè ÀÄ ìîæåò áûòü ïîâûøåíî äî 160180/95105 ìì ðò. ñò., ïîÿâëÿþòñÿ ãîëîâíûå áîëè, øóì, çâîí â ãîëîâå, íàðóøàåòñÿ ñîí. Ïðè II ñòàäèè âîçìîæíî ïîâûøåíèå ÀÄ äî 200/115 ìì ðò. ñò. Áîëè â ñåðäöå, ãîëîâîêðóæåíèå, íàðóøåíèå çðåíèÿ. Ïðè III ñòàäèè ñòîéêàÿ ãèïåðòîíèÿ. ÀÄ 230/130 ìì ðò. ñò. Âûðàæåíà íåäîñòàòî÷íîñòü ôóíêöèé âíóòðåííèõ îðãàíîâ. Âîçìîæíû îïàñíûå äëÿ æèçíè îñëîæíåíèÿ. Ïðè IIÁ è IIIÁ ñòàäèÿõ ìîãóò áûòü ãèïåðòîíè÷åñêèå êðèçû (âíåçàïíîå ðåçêîå ïîâûøåíèå ÀÄ, òîøíîòà, ðâîòà) ñ ïîñëåäóþùèìè îñëîæíåíèÿìè (èíôàðêòû, èíñóëüòû, ïî÷å÷íàÿ ïàòîëîãèÿ è ïð.).
 ëå÷åíèè ÃÁ äâèãàòåëüíûé ðåæèì ñî÷åòàåòñÿ ñ ìîëî÷íî-ðàñòè-òåëüíûì ìàëîñîëåâûì ïèòàíèåì, ëåêàðñòâåííîé òåðàïèåé, ËÔÊ è ìàññàæåì. Äåéñòâèå ËÔÊ ñâÿçàíî ñ óñèëåíèåì òîíóñà ïàðàñèìïàòè÷åñêîãî îòäåëà íåðâíîé ñèñòåìû, êîòîðûé ñíèìàåò ïîâûøåíèå ÀÄ. Êðîìå òîãî, ñòèìóëèðóþòñÿ ìîòîðíî-ñîñóäèñòûå ðåàêöèè, óëó÷øàåòñÿ ãóìîðàëüíàÿ ðåàêöèÿ ÀÄ.
Çàäà÷è ËÔÊ ïðè ÃÁ îáùåå óêðåïëåíèå îðãàíèçìà, îïòèìèçàöèÿ ñîñòîÿíèÿ ÖÍÑ, ýíäîêðèííîé ñèñòåìû, íîðìàëèçàöèÿ ÀÄ è âåñòèáóëÿðíîãî àïïàðàòà, óëó÷øåíèå ïñèõîýìîöèîíàëüíîãî òîíóñà è àäàïòàöèè ê ôèçè÷åñêîé íàãðóçêå, ïðåäóïðåæäåíèå îñëîæíåíèé. Ìåòîäèêà ËÔÊ çàâèñèò îò ñòàäèè áîëåçíè è îáùåãî ñîñòîÿíèÿ îðãàíèçìà è îêàçûâàåò ëó÷øèé ýôôåêò íà ïðåäãèïåðòîíè÷åñêîé ñòàäèè. Çàíÿòèÿ ËÔÊ äîëæíû áûòü ñèñòåìàòè÷íûìè, ïîñòîÿííûìè. Ñëåäóåò ïðèìåíÿòü îáùåóêðåïëÿþùèå óïðàæíåíèÿ (äëÿ âñåõ ìûøå÷íûõ ãðóïï) è ñïåöèàëüíûå (ïðîèçâîëüíîå ðàññëàáëåíèå ìûøö, äûõàòåëüíûå äâèæåíèÿ, äëÿ óêðåïëåíèÿ âåñòèáóëÿðíîãî àïïàðàòà). Íåîáõîäèìî îáó÷àòü óìåíèþ ðàññëàáëÿòü ìûøöû (àíàëîãè÷íî ÷óâñòâó òÿæåñòè). Ýòè óïðàæíåíèÿ ñíèìàþò âîçáóæäåíèå ñîñóäîäâèãàòåëüíîãî öåíòðà, ñêåëåòíûõ ìûøö, ñîñóäîâ è ñíèæàþò ÀÄ. Óïðàæíåíèÿ âûïîëíÿþòñÿ ñ ïîëíîé àìïëèòóäîé, ñâîáîäíî, áåç íàïðÿæåíèÿ, áåç çàäåðæêè äûõàíèÿ, áåç íàòóæèâàíèÿ.  íà÷àëå êóðñà îãðàíè÷èâàþò óïðàæíåíèÿ ñ ïåðåìåíîé ïîëîæåíèÿ òåëà. Íàãðóçêó ñëåäóåò ðàññåèâàòü, ÷åðåäîâàòü ðàáîòó ðàçíûõ ìûøå÷íûõ ãðóïï. Äûõàòåëüíûå óïðàæíåíèÿ âûïîëíÿþòñÿ ñ óäëèíåíèåì âûäîõà, âîçìîæíî ìåäèòàòèâíîå è äèàôðàãìàëüíîå äûõàíèå.  I è IIÀ ñòàäèè âûïîëíÿþòñÿ ñòàòè÷åñêèå (è. ï. ñèäÿ, ñòîÿ) óïðàæíåíèÿ ñ óäåðæàíèåì ãàíòåëåé è ìÿ÷åé äî 2 êã, äûõàòåëüíûå è íà ðàññëàáëåíèå. Ïîêàçàíà ãèìíàñòèêà â âîäå, ïëàâàíèå, äîçèðîâàííàÿ ìåäèòàòèâíàÿ õîäüáà, èãðû, ëûæè, ãðåáëÿ, áåã òðóñöîé.
Âî IIÁ ñòàäèè áîëüøå óïðàæíåíèé íà ðàññëàáëåíèå, äûõàòåëüíûõ (è. ï. ñèäÿ), ëåãêèõ îáùåóêðåïëÿþùèõ. Ïîêàçàí ñàìîìàññàæ çàäíåé ïîâåðõíîñòè øåè, çàòûëêà, ëáà (ïîãëàæèâàíèå, ðàñòèðàíèå).
Ïðè III ñòàäèè ËÔÊ âûïîëíÿþò â èñõîäíîì ïîëîæåíèè ñèäÿ èëè ëåæà ñ âûñîêèì èçãîëîâüåì â âèäå ïðîñòåéøèõ óïðàæíåíèé äëÿ ðóê è íîã, ñ ïàóçàìè äëÿ îòäûõà, äûõàòåëüíûìè è ñòàòè÷åñêèìè ìåäèòàòèâíûìè óïðàæíåíèÿìè. Ïîñëå ãèïåðòîíè÷åñêîãî êðèçà ËÔÊ âûïîëíÿþò â èñõîäíîì ïîëîæåíèè ñèäÿ èëè ëåæà ñ âûñîêèì èçãîëîâüåì â âèäå ïðîñòåéøèõ óïðàæíåíèé äëÿ ðóê è íîã, ñ ïàóçàìè äëÿ îòäûõà, äûõàòåëüíûìè è ñòàòè÷åñêèìè óïðàæíåíèÿìè. Ïðè óëó÷øåíèè ñîñòîÿíèÿ ïîäêëþ÷àþòñÿ óïðàæíåíèÿ íà ðàâíîâåñèå.
Ìàññàæ ïðè ÃÁ ïîêàçàí ïðè ãèïåðòîíèè I è II ñòàäèè. Ïðè ïðàâèëüíîì ïðîâåäåíèè ìàññàæà ÀÄ ïîíèæàåòñÿ íà 1020 ìì ðò. ñò. Óìåíüøàåòñÿ ãîëîâîêðóæåíèå, áîëè â çàòûëêå, ñíèæàåòñÿ ×ÑÑ. Íîðìàëèçóåòñÿ ôóíêöèîíàëüíîå ñîñòîÿíèå íåðâíîé ñèñòåìû; óëó÷øàåòñÿ êðîâîîáðàùåíèå è îáìåí âåùåñòâ; ñíèæàåòñÿ âîçáóäèìîñòü íåðâíî-ìûøå÷íîãî àïïàðàòà ñîñóäèñòîé ñòåíêè. Ìîæíî íîðìàëèçîâàòü ÀÄ è ìàññàæåì æèâîòà. Ïðîäîëæèòåëüíîñòü ìàññàæà 1015 ìèí. Íåîáõîäèìî èçìåðåíèå ÀÄ äî è ïîñëå ïðîöåäóðû.
Ïîëîæåíèå ïàöèåíòà ñèäÿ. Ìàññèðóþòñÿ çàäíÿÿ ïîâåðõíîñòü øåè, íà÷èíàÿ îò âîëîñèñòîé ÷àñòè ãîëîâû, çàòåì îáëàñòü íàäïëå÷üÿ, âåðõíÿÿ ÷àñòü ñïèíû è ïîçâîíî÷íîãî ñòîëáà. Ïðèìåíÿþòñÿ íåïðåðûâèñòîå ïîãëàæèâàíèå, ïîëóêðóæíîå ðàñòèðàíèå, ïîïåðå÷íîå è ïðîäîëüíîå ðàçìèíàíèå. Îñîáåííî òùàòåëüíî ìàññèðóþò ñîñöåâèäíûå îòðîñòêè. Ïîêàçàí òàêæå ìàññàæ íèæíèõ êîíå÷íîñòåé. Ïðîâîäèòñÿ òàêæå ìàññàæ âîðîòíèêîâîé çîíû, êîòîðûé íà÷èíàåòñÿ ñ ïëîñêîñòíîãî è ïîâåðõíîñòíîãî ïîãëàæèâàíèÿ, çàòåì äåëàåòñÿ ãëóáîêîå ïîãëàæèâàíèå âäîëü ïîçâîíî÷íèêà îò çàòûëêà ê ìåæëîïàòî÷íîé îáëàñòè, äàëåå ê ïîäìûøå÷íîé âïàäèíå è ïëå÷åâûì ñóñòàâàì. Äâèæåíèÿ íàïðàâëåíû ñâåðõó âíèç. Ðàñòèðàíèå: ïàëüöåâîå, ñïèðàëåâèäíîå è ëèíåéíîå, íåýíåðãè÷íîå ïèëåíèå. Ðàçìèíàíèå øåè, íàäïëå÷èé, ïëå÷ è îáëàñòè ëîïàòîê. Èñïîëüçóþòñÿ âñå âèäû ãëóáîêîãî ðàçìèíàíèÿ. Ïðèåìû ïîãëàæèâàíèÿ è ðàçìèíàíèÿ ÿâëÿþòñÿ îñíîâíûìè. Èì â äàííîé ìåòîäèêå îòâîäèòñÿ áîëüøåå âðåìÿ. Îñîáåííî â îáëàñòè çàòûëî÷íûõ áóãðîâ è ñîñöåâèäíûõ îòðîñòêîâ. Ïðèìåíÿþòñÿ ïðèåìû ïàëüöåâîãî ïîãëàæèâàíèÿ, ðàçìèíàíèÿ è íàäàâëèâàíèÿ. Âûïîëíÿåòñÿ ãðàáëåîáðàçíîå ðàñòèðàíèå è ïîãëàæèâàíèå. Ìàññèðóåòñÿ îáëàñòü îò çàòûëî÷íûõ áóãðîâ ê òåìåíè, çàòåì ìåíÿåòñÿ èñõîäíîå ïîëîæåíèå ïàöèåíòà (îòêèäûâàåò ãîëîâó íàçàä, óïèðàåòñÿ â æèâîò è ãðóäü ìàññàæèñòà.
Ïðèìåðíûå êîìïëåêñû óïðàæíåíèé ïðè ãèïåðòîíè÷åñêîé áîëåçíè
Êîìïëåêñ 1. Ðåæèì ùàäÿùèé
È. ï. ñèäÿ.
1. Õîäüáà 2040 ñ.
2. Ðóêè ââåðõ âäîõ, âíèç âûäîõ. 46 ðàç.
3. È. ï. ðóêè íà ïîÿñå. Ìåäëåííî îòâîäèòü ïëå÷è è ëîêòè íàçàä âäîõ, ïðîãíóòü ñïèíó. È. ï. âûäîõ. 46 ðàç.
4. È. ï. ðóêè íà ïîÿñå. Âûïðÿìëÿòü ïîî÷åðåäíî íîãè, íå îòðûâàÿ ïÿòîê îò ïîëà. 58 ðàç.
5. Ìåäëåííî, íà âäîõå, ñãèáàòü ðóêè, îòâîäÿ ëîêòè â ñòîðîíû. È. ï. âûäîõ. 57 ðàç.
6. È. ï. ëàäîíè íà áåäðàõ. Ìåäëåííî, íà âäîõå, äåëàòü ïîâîðîò âëåâî, ëåâóþ ðóêó â ñòîðîíó. È. ï. âûäîõ. 25 ðàç.
7. È. ï. íîãè âïåðåä, ðóêè íà ïîÿñå. Ðàçâîäèòü íîãè âðîçü, ñêîëüçÿ ïî ïîëó. 58 ðàç. Äûõàíèå ñâîáîäíîå.
8. Ïîäíèìàíèå ðóê â ñòîðîíû âäîõ. È. ï. âûäîõ. 57 ðàç.
9. È. ï. íîãè ðàññòàâëåíû, ðóêè íà áåäðàõ. Íàêëîí âïåðåä âûäîõ. È. ï. âäîõ. 46 ðàç.
10. Âñòàòü ñî ñòóëà âäîõ, îäíîé ðóêîé îïåðåòüñÿ î ñòîë. È. ï. âûäîõ. 56 ðàç.
11. Ìåäëåííî, íà âäîõå, îòâåñòè ðóêè íàçàä. È. ï. âûäîõ. 46 ðàç.
12. Îòäûõ ñèäÿ 23 ìèí.
Êîìïëåêñ 2. Ðåæèì ïîëóïîñòåëüíûé
È. ï. ñèäÿ íà ñòóëå.
Ðóêè â ñòîðîíû âäîõ, è. ï. âûäîõ. 45 ðàç.
1. È. ï. òî æå, ðóêè íà ïëå÷àõ, ëîêòè â ñòîðîíû. Âðàùåíèå ðóê â ïëå÷åâûõ ñóñòàâàõ â ðàçíûå ñòîðîíû. 1216 ðàç. Äûõàíèå ïðîèçâîëüíîå.
2. È. ï. ñèäÿ íà ñòóëå, íîãè âûïðÿìëåíû âïåðåä, ïÿòêè íà ïîëó. Âðàùåíèå ñòîï 68 ðàç â êàæäóþ ñòîðîíó. Äûõàíèå ïðîèçâîëüíîå.
3. È. ï. ñèäÿ íà ñòóëå. Ïîâîðîò òóëîâèùà âïðàâî, ïðàâóþ ðóêó â ñòîðîíó, ëåâîé ðóêîé êîñíóòüñÿ ñïèíêè ñòóëà ñïðàâà âûäîõ, è. ï. âäîõ. Òî æå â äðóãóþ ñòîðîíó. Ïî 46 ðàç â êàæäóþ ñòîðîíó.
4. È. ï. òî æå. Ïðàâàÿ íîãà âûïðÿìëåíà âïåðåä, ëåâàÿ ñîãíóòà â êîëåííîì ñóñòàâå. Ñìåíà ïîëîæåíèÿ íîã. 812 ðàç. Äûõàíèå ïðîèçâîëüíîå.
5. È. ï. ñèäÿ íà êðàþ ñòóëà, îáëîêîòèâøèñü íà ñïèíêó, íîãè âûïðÿìëåíû âïåðåä, ïðàâàÿ ðóêà íà ãðóäè, ëåâàÿ íà æèâîòå. Äèàôðàãìàëüíî-ãðóäíîå äûõàíèå. 34 ðàçà.
6. Õîäüáà îáû÷íàÿ, ñ âûñîêèì ïîäíèìàíèåì êîëåíåé. 11,5 ìèí.
7. È. ï. î. ñ. Ðàññëàáëåííîå ïîòðÿõèâàíèå ìûøö íîã. 23 ðàçà êàæäîé íîãîé.
8. È. ï. òî æå. Ïîäíèìàíèå íà íîñêè, ðóêè ñêîëüçÿò âäîëü òóëîâèùà ê ïîäìûøå÷íûì âïàäèíàì âäîõ. È. ï. âûäîõ.
9. È. ï. ñòîÿ, íîãè íà øèðèíå ïëå÷, ðóêè íà ïîÿñ. Ïåðåíåñòè òÿæåñòü òåëà íà îäíó íîãó, ñãèáàÿ åå â êîëåííîì ñóñòàâå, îäíîèìåííóþ ðóêó â ñòîðîíó âäîõ. È. ï. âûäîõ. 46 ðàç â êàæäóþ ñòîðîíó.
10. È. ï. òî æå. Íàêëîí âïðàâî, ëåâóþ ðóêó çà ãîëîâó âäîõ. È. ï. âûäîõ. 46 ðàç â êàæäóþ ñòîðîíó.
11. È. ï. ñòîÿ, îäíîé ðóêîé äåðæàñü çà ñïèíêó ñòóëà. Ìàõè íîãîé âïåðåä íàçàä ñ ðàññëàáëåíèåì ìûøö íîã. 58 ðàç êàæäîé íîãîé.
12. Õîäüáà 11,5 ìèí.
13. È. ï. ëåæà íà ñïèíå ñ âûñîêèì èçãîëîâüåì, ïðàâàÿ ðóêà íà ãðóäè, ëåâàÿ íà æèâîòå. Äèàôðàãìàëüíî-ãðóäíîå äûõàíèå. 3 ðàçà.
14. È. ï. ëåæà íà ñïèíå. Ñîãíóòü íîãó â êîëåííîì ñóñòàâå è ïîäòÿíóòü êîëåíî ê æèâîòó âûäîõ. È. ï. âäîõ. 810 ðàç êàæäîé íîãîé.
15. È. ï. òî æå. Ñãèáàíèå ðóê â ëîêòåâûõ ñóñòàâàõ, ñ îäíîâðåìåííûì ñæèìàíèåì ïàëüöåâ â êóëàê è ñãèáàíèåì ñòîï âäîõ. È. ï. âûäîõ. 812 ðàç.
16. È. ï. òî æå. Ïîî÷åðåäíîå ïîäíèìàíèå íîã. 68 ðàç êàæäîé íîãîé. Äûõàíèå ïðîèçâîëüíîå.
Êîìïëåêñ 3. Ðåæèì ïàëàòíûé
È. ï. ñòîÿ
1. Õîäüáà. Òåìï óâåëè÷èâàåòñÿ. 23 ìèí.
2. Ïîäíèìàíèå ðóê â ñòîðîíû ââåðõ, è. ï. íîãè âðîçü, ïîäíèìàíèå ðóê âäîõ. È. ï. âûäîõ. 68 ðàç.
3. Íàêëîíû â ñòîðîíû. È. ï. íîãè âðîçü, ðóêè íà ïîÿñ. 48 ðàç.
4. Ïîî÷åðåäíîå ñãèáàíèå íîã. È. ï. íîãè âðîçü, ðóêè íà ïîÿñ. 48 ðàç.
5. Ñãèáàíèå ðóê ê ïëå÷àì. È. ï. íîãè âðîçü. Ñîãíóòü ðóêè ê ïëå÷àì, îòâîäÿ ëîêòè íàçàä âäîõ. È. ï. âûäîõ. 68 ðàç.
6. Ïîâîðîòû. È. ï. íîãè âðîçü, ïîâîðîòû â ñòîðîíû, ñâîáîäíî ðàçìàõèâàÿ ðóêàìè. 57 ðàç.
7. Ñãèáàíèå-ðàçãèáàíèå ðóê. È. ï. ðóêè íà ïîÿñ (õîäüáà íà ìåñòå). Òåìï ñðåäíèé. 57 ðàç.
8. Îòâåäåíèå ðóê çà ãîëîâó. È. ï. íîãè âðîçü. Ðóêè ÷åðåç ñòîðîíû çà ãîëîâó âäîõ. È. ï. âûäîõ. 68 ðàç.
9. Íàêëîí âïåðåä, ïðîãíóâøèñü. È. ï. íîãè âðîçü, ðóêè íà ïîÿñ. Íàêëîí âûäîõ. È. ï. âäîõ. 58 ðàç.
10. Ïîäíèìàíèå íîãè â ñòîðîíó. È. ï. íîãè âìåñòå, îäíîé ðóêîé çà ñïèíêó ñòóëà, äðóãîé íà ïîÿñ. Ïîäíèìàòü íîãó áûñòðî 68 ðàç.
11. Ãëóáîêîå äûõàíèå. È. ï. íîãè âðîçü. Ñ ãëóáîêèì âäîõîì ïîäíÿòü ãîëîâó è îòâåñòè ïëå÷è íàçàä. 57 ðàç.
12. Îòäûõ ñèäÿ 23 ìèí.
Êîìïëåêñ 4. Ðåæèì ñâîáîäíûé
È. ï. ñòîÿ.
1. Õîäüáà ñ âûñîêèì ïîäíèìàíèåì êîëåíåé. 12 ìèí. Òåìï ñðåäíèé, çàòåì áûñòðûé.
2. È. ï. íîãè âðîçü, ðóêè çà ãîëîâó. Ñ ãëóáîêèì âäîõîì ïîòÿíóòüñÿ ââåðõ 810 ðàç.
3. Íàêëîíû â ñòîðîíû ñ ðàçãèáàíèåì ðóê. È. ï. íîãè âðîçü, ðóêè ê ïëå÷àì. Íàêëîí âëåâî, ïðàâàÿ ðóêà ââåðõ. 68 ðàç. Äûõàíèå ñâîáîäíîå.
4. È. ï. íîãè âìåñòå, îäíîé ðóêîé îïåðåòüñÿ î ñïèíêó ñòóëà. Áûñòðî êà÷àòü íîãîé âïåðåä-íàçàä 810 ðàç. Äûõàíèå ñâîáîäíîå.
5. È. ï. íîãè âìåñòå, ðóêè ñîãíóòû çà ñïèíîé, ïàëüöû ñöåïëåíû. Âûòÿíóòü ðóêè íàçàä âäîõ. Òåìï ìåäëåííûé. 68 ðàç.
6. È. ï. íîãè âðîçü, ðóêè çà ãîëîâó. Ïîâîðîòû âëåâî è âïðàâî, ðàçãèáàÿ îäíó ðóêó â ñòîðîíó ïîâîðîòà. Òåìï ìåäëåííûé. Äûõàíèå ñâîáîäíîå. 68 ðàç.
7. Ïðèñåäàíèÿ. È. ï. íîãè âìåñòå, îäíîé ðóêîé äåðæàòüñÿ çà ñïèíêó ñòóëà. Òåìï ìåäëåííûé, îäíó ðóêó ïîäíèìàòü âïåðåä 46 ðàç.
8. Êðóãîâûå äâèæåíèÿ ðóê. È. ï. íîãè âðîçü. Ñ ãëóáîêèì âçäîõîì ïîäíèìàòü ðóêè âïåðåä-ââåðõ, ñ âûäîõîì ÷åðåç ñòîðîíû âíèç. Òåìï ìåäëåííûé. 810 ðàç.
9. Êðóãîâûå äâèæåíèÿ êîðïóñîì. È. ï. íîãè âðîçü, ðóêè íà ïîÿñ. Òåìï ñðåäíèé. Äûõàíèå ñâîáîäíîå. 57 ðàç.
10. Õîäüáà íà íîñêàõ. Òåìï ñðåäíèé. 2 ìèí
11. Ãëóáîêîå äûõàíèå. Ðóêè âïåðåä-ââåðõ âäîõ, ñâîáîäíî «óðîíèòü» âûäîõ.
12. Îòäûõ ñèäÿ 23 ìèí.
Источник


