Легочная гипертония что это такое
Что такое лёгочная гипертензия
Лёгочная гипертензия (ЛГ) — группа заболеваний, которое характеризуется патологическим состоянием дыхательной системы организма, вызванным увеличением давления в легочной артерии. Болезнь имеет сложную этиологию и патогенез, что значительно затрудняет своевременную диагностику и лечение.
Лёгочная артерия является наиболее крупным и важным парным сосудом малого круга кровообращения, обеспечивающим перенос венозной крови к легким. От его состояния зависит правильное функционирование дыхательной системы.
В норме среднее давление в легочной артерии должно составлять не более 25 мм рт. ст. Под воздействием различных факторов (физическая нагрузка, возраст, прием определенных лекарственных препаратов) эти значения могут незначительно варьироваться как в большую, так и в меньшую сторону. Это физиологическое повышение или понижение не несет угрозы здоровью. Но если среднее давление превышает 25 мм рт. столба в покое, то это признак легочной гипертензии.
Болезнь поражает, преимущественно, женщин. Лёгочная гипертензия также диагностируется у детей, связано это с наличием пороков сердца.
Заболевание встречается редко. Идиопатическая ее форма регистрируется 5 — 6 случаев на 1 млн населения.
Код по МКБ-10
Легочная гипертензия находится в МКБ-10 в группе с шифром I27, под которым обозначены формы легочно-сердечной недостаточности, не указанные в остальных классах.
Первичная легочная гипертензия шифруется I27.0 и характеризуется возникновением болезни без ясной этиологии.
Различные формы вторичной легочной гипертензии, возникающие как следствие иных заболеваний, обозначены кодом I27.2.
Классификация патологии
В медицинской практике выделяются следующие типы лёгочной гипертензии:
- Первичная легочная гипертензия. Встречается редко и вызвана наследственным фактором, связанным с мутациями на генном уровне. Отдельно выделяется идиопатическая форма первичной легочной гипертензии, причины развития которой не могут быть определены.
- Вторичная легочная гипертензия. Эта форма заболевания развивается на фоне иной патологии или под влиянием негативных внешних причин. Часто болезнь развивается по причине врожденных пороков сердца, заболеваний соединительной ткани, инфекционных (ВИЧ), паразитарных (шистосомоз) и системных патологий (например, при гемолитической анемии). Также легочная гипертензия может развиться при приеме лекарственных препаратов (антибиотиков). Существует данные, связывающие возникновение патологии с контактом с агрессивными химическими соединениями, в частности, с асбестом.
- Тромбоэмболическая легочная гипертензия. Причиной ее возникновения является тромб, который в процессе своего движения по кровотоку закупоривает просвет легочной артерии. Эта форма болезни имеет быстрое течение с развитием острой дыхательной недостаточности и ортостатического коллапса.
- Смешанная легочная гипертензия. Возникновение этой формы болезни связано с наличием в анамнезе иных заболеваний (почечная недостаточность, онкологические патологии, васкулит и т. д.). Причинная связь между ними и уровнем давления в легочной артерии в полной мере не определена.
Причины и факторы риска
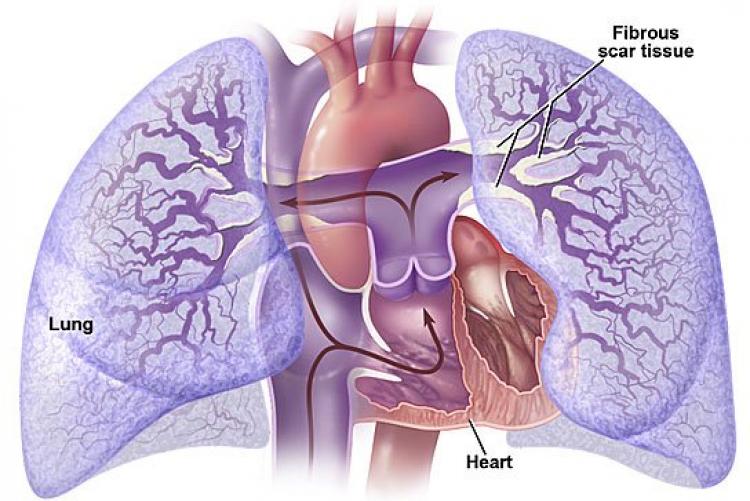
Причины развития первичной лёгочной гипертензии доподлинно неизвестны. Существует теория, что ее возникновение может быть соотнесено с генетическими, а также аутоиммунными процессами.
Также зарегистрированы случаи, когда лёгочная гипертензия возникала у членов одной и той же семьи при наличии пороков сердца по нисходящей линии, что свидетельствует о значительной роли наследственного фактора.
Патогенез болезни обусловлен постепенным сужением просвета в русле легочной артерии, а также сосудов легких и малого круга кровообращения в целом. Это связано не с атеросклеротическими изменениями, что характерно для пациентов, страдающих артериальной гипертензией, а с патологическим утолщением стенок вен и капилляров, что приводит к потере ими эластичности.
Следствием этих процессов является увеличение кровяного давления в легочной артерии и сосудистой сетке легких. Вследствие этой патологии наблюдаются явления общей гипоксии и недостаточности тканевого питания.
В тяжелых случаях легочной гипертензии возможно присоединение воспалительных процессов, охватывающих внутренний выстилающий слой сосудов – эндотелий. Этот фактор повышает риск возникновения тромбоза легочной артерии и иных осложнений.
Факторы риска развития легочной гипертензии:
- женский пол;
- возраст от 20 до 40 лет;
- инфекционные заболевания (ВИЧ, гепатит);
- портальная гипертензия;
- прием лекарственных препаратов (оральные контрацептивы, антидепрессанты);
- болезни сердца;
- состояния, связанные с артериальной гипертензией.
Существуют отдельные исследования, доказывающие высокий риск развития легочной гипертензии при частом употреблении рапсового масла, однако причинно-следственная связь между этим до конца неясна.
Симптомы патологии, классы заболевания

Легочная артериальная гипертензия, за исключением ее тромбоэмболической формы, имеет медленное развитие. Клинические симптомы нарастают постепенно и слабо проявляют себя. Возможно и их полное отсутствие.
Ведущим симптомом легочной гипертензии является одышка, которая поначалу присутствует лишь во время усиленных физических нагрузок, но по мере прогрессирования патологического процесса начинает возникать в покое. На последних стадиях заболевания выраженность одышки настолько сильна, что больной не в состоянии совершать элементарных бытовых действий самостоятельно.
Характерным отличием одышки при легочной гипертензии от аналогичного симптома при сердечной недостаточности, связанной с образованием пороков сердца, является то, что она не проходит при смене положения тела больного.
Кроме одышки, характерными признаками заболевания являются:
- сухой кашель;
- увеличение печени и ее болезненность;
- отечность нижних конечностей;
- загрудинные боли;
- повышенная утомляемость и постоянная слабость;
- охриплость голоса (наблюдается не у всех больных).
Легочная гипертензия – болезнь, характеризующаяся постепенным нарастанием патологической симптоматики, нарушающей работу сердца. В зависимости от ее выраженности принято выделять 4 класса (стадии) заболевания.
- I класс. Гипертензия 1 степени – начальная форма болезни. Пациент не ощущает патологических изменений. Физические нагрузки переносятся легко, двигательная активность не страдает.
- II класс. На 2 стадии физические нагрузки переносятся как обычно, однако при их высокой интенсивности больной отмечает появление сильной одышки и повышенной утомляемости. Степень выраженности морфологических изменений сосудов и внутренних органов незначительна.
- III класс. На 3 стадии привычные физические нагрузки переносятся плохо. Умеренная активность сопровождается большинством перечисленных выше симптомов. На ЭКГ отмечается гипертрофия правого желудочка сердца.
- IV класс. Проявление характерной симптоматики наблюдается при отсутствии нагрузок. Отмечается невозможность выполнения повседневных задач. Больной нуждается в постоянном уходе. На 4 стадии присоединяются симптомы сердечной недостаточности.
Осложнения легочной гипертензии
Легочная гипертензия, связанная с повышением давления в легочной артерии сопровождается серьезными осложнениями, со стороны сердечно-сосудистой системы. В процессе развития патологических процессов, связанных с легочной артериальной гипертензией, возникает гипертрофия правого желудочка сердечной мышцы. Это происходит из-за повышенной нагрузки на эту камеру, в результате чего сократительная способность ее ухудшается, что приводит к развитию сердечной недостаточности.
Гипертензия 1 степени характерна тем, что у больных могут отмечаться нарушения в работе сердца, выражающиеся в тахикардии сердца и мерцательной аритмии.
По мере изменений сосудистых стенок, в венах образовываются кровяные сгустки – тромбы. Они сужают просвет сосудов, что приводит к усилению выраженности симптоматики. Оторвавшийся тромб может заблокировать кровоток, что приводит к тромбоэмболии легочной артерии, которая в отсутствие своевременной медицинской помощи заканчивается смертью больного.
При наличии в анамнезе артериальной гипертонии, легочная гипертензия увеличивает частоту и степень выраженности кризов, которые, чреваты развитием инфаркта или инсульта.
Серьезным осложнением болезни является летальный исход, который возникает либо в результате дыхательной недостаточности, либо как следствие нарушений в работе сердца.
Диагностика
Диагностика легочной гипертензии начинается со сбора анамнеза. Уточняется характер и продолжительность симптомов, наличие хронических заболеваний, образ жизни пациентов и сопутствующие факторы риска.
При непосредственном осмотре выявляются следующие характерные признаки:
- синюшность кожных покровов;
- увеличение печени;
- набухание шейных вен;
- изменения в сердце и легких при выслушивании их при помощи фонендоскопа.
Ведущая роль в диагностике легочной гипертензии принадлежит инструментальным методам.
Катетеризация легочной артерии. Посредством этого метода измеряется давление в легочной артерии. Суть исследования заключается в том, что после пункции вены в ее просвет вводится катетер, к которому подключен прибор для измерения артериального давления. Метод является информативным при выявлении любых форм гемодинамических нарушений. И входит в стандарт исследований при подозрении на легочную гипертензию. Катетеризация показана не всем пациентам, при наличии сердечной недостаточности или тахиаритмии возможность ее проведения оценивается после консультации кардиолога.
ЭКГ. При помощи электрокардиографии выявляются патологии, связанные с нарушениями электрической активностью сердца. Также этот метод позволяет оценить морфологическую структуру миокарда. Косвенными признаками легочной гипертензии на ЭКГ являются дилатации правого желудочка сердца и смещение ЭОС вправо.
УЗИ сердца. УЗИ позволяет оценить структуру сердечной мышцы, размер и строение ее камер, состояние клапанов и коронарных сосудов. Изменения, связанные с утолщением стенок предсердий и правого желудочка, опосредованно свидетельствуют о легочной гипертензии.
Спирометрия. Такое тестирование позволяет оценить следующие функциональные особенности бронхолегочной системы:
- жизненная емкость легких;
- общая емкость легких;
- объем выдоха;
- проходимость дыхательных путей;
- скорость выдоха;
- частота дыхания.
Отклонения вышеуказанных показателей от нормы свидетельствует о патологиях функции внешнего дыхания.
Ангиопульмонография. Методика заключается во введении контрастного вещества в сосуды легких в целях проведения рентгенологического исследования на предмет выявления патологий морфологического строения легочной артерии. Ангиопульмонография выполняется в том случае, когда остальные способы диагностики не могут с уверенностью определить наличие изменений. Это связано с высоким риском осложнений во время проведения процедуры.
Компьютерная томография (КТ). При помощи КТ возможно добиться визуализации изображения органов грудной клетки в различных проекциях. Это позволяет оценить морфологическое строение сердца, легких и сосудов.
Вышеперечисленные методы диагностики являются наиболее информативными, однако наличие первичной легочной гипертензии возможно определить лишь на основании совокупности полученных результатов исследований.
Класс болезни определяется при помощи «шестиминутного теста». В результате оценивается толерантность организма к физическим нагрузкам.
Методы лечения легочной гипертензии
Лечение пациентов с легочной артериальной гипертензией заключается в устранении симптомов и приостановке развития патологических процессов. В этих целях используются различные методы терапии.
Общие рекомендации
Наличие легочной гипертензии предполагает коррекции образа жизни пациентов. К подобным мерам следует отнести:
- выполнение ежедневных упражнений ЛФК, способствующих улучшению тонуса кровеносных сосудов, но не требующих повышенной дыхательной активности;
- избежание чрезмерных физических нагрузок;
- профилактика инфекционно-воспалительных заболеваний дыхательной системы (бронхит, пневмония), а при их возникновении своевременное лечение;
- профилактика анемии, заключающаяся в приеме специальных лекарственных препаратов (Сорбифер);
- отказ от гормональных методов контрацепции;
- отказ от курения и чрезмерного употребления алкогольных напитков.
Медикаментозная терапия
- Сосудорасширяющие препараты (например: Нифедипин, Кардилопин). Широко применяется при лечении ЛГ. Они снижают тонус сосудистых стенок, способствуя их расслаблению и снижению общего давления в венах и артериях. В результате этого увеличивается диаметр сосудов и улучшается кровоток.
- Простагландины (например: Трепростинил). Лекарственные средства, способствующие снятию сосудистого спазма. Прием простагландинов является профилактикой образования тромбов. Эффективны при всех типах ЛГ.
- Сердечные гликозиды (Дигоксин, Строфантин, Коргликон). При их приеме снижается спазм сосудов, увеличивается приток крови к сердечной мышце, повышается толерантность сосудистой системы к внешним неблагоприятным факторам. При легочной гипертензии используются в целях профилактики и лечения поражений сердца.
- Антикоагулянты (Аспирин, Эликвис). Предупреждают развитие тромбоза, а также растворяют уже имеющиеся кровяные сгустки.
- Диуретики (Фуросемид). Мочегонные препараты обеспечивают отток лишней жидкости из организма, что снижает объем циркулирующей крови. Это минимизирует нагрузку на сердечно-сосудистую систему и способствует снижению давления в большом и малом круге кровообращения.
- Антагонисты рецепторов эндотелина (Бозентан, Траклир). Патологический процесс в сосудах у пациентов с легочной артериальной гипертензией обусловлен разрастанием внутренней выстилающей поверхности сосудов – эндотелия. Прием лекарств этой группы значительно замедляет развитие заболевания.
Дополнительно применяются:
- Кислородотерапия. Используется, в первую очередь, у пациентов с дыхательной недостаточностью и наличием пороков сердца. В результате проведения процедуры происходит насыщение крови кислородом, что обеспечивает нормальное питание тканей организма.
- Оксид азота. Вдыхание оксида азота положительно воздействует на сосуды легких. Улучшается кровоток, снижается сопротивление их стенок. Устраняется одышка и боли, а также увеличивается толерантность к физическим нагрузкам.
Диета
Правила питания при легочной гипертензии предполагают ограничение в рационе соли и жиров животного происхождения. Разрешены к употреблению:
- овощи;
- фрукты;
- молочные продукты;
- маложирная мясная пища (говядина, птица);
- нежирная рыба;
- орехи, сухофрукты.
Следует избегать частого употребления кофе и крепкого чая.
Важно соблюдать питьевой режим во избежание отеков. Объем потребляемой жидкости должен составлять около 2 л воды в сутки.
Методы хирургического вмешательства
- Пересадка сердца или системы легкие-сердце. Это высокотехнологичная операция применяется, когда методы стандартной терапии исчерпывают себя. Трансплантация сердца и легких представляет собой значительную проблему ввиду нехватки доноров, а также возможных проблем, связанных с отторжением их организмом реципиента. Пациенты после трансплантации с этим живут в среднем около десяти или пятнадцати лет.
- Тромбэндартерэктомия. Данное операционное вмешательство подразумевает механическое удаление тромба в русле легочной артерии. Относится к малоинвазивному виду хирургии.
Методы народной медицины
Важно! Методы народной медицины не могут рассматриваться как самодостаточный способ лечения, их применение возможно только в комплексе с основной терапией по согласованию с врачом.
- Настой плодов рябины. Чайную ложку ягод рябины необходимо заварить одним стаканом кипятка и оставить настаиваться на протяжении одного часа. Полученное средство процедить и употреблять по половине стакана 3 раза в день. Длительность приема составляет один месяц. Средство способствует устранению выраженности симптоматики заболевания (устранение одышки, загрудинных болей).
- Настойка из соцветий календулы. 50 грамм высушенных соцветий необходимо залить 150 граммами спирта и настаивать в течение недели в сухом холодном месте без доступа солнечного света. Принимать средство необходимо по 25 капель трижды в сутки на протяжении одного месяца.
Профилактика
Методы специфической профилактики отсутствуют.
Общие профилактические меры направлены на устранение факторов риска и улучшение состояния здоровья организма:
- своевременное лечение инфекционных заболеваний;
- устранение воздействия на организм тяжелых физических нагрузок;
- умеренная двигательная активность;
- устранение вредных привычек (алкоголь, курение);
- прием лекарственных препаратов для профилактики тромбообразования;
- лечение пороков сердца.
Если легочная гипертензия уже диагностирована, то профилактика направлена на снижение вероятности развития возможных осложнений. При первичной легочной гипертензии необходим прием всех назначенных врачом лекарственных средств и выполнение его рекомендаций в полном объеме. Умеренная двигательная активность способствует сохранению активного образа жизни.
Прогноз для жизни
Сколько можно прожить при этой болезни? Прогноз зависит от запущенности патологических процессов в сосудах. При диагностировании ЛГ на поздних стадиях, пятилетняя выживаемость пациентов низкая.
Также на прогноз исхода заболевания влияет реакция организма на проводимое лечение. Если давление в легочной артерии начинает снижаться или остается на одном уровне, то при поддерживающей терапии пациент может прожить до 10 лет. При его повышении до 50 мм рт. ст и выше, болезнь вступает в стадию декомпенсации, когда нормальное функционирование организма невозможно даже при условиях проведения адекватной медикаментозной терапии.
Пятилетняя выживаемость на этой стадии болезни составляет не более 10%.
Легочная артериальная гипертензия – опасное заболевание, имеющее очень серьезный прогноз для жизни. Несмотря на то что оно встречается достаточно редко, являясь, в большинстве случаев, следствием иных болезней, полное излечение невозможно. Существующие методики лечения направлены на устранение неблагоприятных симптомов и замедление развития патологических процессов, полностью их устранить нельзя.
Источник
 Что такое легочная гипертензия (ЛГ)? Это патологическое состояние, во время которого увеличивается среднее давление в легочной артерии (СДЛА). Находясь в состоянии покоя СДЛА > 25 мм рт. ст. Легочная гипертензия осложняет течение многих легочных и сердечно-сосудистых болезней, может даже привести к летальному исходу.
Что такое легочная гипертензия (ЛГ)? Это патологическое состояние, во время которого увеличивается среднее давление в легочной артерии (СДЛА). Находясь в состоянии покоя СДЛА > 25 мм рт. ст. Легочная гипертензия осложняет течение многих легочных и сердечно-сосудистых болезней, может даже привести к летальному исходу.
Классификация
Есть несколько классификаций легочной гипертензии: патофизиологическая и клиническая.
Патофизиологическая классификация
По патофизиологическим особенностям гипертензия малого круга кровообращения бывает:
- прекапиллярной (сюда входит ЛГ заболеваний легких);
- посткапиллярной (сюда относится ЛГ при болезнях левых отделов сердца).
Полная клиническая классификация
По клиническим данным выделяют 5 основных групп.
- Легочная артериальная гипертензия:
- идиопатическая ЛГ;
- наследственная ЛГ;
- вызываемая токсинами и медикаментами;
- сочетаемая с такими болезнями: заболевания соединительной ткани, портативная гипертензия, ВИЧ, шистосомоз, врожденные пороки сердца (ВПС), хроническая гемолитическая анемия.
- персистирующая легочная гипертензия у новорожденных;
- веноокклюзионная болезнь легких и/или гемангиоматоз легочных капилляров.
- Гипертензия малого круга кровообращения как следствие болезней левых отделов сердца:
- диастолическая дисфункция;
- систолическая дисфункция;
- болезнь клапанов.
- ЛГ как следствие гипоксии и/или патологии легких:
- хронические обструктивные болезни легких;
- диффузные заболевания интерстициальной ткани легких;
- болезни легких, которые сопровождаются изменением просвета бронхов;
- расстройства дыхания во сне;
- нарушение газообмена в альвеолах;
- хроническое воздействие высокогорья;
- пороки развития легких.
- Хроническая тромбоэмболическая ЛГ:
- ЛГ с неясными и/или многофакторными механизмами:
- гемолитические болезни: миелопролиферативные болезни, удаление селезенки;
- системные патологии: саркоидоз, легочной гистиоцитоз, лимфангиолейомиоматоз, нейрофиброматоз;
- нарушения обмена веществ: болезнь Гоше, нарушения работы щитовидной железы, болезнь накопления гликогена;
- другие заболевания: медиастинит с процессом отложения фибрина в средостении, обструкция вызванная опухолью, ХПН, сегментарная легочная гипертензия.
Функциональная классификация ЛГ
ЛГ делят на 4 класса:
| ОПИСАНИЕ | КЛАСС |
|---|---|
| У больных нет ограничений физической активности. Обыкновенная нагрузка на организм не приводит к появлению слабости, головокружения, одышки, болей в груди. | I |
| Появляется незначительное ограничение физической активности. При отсутствии нагрузок симптомов не проявляется. Обычные нагрузки приводят к тому, что появляется одышка, головокружение, слабость, боли в груди. | II |
| Выраженное ограничение физической активности. В состоянии покоя симптоматика отсутствует. Незначительные физические нагрузки приводят к появлению слабости, одышки, головокружения, боли в груди. | III |
| Неспособность выдерживать физическую нагрузку без появления симптомов. В состоянии покоя пациент чувствует боли в груди, одышку, головокружение, слабость. При малейшей физической нагрузке появляется симптоматика. | IV |
Причины
 Причины легочной гипертензии разнообразны. ЛГ может быть первичным и вторичным состоянием.
Причины легочной гипертензии разнообразны. ЛГ может быть первичным и вторичным состоянием.
- Первичная легочная гипертензия (другое ее название идиопатическая) имеет неизвестный генез
Главными причинами являются генетические нарушения, когда происходит закладка сосудов у эмбриона.
Благодаря этому фактору внутри организма отмечается недостаток веществ, отвечающих за сужение/расширение сосудов. Кроме того, к предпосылке появления ЛГ относится высокая способность тромбоцитов к агрегации – в итоге капилляры, артериолы в легких могут быть закупорены тромбами. Вследствие этого повышается давление внутри сосудов, которое оказывает давление на стенки артерий. Чтобы как-то справиться с высоким давлением, происходит гипертрофия артерий.
Причиной появления первичной ЛГ может стать концентрический фиброз ЛА. При этом просвет артерии сужается, соответственно давление в ней повышается.
Чтобы как-то понизить высокое давление, открываются артериовенозные шунты. Это, так сказать, «пути для обхождения». Они способствуют снижению высокой легочной гипертензии. Но происходит это на время: стенки артериол слабее, они не выдерживают давления и вскоре выходят из строя. Помимо того что давление внутри будет также повышаться, так еще из-за шунтов нарушается правильный кровоток. В результате ткани плохо снабжаются кислородом.
- Вторичная ЛГ вызывается целым рядом патологий, соответственно и течение болезни будет отличаться
К таким патологиям относятся ВПС, хронический обструктивные бронхит, кардиоваскулярные болезни. Отдельно сердечные патологии делятся на те, что способствуют повышению давления в правом и левом предсердиях.
Есть еще анатомические причины развития ЛГ: это уменьшение количества артерий, которые кровоснабжают легкие. Так происходит из-за тромбов и склерозирования.
Симптомы
 Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.
Симптомы легочной гипертензии возникают по причине недостаточной работы правого желудочка.
Самые первые признаки ЛГ человек замечает при физических нагрузках. Это одышка, чувство усталости, слабости, ангинозный синдром, потеря сознания. Реже у больных могут наблюдаться сухой кашель, тошнота, рвота, которая спровоцирована физическими нагрузками.
Признаки легочной гипертензии в состоянии полного покоя появляются только на тяжелых стадиях болезни. При прогрессировании недостаточности правого желудочка появляется отек лодыжек и увеличивается живот.
В зависимости от патологии, которая привела к развитию ЛГ, симптоматика может быть разной. Умеренная легочная гипертензия имеет слабо выраженные симптомы и развивается медленно.
Боли в районе сердца, имеющие постоянный характер, могут появляться из-за относительной недостаточности коронарного кровотока, которая, в свою очередь, появляется по причине явного разрастания миокарда правого желудочка.
У людей с запущенной формой болезни наблюдается правосторонняя сердечная недостаточность, которая проявляется расширением яремных вен, увеличением печени, асцитом, застойными явлениями на периферии (отеки, холодные конечности).
Симптомы легочной артериальной гипертензии могут сопровождаться признаками тех заболеваний, которые привели к повышению давления в малом круге кровообращения:
- При склеродермии может наблюдаться звездчатая сыпь, язвы на кончиках пальцев, увеличение количества соединительной ткани в составе кожи; в результате она уплотняется и утолщается.
- При диффузной патологии, поражающей интерстициальную ткань легких, появляются хрипы при вдохе.
- О возможном поражении печени говорит пальмарная эритема, тошнота, рвота, повышенная усталость, желтуха, усиленная кровоточивость, асцит, нарушения поведения, бессонница.
- При появлении симптома “барабанных палочек” можно предположить венооклюзионную болезнь легких, цианотический ВПС, болезни печени или диффузные заболевания, поражающие интерстициальную ткань легких.
Диагностика
Диагностика легочной гипертензии проводится исключительно в стационарных условиях. Чтобы поставить диагноз прибегают к ряду обследований.
Инструментальные и лабораторные обследования
Сначала врач проводит опрос пациента, внешний осмотр, выясняет болезни в анамнезе, затем дает направление на обследования:
- Анализ крови:
- функциональные пробы печени и почек;
- анализ на аутоантитела (помогает выявить системные заболевания соединительной ткани);
- тиреотропный гормон (обнаружение проблем со щитовидной железой);
- общий анализ крови (проверка на инфекции, повышенный уровень гемоглобина и анемию);
- анализ на определение уровня proBNP (необходим, чтобы подтвердить диагноз сердечной недостаточности, оценить состояние пациента и узнать, насколько эффективно назначенное лечение).
- ЭКГ. Необходимо проводить, чтобы оценить степень поражения правого желудочка.
- Эхокардиография помогает ориентировочно поставить диагноз и зафиксировать первичные нарушения, которые вызвали ЛГ, а также измерить давление в легочной артерии.
- Рентген органов грудной клетки делается в двух проекциях: левая боковая и прямая. Помогает исключить болезни легких, ЛГ.
- МРТ органов грудной клетки и средостения помогает увидеть размеры сердца, объем предсердия желудочков.
- Дуплексное сканирование периферических сосудов конечностей – для выявления тромбоза глубоких вен, который может стать причиной тромбоэмболии легочной артерии.
- Шестиминутный тест ходьбы необходим для объективного оценивания толерантности больных с ЛГ к физическим нагрузкам. Помогает установить тяжесть заболевания и эффективность его лечения.
- Спирография – определение жизненной емкости легких, дыхательного объема легких. Помогает оценить степень дыхательной недостаточности.
- Проведение катетеризации правых отделов сердца с ангиопульмонографией и измерением давления в них.
Консультации врачей
При определенных показаниях могут понадобиться консультации таких специалистов:
- кардиолога (необходимо исключить ВПС, болезни левых отделов желудочка; помогает назначить терапию правожелудочковой недостаточности, и в целом определить степень вовлечения в патологический процесс сердца);
- кардиохирурга (для диагностики сердечных патологий);
- пульмонолога (для диагностирования первичного поражения легких);
- ревматолога (для дифференцирования ЛГ с системными патологиями соединительной ткани);
- фтизиатра (при появлении симптоматики, характерной для туберкулеза легких);
- нефролога (при появлении патологии почек);
- онколога (при возникновении симптомов, характерных для опухолевых заболеваний);
- инфекциониста (для исключения инфекционных заболеваний);
- генетика (консультация требуется, если есть подозрения на то, что легочная гипертензия передалась по наследству).
Лечение
 Цель лечения – контроль над течением основной патологии и предотвращение возможных последствий. Лечение легочной гипертензии проводится в стационаре.
Цель лечения – контроль над течением основной патологии и предотвращение возможных последствий. Лечение легочной гипертензии проводится в стационаре.
Осуществляется поддерживающая и общеукрепляющая терапия. Обязательным является ограничение физических нагрузок, профилактика инфекционных болезней. Рекомендуется назначение диеты № 10. В домашних условиях лечить тяжелую и острую легочную гипертензию нельзя. Главное – не допустить прогрессирование болезни, и сохранить низкий функциональный класс.
Для лечения применяют:
- Оксигенотерапию (дыхание кислородом) – проводится при нарастающей гипоксии, когда парциальное давление кислорода ниже, чем 55-60 мм рт. ст.
- Антикоагулянты применяют для снижения риска тромбоза. Для этих целей чаще назначают Варфарин. Это непрямой антикоагулянт, который препятствует образованию тромбов. С такой же целью назначаются антиагреганты.
- Диуретики – для снижения нагрузки на правые отделы сердца. Диуретики помогают уменьшить застой венозной крови в большом кругу кровообращения и снизить перегрузку объемом правого желудочка, облегчая одышку и уменьшая отеки.
- Блокаторы кальциевых каналов – один из самых эффективных методов лечения ЛГ. Чаще всего среди представителей средств данной группы прибегают к использованию Нифедипина или Дилтиазема. У половины пациентов после длительного применения этих препаратов отмечалось снижение симптоматики, и общее самочувствие улучшалось. При этом важно контролировать средний уровень артериального давления для дальнейшей коррекции лечения. Лечение начинается с небольших доз, затем они постепенно повышаются.
- Антагонисты рецепторов эндотелина помогают блокировать действие эндотелина, который вызывает сужение легочных сосудов.
- Простагландины расширяют суженные легочные сосуды, предупреждают склеивание тромбоцитов и последующее развитие тромбоза при ЛГ.
- Ингибиторы ФДЭ-5 оказывают влияние на сосуды легких. Представитель этой группы, Силденафил, расширяет сосуды легких и угнетает рост гладкомышечных клеток. Он является эффективным в лечении ЛГ, вызванной ревматическими болезнями и ВПС, и при идиопатической ЛГ.
- Стимуляторы гуанилатциклазы обладают сосудорасширяющим и антиагрегантным действием, благодаря чему применяются для лечения хронической тромбоэмболической ЛГ и легочной артериальной гипертензии.
- Сердечные гликозиды помогают улучшить сократительную способность миокарда.
Назначения проводятся сугубо индивидуально, в зависимости от особенностей течения заболевания, состояния организма и переносимости тех или иных препаратов пациентом.
Для выбора подходящего препарата проводится тест на острую вазореактивность. Что это такое? Это исследование, которое показывает оценку степени тяжести ЛГ, нарушения гемодинамики, если таковые имеются, и помогает спрогнозировать эффективность проводимой терапии.
Хирургическое лечение
При неэффективности медикаментозной терапии прибегают к хирургическому вмешательству. Проводят следующие операции:
- тромбэктомию из легочной артерии (удаление тромбов из легочной артерии хирургическим путем);
- хирургическое исправление ВПС (такие операции снижают влияние врожденных пороков на кровоток; прогноз после проведения операции для пациента весьма благоприятен);
- баллонную предсердную септостомию (межпредсердное шунтирование, которое проводится для снижения давления в ЛА и правом предсердии; данная операция в некоторых случаях может стать подготовительным этапом накануне трансплантации легких);
- трансплантацию легких (назначается при идиопатической ЛГ, на терминальной стадии сердечной недостаточности; данные операции проводятся редко, но являются эффективными).
Осложнения
ЛГ может привести к осложнениям, таким как:
- Аритмия. Это растущий клинический симптом. У большей части больных отмечалось появление трепетания и фибрилляции предсердия. Аритмии могут иметь неблагоприятный прогноз, но при своевременном лечении его можно изменить.
- Кровохарканье. Встречается редко, но способно привести к летальному исходу. Тяжесть состояния может варьироваться от легкой степени до предсмертного состояния. Кровохарканье может стать противопоказанием к применению антикоагулянтов.
- Механические осложнения. Сюда относится расширение просвета легочных артерий, аневризма ЛА и нарушение целостности их стенок. Симптоматика будет отличаться в зависимости от тяжести заболевания: от боли в грудной клетке, одышки, заканчивая локальным отеком легкого или даже смертью.
Прогноз
 Часто синдром легочной гипертензии может заканчиваться неблагоприятно: в 20% случаев – летальным исходом. Без надлежащего лечения продолжительность жизни человека может составлять до трех лет. По статистике благоприятный прогноз можно ждать в случае своевременной диагностики и лечения ЛГ на ранних стадиях.
Часто синдром легочной гипертензии может заканчиваться неблагоприятно: в 20% случаев – летальным исходом. Без надлежащего лечения продолжительность жизни человека может составлять до трех лет. По статистике благоприятный прогноз можно ждать в случае своевременной диагностики и лечения ЛГ на ранних стадиях.
Прогноз заболевания во многом зависит от формы ЛГ. При вторичной форме, которая развилась из-за аутоиммунных болезней, он менее благоприятен.
Важными являются показатели СДЛА. Если показатель будет превышать 55 мм рт. ст., даже несмотря на длительное лечение, продолжительность жизни пациента резко сокращается.
Плохо поддается медикаментозной терапии идиопатическая ЛГ. При данной форме лишь препаратами тяжело повлиять на причину, которая привела к повышению давления в легочной артерии.
Легочная гипертензия может иметь и относительно благоприятный прогноз. Так, если при продолжительном лечении ЛГ блокаторами кальциевых каналов будет отмечаться общее улучшение состояния, то можно надеяться на улучшение качества жизни и остановку или замедление прогрессирования болезни.
Источник
