Легочная артерия повышенное давление
Что такое лёгочная гипертензия
Лёгочная гипертензия (ЛГ) — группа заболеваний, которое характеризуется патологическим состоянием дыхательной системы организма, вызванным увеличением давления в легочной артерии. Болезнь имеет сложную этиологию и патогенез, что значительно затрудняет своевременную диагностику и лечение.
Лёгочная артерия является наиболее крупным и важным парным сосудом малого круга кровообращения, обеспечивающим перенос венозной крови к легким. От его состояния зависит правильное функционирование дыхательной системы.
В норме среднее давление в легочной артерии должно составлять не более 25 мм рт. ст. Под воздействием различных факторов (физическая нагрузка, возраст, прием определенных лекарственных препаратов) эти значения могут незначительно варьироваться как в большую, так и в меньшую сторону. Это физиологическое повышение или понижение не несет угрозы здоровью. Но если среднее давление превышает 25 мм рт. столба в покое, то это признак легочной гипертензии.
Болезнь поражает, преимущественно, женщин. Лёгочная гипертензия также диагностируется у детей, связано это с наличием пороков сердца.
Заболевание встречается редко. Идиопатическая ее форма регистрируется 5 — 6 случаев на 1 млн населения.
Код по МКБ-10
Легочная гипертензия находится в МКБ-10 в группе с шифром I27, под которым обозначены формы легочно-сердечной недостаточности, не указанные в остальных классах.
Первичная легочная гипертензия шифруется I27.0 и характеризуется возникновением болезни без ясной этиологии.
Различные формы вторичной легочной гипертензии, возникающие как следствие иных заболеваний, обозначены кодом I27.2.
Классификация патологии
В медицинской практике выделяются следующие типы лёгочной гипертензии:
- Первичная легочная гипертензия. Встречается редко и вызвана наследственным фактором, связанным с мутациями на генном уровне. Отдельно выделяется идиопатическая форма первичной легочной гипертензии, причины развития которой не могут быть определены.
- Вторичная легочная гипертензия. Эта форма заболевания развивается на фоне иной патологии или под влиянием негативных внешних причин. Часто болезнь развивается по причине врожденных пороков сердца, заболеваний соединительной ткани, инфекционных (ВИЧ), паразитарных (шистосомоз) и системных патологий (например, при гемолитической анемии). Также легочная гипертензия может развиться при приеме лекарственных препаратов (антибиотиков). Существует данные, связывающие возникновение патологии с контактом с агрессивными химическими соединениями, в частности, с асбестом.
- Тромбоэмболическая легочная гипертензия. Причиной ее возникновения является тромб, который в процессе своего движения по кровотоку закупоривает просвет легочной артерии. Эта форма болезни имеет быстрое течение с развитием острой дыхательной недостаточности и ортостатического коллапса.
- Смешанная легочная гипертензия. Возникновение этой формы болезни связано с наличием в анамнезе иных заболеваний (почечная недостаточность, онкологические патологии, васкулит и т. д.). Причинная связь между ними и уровнем давления в легочной артерии в полной мере не определена.
Причины и факторы риска
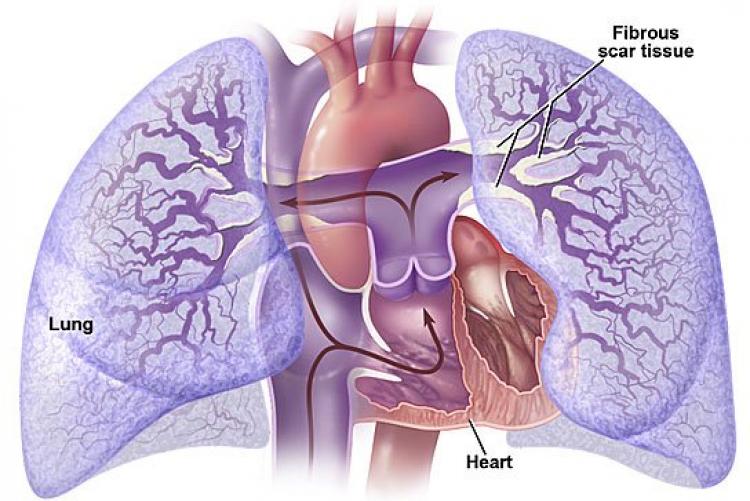
Причины развития первичной лёгочной гипертензии доподлинно неизвестны. Существует теория, что ее возникновение может быть соотнесено с генетическими, а также аутоиммунными процессами.
Также зарегистрированы случаи, когда лёгочная гипертензия возникала у членов одной и той же семьи при наличии пороков сердца по нисходящей линии, что свидетельствует о значительной роли наследственного фактора.
Патогенез болезни обусловлен постепенным сужением просвета в русле легочной артерии, а также сосудов легких и малого круга кровообращения в целом. Это связано не с атеросклеротическими изменениями, что характерно для пациентов, страдающих артериальной гипертензией, а с патологическим утолщением стенок вен и капилляров, что приводит к потере ими эластичности.
Следствием этих процессов является увеличение кровяного давления в легочной артерии и сосудистой сетке легких. Вследствие этой патологии наблюдаются явления общей гипоксии и недостаточности тканевого питания.
В тяжелых случаях легочной гипертензии возможно присоединение воспалительных процессов, охватывающих внутренний выстилающий слой сосудов – эндотелий. Этот фактор повышает риск возникновения тромбоза легочной артерии и иных осложнений.
Факторы риска развития легочной гипертензии:
- женский пол;
- возраст от 20 до 40 лет;
- инфекционные заболевания (ВИЧ, гепатит);
- портальная гипертензия;
- прием лекарственных препаратов (оральные контрацептивы, антидепрессанты);
- болезни сердца;
- состояния, связанные с артериальной гипертензией.
Существуют отдельные исследования, доказывающие высокий риск развития легочной гипертензии при частом употреблении рапсового масла, однако причинно-следственная связь между этим до конца неясна.
Симптомы патологии, классы заболевания

Легочная артериальная гипертензия, за исключением ее тромбоэмболической формы, имеет медленное развитие. Клинические симптомы нарастают постепенно и слабо проявляют себя. Возможно и их полное отсутствие.
Ведущим симптомом легочной гипертензии является одышка, которая поначалу присутствует лишь во время усиленных физических нагрузок, но по мере прогрессирования патологического процесса начинает возникать в покое. На последних стадиях заболевания выраженность одышки настолько сильна, что больной не в состоянии совершать элементарных бытовых действий самостоятельно.
Характерным отличием одышки при легочной гипертензии от аналогичного симптома при сердечной недостаточности, связанной с образованием пороков сердца, является то, что она не проходит при смене положения тела больного.
Кроме одышки, характерными признаками заболевания являются:
- сухой кашель;
- увеличение печени и ее болезненность;
- отечность нижних конечностей;
- загрудинные боли;
- повышенная утомляемость и постоянная слабость;
- охриплость голоса (наблюдается не у всех больных).
Легочная гипертензия – болезнь, характеризующаяся постепенным нарастанием патологической симптоматики, нарушающей работу сердца. В зависимости от ее выраженности принято выделять 4 класса (стадии) заболевания.
- I класс. Гипертензия 1 степени – начальная форма болезни. Пациент не ощущает патологических изменений. Физические нагрузки переносятся легко, двигательная активность не страдает.
- II класс. На 2 стадии физические нагрузки переносятся как обычно, однако при их высокой интенсивности больной отмечает появление сильной одышки и повышенной утомляемости. Степень выраженности морфологических изменений сосудов и внутренних органов незначительна.
- III класс. На 3 стадии привычные физические нагрузки переносятся плохо. Умеренная активность сопровождается большинством перечисленных выше симптомов. На ЭКГ отмечается гипертрофия правого желудочка сердца.
- IV класс. Проявление характерной симптоматики наблюдается при отсутствии нагрузок. Отмечается невозможность выполнения повседневных задач. Больной нуждается в постоянном уходе. На 4 стадии присоединяются симптомы сердечной недостаточности.
Осложнения легочной гипертензии
Легочная гипертензия, связанная с повышением давления в легочной артерии сопровождается серьезными осложнениями, со стороны сердечно-сосудистой системы. В процессе развития патологических процессов, связанных с легочной артериальной гипертензией, возникает гипертрофия правого желудочка сердечной мышцы. Это происходит из-за повышенной нагрузки на эту камеру, в результате чего сократительная способность ее ухудшается, что приводит к развитию сердечной недостаточности.
Гипертензия 1 степени характерна тем, что у больных могут отмечаться нарушения в работе сердца, выражающиеся в тахикардии сердца и мерцательной аритмии.
По мере изменений сосудистых стенок, в венах образовываются кровяные сгустки – тромбы. Они сужают просвет сосудов, что приводит к усилению выраженности симптоматики. Оторвавшийся тромб может заблокировать кровоток, что приводит к тромбоэмболии легочной артерии, которая в отсутствие своевременной медицинской помощи заканчивается смертью больного.
При наличии в анамнезе артериальной гипертонии, легочная гипертензия увеличивает частоту и степень выраженности кризов, которые, чреваты развитием инфаркта или инсульта.
Серьезным осложнением болезни является летальный исход, который возникает либо в результате дыхательной недостаточности, либо как следствие нарушений в работе сердца.
Диагностика
Диагностика легочной гипертензии начинается со сбора анамнеза. Уточняется характер и продолжительность симптомов, наличие хронических заболеваний, образ жизни пациентов и сопутствующие факторы риска.
При непосредственном осмотре выявляются следующие характерные признаки:
- синюшность кожных покровов;
- увеличение печени;
- набухание шейных вен;
- изменения в сердце и легких при выслушивании их при помощи фонендоскопа.
Ведущая роль в диагностике легочной гипертензии принадлежит инструментальным методам.
Катетеризация легочной артерии. Посредством этого метода измеряется давление в легочной артерии. Суть исследования заключается в том, что после пункции вены в ее просвет вводится катетер, к которому подключен прибор для измерения артериального давления. Метод является информативным при выявлении любых форм гемодинамических нарушений. И входит в стандарт исследований при подозрении на легочную гипертензию. Катетеризация показана не всем пациентам, при наличии сердечной недостаточности или тахиаритмии возможность ее проведения оценивается после консультации кардиолога.
ЭКГ. При помощи электрокардиографии выявляются патологии, связанные с нарушениями электрической активностью сердца. Также этот метод позволяет оценить морфологическую структуру миокарда. Косвенными признаками легочной гипертензии на ЭКГ являются дилатации правого желудочка сердца и смещение ЭОС вправо.
УЗИ сердца. УЗИ позволяет оценить структуру сердечной мышцы, размер и строение ее камер, состояние клапанов и коронарных сосудов. Изменения, связанные с утолщением стенок предсердий и правого желудочка, опосредованно свидетельствуют о легочной гипертензии.
Спирометрия. Такое тестирование позволяет оценить следующие функциональные особенности бронхолегочной системы:
- жизненная емкость легких;
- общая емкость легких;
- объем выдоха;
- проходимость дыхательных путей;
- скорость выдоха;
- частота дыхания.
Отклонения вышеуказанных показателей от нормы свидетельствует о патологиях функции внешнего дыхания.
Ангиопульмонография. Методика заключается во введении контрастного вещества в сосуды легких в целях проведения рентгенологического исследования на предмет выявления патологий морфологического строения легочной артерии. Ангиопульмонография выполняется в том случае, когда остальные способы диагностики не могут с уверенностью определить наличие изменений. Это связано с высоким риском осложнений во время проведения процедуры.
Компьютерная томография (КТ). При помощи КТ возможно добиться визуализации изображения органов грудной клетки в различных проекциях. Это позволяет оценить морфологическое строение сердца, легких и сосудов.
Вышеперечисленные методы диагностики являются наиболее информативными, однако наличие первичной легочной гипертензии возможно определить лишь на основании совокупности полученных результатов исследований.
Класс болезни определяется при помощи «шестиминутного теста». В результате оценивается толерантность организма к физическим нагрузкам.
Методы лечения легочной гипертензии
Лечение пациентов с легочной артериальной гипертензией заключается в устранении симптомов и приостановке развития патологических процессов. В этих целях используются различные методы терапии.
Общие рекомендации
Наличие легочной гипертензии предполагает коррекции образа жизни пациентов. К подобным мерам следует отнести:
- выполнение ежедневных упражнений ЛФК, способствующих улучшению тонуса кровеносных сосудов, но не требующих повышенной дыхательной активности;
- избежание чрезмерных физических нагрузок;
- профилактика инфекционно-воспалительных заболеваний дыхательной системы (бронхит, пневмония), а при их возникновении своевременное лечение;
- профилактика анемии, заключающаяся в приеме специальных лекарственных препаратов (Сорбифер);
- отказ от гормональных методов контрацепции;
- отказ от курения и чрезмерного употребления алкогольных напитков.
Медикаментозная терапия
- Сосудорасширяющие препараты (например: Нифедипин, Кардилопин). Широко применяется при лечении ЛГ. Они снижают тонус сосудистых стенок, способствуя их расслаблению и снижению общего давления в венах и артериях. В результате этого увеличивается диаметр сосудов и улучшается кровоток.
- Простагландины (например: Трепростинил). Лекарственные средства, способствующие снятию сосудистого спазма. Прием простагландинов является профилактикой образования тромбов. Эффективны при всех типах ЛГ.
- Сердечные гликозиды (Дигоксин, Строфантин, Коргликон). При их приеме снижается спазм сосудов, увеличивается приток крови к сердечной мышце, повышается толерантность сосудистой системы к внешним неблагоприятным факторам. При легочной гипертензии используются в целях профилактики и лечения поражений сердца.
- Антикоагулянты (Аспирин, Эликвис). Предупреждают развитие тромбоза, а также растворяют уже имеющиеся кровяные сгустки.
- Диуретики (Фуросемид). Мочегонные препараты обеспечивают отток лишней жидкости из организма, что снижает объем циркулирующей крови. Это минимизирует нагрузку на сердечно-сосудистую систему и способствует снижению давления в большом и малом круге кровообращения.
- Антагонисты рецепторов эндотелина (Бозентан, Траклир). Патологический процесс в сосудах у пациентов с легочной артериальной гипертензией обусловлен разрастанием внутренней выстилающей поверхности сосудов – эндотелия. Прием лекарств этой группы значительно замедляет развитие заболевания.
Дополнительно применяются:
- Кислородотерапия. Используется, в первую очередь, у пациентов с дыхательной недостаточностью и наличием пороков сердца. В результате проведения процедуры происходит насыщение крови кислородом, что обеспечивает нормальное питание тканей организма.
- Оксид азота. Вдыхание оксида азота положительно воздействует на сосуды легких. Улучшается кровоток, снижается сопротивление их стенок. Устраняется одышка и боли, а также увеличивается толерантность к физическим нагрузкам.
Диета
Правила питания при легочной гипертензии предполагают ограничение в рационе соли и жиров животного происхождения. Разрешены к употреблению:
- овощи;
- фрукты;
- молочные продукты;
- маложирная мясная пища (говядина, птица);
- нежирная рыба;
- орехи, сухофрукты.
Следует избегать частого употребления кофе и крепкого чая.
Важно соблюдать питьевой режим во избежание отеков. Объем потребляемой жидкости должен составлять около 2 л воды в сутки.
Методы хирургического вмешательства
- Пересадка сердца или системы легкие-сердце. Это высокотехнологичная операция применяется, когда методы стандартной терапии исчерпывают себя. Трансплантация сердца и легких представляет собой значительную проблему ввиду нехватки доноров, а также возможных проблем, связанных с отторжением их организмом реципиента. Пациенты после трансплантации с этим живут в среднем около десяти или пятнадцати лет.
- Тромбэндартерэктомия. Данное операционное вмешательство подразумевает механическое удаление тромба в русле легочной артерии. Относится к малоинвазивному виду хирургии.
Методы народной медицины
Важно! Методы народной медицины не могут рассматриваться как самодостаточный способ лечения, их применение возможно только в комплексе с основной терапией по согласованию с врачом.
- Настой плодов рябины. Чайную ложку ягод рябины необходимо заварить одним стаканом кипятка и оставить настаиваться на протяжении одного часа. Полученное средство процедить и употреблять по половине стакана 3 раза в день. Длительность приема составляет один месяц. Средство способствует устранению выраженности симптоматики заболевания (устранение одышки, загрудинных болей).
- Настойка из соцветий календулы. 50 грамм высушенных соцветий необходимо залить 150 граммами спирта и настаивать в течение недели в сухом холодном месте без доступа солнечного света. Принимать средство необходимо по 25 капель трижды в сутки на протяжении одного месяца.
Профилактика
Методы специфической профилактики отсутствуют.
Общие профилактические меры направлены на устранение факторов риска и улучшение состояния здоровья организма:
- своевременное лечение инфекционных заболеваний;
- устранение воздействия на организм тяжелых физических нагрузок;
- умеренная двигательная активность;
- устранение вредных привычек (алкоголь, курение);
- прием лекарственных препаратов для профилактики тромбообразования;
- лечение пороков сердца.
Если легочная гипертензия уже диагностирована, то профилактика направлена на снижение вероятности развития возможных осложнений. При первичной легочной гипертензии необходим прием всех назначенных врачом лекарственных средств и выполнение его рекомендаций в полном объеме. Умеренная двигательная активность способствует сохранению активного образа жизни.
Прогноз для жизни
Сколько можно прожить при этой болезни? Прогноз зависит от запущенности патологических процессов в сосудах. При диагностировании ЛГ на поздних стадиях, пятилетняя выживаемость пациентов низкая.
Также на прогноз исхода заболевания влияет реакция организма на проводимое лечение. Если давление в легочной артерии начинает снижаться или остается на одном уровне, то при поддерживающей терапии пациент может прожить до 10 лет. При его повышении до 50 мм рт. ст и выше, болезнь вступает в стадию декомпенсации, когда нормальное функционирование организма невозможно даже при условиях проведения адекватной медикаментозной терапии.
Пятилетняя выживаемость на этой стадии болезни составляет не более 10%.
Легочная артериальная гипертензия – опасное заболевание, имеющее очень серьезный прогноз для жизни. Несмотря на то что оно встречается достаточно редко, являясь, в большинстве случаев, следствием иных болезней, полное излечение невозможно. Существующие методики лечения направлены на устранение неблагоприятных симптомов и замедление развития патологических процессов, полностью их устранить нельзя.
Источник
Легочная гипертензия – это артериальный тип декомпенсация и увеличение правого желудочка сердца, нарушения работы сердечной системы, легочной артерии. Оценить патологию в виде легочной гипертензии может комплекс исследований, по результатам которых проводится терапия.
Такой тип легочной гипертензии вызывается повышением нагрузки на орган из-за значительного увеличения давления в артерии, в состоянии покоя увеличение составляет от 25 мм рт. ст.. В норме показатели равны 120/80 мм рт. ст., допускается увеличение до 130/80 мм рт. ст.. Признаком такой патологии, как легочная гипертензия, выступает показатель в 140/90 мм рт. ст. и больше.
Различают первичную и хроническую формы гипертензии. Это стадия, когда у пациента определяют такие симптомы, как одышка, невозможность справляться с нагрузками, общая слабость, сердечно-сосудистая недостаточность, которые при отсутствии терапии ухудшаются, прогноз становится предсказуемо плохим.
Первичная форма
Определяют несколько типов легочной гипертензии, включая первичные, некоторые типы вторичной. При первичной форме отмечают повышение уровня давления, проблемы сердечной системы и легких отсутствуют (стадия смазанная). Кроме того, диагностика показывает, что торакально-диафрагмальной патологии также нет, стадия характеризуется отсутствуем спаечных процессов легочной плевры, поражения области грудной клетки с деформацией позвоночника. Артериальный тип легочной гипертензии является наследственный, передается он без проявления наследования, то есть по аутосомно-рецессивному типу.
При вторичной форме легочной гипертензии обычно развивается на фоне болезней сердечно-сосудистой. Основными признаками артериальной гипертензии являются:
- гипертония, ухудшения со стороны сердечно-сосудистой системы, легочной артерии;
- начальные формы астмы на фоне аллергических реакций, отека слизистой бронхов;
- стадия хронической обструкции легких с протекающими воспалительными процессами, изменениями в структуре тканей;
- интерстициальные болезни дыхательной системы, проявляющиеся нарушения структурной ткани альвеол, ее воспалительными процессами, заболеваниями сердечно-сосудистой системы, патологиями.
Легочная гипертензия характеризуется:
- поражениями левой камеры сердца с высокой вероятностью заболевания, такой тип опасен);
- поражениями клапанов мышцы, ухудшением работы сердечно-сосудистой системы;
- патологиями дыхательной системы, различных отделов легких;
- отеки бронхов.
Причины и симптомы легочной гипертензии у взрослых
Причины развития гипертензии заключаются в хронических проблемах в легких, сердечно-сосудистой системе. Такой синдром развивается на фоне следующих патологий:
- фиброз тканей при легочной гипертензии с замещением нормальных клеток соединительными;
- причины заключаются в образовании полостей нижнего отдела легкий, нагноении тканей (развиваются бронхоэктазы);
- при развитии обструктивного бронхита, стадия с хроническим течением (воздухопроводящие пути перекрываются, наблюдается изменение тканей, прогноз при отсутствии терапии плохой).
Также гипертензия легочной артерии любой степени может развиваться на фоне ряда сердечно-сосудистых болезней:
- наличие врожденных пороков при легочной гипертензии, например, открытого овального окна, дефектов перегородок, открытых протоков;
- нарушения работы мышцы сердца, артериальный тип патология, ишемическая, гипертоническая болезни сердечно-сосудистой системы, кардиомиопатия.
Пути развития гипертензии включают в себя изменения тканей, повышение красных кровяных телец, появление альеволярной гипоксии. При этом процесс слипания клеток в сосудах легких усугубляется, что приводит к развитию опасных осложнений. Основными факторами патологии легочной артерии, которые становятся причиной осложнений, являются прием различных медикаментов, наличие ВИЧ инфекций, генетических болезней, гипертиреоза, цирроза печени и многих других. Ухудшение легочной гипертензии вызывается излишками веса, опухолями, деформированием грудной клетки.
К симптомам гипертензии на начальном течении многие относятся невнимательно, стадия смазанная, больной долгое время к врачу не обращается. Но именно это становится основной причиной ухудшения болезни и ее перехода в хроническую стадию.
К специалисту следует обратиться, как только появляются следующие признаки симптомов:
- одышка даже в состоянии покоя;
- учащение сердцебиения, признаки гипоксии, дыхательной недостаточности (с высокой вероятностью выявления патологии);
- утомляемость, постоянная слабость даже при отсутствии нагрузок на организм;
- грудные боли, сжимающее чувство, обмороки;
- в правом подреберье ощущается боль и тяжесть (происходит из-за растяжения капсулы печени);
- тошнота, метеоризм, рвота;
- асцит, цианоз, отечность.
НПВ
Исследование патологий легочной артерии включает в себя различные методы терапии, которые облегчают определение первопричины патологии, выявляют все нарушения. Врач может назначить исследование на рентгене, допплер-эхокардиографический расчет, ЭКГ и другие методы, включая показатели для НПВ (просвета нижней полой вены, проходимость сосудов).
Современная диагностика и методы исследований делают точными определение наличия и формы легочной гипертензии, оценку состояния дыхательной, сердечно-сосудистой систем. Такие меры облегчают определение просвета сосудов, нарушения функциональности желудочков сердца. При исследовании в полость артерии вводится катетер, позволяя получить точные результаты. Но особый интерес вызывают состояние нижней легочной полой вены, проходимость и состояние правого желудочка.
При использовании способов оценки НПВ легочной артерии набольшую эффективность показывает допплер-эхокардиографический расчет среднего давления по скорости потока и катетеризации сердечных камер. При наличии запущенной формы на фоне обструктивного бронхита определение давления НПВ и давления в правом предсердии является основным методом ее диагностики.
Легочная гипертензия, включая первичную стадию, также требует проведения таких исследований:
- сбор анамнеза, его тщательный анализ патологий легочной артерии по таким показателям, как появление первичных симптомов (одышка, усталость, учащенное сердцебиение);
- наличие вредных привычек, условия жизни, работы, определение генетической предрасположенности к сердечно-сосудистым патологиям;
- осмотр, наличие таких признаков, как набухание вен в области шеи, отечность ног, посинение кожи, изменения, деформация пальцев, хорошо определяемое увеличение печени, выпуклые ноги;
- прослушивание легких, сердца при помощи фонендоскопа;
- электрокардиография (определение нагрузки на сердце, состояния сердечно-сосудистой системы);
- рентгеновские снимки;
- ультразвуковое исследование сердца для оценки его размеров;
- катетеризация, изменение уровня давления (для сердечно-сосудистой системы);
- тесты на вазореактивность;
- консультации у таких специалистов, как кардиолог, пульмонолог.
Кроме того, могут быть назначены дополнительные обследования, позволяющие оценить патологию, общие нагрузки, форму болезни, класс и стадию патологии:
- спирометрия для оценки состояния дыхания, функционирования легких;
- анализ состава крови;
- оценка пропускающей способности легочной артерии;
- компьютерная томография сердечно-сосудистой системы
- ангиопульмонография (определение состояния сосудов);
- лабораторные исследования (общий анализ, биохимия, на свертываемость);
- развернутая коагулограмма;
- ультразвуковые исследования;
- тест на шестиминутную ходьбу (применяется для оценки способности к физическим нагрузкам, при сердечно-сосудистой недостаточности).
Хроническая форма
Легочная гипертензия в хронической форме развивается на фоне тромбоэмболии, то есть закупорки сосудов сгустками. Такая форма достаточно опасна, она может длительное время не проявлять себя внешне, но при отсутствии лечения во многих случаях приводит к смерти больного. Основными чертами являются:
- острое начало, сильное прогрессирование;
- развитие недостаточности легочной артерии, снижения сократительной способности правого желудочка;
- дыхательная недостаточность, при котором имеется серьезная нехватка кислорода в крови;
- падение уровня давления (позволяет оценить патологию);
- гипоксия, при которой наблюдается недостаток кислородного снабжения тканей.
Причинами такой формы, как легочная гипертензия, являются:
- саркоидоз, то есть системное заболевание с образованием гранулем (воспалительные разрастания тканей, имеющие форму узелков);
- опухоли, избыточные патологические разрастания тканей из качественно изменившихся клеток (обычно при злокачественных новообразованиях);
- фиброзирующий медиастинит;
- сердечно-сосудистая недостаточность;
- поражение средостения;
- чрезмерным образованием в органах коллагена (белок, обладающий прочными, эластичными свойствами), фибрина (белок-фактор, который является причиной свертывания крови).
Вследствие всех этих заболеваний при легочной гипертензии происходит сильное сдавливание сосудов легких, наблюдается развитие изменений структуры тканей. Стадия с хроническим течением требует пристального внимания врача, проведения ряда диагностических исследований и методов терапии. При отсутствии эффекта традиционного лечения может быть показана хирургия.
Как лечится легочная гипертензия
Легочная гипертензия может лечиться при помощи различных методов, к которым относятся немедикаментозные и медикаментозные меры, хирургия. Лечение назначается только после тщательного обследования, определения основной первопричины развития болезни.
Немедикаментозные методы против легочной гипертензии включают в себя методы устранения основных симптомов, они направлены на общее облегчение состояния больного:
- употребление жидкости следует сократить до полутора литров за сутки, общее количество соли в пище также сводится к минимуму;
- при легочной гипертензии исключаются интенсивные нагрузки на организм, включая профессиональный спорт, подъем на высоту более, чем на 1000 метров (опасны при сердечно-сосудистой недостаточности);
- искусственное насыщение кислородом дает возможность убрать ацидоз и восстановить работу нервной системы (такие меры позволяют исключить цепь механизма заболевания);
- надо избегать ситуаций, при которых появляются одышка, боли в области груди, обмороки.
Медикаментозное лечение осуществляется с использованием препаратов с действием на отдельные органы – снижение нагрузки на сердечную мышцу, расширение сосудов легких, вывод излишков воды, изменение частоты сокращений сердца. Препараты назначаются по результатам диагностики и могут включать в себя:
- Диуретики для удаления лишней воды, снижения уровня артериального давления.
- Нитраты для снижения нагрузки легочной основной артерии, расширения вен нижних конечностей.
- Ингибиторы АПФ. Прописываются для снижения общей нагрузки на сердце, снижения давления, расширения сосудов легких.
- Антагонисты кальция. Препараты этой группы назначают для исключения гипоксии, снижения агрегации тромбоцитов. Препараты изменяют частоту сокращений сердца, расслабляют бронхи, снижая вероятность развития спазмов сосудов.
Кроме того, медикаментозная терапия легочной артерии включает в себя прием антибиотиков (при наличии инфекционных поражений), сосудорасширяющих препаратов, антикоагулянтов, оксида азота и многих других. Все они направлены на расширение сосудов, облегчение общего состояния, улучшения кровотока и снижения вероятности возникновения тромбов, легочной патологии.
В некоторых случаях по результатам диагностики состояния легочной артерии будет назначено хирургическое вмешательство. Тип терапии зависит от общего состояния больного, первопричины, какой является стадия патологии. Оперативное вмешательство включает в себя следующие методы:
- тромбэндартерэктомия, при которой удаляются кровяные сгустки, образовавшиеся в сосудах;
- предсердная септостомия с образованием искусственного отверстия между предсердиями (позволяет снизить давление в артерии и предсердии);
- если диагностирована тяжелая форма легочной артериальной патологии, может быть показана трансплантация легких и сердца (проводится только при гипертрофии сердца, развитии недостаточности клапанов).
Лечить патологию следует под строгим контролем специалиста (особенно на фоне сердечно-сосудистых патологий), пациент должен в точности соблюдать все рекомендации, включая меры профилактики. Только в этом случае прогноз патологий легочной артерии будет в целом благоприятным, получится избежать серьезных осложнений.
Прогноз
Артериальный тип гипертензии поддается лечению, но при отсутствии терапии или нарушении предписаний врача наблюдается ряд осложнений. К ним относятся развитие аритмии (мерцание и трепетание предсердия), сердечно-сосудистой недостаточности правого желудочка. Если на этом этапе не начать лечение, общее состояние пациента будет ухудшаться. К последствиям заболевания относятся:
- неспособность сердечно-сосудистой системы справляться с нагрузками;
- общая слабость, которая только усиливается (наблюдается на начальном течении болезни);
- закупорка легочной артерии, которая становится причиной тромбоза и угрожает жизни пациента;
- гипертонический криз, сопровождающийся отеками, удушьем, кашлем с отходящей мокротой и следами крови в ней, психомоторным возбуждением, набуханием шейных вен, посинением кожи;
- прогрессирование легочной гипертензии становится причиной ухудшения качества жизни, вероятен летальный исход (ее причиной является острая тромбоэмболия легочной артерии или в хронической форме).
Чтобы общие прогнозы состояния пациента при легочной гипертензии были благоприятными, необходима профилактика:
- от вредных привычек следует отказаться полностью, чтобы исключить развитие гипертензии;
- необходимо начать лечение основной болезни, первопричины легочной гипертензии;
- обязательным является диспансерное наблюдение пациентов, страдающих бронхолегочным, сердечно-сосудистыми патологиями (позволяет предупредить обострение);
- необходима регулярная физическая активность для поддержки нормального самочувствия, сердца (при легочной гипертензии показаны пешие прогулки, занятия леченой гимнастикой, но интенсивные нагрузки не допускаются);
- исключить стрессовые ситуации, прочие психоэмоциональные нагрузки.
Прогноз проблемы легочной артерии будет неблагоприятным, если наблюдаются следующие осложнения:
- при легочной гипертензии, нарушениях внутренних стенок сосудов, при снижении естественной выработки сосудорасширяющих веществ и повышении сосудосуживающих;
- развитие воспалительных процессов с одновременной закупоркой сосудов легочной артерии тромбами;
- нарушения локального кровообращения в легочной артерии;
- спазмы капилляров в легких, что приводит к снижению содержания кислорода в крови, развитию заболеваний сердца;
- разрастан