Лечение отека легких с низким давлением
Отек легких — патология, вызванная большим объемом жидкости в органе, и является осложнением многих заболеваний. Отек легких при низком давлении — одна из распространенных патологий. Связано это с тем фактом, что патологии ССС широко доминируют среди людей не только старше 40-ка лет, но и у молодого поколения. Патология нуждается в скорой терапии, поскольку острая форма заболевания за короткое время приводит к летальному исходу.

Отек легких: симптомы и причины
Отек легкого отличается скоплением жидкости в альвеолах, из-за чего нарушается газообмен в органе, что провоцирует кислородное голодание. Механизм развития патологии проходит в 2 стадии:
- Повышение гидростатического давления или увеличение кровяного объема. Высокое давление в капиллярах нарушает проницаемость их стенок, из-за чего в альвеолы легко проникает жидкая кровь и заполняет их. Альвеолы, в которые попала кровь, теряют способность принимать участие в процессах организма. Развивается гипоксия и симптомы удушья.
- Понижение онкотического давления или падение уровня белка в плазме. Для восполнения разницы между онкотическим давлением крови и ОД межклеточной жидкости, вода из сосудов распределяется во внеклеточное пространство. Затем начинается развитие патологии и появляются первые симптомы.
Вернуться к оглавлению
Каким образом проявляется отек легких?
 Сухой кашель,удушье основные признаки отека легких.
Сухой кашель,удушье основные признаки отека легких.
- сухой кашель;
- хрипота в области легких;
- приступы удушья и цианоз (синюшное лицо);
- чувство давления в легких;
- головокружение;
- выделение розовой пены изо рта (из-за крови);
- потливость;
- учащенный пульс;
- пониженные или повышенные скачки давления;
- страх и паника;
- пневмония.
Вернуться к оглавлению
Причины патологии
Отек легких — несамостоятельное заболевание, оно формируется как осложнение, вследствие развития фоновых заболеваний.
Причины патологии носят разносторонний характер:
- сердечно-сосудистые заболевания;
- эмфизема и бронхиальная астма;
- болезни, сопровождаемые выделением токсинов, и нарушающие целостность альвеокапиллярной мембраны;
- сниженный уровень белка;
- заболевания печени и почек;
- травма грудной клетки.
Вернуться к оглавлению
Разновидности болезни
Разновидности болезни отличаются в зависимости от причины, вызвавшей патологию. Различают кардиогенный и некардиогенный вид. Рассмотрим детальнее характеристики в таблице:
| Разновидность | Подвид | Описание | Болезни, приводящие к отеку |
|---|---|---|---|
| Кардиогенный или сердечный вид | — | Обусловлен наличием острой формы левожелудочковой дисфункции, застоем плазмы в органе дыхания. Ночные приступы удушья – характерный признак альвеолярного отека. |
|
| Некардиогенный вид | — | Распространен реже, и встречается в 10% случаев. Случается из-за слабости стенок капилляров, в результате чего, жидкость заполняет альвеолы. |
|
| Токсический | Развивается при приеме лекарств, под влиянием отравляющих веществ и при передозировке наркотиками. Сюда относится аллергическая реакция на бытовую химию, растительные или пищевые аллергены. |
|
Вернуться к оглавлению
Влияние на давление
Для наполнения левой камеры сердца требуется большое давление. Это обеспечивает достаточный кровяной приток в органы. В связи с этим наблюдается высокое давление в легочных капиллярах. При нарушении работы сердца, через капилляры проступает кровь и альвеолы не могут участвовать в газообмене. При отеке легких пациенты жалуются на учащенный пульс и дыхание, при обследовании слышны аномальные звуки и отклонения от нормальных сердечных тонов, набухают шейные вены. Если болезнь начнет прогрессировать, состояние ухудшается. На запущенной стадии со стороны сердечно-сосудистой системы наблюдают учащенный пульс, нарушение сердечного ритма и, поскольку сердце качает меньше крови, то АД падает.
Вернуться к оглавлению
Оказание первой помощи
 Правильно и вовремя оказанная первая помощь, поможет сохранить жизнь человеку.
Правильно и вовремя оказанная первая помощь, поможет сохранить жизнь человеку.
- Посадить пострадавшего.
- Снять сдавливающую одежду.
- Проветрить помещение.
- Убрать пенистые выделения из дыхательных путей.
- Сделать кислородную ингаляцию.
- Устранить спазмы с помощью нейролептиков («Аминазин», «Клозапин»).
- Восстановить сердечный ритм.
- Скорректировать и нормализовать кислотно-щелочной обмен.
- Нормализировать гидростатическое давление («Омнопон», «Промедрол»).
- Наложить венозные «турникеты».
- Вызвать неотложную помощь.
Вернуться к оглавлению
Особенности лечения отека легких при давлении
Цель лечения — снять легочный отек, и чем быстрее, тем лучше. Устранив отек, можно начать комплекс лечебных процедур, направленных на устранение причины. Понятно, что терапия в домашних условиях не проводится. За процессом лечения должен наблюдать врач, который назначает терапию, опираясь на причины. При отеках используются следующие медикаменты:
- «Нитроглицерин»;
- анальгетики;
- диуретики;
- препараты группы глюкокортикоидов;
- антибиотики широкого спектра.
Вернуться к оглавлению
Осложнения, вызванные нарушениями АД
Чаще отек легких развивается из-за высокого либо низкого АД, более того, заметны скачки давления больших амплитуд. Это влечет значительную нагрузку на сердечную мышцу и сосуды, вследствие чего сложно привести давление в норму. Кроме того, легочный отек нарастает при высоком давлении, что неблагоприятно сказывается на прогнозе заболевания.
Источник
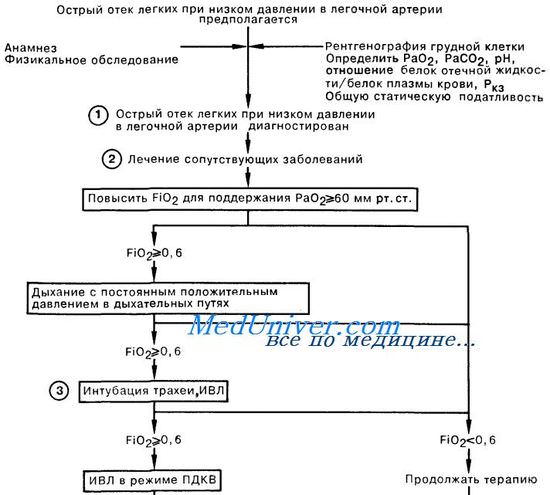
Острый отек легких при низком давлении в легочной артерии.1. Признаками отека легких при низком давлении в легочной артерии (ОЛНД) (респираторный дистресс-синдром у взрослых, РДСВ) являются диффузные легочные инфильтраты на рентгенограмме грудной клетки, значительная рефрактерная к низким концентрациям вдыхаемого кислорода гипоксия, а также снижение легочной и общей статической податливости. Кроме того, для этого синдрома характерны нормальные или пониженные цифры легочного капиллярного давления заклинивания (Ркз) и значение отношения белок в отечной жидкости/ белок плазмы крови более 0,75. Эти диагностические критерии позволяют выявить ОЛНД при многих заболеваниях, в том числе при первичной легочной инфекции. Иногда Ркз составляет 17—22 мм рт, ст., что не исключает возможности диагностики отека легких с первично повышенной проницаемостью альвеолярных мембран, но указывает на необходимость коррекции герапии в связи с перегрузкой объемом либо сопутствующей левожелудочковой недостаточностью. 2. Среди состояний, которые наиболее часто осложняются развитием отека легких при низком давлении в легочной артерии, следует назвать сепсис, аспирацию желудочного содержимого, многократную гемотрансфузию и длительную гипотензию. РДСВ у больных с сепсисом характеризуется чрезвычайно высокой смертностью, достигающей 85—90%. К другим причинам РДСВ относятся: тяжелый острый панкреатит, жировая эмболия, неполное утопление, прием лекарственных препаратов (например, героин, ацетилсалициловая кислота), а также синдром диссеминированного внутрисосудистого свертывания (ДВС). От момента появления клинических симптомов РДСВ до начала острой дыхательной недостаточности проходит обычно менее 24 ч, но этот период может составлять и 2—3 сут.
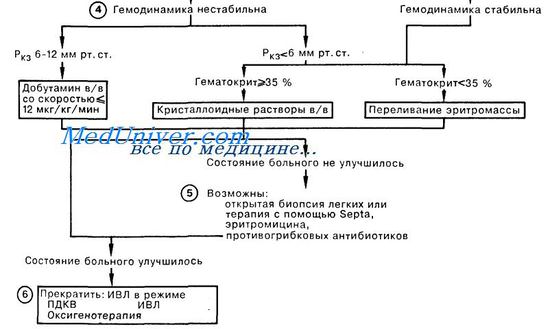
3. Первая помощь больным с отеком легких при низком давлении в легочной артерии заключается в обеспечении адекватной оксигенации артериальной крови и стабилизации гемодинамики больного. При лечении некоторых пациентов удается обойтись без интубации трахеи, но в большинстве случаев значительный положительный эффект может быть достигнут при проведении ИВЛ с высоким дыхательным объемом и положительным давлением в конце выдоха (ПДКВ) с целью увеличения среднего давления в дыхательных путях и обеспечения раздувания ателектазированных и заполненных жидкостью альвеол, а также улучшения газообмена. Оптимальный уровень ПДКВ зависит от конечной цели терапии. Обычно ПДКВ используют для повышения оксигенации и снижения фракции кислорода в дыхательной смеси до 0,5—0,6. ПДКВ следует поддерживать на минимально возможном уровне во избежание баротравмы и снижения сердечного выброса, что наблюдается при высоких значениях этого давления. Большое внимание уделяется мониторингу таких показателей адекватности перфузии органов, как объем мочеотделения, уровень сознания больного, рН крови, определяемый методом термодилюции сердечный выброс. 4. Гипотензия у больного с давлением заклинивания менее 6 мм рт. ст. служит показанием для увеличения объема внутрисосудистой жидкости путем переливания эритромассы, в том случае если гематокрит не превышает 35%; при других состояниях рекомендуется ин-фузия кристаллоидных (но не коллоидных) растворов. При гипотензии у больного с Ркз, составляющим 6—12 мм рт. ст., можно начать капельное введение вазопрессоров для поддержания адекватного сердечного выброса и оксигенации тканей, не допуская в то же время подъема давления в левом предсердии до уровня, который мог бы вызвать отек легких.
5. Острый отек легких при низком давлении в легочной артерии может встречаться при наличии высокого риска развития первичной легочной инфекции, а именно у больных с иммунодефицитом. Поэтому врач, наблюдающий больного с РДСВ, должен учитывать вероятность сопутствующей поддающейся терапии инфекции легких. Необходимость применения кортикостероидов остается под вопросом, за исключением случаев ОЛНД вследствие жировой эмболии. В настоящее время проводятся проспективные исследования по изучению эффективности антиоксидантов и ингибиторов простагландинов в терапии ОЛНД. 6. Прекращение ИВЛ и ПДКВ у больных с отеком легких при низком давлении в легочной артерии должно быть постепенным. Показанием для прекращения ИВЛ служит отсутствие выраженного инфекционного процесса в легких, адекватная оксигенация артериальной крови при Fi02 25 мл/см Н20; в качестве первого шага, ступенчато, по 3—5 см вод. ст., снижают ПДКВ. — Также рекомендуем «Острый отек легких при высоком давлении в легочной артерии.» Оглавление темы «Первая помощь при различных видах дыхательной недостаточности.»: |
Источник
Последствием ряда острых болезней является нарушение газообмена в легких. Отек легких при низком давлении возникает на фоне изменения работы сердечно-сосудистой системы. Когда болезнь начинает прогрессировать, ухудшается состояние пациента. Происходит учащение пульса и дыхания, за счет чего нарушается сердечный ритм и сердце качает меньше крови и снижается давление.
Причины заболевания
В медицине встречаются случаи развития отека легких под влиянием инфекционных болезней (грипп, дифтерия, скарлатина, коклюш, столбняк). Заболевание получает толчок к осложнению по причине отравлений алкогольными напитками, никотином, наркотиками и попадания химических веществ в организм. Отек легких может возникнуть как последствие ряда заболеваний со стороны:
- Сердечно-сосудистой системы — инфаркт, порок сердца, ишемия, гипертония, аритмия, аортит, кардиомиопатия.
- Дыхательной системы — пневмония, бронхит, астма, туберкулез, эмфизема легких, ларингит, тонзиллит.
- Пищеварительной системы — цирроз печени, острый панкреатит.
- Нервной системы — энцефалит, менингит, опухоли, черепно-мозговые травмы.
Вернуться к оглавлению
Как проявляется отек легких?
Основная симптоматика болезни:
 Болезнь может проявиться болью в груди и отдышкой.
Болезнь может проявиться болью в груди и отдышкой.
- хриплый кашель;
- одышка, даже при отсутствии движения;
- боль в груди;
- развитие тахикардии;
- удушье (особенно в положении лежа);
- общая слабость;
- учащения дыхания;
- синюшный оттенок лица и слизистых;
- скачки давления;
- выделение мокроты розоватого цвета в результате кашля;
- проблемы с сознанием;
- испуг;
- наличие галлюцинаций.
Согласно проявлениям отек легких бывает:
- молниеносный — резкое ухудшение состояния, что влечет за собой смерть;
- острый — быстро нарастает и требует немедленных реанимационных мероприятий;
- подострый — постепенное развитие симптоматики с волнообразным течением (то стихание, то нарастание);
- затяжной — общий период развития составляет до нескольких суток, может протекать без признаков.
Вернуться к оглавлению
Как влияет на АД?
 При осложнении ситуации, необходима профессиональная медицинская помощь.
При осложнении ситуации, необходима профессиональная медицинская помощь.
За артериальное давление отвечает работа левого желудочка сердца. Если происходит его дисфункция, повышаются показатели тонометра. При увеличении до кризовых величин наблюдается большое скопление крови в артериях легких, отчего развивается отек, требующий экстренной помощи. Возможно и обратное развитие событий: на фоне увеличения тканей легкого закупориваются артериолы, сбивается сердечный ритм, но АД при этом падает, поскольку сердце меньше качает крови.
Вернуться к оглавлению
Первая помощь
Если присутствует ряд симптомов отека легких необходимо сразу принимать меры и вызывать «скорую помощь». Перед тем как врачи доставят больного в лечебное учреждение, необходимо провести комплекс мер:
- Закрепить полусидячее положение пациента.
- Использовать кислородную маску или совершить интубацию трахеи (исходя из показаний).
- Дать нитроглицерин больному.
- Поставить внутривенно диуретик.
- Избавиться от болевого синдрома с использованием нейролептиков (по необходимости).
- Немедленно транспортировать пациента в отделение больницы.
Вернуться к оглавлению
Методы лечения болезни
 Для лечения заболевания используется комплекс медикаментозных препаратов.
Для лечения заболевания используется комплекс медикаментозных препаратов.
Основное место в борьбе с отеком легких занимает терапия с использованием медикаментов. Для лечения болезни врач назначает лекарства для устранения пены в легких, нитраты — в случае наличия симптомов сердечной ишемии и высокого давления. С целью выведения лишней жидкости из организма, необходимо пропивать курс мочегонных средств. В зависимости от показаний давления регулируется остальной комплекс препаратов: сердечные гликозиды, гипотензивные, антиаритмические, тромболитические, гормональные, антигистаминные лекарства. Не стоит забывать о профилактических мерах, в особенности вести здоровый образ жизни, избавиться от вредных привычек, выполнять рекомендации доктора.
При умеренно пониженном давлении назначают «Добутамин» (внутривенно 5—10 мкг/кг/мин) и «Фуросемид» (40 мг внутривенно). Если гипотензия ярко выражена, то первый из списка препаратов заменяют на «Дофамин» (внутривенно), второй остается тот же с такой же дозировкой.
Вернуться к оглавлению
Прогноз и опасность последствий
После перенесения отека легких необходимо в течение года наблюдаться у лечащего доктора. При своевременном выявлении и лечении первопричины болезни, длительность и качество жизни увеличивается. Прогноз исхода отека серьезен, так как летальный исход возможен в 20—50% случаев. Могут проявляться осложнения в виде ишемических поражения органов, длительной пневмонии. Если не удалось устранить причину заболевания, то достаточно высока вероятность рецидива.
Источник
Лечение отека легких (ОЛ). Общие положения
Лечение отека легких (ОЛ) направлено, прежде всего, на возможную нормализацию гидростатического давления в сосудах МКК. Терапия направлена;1/ на подавление пенообразования, 2/коррекцию вторичных ГД расстройств (усиление сократительной способности миокарда, снижение
пред – пост — нагрузки),3/ уменьшение ОПСС, ОЦК,4/ на КЩР.
Разгрузка МКК осуществляется путем улучшения насосной функции ЛЖ и уменьшения
притока крови к сердцу. Увеличение насосной функции за счет улучшения сократительной способности миокарда и уменьшения преднагрузки достигается путем снижения АД, ОПСС.
Целесообразно внутривенное введение нитроглицерина в виде постоянной инфузии, пока
не будет достигнут эффект снижения АД, давления заклинивания ЛА, увеличение сердечного выброса, уменьшение ЦВД.
После инфузии назначают нитраты внутрь. ИАПФ:
капотен 6-25 мг каждые 8 часов, эналаприл 5-20 мг 2 раза в день.
Отек легких (ОЛ) – клинический синдром острой лево-желудочковой недостаточности,
обусловленный повышенной гидратацией ткани легких и снижением их функциональных возможностей.
В кардиологии ОЛ чаще является осложнением ОСН и ХСН. Круг заболеваний сердечно-сосудистой системы и легких довольно широк: ОИБС, ХИБС, артериальная гипертензия (ЭАГ,
САГ), миокардиты и кардиомиопатии, пороки сердца, легочная гипертензия.
По современным данным, гиперкатехоламинемия увеличивает ОПСС и создает трудности
работе ЛЖ. Тахикардия, уменьшение времени диастолического наполнения ЛЖ, периферическая
вазоконстрикция увеличивает давление в ЛП. Ухудшается отток крови по легочным венам. Увеличивается венозный приток к ПЖ и кровенаполнение легких.
Основной причиной повышения гидростатического давления в капиллярах легких служит
недостаточность сократительной функции ЛЖ, что сопровождается увеличением диастолического
объема/ ДД ЛЖ.
Этиология
Наиболее частыми причинами отека легких являются:
1) кардиальные:
- артериальные гипертензии;
- аортальные, митральные пороки сердца;
- нестабильная стенокардия, инфаркт миокарда;
- миокардиты, кардиомиопатии;
- аритмии сердца;
2) некардиальные:
- трансфузионная гиперволемия;
- гипопротеинемия
- почечная, печеночная недостаточность;
- шок анафилактический, септический;
- острый панкреатит, жировая эмболия;
- тяжелая травма грудной клетки;
- ТЭЛА, геморрагический шок;
- тяжелая пневмония, инородное тело ВДП;
- утопление;
- отравление газами;
- ЧМТ, ОНМК;
- ОЛ на высоте;
3) введение медпрепаратов с отрицательным инотропным действием, вазотонических
средств.
Классификация гемодинамических механизмов развития сердечной недостаточности
- Систолическая дисфункция ЛЖ.Возникает при первичном поражении миокарда – при кардиосклерозе / атеросклеротическом, постинфарктном/ , миокардитах, дилатационной кардиомиопатии.
- Систолическая перегрузка ЛЖ – перегрузка давлением при АГ и аортальном стенозе.
- Диастолическая перегрузка ЛЖ – это перегрузка объемом – при недостаточности АоК,МК, ДМЖП, открытом боталлом протоке.
- Диастолическая недостаточность – снижение наполнения ЛЖ при гипертрофической кардиомиопатии, гипертоническом сердце без дилатации ЛЖ; стенозе МК, констриктивном перикардите.
- Высокий сердечный выброс при тиреотоксикозе, анемии, ожирении, циррозе печени.
- Нарушение водно-электролитного обмена при гормональных, метаболических нарушениях.
- Патогенез
В легких здорового человека в покое находится до 600 мл крови. Этот объем может увеличиваться в 3 раза, а затем в сосудах МКК начинает повышаться гидростатическое давление. Основной силой, удерживающей кровь в легочных капиллярах и не позволяющей ее жидкой части
выходить за пределы сосудистого русла, является коллоидно-осмотическое давление. Вследствие
резкого снижения сократительной функции ЛЖ (иногда ЛП) при удовлетворительной функции
ПЖ гидростатическое давление в легочных капиллярах превышает уже 30 мм рт. ст. и происходит
транссудация жидкой части крови в интерстициальное пространство легочной ткани. Слизистая
оболочка бронхиол набухает, и в просвете альвеол накапливается жидкость.
Параллельно активируются барорецепторы симпатоадреналовой системы. Увеличение концентрации катехоламинов вызывает периферическую вазоконстрикцию, что увеличивает поступление крови в МКК, повышая нагрузку на ослабленный ЛЖ.
Увеличение преднагрузки повышает потребность миокарда в кислороде и усугубляет снижение сократительной функции миокарда. Порочный круг замыкается.
Лечение отека легких (ОЛ)
Начинают с выполнения срочных универсальных мероприятий:
- Восстановление проходимости дыхательных путей. При тяжелых нарушениях дыхания, с ацидозом и артериальной гипотонией – инкубация трахеи.
- Оксигенотерапия – ингаляция 100 % увлажненного кислорода через носовые капюли или масочным методом.
- При обильном выделении пены производится пеногашение: ингаляция кислорода через 960 раствор этилового спирта. В исключительных случаях – введение двух мл 30% раствора спирта в трахею или внутривенно 5 мл 96* спирта с 15-ю мл 5 % раствора глюкозы.
ОЛ при артериальной гипертензии
При артериальной гипертензии наступает систолическая перегрузка ЛЖ.
Лечение
- Срочные универсальные мероприятия.
- Усадить больного с опущенными ногами.
- Нитроглицерин сублингвально или внутривенно. При тяжелом ОЛ – нитропруссид натрия, 30 мг препарата растворяют в 300 мл физиологического раствора натрия хлорида. Для защиты от света флакон помещают в черный пакет. Начальная скорость введения 6 кап/мин (30 мкг), с увеличением каждые 15 мин. на 10 кап/мин до снижения АДс не менее 90 мм рт. ст. на фоне стабилизации состояния больного.
- Ганглиоблокатор пентамин 1-2 мл 5% раствора в 20 – ти мл физиологического раствора фракционно внутривенно струйно по 3-5 мл смеси с интервалом в 5-10 минут под контролем АД – каждые 2-3 минуты — на другой руке.
- При выраженной АГ и умеренных клинических проявлениях ОЛ — клофелин 1 мл 0,01 % раствора внутривенно струйно.
- Дроперидол 2-4 мл 0,25 % раствора или диазепам до 10 мг, или морфин до 10 мг, внутривенно струйно.
- ОЛ при нормальном артериальном давлении (АД)
Выполнение срочных универсальных мероприятий.
- Усадить больного с опущенными ногами для уменьшения венозного возврата. С этой же целью возможно наложение жгутов на проксимальные отделы 3–х конечностей. Степень сжатия должна соответствовать промежуточному значению между диастолическим и систолическим давлением. Жгуты накладываются на 15 см ниже паховой области и на 9 см ниже плеча. Каждые 1515-20 минут один из жгутов необходимо снимать и накладывать его на свободную конечность.
- Метод противопоказан при наличии тромбофлебита или варикозного расширения вен.
- Для уменьшения венозного возврата крови и снижения преднагрузки – нитроглицерин по1 таблетке 0,5 мг сублингвально каждые 5 минут или внутривенно капельно 10 мг под контролем АД. Снижать на 10-15 %, но ниже АДс Можно – изокет 0,1% раствор 20-40 мг в 15-ти мл физиологического раствора внутривенно струйно за 10 минут. Перлинганит 20-40 мг в 200 мл физиологического раствора внутривенно капельно до снижения АД на 15 мм рт. ст. или улучшения состояния.
- Для разгрузки МКК – диуретики. Лазикс 40-80 мг внутривенно струйно в течение 1-2 минут. При отсутствии эффекта – повторить введение через 1 час, равное 80 – 160 мг. Диуретический
эффект развивается через несколько минут и продолжается 2-3 часа с выделением до 2-х литров
мочи, что сопровождается уменьшением объема плазмы и повышением коллоидно-осмотического
давления за счет сгущения крови. Последнее способствует переходу отечной жидкости в сосудистое русло, снижению кровенаполнения легких и уменьшению давления в легочной артерии. Необходимо избегать артериальной гипотензии ниже 90 мм рт. ст. Не рекомендуется использовать
осмотические диуретики, так как в первую фазу своего действия они могут увеличивать ОЦК; что
повышает нагрузку на МКК и может способствовать прогрессированию ОЛ. - Для нормализации эмоционального статуса, купирования болевого синдрома, устранения
гиперкатехолемии и гипервентиляции вводят морфин 1 мл 1% раствора в 10 –ти мл физиологического раствора внутривенно медленно по 2 мл данной смеси каждые 7-10 минут под контролем
ЧД, АД.
Дроперидол 2 мл 0,25% раствора в 10 мл физиологического раствора или диазепам 2 мл
0,5% раствора в 10 мл физиологического раствора. Через 1 час: повторить лазикс 80 – 160 мг
внутривенно струйно, изокет внутривенно струйно. - Преднизолон 90-120 мг внутривенно струйно – устраняет резко повышенную проницаемость сосудистых стенок и других барьеров в легочном интерстиции.
- ОЛ при умеренной гипотензии (АДс=90 мм рт. ст.)
1 Срочные универсальные мероприятия.
2 Уложить пациента, приподняв изголовье.
3 Добутамин (добутрекс): 250 мг препарата растворить в 250-ти мл физиологического раствора. Препарат избирательно стимулирует b — А – рецепторы миокарда без периферической вазодилатации. Начальная доза – 2,5 – 10 мкг /кг/мин. Дозу увеличивают на 2,5 мкг /кг/мин до достижения эффекта. Максимальная доза – 40 мкг /кг/мин, поддерживающая – 10 мкг /кг/мин.
Избегать попадания препарата под кожу. Препарат несовместим со щелочными и спиртосодержащими растворами.
Побочные эффекты:
— тахикардия;
— резкое повышение АД;
— ЖЭС;
— флебиты;
— ангинозные боли.
4 Фуросемид 40 мг внутривенно струйно после стабилизации АД.
ОЛ при выраженной артериальной гипотензии
(АДс
сосудов, усиление диуреза, выведение Na. В больших дозах – 3-10 мкг /кг/мин – стимулирует a и
b — А – рецепторы, и, следовательно, увеличивает сократимость СВ, рост ЧСС,увеливает коронарный кровоток и
ОПСС. Это инотропное положительное действие, за счет повышения Е затрат.
Начальную дозу 5-10 мкг /кг/мин увеличивают на 5-10 мкг, при необходимости — до 20-50
мкг /кг/мин. Ограничение: ЧСС больше или равно 110, Действие затухает через 3-5 минут.
Побочные эффекты:
— тахикардия экстрасистолия;
— одышка;
— стенокардия;
— головные боли;
— тошнота, рвота;
— некроз в месте укола.
ОЛ при нарушениях ритма сердца
- При тахиаритмиях – кардиоверсия. Медикаментозное антиаритмическое лечение менее
показано в связи с отрицательным инотропным и гипотензивным действием большинства антиаритмических препаратов. С осторожностью вводят лидокаин внутривенно струйно 100 мг за
1минуту или новокаинамид 10 мл 10% раствора с 0,2 мл раствора мезатона в 10 мл физиологического раствора под контролем АД, ЧСС. - При брадиаритмиях – электрокардиостимуляция. При невозможности: внутривенно
струйно атропин 1 мл 0,1% раствора или алупент 1 мл 0,05 * раствора в 20 мл физиологического
раствора под контролем АД, ЧСС.
ОЛ при митральном стенозе (диастолическая недостаточность)
- Промедол 2 % 1,0 мл внутривенно струйно.
- Лазикс 80-120 мг внутривенно струйно.
- Эуфиллин 2,4% 10 мл в 10,0-ти мл физиологического раствора внутривенно струйно.
- Строфантин 0,05% 0,5 мл в 10,0 мл физиологического раствора внутривенно струйно.
- Подача кислорода и 96* этилового спирта
Таблица 1
Интервал введения препаратов | Наименование препаратов | Дозировка препаратов | Способ применения | |
| Через 30 минут | Дроперидол | 0,25% 2 — 6,0 мл | внутривенно струйно | |
| Через 60 минут | Лазикс | 80 — 120 мг | внутривенно струйно | |
Пентамин | 5% 1,0 мл в 10,0 мл физиологического раствора | внутривенно струйно | ||
| Через 2 часа | Дроперидол | 0,25% 2,0 мл | внутривенно струйно | |
Промедол | 2% 1,0 мл | внутривенно струйно | ||
ОЛ при поражении ЦНС (инсульт)
- Лазикс 80-120 мг внутривенно струйно.
- Эуфиллин 2,4% 10 – 20,0 мл в 10,0-ти мл физиологического раствора внутривенно струйно.
- Дроперидол 0.25% — 2,0 мл внутривенно струйно.
- Строфантин 0,05% 0,5 мл в 10,0 мл физиологического раствора внутривенно
струйно при наличии МА и ХСН. - Реополиглюкин 400,0 мл внутривенно капельно.
- Пентамин 5% 1,0 мл при АГ внутривенно капельно.
- Фентанил 0,005% -1,0 мл внутривенно струйно, нельзя при нарушении дыхания. Через 60 минут – маннитол 30 – 60 г в 200 – 400,0 бидистиллированной воды.
Метод положительного давления в конце выдоха
Увеличивает противо-давление фильтрации в альвеолах и затрудняет переход в них транссудата из капилляров МКК. Кроме того, дыхание с сопротивлением на выдохе уменьшает венозный возврат крови к сердцу и разгружает МКК.
Для осуществления метода больной производит выдох через трубку, опущенную на 6 – 8
см в воду. При этом создается положительное давление на выдохе от 1 до 5 см водяного столба.
ИВЛ в режиме положительного давления может быть достигнута созданием в конце выдоха с помощью мешка или меха аппарата ИВЛ / с ручным приводом/ давления 5 – 6 см водяного
столба.
Критерии купирования ОЛ и транспортабельности больного
- Уменьшение одышки менее 22 в минуту.
- Исчезновение пенистой мокроты.
- Исчезновение влажных хрипов по передней поверхности легких.
- Уменьшение цианоза.
- Отсутствие рецидива ОЛ при переводе больного в горизонтальное положение.
- Стабильная гемодинамика: АД, ЧСС.
Валерий Раповец
Смотрите также:
У нас также читают:
Источник