Лечение гипертонии на фоне брадикардии
Среди всех сердечно-сосудистых недугов, пожалуй, самым «популярным» можно назвать артериальную гипертензию. При высокой распространенности болезни многое о ней еще неизвестно в медицине. Несмотря на весь огромный опыт лечения гипертонической болезни, на широчайший выбор фармпрепаратов, на четкий свод профилактических правил, уберечь себя от гипертонии все же не просто. Против нее нельзя сделать прививку, нельзя и вылечить ее до конца.
Все вышеперечисленное должно еще больше подстегивать всех тех, кто не хочет стать гипертоником. Предупредить болезнь можно, и нет того критического возраста, когда еще успеваешь зацепиться за последнюю возможность. Гипертензия становится моложе. Ее выявляют все чаще не у глубоких пенсионеров, а у вполне молодых людей.
Печально и то, что к ней могут присоединиться сопутствующие диагнозы: например, брадикардия. А когда лечить нужно сразу же две болезни, приходится выбирать особые лекарственные комбинации.
Гипертензия: 5 мифов о высоком давлении
Гипертония расплачивается за свою «популярность» немалым количеством опасных мифов о себе. Почему опасных? Потому что многие больные вместо того, чтобы идти к специалистам, внимают мифам, не лечатся/лечатся неправильно, и превращают еще гибкую в отношении терапии болезнь в запущенный недуг.
Среди таких вредных мифов можно выделить:
- При гипертонии всегда болит голова, «бегают мушки» перед глазами, краснеет лицо. А вот и нет – не всегда, и даже не в половине случаев. Увы, но эта болезнь какое-то время может протекать с нечеткой симптоматикой. И если нет дома тонометра, если человек крайне редко ходит в поликлинику, долгое время он может не знать о своем диагнозе. Он выявится случайно. А недомогания, которые для человека, небезразличного к своему физическому здоровью, становятся поводом провериться, для менее ответственного больного будут всегда чем-то объясняться. Усталостью или сменой погоды, например.

- Опасно только, если давление подскочило высоко, на небольшое повышение можно не реагировать. Не просто вредный, а угрожающий миф! Сегодняшние исследования с помощью МРТ показывают: у больных с так называемой мягкой гипертонией нарушения кровотока в ГМ, патологические изменения в мозговых клетках проявляются уже на ранних стадиях недуга. Сосуды деформируются, нормальный кровоток становится невозможным, клетки недополучают питания.
- Так как давление все равно поднимается от стресса, гипертония рано или поздно наступит (все равно от стресса никуда не уйти). И с этим врачи поспорят. Да, счастливые единицы проживают спокойную жизнь, лишенную невзгод и потрясений. Стрессы, действительно, неизбежны: но ведь опасны не они, а ваша на них реакция. И с этим можно бороться. Медики говорят, что «убивают» нас не действительно драматичные потрясения, а мелкие стрессы, преследующие каждый день. И просят доктора своих пациентов не пытаться успеть все, не бояться разочарований и промахов, не поддаваться «синдрому отличников». Да-да, гипертония грозит все перфекционистам.
- Если найдут у меня гипертонию, то все, конец – потому лучше о ней не знать подольше. Опасная глупость. Во-первых, неведение хуже болезни. Во-вторых, с гипертонией можно жить долго и жить полноценно, если контролировать ее, всесторонне предупреждать прогрессирование недуга.
- Если лекарство не помогло сразу, нечего его и пить дальше. Это тоже миф, опасный и глупый. Многие лекарства антигипертензивного действия – это препараты, которые принимать придется годами. Это не таблетка обезболивающего, что поможет за полчаса. Их принцип действия серьезный, сложный. Потому назначая тот или иной медикамент, врачи дают некий контрольный срок – 2-4 недели. И только по его окончании можно делать какие-то выводы об эффективности терапии.

И таких мифов наберется еще с десяток, а то и больше. Потому очень важно даже при малейшем подозрении на какой-то сбой, болезнь, на скачки давления прийти к доктору. Сделать несложную диагностику, сдать анализы, выяснить свой диагноз (или его отсутствие).
Если гипертензию или ее предвестники в виде, например, лабильного артериального давления, обнаружить вовремя, долгое время можно обходиться без лекарств.
Брадикардия: это что
Иногда перед врачом и пациентом встает такая задача – лечение гипертонии при брадикардии. Брадикардией называют замедленную работу важнейшего органа сердечно-сосудистой системы – сердца. Залог нормального кровоснабжения – от 60 до 90 ударов сердечной мышцы в минуту. Это хороший, здоровый пульс в обычном нашем состоянии.
Брадикардию относят к аритмическим патологиям, когда минутное сокращение сердца падает ниже 60 ударов. Такой недуг может фиксироваться у разновозрастных пациентов, у здоровых и тех, что имеют хронические патологии, у спортсменов. Но если она наблюдается в ночное время, это физиологическая брадикардия, ее можно объяснить натренированностью сердечной мышцы.
Брадикардию делят на:
- Легкую. В этом случает ЧСС от 50 до 60 уд./мин.
- Умеренную. Сердце работает при 40-50 уд./мин.
- Выраженную. ЧСС менее 40 ударов.
Независимо от того, что же вызвало данный недуг, в основе его лежит сбой способности синусового узла вырабатывать электроимпульсы с ЧСС выше 60, либо же можно соотнести болезнь с неадекватным распространением импульсов по проводящим путям.
Есть, как уже говорилось, физиологическая брадикардия – ее наблюдают нередко у бегунов, футболистов, гребцов, пловцов и велосипедистов.
По-разному дают оценку брадикардии у разновозрастных людей: здесь каждую ситуацию нужно рассматривать индивидуально. Например, если у новорожденного сердечко бьется менее 110 ударов в минуту, это расценивается как брадикардия. У малышей до 6 лет брадикардию подозревают при менее чем 85 ударах в минуту, у подростка – при ЧСС меньше 65.
Почему возникает брадикардия
Причин много. Например, если после приема определенных медикаментов человек обнаруживает сниженные пульсовые показатели, это может быть специфическая реакция на препарат. Но так проявляется фармакологическая брадикардия, которая снимается отменой лекарства. Физиологическая брадикардия, повторимся, находится у людей с хорошо натренированной сердечной мышцей – человек при сниженном ЧСС чувствует себя неплохо.
Настоящую опасность вызывает патологическая брадикардия. Она предполагает, что недуг развивается вследствие того или иного сбоя в организме. Как единая система, организм четко реагирует на патологию в одном месте ответной реакцией в другом. Есть и другие варианты брадикардии, с неопределенной этиологией, например, или подростковая, которая проходит с возрастом.
Также принято различать острую форму брадикардии и хроническую. В первом случае недуг развивается стремительно, одномоментно. Вызывают ее состояния, так или иначе травмирующие сердце. Это может быть острый инфаркт миокарда, миокардит или тяжелое отравление. Хроническая брадикардия существует долго, она развивается постепенно, совокупно с другими тяжелыми сердечно-сосудистыми заболеваниями. К примеру, вместе с артериальной гипертензией.
Симптоматика брадикардии на фоне гипертонии
Зависеть симптомы будут от того, насколько проявили себя оба заболевания. Если ЧСС больше 40, а давление не выше 160/100, ярких признаков болезней может и не быть. Здесь все зависит от восприимчивости организма, от психотипа больного. Кто-то в принципе не замечает нарушений, кто-то относится к ним как к временному недомоганию.
Но один из первых действительно серьезных симптомов – сильная одышка. Она, в любом случае, должна насторожить. Затем наступает характерная слабость, головокружение, не исключены обмороки.
Симптоматика может усиливаться при изменении погоды, при употреблении спиртного и курении.
Как определить брадикардию при гипертензии
Кардиограмма – это первое, что потребует от пациента врач. Ему нужно понять, связаны ли брадикардия и высокое давление, удостовериться в точности диагнозов. Возможно, потребуется УЗИ сердца, а также эхокардиограмма, обладающая большей информативностью. Случается и так, что брадикардия при повышенном давлении сопровождается сосудистой патологией (атеросклерозом, например). Тогда не обойтись без ангиографии.
Также больному, вероятно, предстоит пройти:
- Проверку дыхательной системы, сердечно-сосудистой системы;
- УЗИ почек и щитовидки;
- Сдать ОАМ и ОАК, а также кровь на биохимию;
- Узких специалистов (по запросу).
Исследованию подвергнутся и патологии иннервации, которые затрагивают синусовый узел. Нарушения пищеварительной системы также должны быть под контролем.
Часто ли встречается брадикардия и гипертония одновременно
Нет, такое сочетание не назовешь частым. Потому эта патология однозначно нуждается в особом подходе.
Судите сами – повышение АД вызывает следующее:
- Сердце сокращается быстрее, как и растет сердечный выброс, непосредственно кровяное давление;
- ОЦК растет нередко при СН;
- ОПСС растет при ишемии или сосудистом спазме.
То есть, можно точно сказать, что брадикардия при гипертонии – редкое явление. Но все же реальное, требующее лечения.
Нюансы терапии
В терапии сразу двух заболеваний есть свои сложности – предстоит одновременно понижать давление и увеличивать ЧСС. Такую терапию сложно назвать симптоматической: бороться нужно не с эпизодическими нарушениями, а с самими провокаторами болезней.
Чтобы лечить недуги комплексно, используются специальные средства, называющиеся селективными адреноблокаторами. Их задача – воздействовать на рецепторы клеток, что отвечают за передачу импульсов и их возбуждение. Они, импульсы, идущие по нервным волокнам, при грамотном их контроле, приведут к тому, что сосуды расширятся.
Давление, соответственно, снизится. Но и ЧСС вырастет, что и устраняет брадикардию. Сегодня на полках аптек можно найти универсальные современные медпрепараты, которые могут одновременно воздействовать на давление, и на ЧСС.
Также стоит сказать и о средствах, которые могут способствовать понижению давления, никак не сказываясь на сердечном ритме. Это препараты с эналаприлом как базовым активным веществом, а также каптоприлом. Оба вещества относятся к ингибиторам АПФ.
Быстро снять симптоматику гипертонии помогают диуретики, которые также не влияют на ЧСС.
Альфа-адреноблокаторы: препараты при брадикардии и повышенном давлении
Это на сегодняшний день, по мнению многих медиков, самые эффективные средства в лечении двух рассматриваемых заболеваний. Они влияют на рецепторы клеток, воспринимающих медиаторы возбуждения, передают те самые нервные импульсы. Такой процесс ведет к увеличению сосудистого диаметра, что приводит, как несложно догадаться, к понижению давления. Эти же лекарства нормализуют сердечный ритм. А такое параллельное действие – как раз то, что нужно.
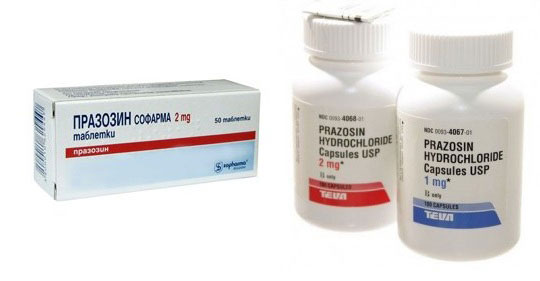
Лечить две болезни можно:
- Теразозином;
- Зоксоном;
- Артезином;
- Хайтрином;
- Празозином.
Разумеется, речь идет не о самолечении, а о назначенной специалистом терапии. Он учтет все возможные плюсы и минусы лечения данными медикаментами, просчитает вероятность развития побочных эффектов, сделает определенные прогнозы.
| Положительные стороны альфа-адреноблокаторов | Негативные стороны альфа-адреноблокаторов |
| Проявляют значительную гипотензивную активность | Не исключена гипотония первой дозы |
| Отличаются благоприятными метаболическими характеристиками | Нет информации о воздействии на конечные точки |
| Имеют специфический механизм действия | Имеют ограничения для комбинированного использования |
| Доступны в ценовом отношении большинству пациентов | Отличаются субъективными дозоограничивающими эффектами |
Гипертонический криз при сниженном пульсе
Такое сочетание соматических показателей встречается нечасто, потому терапию будет определять специалист с учетом всех возможных рисков. Есть лекарства, которые используются действительно в экстренных случаях.
К таким лекарствам от гипертонии при брадикардии можно отнести:
- Эуфиллин. Показано средство при ОСН, которая присоединилась к брадикардии и гипертоническому кризу.
- Адреналин. Назначают его только в очень тяжелых случаях. Используется лишь в качестве экстренной помощи.
- Атропина сульфат. Применим при тяжкой форме брадикардии, а еще – общем резком усугублении состояния больного.
- Беллатаминал. Применим в случае сочетанных с гипертензией и брадикардией неврозах, сотрясениях головного мозга, сильно выраженной бессоннице.
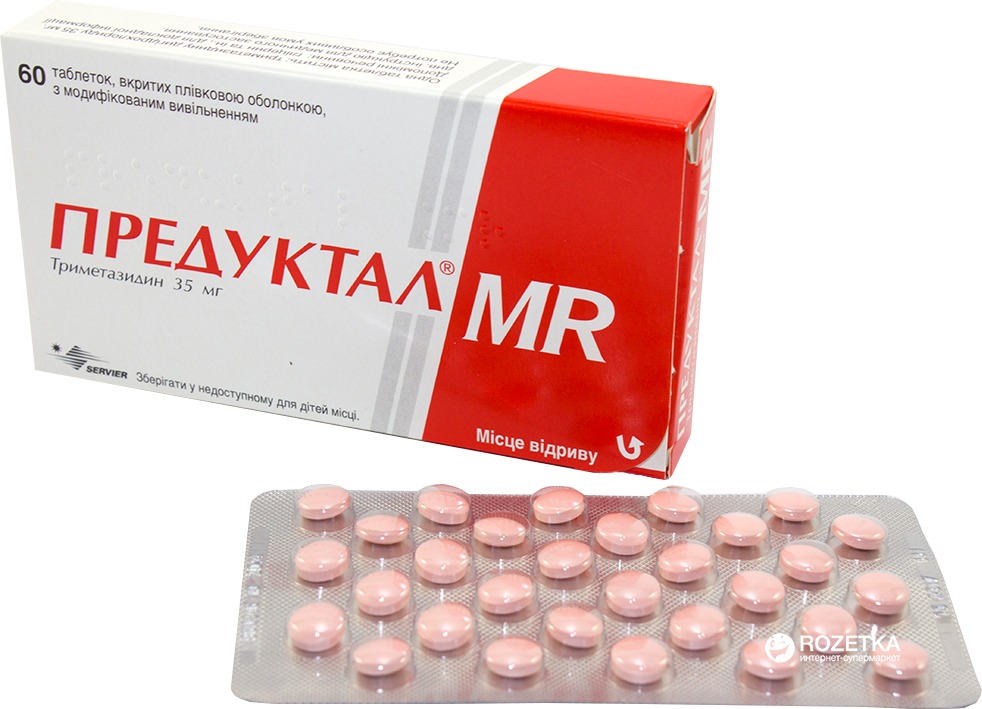
- Предуктал. Его доктор может прописать для коррекции манифестирующей ишемии, а также стенокардических приступов.
Пациент никогда не должен сам себе подбирать таблетки от давления при брадикардии. В схеме подбора терапии много нюансов, которыми владеет только специалист. Неверная схема чревата реанимационными мероприятиями в отношении больного.
Чем нельзя лечить гипертензию при брадикардии
Если вы гипертоник, но у вас стойко низкий пульс, вам нельзя использовать такие фарм-группы как бета-блокаторы, а также блокаторы кальциевых каналов. Они не просто снижают давление, но и подавляют работу синусового узла. Это чревато еще большим снижением пульсового показателя, как следствие, усугублением брадикардического синдрома.
Случается и такое, что у пациента был здоровый пульс, но как только он стал следовать антигипертензивной терапии, у него развилась выраженная брадикардия. Если это действительно случилось из-за приема тех или иных лекарств, нужно провести замену медпрепаратов. В некоторых ситуациях достаточно коррекции дозировки.
Брадикардия или ВСД
Такой вопрос также невозможно обойти стороной: путаница в диагнозах возникает обычно у пациентов, которые не проходят полную диагностику. А еще у тех, кто любит ставить себе диагнозы «по интернету». Действительно, в некоторых случаях симптоматика брадикардии напоминает признаки ВСД.
Правильнее сказать так: иногда брадикардия свойственна вегето-сосудистой дистонии. Хотя все же присуща этому недугу, связанному с расстройством сосудистой реакции, тахикардия.
Брадикардический синдром может проявляться:
- Мигренозными приступами;
- Гипергидрозом;
- Понижением давления, а также некоторым снижением температурных показателей тела;
- Утратой равновесия при вертикализации;
- Непереносимостью низких температур;
- Синюшностью кожи рук с характерным мраморным рисунком;
- Склонностью к обморочным состояниям;
- Появлением влажного пота на ладонях;
- Необъяснимой природы аллергической крапивницей.

Все это действительно может сопутствовать ВСД. Одно дело – лечить брадикардический синдром, сопровождающий вегето-сосудистую дистонию, и совсем другое – справляться с брадикардией при гипертонической болезни. Так что вначале выясните, какому недугу сопутствует стойкая низкая ЧСС, а потом начинайте грамотное, адекватное, контролируемое лечение.
Образ жизни при гипертонии с брадикардией
Вопрос, как лечить брадикардию при высоком давлении, является зоной ответственности врачей. Но и от самого больного, его стараний, ответственности, желания побороть недуги, зависит многое. Прежде всего, касается это корректировки образа жизни.
Чтобы болезни не прогрессировали, поддавались лечению, нужно:
- Контролировать свой вес. Это базовое правило для всех людей, которые хотят жить не просто долго, но и качественно. Высчитать свои оптимальные пропорции можно в специальных сервисах-калькуляторах, но лучше сделать это на приеме у диетолога. Если ваш вес снизится (а был – избыточным), обязательно на несколько единиц уменьшится и АД. На показания ЧСС лишний вес также влияет негативно.

- Больше бывать на свежем воздухе, гулять каждый день хотя бы полчаса. Вряд ли кто-то из читающих этот материал ранее не слышал таких рекомендаций. Но, тем не менее, далеко не все прислушиваются к ним. А ведь это важнейший, вполне посильный взнос и в соматическое, и психическое здоровье. Трудно назвать те факторы, на которые не влияют прогулки быстрым шагом. Они полезны для сердца и сосудов, для нервной системы, пищеварительной, для нашей психики и опорно-двигательного аппарата.
- Контролировать питание. И это не только диета или борьба с перееданием. Это, насколько возможно, контроль качества продуктов, выбор правильных блюд для разных по времени приемов пищи. Нужно придерживаться режима питания, стараться, чтобы оно было сбалансированным и витаминизированным.
- Беречь себя от стрессов. В некоторых врачебных кабинетах висят таблички или плакаты с такой незатейливой надписью: «Одно дело в день». На самом деле, ее ценность велика. Так медики предупреждают об опасности многозадачности, которая ведет к стрессам и депрессивным состояниям. Не пытайтесь успеть все и сразу, сделать хорошо много разных дел. Будет выглядеть кокетством возражение, что без вас все «посыплется», что вы нужны везде и сразу. Учитесь делегировать полномочия, учитесь отдыхать, делать передышки.

Ну и, разумеется, не бойтесь врачей. Найдите того специалиста, который вызывает у вас ровные эмоции, кажется вам не просто компетентным специалистом, но и человеком с развитой эмпатией. Тогда бороться с недугом проще, лишняя тревога уходит, а цель кажется достижимой.
Источник
Брадикардией называют патологическое состояние, при котором частота сердечных сокращение снижена и перешла нижнюю границу нормы – 60 ударов в минуту. Такое нарушение может наблюдаться при гипертонии, что требует специфического подхода к лечению.
Особенности брадикардии при гипертонии
Брадикардия при гипертонии характеризуется нарушением функции синусово-предсердного узла. В результате электрические импульсы формируются с недостаточной периодичностью либо проводятся некорректно.
Сочетание брадикардии с гипертонией является достаточно противоречивым явлением, т.к. обычно при повышенном артериальном давлении наблюдают, напротив, возрастание частоты сердечных сокращений (ЧСС).
Есть ли опасность?
Брадикардия опасна сама по себе, так как при сильном снижении ЧСС возможна остановка дыхания. При сочетании этого явления с гипертонией у больного возможны резкие потери сознания. Если не оказать срочную медицинскую помощь, то такие состояния чреваты летальным исходом.
Сочетание низкого давления с высоким пульсом может привести к недостаточному кровоснабжению мозга и других органов, что чревато тромбообразованием. Оно же может привести к инсульту или инфаркту.

Причины явления
Брадикардия может возникнуть на фоне артериальной гипертензии по нескольким причинам. Наиболее вероятные следующие механизмы развития патологии:
- Запущенная стадия гипертонии или период обострения. В таком случае изменение частоты сердечных сокращений является симптомом основной болезни.
- Прием препаратов с высоким содержанием кальция. Такое лечение угнетает функции синусового узла, потому скорость сердечных сокращений замедляется.
- Передозировка β-адреноблокаторами. Такие препараты назначают при гипертонии.
- Болезни сердца. Брадикардия может сопровождать гипертонию при некоторых сопутствующих сердечных патологиях. В основную группу риска включают ишемическую болезнь сердца и кардиомиопатию.
- Заболевания различных систем организма. Брадикардия может возникнуть при гипертонии на фоне гипотиреоза, почечной или печеночной недостаточности, язвенных поражений. Эти заболевания являются также факторами риска повышения артериального давления.
В зависимости от причин появления различают нейрогенную, лекарственную, токсическую, эндокринную и кардиогенную брадикардию.
Симптомы брадикардии при повышенном давлении
Клиническая картина при брадикардии на фоне повышенного давления осложнена проявлениями обеих патологий.
О снижении частоты сердечных сокращений свидетельствуют следующие признаки:
- головокружения вплоть до обмороков;
- быстрая утомляемость;
- сильная одышка.
В некоторых случаях симптоматика отсутствует. Обычно такое наблюдается при снижении частоты сердечных сокращений не меньше 40 уд./мин. при артериальном давлении не выше 160/100 мм рт.ст.
Некоторые факторы могут обострить проявление симптомов и брадикардии, и гипертензии. Такое состояние может быть спровоцировано:
- переменой погоды;
- курением;
- употреблением алкоголя (особенно крепких напитков);
- медикаментами с сильным побочным действием;
- приемом психотропных или наркотических средств.

Если наблюдаются систематические проявления брадикардии, то артериальное давление может быть неустойчивым или стойко повышенным. Нередко оно трудно поддается лечению.
Диагностика
На фоне гипертонии люди нередко игнорируют проявления брадикардии. Выявить наличие такой патологии несложно. Трудности может представлять выяснение точной причины ее появления, так как это необходимо для грамотного лечения.
Помимо стандартного первичного осмотра и сбора анамнеза, прибегают к следующим диагностическим мерам:
- Электрокардиограмма. В некоторых случаях необходимо наблюдать за показателями в течение суток. Такую методику называют Холтеровским мониторированием.
- Эхокардиография.
- Ультразвуковое сканирование сердца. Такое обследование важно для оценки размеров сердца, выявления причины снижения частоты его сокращений. Если миокард претерпевает изменения склеротического или дегенеративного характера, то диагностика это также покажет.
- Ангиография. К такому исследованию прибегают, если у пациента обнаружены или подозреваются сосудистые патологии или атеросклеротические изменения.
- Велоэргометрия. Это нагрузочный тест для оценки взаимосвязи ЧСС и физических нагрузок. Такое исследование назначает кардиолог, при этом он должен контролировать весь ход процедуры.
В зависимости от вызвавших брадикардию причин могут понадобиться и другие исследования. Особого внимания заслуживает эндокринная, нервная и мочевыделительная система.
Лечение брадикардии на фоне гипертензии
Терапия требует особого подхода. Для снижения давления следует использовать препараты с мягким действием.
Медикаментозное лечение
В комплексной терапии при брадикардии и гипертонии показан прием следующих медикаментозных средств:
- Ингибиторы ангиотензинпревращающего фермента. Комплексным действие обладает препарат Каптоприл. При его приеме давление снижается, но частота сердечных сокращений при этом возрастает. Прибегают также к Эналаприлу.
- α–адреноблокаторы. У медикаментов этой группы действие более сильное в сравнении с ингиборами АПФ. Прием таких медикаментов способствует расширению сосудов и снижению артериального давления. Одновременно частота сердечных сокращений возрастает. Обычно прибегают к Празозину, Доксазозину, Теразозину.
При гипертонии эффективны диуретики, но на частоте сердечных сокращений такие медикаменты не отражаются.

В стандартных случаях при гипертонии назначают β-адреноблокаторы. Если патология отягчена брадикардией, то такое лечение противопоказано. Подобные медикаменты оказывают угнетающее действие на синусовый узел, потому частота сердечных сокращений может снизиться еще больше. Противопоказан также прием блокаторов кальциевых каналов. Если полностью отказаться от препаратов этих групп нельзя, то рассматривают возможность установки кардиостимулятора.
Медикаментозную терапию должен назначать врач после проведения необходимой диагностики. Самолечение может только усугубить ситуацию и создать угрозу жизни.
Коррекция образа жизни
Необходимо учитывать, что сочетание брадикардии и гипертонии предполагает особенное внимание к образу жизни. Следует полностью исключить кофе и содержащие кофеин напитки, отказаться от крепкого чая. Физические нагрузки должны быть умеренные. Важно чередовать физическую активность с отдыхом и обеспечить полноценный сон.
Хирургическое вмешательство
Брадикардия в сочетании с гипертонией может представлять угрозу жизни и здоровью человека. При таком риске, а также неэффективности медикаментозной терапии прибегают к оперативному лечению.
Обычно хирургическое вмешательство подразумевает установку кардиостимулятора. Этот прибор обеспечивает длительный эффект, поддерживая работу сердца на должном уровне.
Народное лечение
В лечении гипертонии с брадикардией уместно применение народных рецептов. Эффективны следующие средства:
- Залить 50 грамм семян укропа полулитром красного вина, довести до кипения, подержать на огне еще несколько минут. Оставить отвар до полного остывания, затем процедить его и поместить в холодильник. Средство принимают по столовой ложке до еды, слегка подогрев. Лечение подразумевает два двухнедельных курса с 10-дневным перерывом.
- Измельчить 2 лимона с кожурой и залить кипяченой водой. Добавить 0,15 кг сахара, 0.15 л кунжутного масла и 0,25 кг смолотых грецких орехов (только ядра). Такую смесь надо употреблять до еды по столовой ложке. Курс лечения не ограничен.
- Полезно принимать настойки женьшеня, красавки, боярышника, употреблять черную редьку.
Целесообразность применения народной медицины необходимо согласовывать с лечащим врачом. Некоторые средства могут быть несовместимы с назначенной медикаментозной терапией.
Брадикардия при гипертонии наблюдается редко, такое сочетание является атипичным и опасным. Лечение в этом случае должно быть специфическим, а назначить его может только специалист. В некоторых случаях пациенту требуется установка кардиостимулятора.
Источник
