Лечение давления в нижнем новгороде
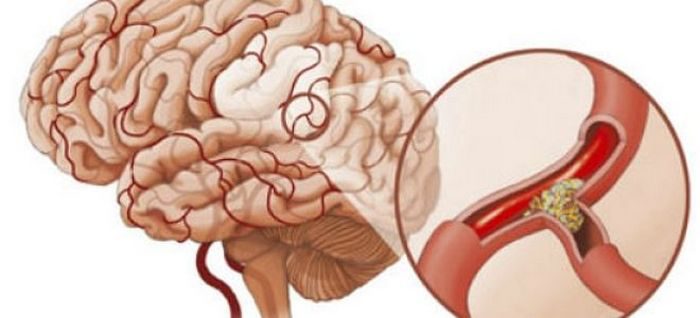
Повышенное или пониженное давление многие не воспринимают как болезнь: скорее, как некомфортное состояние. Тем временем гипертонией (повышенным артериальным давлением) страдает 40% всех взрослых нижегородцев, пониженным – немного меньше. А ведь именно на фоне гипертонии может случиться инсульт — острое нарушение мозгового кровообращения. Результатом его очень часто становятся паралич и даже летальный исход.
К кому обращаться?
Гипертонию лечит терапевт, но если повышенное артериальное давление вызывают болезни сердечно-сосудистой системы, то нужно обращаться к кардиологу. А если проблема связана с внутричерепным высоким давлением — к невропатологу.
Специалисты советуют: если вас все чаще стали тревожить периодические головные боли – не ждите беды, лучше проверьтесь заблаговременно. Хорошая возможность для этого – диспансеризация. Ее можно пройти в своей поликлинике. Именно она, по словам главного нештатного терапевта Нижнего Новгорода, заведующего горбольницей № 33 Дмитрия Пичкова, за последние четыре года очень помогла выявить различные заболевания, в том числе и нарушения мозгового кровообращения. В результате смертность нижегородцев от тех же инсультов перестала расти, оставаясь на стабильном уровне (менее 19 %). Этот показатель даже ниже среднероссийского.
Кроме того, напомним, что благодаря федеральной Программе создания сосудистых центров они стали действовать во многих районах Нижегородской области, а центральные сосудистые центры организованы в ГКБ № 5, 13, 39 Нижнего Новгорода. Чтобы попасть в них, сначала надо обратиться в районную поликлинику к участковому терапевту. Рассказать ему о своих проблемах с давлением, и врач, оценив состояние пациента, даст направление в один из этих центров для получения высокотехнологичной медицинской помощи. Весь комплекс медуслуг можно получить по программе госгарантий, то есть продиагностировать и провести курс лечения пациент сможет бесплатно.
Где еще можно провести диагностику и лечение?
Нижегородская областная клиническая больница им.Семашко
Адрес: ул.Родионова, 190. Тел. 436-40-01, 435-79-91. Поступающим по «скорой помощи» (при острых состояниях) при себе нужно иметь паспорт, медполис, СНИЛС. Обслуживание бесплатное.
На плановое обследование можно записаться при наличии направления из центральной районной больницы, паспорта, полиса ОМС и СНИЛС. Предварительная запись — через Интернет и по вышеуказанным телефонам.
На базе НОКБ им.Семашко действует Диагностический центр «ТомоГрад». Тел. 430-09-09.
В отделении функциональной диагностики больницы им.Семашко работает кабинет Ультразвуковой Допплерографии (УЗДГ). Тел.:438-95-84.
Здесь проводятся исследования сосудов головы, шеи, рук, ног человека с помощью уникальных методик исследования сосудов мозга — УЗДГ-мониторинга. Он дает возможность найти источник возникновения микроэмболии и предотвратить инсульт (при заболеваниях сердца, сосудов, для установления причин головной боли, головокружения и др).
Платные услуги: профилактический прием (осмотр, консультация) терапевта — 200 руб., кардиолога – 600, невропатолога – 650. Ультразвуковая допплерография сосудов головного мозга – 700 руб., УЗИ головного мозга – 300, дуплексное сканирование сосудов головного мозга – 700, суточное мониторирование артериального давления – 1000, МРТ (магниторезонансная томография) головного мозга – 2990 руб.
Нижегородский областной «Клинический диагностический центр»
Адрес: ул.Решетниковская, 2. Тел.: 421-09-79(80), 421-02-04.
Есть прием по полису ОМС при условии направления и талона из районной поликлиники.
Платные услуги: стоимость консультаций терапевта, кардиолога и невропатолога – по 800 руб. После осмотра пациента врач определит, какие нужны обследования, и даст необходимые направления.
Клиника «Ника»
Адрес: ул.Воровского, 3. Тел.: 235-14-59.
Платные услуги: УЗДГ (ультразвуковая допплерография) сосудов головы и шеи – 1500 руб. Необходимо направление невролога из районной поликлиники.
Центр медицинской профилактики ГАЗ
Адрес: пр.Ленина, 88. Тел.290-90-90.
Платные услуги: стоимость консультаций терапевта и кардиолога – по 600 руб. При поликлинике действует дневной стационар.
Медицинский центр «Элегра»
Адрес: ул.Звездинка, 18. Тел.: 280-84-78.
Платные услуги: консультация терапевта – 750 руб., кардиолога – 800. Суточное мониторирование АД – 800 руб., суточное мониторирование ЭКГ+АД – 1200.
Прием по ОМС: консультация кардиолога.
Клиника «Академия Здоровья»
Адрес: Казанское шоссе, 12/1, пр.Ленина, 54. Тел.: 220-20-20, 233-33-03.
Платные услуги: стоимость консультаций терапевта, кардиолога и невропатолога – по 700 руб. МРТ головного мозга – от 2100 руб.
Есть прием по ОМС и ДМС.
Клиника «Будь здоров»
Адрес: ул.Новая, 34 б. Тел.: 233-17-17.
Платные услуги: консультация терапевта – 765 руб., кардиолога – 795, невропатолога – 685. Обслуживание на дому: терапевт – 2600 руб., кардиолог – 3615.
Есть прием по ОМС (частично) и ДМС.
Клиника «Медис»
Адрес: ул. Тропинина, 4а. Тел.: 215-20-00, 466-25-14.
Платные услуги: стоимость консультаций терапевта, кардиолога и невропатолога – по 800 руб. При поликлинике действует дневной стационар.
Есть прием по ОМС и ДМС.
Медцентр «Онли Клиник»
Адрес: ул.Бетанкура, 2. Тел.: 277-66-88.
Платные услуги: консультация кардиолога – 800 руб., невропатолога – 600.
Есть прием по ДМС.
Медицинский центр «Визит-НН»
Адрес: ул.Интернациональная, 100. Тел.: 246-24-34, 213-66-65, 213-66-67.
Платные услуги: консультация терапевта — 600 руб.
Консультации кардиолога и невролога – по полисам ОМС.
ООО «Скорая помощь»
Адрес: ул. Горького, 125. Тел.: 242-03-03.
Платные услуги: выезд бригады со снятием ЭКГ – порядка 4000 руб., госпитализация (дополнительно) – 1000 руб.
«Нижегородская Неотложка»
Адрес: ул. Гаршина, 42а. Тел.: 434-03-03.
Платные услуги: выезд бригады – 4000 руб., госпитализация входит в эту стоимость.
Понадобится полис ОМС или ДМС.
Скорая медицинская помощь «Медэкспресс-НН»
Адрес: ул. Тонкинская, 7 а. Тел.: 282-03-03.
Платные услуги: выезд бригады – 4000 руб., госпитализация входит в эту стоимость.
«Скорая помощь Доктор 03»
Адрес: ул. Народная, 41. Тел.: 410-91-01, 223-10-03, 255-15-55.
Платные услуги: выезд бригады – 3000 руб., госпитализация входит в эту стоимость.
Источник
Артериальная гипертония — что это такое
Артериальная гипертония — это стойко высокое артериальное давление (АД), которое самостоятельно не возвращается в норму после подъема в результате физической работы или эмоциональной нагрузки. Снизить давление при гипертензии можно только с помощью специальных лекарственных средств.
По данным Всемирной организации здравоохранения нормальным показателем артериального давления является 140/90 мм рт. ст. (не выше). Если на протяжении двух и более терапевтических осмотров систолическое давление у пациента в состоянии покоя свыше 140-160 мм рт. ст., а диастолическое – более 90-95 мм рт. ст., можно говорить о гипертонии.
Распространенность заболевания среди женщин и мужчин приблизительно одинаковая. Чаще диагноз гипертензии ставится лицам в возрасте старше 40 лет, но болеть могут и подростки, молодые люди. Патология опасна тем, что может привести к развитию тяжелой формы атеросклероза и некоторых других состояний.
Классификация артериальной гипертонии:
В медицинской практике гипертонию условно разделяют на:
- Эссенциальную (первичную). Самостоятельное хроническое заболевание. Составляет примерно 90% от всех случаев артериальной гипертонии. Высокое давление при данной форме патологии объясняется возникшим дисбалансом в регулирующей системе организма.
- Симптоматическую (вторичную). Составляет 5-10% от всех случаев. Является признаком другого заболевания, например, тиреотоксикоза, пиелонефрита, гидронефроза, гломерулонефрита, туберкулеза, стеноза почечной артерии, опухоли почек, синдрома Иценко-Кушинга, феохромоцитомы, первичного гиперальдостеронизма, атеросклероза аорты, коарктации и др.
По характеру течения выделяют:
- Доброкачественную артериальную гипертонию (прогрессирует медленно).
- Злокачественную артериальную гипертензию (быстро прогрессирует).
Степени артериальной гипертонии:
В зависимости от уровня артериального давления выделяют:
- нормальное давление (120-129/84 мм рт. ст.);
- оптимальное давление (от 120/80 мм рт. ст.);
- пограничное нормальное давление (130-139/85-89 мм рт. ст.).
Если показатели давления выше, говорят об артериальной гипертонии:
- I степени (140-159/90-99 мм рт. ст.);
- II степени (160-179/100-109 мм рт. ст.);
- III степени (более чем 180/110 мм рт. ст.).
По уровню диастолического артериального давления гипертоническая болезнь может иметь:
- легкое течение (диастолическое давление менее 110 мм рт. ст.);
- умеренное течение (100-115 мм рт. ст.);
- тяжелое течение (выше 115 мм рт. ст.).
Стадии артериальной гипертензии:
Доброкачественная гипертензия в зависимости от поражения других органов и развития сопутствующих патологий проходит три стадии:
- I стадия (умеренной и мягкой гипертонии). Артериальное давление является неустойчивым. В течение дня оно может изменяться в пределах 140/90 — 160-179/95-114 мм рт. ст. Гипертонические кризы возникают нечасто, но протекают очень тяжело. Симптомы поражения внутренних органов и центральной нервной системы отсутствуют.
- II стадия (тяжелая гипертензия). Артериальное давление не опускается ниже 180-209/115-124 мм рт. ст. Часто возникают кризы. При проведении лабораторных исследований, электрокардиографии, рентгенографии и электрокардиографии выявляется сужение артерий сетчатки, повышение уровня креатинина в крови, микроальбуминурия, гипертрофия левого сердечного желудочка.
- III стадия (очень тяжелая гипертензия). Артериальное давление выше 200-300/125-129 мм рт. ст. Кризы протекают тяжело и возникают часто. Из-за негативного влияния болезни на внутренние органы начинают проявляться признаки левожелудочковой недостаточности, гипертонической энцефалопатии, тромбоза мозговых сосудов, отека зрительного нерва, почечной недостаточности, расслаивающей аневризмы сосудов и др.
Степени риска
Кроме степени тяжести артериальную гипертонию классифицируют и по степеням риска, которому подвергаются так называемые органы-мишени. Определяя степень риска, кардиолог учитывает многие факторы:
- пол пациента;
- вес;
- уровень холестерина в крови;
- генетическую предрасположенность;
- вредные привычки;
- наличие эндокринных нарушений;
- состояние внутренних органов;
- образ жизни.
Существуют следующие степени риска заболевания:
- Гипертония 1 степени риска – вероятность развития сердечно-сосудистых заболеваний у больного в ближайшие десять лет составляет менее 15%.
- Гипертония 2 степени риска – вероятность осложнений в течение ближайших десяти лет равна 15-20%.
- Гипертония 3 степени риска – риск развития заболеваний сердечно-сосудистой системы в течение десяти лет – 20-30%.
- Гипертония 4 степени риска – вероятность осложнений превышает 30%.
Причины артериальной гипертонии
Причины, которые вызывают артериальную гипертензию, до сих пор до конца не выяснены. Физиологи, кардиологи и терапевты выдвигают самые разные теории. Предполагается, что сбои в регуляции тонуса сосудистых стенок могут возникнуть из-за:
- обменных нарушений (если нарушен кальциевый либо натриевый обмен);
- длительного пребывания в состоянии стресса;
- нарушений работы вегетативной нервной системы;
- эндокринных нарушений;
- почечного фактора (при ряде заболеваний почек в кровь начинают выбрасываться специфические белки, которые оказывают влияние на тонус сосудов и повышают артериальное давление);
- гормональных сбоев (климакс, беременность, постоянный прием оральных контрацептивов).
К факторам риска, способствующим развитию артериальной гипертензии, медики относят:
- пожилой возраст (в возрасте 20-30 лет гипертония диагностируется у 9,4% мужчин, 40 лет – у 35%, 60-65 лет – у 50%);
- ожирение;
- наследственность;
- курение, злоупотребление спиртными напитками;
- стрессовые переживания;
- повышенный уровень холестерина;
- недосыпание;
- переутомление;
- гиподинамию;
- неблагоприятную экологическую обстановку;
- несбалансированное питание (особенно негативно сказываются на состоянии гипертоников соленые и жирные блюда).
Механизм развития артериальной гипертонии:
В основе патогенеза гипертонии лежит:
- увеличение сопротивления периферического сосудистого русла;
- увеличение объема минутного сердечного выброса.
В ответ на стресс нарушается регуляция тонуса периферических сосудов продолговатым мозгом и гипоталамусом. Артериолы на периферии сужаются. Формируется дисциркуляторный и дискинетический синдромы. Активируется выработка нейрогормонов ренин-ангиотензин-альдостероновой системы. Альдостерон задерживает натрий и воду в сосудистом русле, из-за чего объем циркулирующей в сосудах крови увеличивается еще больше, давление повышается.
Артериальная гипертензия делает кровь вязкой, поэтому снижается скорость обменных процессов, протекающих в тканях, замедляется кровоток. Постепенно стенки сосудов становятся более плотными и толстыми. Это фиксирует высокий уровень общего периферического сопротивления сосудов. Гипертония становится необратимой.
Позже по причине повышения плазматического пропитывания и проницаемости стенок сосудов развиваются элластофиброз и артериолосклероз, которые ведут к вторичным изменениям в тканях. Диагностируются гипертоническая энцефалопатия, склероз миокарда, первичный нефроангиосклероз.
Наиболее часто гипертония поражает сосуды головного мозга, почек и сердца.
Симптомы артериальной гипертонии
Особенности течения артериальной гипертонии зависят от уровня повышения давления и от пораженных органов-мишеней. Среди первых симптомов заболевания некротические нарушения:
- сильные головные боли (обычно в области затылка);
- головокружение;
- тяжесть в голове;
- чувство сдавливания в висках;
- бессонница;
- вялость, повышенная утомляемость;
- тошнота;
- усиленное сердцебиение;
- пульсация и шум в голове.
Чуть позже присоединяется одышка, возникающая при подъеме в гору, беге, выполнении физической работы. При этом артериальное давление не опускается ниже 140-160/90-95 мм рт. ст. Больной жалуется на:
- покраснение лица;
- сильную потливость;
- онемение пальцев ног и рук;
- ознобоподобный тремор;
- отеки (очень часто невозможно даже снять кольцо с пальца, веки опухают);
- мелькание мушек перед глазами;
- тупые боли в области сердца;
- снижение остроты зрения.
Если Вы обнаружили у себя схожие симптомы, незамедлительно обратитесь к врачу.
Легче предупредить болезнь, чем бороться с последствиями.
Диагностика гипертонии
Подозревая у пациента синдром артериальной гипертонии, врач, проводящий диагностику, ставит перед собой следующие цели:
- подтверждение стабильно высокого артериального давления;
- исключение развития вторичной артериальной гипертензии;
- выявление пораженных органов-мишеней;
- оценка стадии и степени заболевания;
- определение степени риска развития осложнений.
В ходе диагностики обязательно учитывается, склонен ли пациент к артериальной гипертонии, уточняются его жалобы (гипертонические кризы, сопутствующие заболевания).
Чтобы понять, о какой степени артериальной гипертензии идет речь, проводится динамическое измерение давления. При этом соблюдаются правила:
- Давление измеряют в спокойной обстановке (на адаптацию больному дается не менее пяти минут).
- За час до обследования пациент должен отказаться от курения, физических нагрузок, употребления пищи, кофе, чая, использования глазных и назальные капель.
- Во время измерения давления больной должен сидеть, стоять или лежать. При этом рука, на которую надевается манжета, должна обязательно находиться на одном уровне с сердцем. Место фиксации манжеты – на 2,5 см выше ямки локтевого сгиба.
- Давление определяется на обеих руках. После первого измерения, спустя 2 минуты, следует повторное. Если обнаруживается, что асимметрия давления превышает 5 мм рт. ст., все последующие измерения проводятся на той руке, где был зафиксирован более высокий показатель. В других случаях давление определяют на левой руке у правшей и на правой руке у левшей.
Из лабораторных исследований пациенту с гипертонией назначаются:
- общий анализ крови;
- общий анализ мочи;
- биохимия крови с целью определения уровня глюкозы, калия, холестерина, креатинина, триглицеридов;
- анализ мочи по Нечипоренко и Зимницкому;
- проба Реберга.
Во время электрокардиографии в двенадцати отведениях кардиолог видит гипертрофию левого желудочка. Для уточнения данных дополнительно проводится эхокардиография. При офтальмоскопии с исследованием глазного дна при гипертонии выявляется степень гипертонической ангиоретинопатии. В ходе УЗИ у гипертоников обнаруживается увеличение левых отделов сердца. Чтобы узнать степень поражения органов-мишеней, выполняются:
- урография;
- компьютерная томография надпочечников и почек;
- УЗИ брюшной полости;
- аортография.
Лечение артериальной гипертонии
Лечение артериальной гипертонии у мужчин и женщин направлено не только на нормализацию артериального давления, но и на минимизацию риска осложнений. Полностью вылечить гипертензию нельзя – это хроническое заболевание, однако остановить ее прогрессирование и уменьшить частоту кризов можно.
Успешность лечения зависит не только от используемых медикаментов, но и от поведения пациента. Достичь положительных результатов невозможно, если будут игнорироваться следующие рекомендации:
- В пищу нужно употреблять продукты с повышенным содержанием магния и калия. Поваренную соль следует ограничить (а еще лучше полностью отказаться от нее).
- От лишнего веса нужно избавиться.
- Курение и употребление спиртных напитков сократить или полностью прекратить.
- Физическую активность желательно повысить. При артериальной гипертонии можно заниматься плаванием, ЛФК, совершать длительные пешие прогулки.
- Лекарственные препараты, назначенные кардиологом, нужно принимать ровно столько, сколько было сказано врачом. Отказываться от лекарств при первых признаках улучшения нельзя.
Основу медикаментозного лечения гипертонии составляют:
- гипотензивные средства, которые эффективно угнетают вазомоторную активность и блокируют выработку норадреналина;
- дезагреганты;
- диуретики;
- β-адреноблокаторы;
- седативные лекарства;
- гипогликемические и гиполипидемические таблетки.
Медикаменты для каждого пациента подбираются индивидуально с учетом уровня давления, факторов риска, наличия сопутствующих заболеваний, степени поражения органов-мишеней.
О том, что терапия была подобрана грамотно, говорят следующие достижения:
- артериальное давление снижено до того уровня, который хорошо переносится пациентом;
- прогрессирование изменений в органах-мишенях остановилось;
- осложнения со стороны сердечно-сосудистой системы не диагностированы.
Бальным с диагнозом артериальной гипертонии рекомендуется ежегодно проходить санаторно-курортное лечение, включающее процедуры:
- гирудотерапия;
- пенно-солодковые, минеральные, йодобромные ванны;
- апитерапия;
- углекислые сухие ванны;
- фитотерапия;
- ароматерапия;
- инфракрасная сауна;
- ЛФК;
- спелеотерапия.
Диета при артериальной гипертонии
Правильное питание повышает шансы на улучшение самочувствия на 50%. Больному с артериальной гипертензией важно отказаться от всех продуктов питания, которые могут привести к повышению давления. Имеются в виду:
- все острое, соленое, копченое;
- жирные блюда;
- продукты, содержащие в большом количестве кофеин;
- сладости, сдоба, пирожные (особенно вреден масляной крем);
- субпродукты (мозги, печень, почки);
- алкоголь.
Также при гипертонии следует ограничить количество выпиваемой в день жидкости – норма около 1 литра в сутки.
В умеренных количествах можно есть фасоль, картофель, горох, бобы. Основу рациона должны составлять:
- молочнокислые продукты;
- нежирные сора сыра, молоко;
- овсяная, пшенная и гречневая каши;
- молочные, крупяные, фруктовые и вегетарианские супы;
- овощи, фрукты (разрешены огурцы, капуста, тыква, кабачки, помидоры);
- продукты, содержащие калий, магний и липотропные вещества (яблоки, абрикосы, курага и др.).
Чем опасна артериальная гипертония
Злокачественная артериальная гипертония приводит к развитию хронического поражения сосудов внутренних органов-мишеней (глаза, сердце, почки и головной мозг). Нестабильное кровообращение в них способно вызвать:
- ишемический/геморрагический инсульт;
- стенокардию;
- инфаркт миокарда;
- сердечную астму;
- отек легких;
- уремию;
- отслоение сетчатки;
- расслаивающий аневризм аорты.
Острые неотложные состояния, возникающие на фоне высокого артериального давления, нередко приводят к гибели пациента.
Опасны и гипертонические кризы, среди основных причин которых – сильные эмоциональные переживания, стресс, физическое переутомление, перемена погодных условий. Внезапный подъем давления, продолжающийся от нескольких часов до нескольких дней, приводит к тому, что пациент не может работать, заниматься привычными делами.
Профилактика гипертонической болезни
Профилактика артериальной гипертонии предусматривает исключение имеющихся факторов риска. Самые опасные из них:
- вредные привычки;
- лишний вес;
- длительное пребывание в состоянии стресса;
- физическое переутомление;
- неправильное питание;
- гиподинамия (малоподвижный образ жизни).
Очень полезны людям, имеющим генетическую предрасположенной к гипертензии, умеренные физические нагрузки, психологическая разгрузка, соблюдение гипохолестериновой и низкосолевой диет. При выявлении симптомов гипертонии, необходимо незамедлительно обратиться за медицинской помощью, стать на учет у терапевта. Каждый день следует контролировать уровень артериального давления. При повышении показателей – использовать гипотензивные лекарственные препараты, назначенные лечащим врачом.
В нашей базе найдено 22 кардиолога в Нижнем Новгороде с возможностью записаться на приём через Интернет.
Источник