Кома из за гипертонии
Состояние, при котором реакции на внешние раздражители отсутствуют, а дыхательная функция сохранена, носит название комы. Давление при коме может повышаться или понижаться. Все зависит от причины, вызвавшей такой патофизиологический эффект. Измерение кровяного давления — единственный критерий, который может отслеживаться приборами без вреда для больного и помогает врачам определить уровень неблагоприятных изменений в организме. Прогноз зависит от тяжести и стадии комы.
Провоцирующие причины
Резкое угнетение центральной нервной системы вызывается повреждением функции головного мозга и вводит человека в состояние прекомы, ступора или комы.
Причины повреждения мозга следующие:
- тяжелые черепно-мозговые травмы;
- опухолевые процессы;
- нарушение мозгового кровотока, которое приводит к увеличению давления и вызывает коматозное состояние;
- отек мозга, связанный с недостатком кислорода, изменениями в гормональном фоне, нарушениями электролитного баланса;
- низкое или повышенное содержание сахара в крови;
- инфекционные заболевания ЦНС — энцефалит, менингит и т. д.;
- интоксикация организма вследствие отравления лекарственными средствами, алкоголем, наркотиками, пуриновыми основаниями при почечной недостаточности;
- судорожные состояния.
 Высокие и низкие показатели давления, изменение ЧСС говорят о разных причинах патологического состояния.
Высокие и низкие показатели давления, изменение ЧСС говорят о разных причинах патологического состояния.
Высокое артериальное давление (АД) при коматозном состоянии свидетельствует о том, что оно вызвано инсультом. Артериальная гипотония указывает, что коматоз спровоцирован изменением уровня глюкозы в кровяном русле, отравлением анксиолитиками, внутренним кровотечением, поражением сердечной мышцы. Снижение частоты сердечных сокращений означает, что кома возникла на фоне изменений в сердечно-сосудистой системе. Сочетание тахикардии и высокого кровяного давления говорит о повышении внутричерепного давления.
Вернуться к оглавлению
Стадии и симптомы
Коматозные состояния принято классифицировать по степени и виду. Фазы комы:
- Прекома. Пациент в сознании, отмечается немотивированное поведение, эмоциональная неустойчивость, отсутствие аппетита, дизартрия, нарастание слабости, нарушение тонуса мышц, учащенное дыхание, давление в норме. Продолжительность от нескольких часов до 2-х суток.
- Ступор. Состояние близкое к глубокому сну. Человек периодически просыпается, но не может выполнить и продемонстрировать команду, наблюдается тремор. АД повышено или понижено в зависимости от причины, вызвавшей это состояние.
- Кома. В свою очередь, подразделяется на стадии в зависимости от тяжести состояния пациента. При первой степени нет контакта с больным, угасание рефлексов, дыхание прерывистое. Четвертая или запредельная кома граничит с летальным исходом. Давление резко падает, линия ЭЭГ приближается к прямой. Если АД повышается, то увеличивается риск кровоизлияния в головной мозг.
Вернуться к оглавлению
Виды патологии
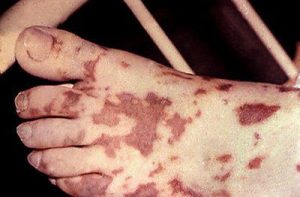 Патологическое состояние, вызванное инфекцией менингококка, проявляется следами кровоизлияния на коже.
Патологическое состояние, вызванное инфекцией менингококка, проявляется следами кровоизлияния на коже.
Само по себе коматозное состояние не является болезнью — это осложнение основного заболевания, которое спровоцировало кому. Определены следующие виды такого патофизиологического эффекта:
- Диабетический. Частый спутник пациентов с диагнозом сахарный диабет.
- Травматический. Возникает при повреждении разных участков головного мозга.
- Менингеальный. Проявляется под воздействием менингококковой инфекции. Характерный признак появление кровоизлияний и участков некроза на слизистых оболочках и кожном покрове.
- Церебральный. Появляется в результате развития опухолей и абсцесса головного мозга. Это состояние сопровождают головные боли со рвотой, невозможность принимать твердую пищу. При питье происходит поперхивание.
- Эпилептический. Вызывается судорогами. Исчезают рефлексы, на языке следы прикуса, артериальное давление низкое, изменение дыхательного ритма, нитевидный пульс.
- Голодный. Возникает при дистрофии III степени. Чаще поражает людей, соблюдающих белковую диету.
Вернуться к оглавлению
Влияние на давление
 Если у больного в патологическом состоянии колеблется АД, то можно говорить об ухудшении его состояния.
Если у больного в патологическом состоянии колеблется АД, то можно говорить об ухудшении его состояния.
Если пациент длительное время пребывает в коме, и АД стабильно, то состояние не считается крайне тяжелым. При нарастании степени тяжести возникает повышение или понижение артериального давления. Резкие скачки АД могут вызвать остановку сердца. Чем ближе летальный исход, тем меньшим становится давление. В экстренных ситуациях повышают АД сильными стимуляторами.
Вернуться к оглавлению
Нужно ли что-то делать?
Лечение больных в состоянии комы проводят в палатах интенсивной терапии. Доктора больницы проведут диагностические мероприятия, направленные на определение причины, оценят фазу комы. Это возможно при физикальном осмотре, измерении АД, проведении КТ, МРТ, рентгена в зависимости от предполагаемой причины. Потребуются клинические анализы крови и мочи, позволяющие определить количество сахара, мочевой кислоты и аммиака в организме.
При отсутствии у пациента самостоятельного дыхания его подключают к аппаратам ИВЛ, стабилизируют давление, пульс, применяя внутривенные и внутримышечные инъекции. Проводят мероприятия по восстановлению электролитного обмена, устраняют нарушения гемодинамики, гемостаза, выведение церебротоксических веществ. Кормление пациентов осуществляют парентерально. Диагностировать факторы, спровоцировавшие кому, следует незамедлительно, чтобы начать своевременное лечение и тем самым снизить риск необратимых процессов, происходящих в организме.
Источник
После несчастных случаев или вследствие длительных болезней люди способны впасть в кому. Давление при коме меняется в зависимости от того, как осуществляет свою работу сердечно-сосудистая система. Если возникли какие-то неполадки, то АД единственный способ понять, что с организмом пациента происходят неблагоприятные изменения. Давление ― единственный критерий, который врачи могут отслеживать постоянно, без вреда пациенту. Прогноз зависит от тяжести комы. Больного невозможно вывести из этого состояния при 3―4-й стадии.

Причины состояния
Кома — состояние, при котором человек не реагирует на раздражители (даже боль). Но при этом есть дыхание. Только по этому признаку кому отличают от смерти.
Главной причиной коматозного состояния выступает поражение нервной системы человека. Кома ― это не болезнь, а ее следствие. Такое изменение с человеком может произойти из-за инсульта (кровоизлияния в мозг), пулевого ранения или сильного сотрясения головного мозга. Кома может быть вызвана сильным воздействием химических препаратов (в их число входит и алкоголь). Кома провоцируется и критично повышенным внутричерепным давлением или опухолью.
Возможно развитие коматозного состояния, если мозг не получает требуемого количества кислорода (определяется как гипоксия), что может быть связано с дисфункцией дыхательной и сердечно-сосудистой системы. Причиной может быть перегрев или, наоборот, переохлаждение организма. Вывести пациента реально только после устранения возможных причин. Но и это не дает 100% гарантии.
Вернуться к оглавлению
Симптомы состояния
Главным симптомом является отсутствие реакции на какие-либо раздражители. Хотя при легкой коме возможны какие-либо гримасы или отдергивания во время боли. Все симптомы зависят от того, какое именно нарушение привело к такому результату. Основные признаки приведены в таблице:
| Симптом | Возможные провокаторы |
| Повышение температуры тела до 42―43 °С | Перегрев |
| Охлаждение организма до 32―34 °С | Отравление алкоголем или снотворным |
| Медленное дыхание | Отравление снотворными или наркотическими веществами |
| Глубокое дыхание | Пневмония, опухоль в головном мозга, диабет, почечная дисфункция |
| Вишнево-красный оттенок кожи | Отравление угарным газом |
| Посинение кончиков пальцев и носогубного треугольника | Дефицит кислорода, удушение |
| Кровоподтеки, кровотечение из ушей и носа, синяки на глазах | Травма черепно-мозговой локализации |
| Белая кожа | Сильная кровопотеря |
Вернуться к оглавлению
АД при разных видах комы
Существует несколько видов комы. Они зависят от того, нарушение какого органа могло привести к подобному состоянию. В зависимости от разновидности коматозного состояния меняется давление. Основные колебания представлены в таблице:
| Симптом | Провокатор | Вид |
| Снижение сердцебиения | Патология сердца | Деструктивная |
| Усиленное сердцебиение + повышенное АД | Высокое внутричерепное давление | |
| Низкое давление | Диабет, отравление снотворным, внутреннее кровотечение, инфаркт миакарда | Токсическая, диабетозная, деструктивная |
Вернуться к оглавлению
Колебание давления и стадии комы
Как видно из таблицы, давление при коме может идти на повышение, а иногда падает. Но давление зависит и от стадии комы. Всего различают 4 стадии. Отличаются они по тяжести. Например:
- При 1-й состояние схоже с крепким сном похожа на очень крепкий сон, а давление зависит от причины комы.
- При 4-й ― граничит со смертью, так как отсутствуют любые импульсы в головном мозге, а АД катастрофически низкое. Еще большее падение давления в этой фазе может привести к летальному исходу. При этом повышенное АД говорит о том, что кровоизлияние в головной мозг увеличивается.
Вернуться к оглавлению
Диагностика
 Правильная постановка диагноза заболевания- залог быстрого выздоровления.
Правильная постановка диагноза заболевания- залог быстрого выздоровления.
Диагностические методы направлены на выполнение таких задач:
- определение причины;
- оценка фазы комы.
Оценивается внешний вид пациента, выявляются любые заболевания (хронические, острые), определяется образ жизни. Чтобы диагностировать в какой стадии комы человек находится необходимо сделать КТ и МРТ. Так можно узнать активность головного мозга. Если есть признаки травмы черепа потребуется рентген. Важно изучить изменения в крови. Для этого проводится общий и биохимический анализы. В последнем изучают количество глюкозы, мочевины и аммиака.
Диагностика должна проводиться максимально быстро. В коме жизни пациенту угрожает серьезная опасность в виде необратимых изменений, смерти, длительного течения патологического сна, исчисляемого годами.
Вернуться к оглавлению
Давление при осложнениях
Когда человек находится в коме длительное время, при стабильном АД состояние не считается осложнением. При утяжелении давление резко меняться в ту или иную сторону в зависимости от развившейся патологии. Чем ближе смерть, тем ниже показание давления. При экстренных ситуациях единственное, что необходимо ― повысить давление сильным стимулятором.
Очень высокое давление свидетельствует об ухудшении состояния при черепно-мозговых травмах или излияниях. У коматозного пациента нередко рвотные массы попадают в дыхательные пути. Это может привести к смертельному исходу. Человек в этом состоянии не может самостоятельно выводить мочу. Это приводит к разрыву мочевого пузыря и обширному перитониту. Возможны нарушения с дыханием, развитие отека легких. У пациента постепенно отмирают клетки мозга. При резких колебаниях давления сердце не выдерживает и останавливается.
Источник
Определение гипергликемической комы
Гипергликемическая кома является наиболее тяжелым и опасным для жизни человека осложнением сахарного диабета. Развивается она в результате нарастания инсулиновой недостаточности и значительного снижения утилизации глюкозы в крови.
В организме больного человека происходит глубокое нарушение обмена веществ с образованием большого количества кетоновых тел, с развитием ацидоза (нарушение кислотно-щелочного баланса), с интоксикацией центральной нервной системы.
Признаки развития гипергликемической комы
Гипергликемическая кома отличается постепенным развитием в течение нескольких часов или дней. Предвестниками её формирования, так называемого продромального периода, являются головная боль, слабость, апатия, сонливость, сильная жажда.
Часто больного беспокоит тошнота, сопровождающаяся рвотой. Через несколько часов или дней изо рта появляется запах ацетона, одышка, сопровождающаяся очень глубоким, частым и шумным дыханием. После этого наступает нарушение сознания вплоть до его полной потери и развитие собственно комы.
Причины развития гипергликемической комы
К причинам развития гипергликемической комы относят несвоевременно выявленный сахарный диабет, неправильное его лечение, недостаточное введение инсулина, ниже установленной врачом дозы, нарушение диеты при сахарном диабете, инфекции различного характера, психические травмы, хирургические операции, стрессы. Это осложнение практически не встречается при сахарном диабете второго типа.
Симптомы развития гипергликемической комы
Развитие гипергликемической комы сопровождается полным или частичным нарушением сознания, резкой гиперемией (покраснением) лица, сухостью кожи и слизистых оболочек, резким запахом ацетона изо рта, снижением тургора (напряжение кожно-жировой складки) кожи и мышечного тонуса.
Язык у больного сухой и обложен темным коричневым налетом. Рефлексы часто замедлены, глазные яблоки запавшие, мягкие. Дыхание Куссмауля – глубокое, шумное, не учащённое. Возникают нарушения со стороны сердечно-сосудистой системы, нарушения функции почек – вначале полиурия (увеличение количества выделяемой мочи за сутки), затем олигурия (снижение количества выделяемой мочи) и анурия или полное отсутствие выделяемой мочи.
Артериальное давление снижено, пульс частый, нитевидный, температура тела ниже нормы. В моче определяются кетоновые тела, в крови – гипергликемия. Если в этот период больной не получит экстренную квалифицированную помощь, он может погибнуть.
Последствия развития гипергликемической комы
С первых минут развития диабетической комы существует опасность того, что больной может захлебнуться собственными рвотными массами или задохнуться из-за западения языка.
На последнем этапе ярко выражены нарушения функций всех жизненно важных органов и систем организма, что может привести к смерти больного. Наблюдается сбой всех видов обмена. Со стороны центральной нервной системы происходит нарушение работы головного мозга, выражающееся в потере сознания вплоть до полного его угнетения, чаще всего встречается у пожилых людей и грозит возможностью возникновения параличей, парезов, снижением умственных способностей. Снижаются или исчезают полностью рефлексы. Страдает и мочевыделительная система, количество выделяемой мочи снижается вплоть до полного отсутствия. При преимущественном поражении сердечно-сосудистой системы падает артериальное давление, что может привести к инфаркту миокарда, развитию тромбоза сосудов и в дальнейшем к трофическим язвам и гангрене.
Неотложная первая помощь
В основном, больные сахарным диабетом информированы о возможности развития гипергликемической или диабетической комы. Поэтому, если позволяет состояние больного,рекомендуется выяснить у него самого и оказать ему посильную помощь: если имеется инсулин, помочь больному ввести его.
Если больной без сознания, то до приезда бригады скорой помощи рекомендуется обеспечить свободную проходимость дыхательных путей, следить за пульсом. Необходимо освободить ротовую полость от съемных протезов, если они имеются, повернуть больного на бок, чтобы не дать ему захлебнуться рвотными массами в случае рвоты и избежать западания языка.
При первых признаках развития комы необходимо немедленно обратиться в лечебное учреждение для купирования криза и его дальнейшего лечения, это состояние требует неотложной экстренной квалифицированной помощи. Но во всех случаях следует немедленно обратиться за профессиональной врачебной помощью.
Эксперт-редактор: Мочалов Павел Александрович | д. м. н. врач-терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность — «Лечебное дело» в 1991 году, в 1993 году «Профессиональные болезни», в 1996 году «Терапия».
Другие врачи
Источник
Гипертонический криз — значительное, внезапное повышение АД с нервно-сосудистыми и гуморальными нарушениями. Возникновению гипертонических кризов способствует острое нервно-психическое перенапряжение, чрезмерное употребление алкоголя, резкие изменения погоды, отмена гипотензивных препаратов и др.
Симптомы
Гипертонический криз проявляется головной болью, головокружением, иногда появлением «тумана» перед глазами, тошнотой и рвотой. Характерной особенностью гипертонического криза является и чувство тяжести за грудиной. Гипертонический криз может возникать внезапно на фоне хорошего самочувствия.
При большой вариабельности клинических проявлений гипертонического криза для адекватного оказания неотложной помощи в зависимости от особенностей центральной гемодинамики выделяют гиперкинетический и гипокинетический кризы. При гиперкинетическом кризе повышение АД обусловлено в основном за счет избыточной работы сердца (повышен сердечный индекс). При гипокинетическом кризе основным механизмом повышения АД является повышенное периферическое сопротивление.
При оказании экстренной помощи врач не имеет возможности в период гипертонического криза определить тип центральной гемодинамики и поэтому классификация кризов основана на клинических проявлениях.
Выделяют гипертонический криз I и II типов и осложненный. Гипертонический криз I типа (гиперкинетический) развивается быстро, появляются резкая головная боль, головокружение, тошнота, мелькание перед глазами, может возникать рвота. Больные возбуждены, ощущают чувство жара, дрожь во всем теле. На коже шеи, лица, а иногда и груди появляются красные пятна. Кожа на ощупь влажная. Могут возникать усиленное сердцебиение и ощущение тяжести за грудиной. Отмечается тахикардия. АД повышено, преимущественно систолическое (до 200 мм рт. ст. и выше). Пульсовое давление увеличивается.
На ЭКГ на высоте криза может быть снижен сегмент ST и нарушена фаза реполяризации (уплощение зубца Т), моче иногда отмечаются преходящая незначительная протеинурия, единичные эритроциты. Нередко криз заканчивается обильным мочеиспусканием. Криз I типа развивается чаще у больных гипертонической болезнью I и II А стадии, продолжается несколько часов.
Гипертонический криз II типа (гипокинетический) чаще развивается у больных (гипертонической болезнью IIБ — III стадии при недостаточно эффективном лечении или нарушении режима жизни. Симптомы криза развиваются более медленно, но весьма интенсивно. В течение (нескольких часов нарастает головная боль (резчайшая). Появляются тошнота, рвота, вялость, ухудшаются зрение и слух. Пульс напряжен, но не учащен; АД резко повышено, преимущественно диастолическое (до 140-160 мм рт. ст.). На ЭКГ — умеренное уширение комплекса QRS, снижение сегмента ST, двухфазный или отрицательный зубец Т в левых грудных отведениях. В моче, особенно в конце криза, значительное количество белка, цилиндров и эритроцитов.
Осложненный гипертонический криз может протекать по церебральному, коронарному или астматическому варианту. В отличие от неосложненного гипертонического криза при осложненных вариантах криза на фоне высокого АД могут развиваться острая коронарная недостаточность (коронарный вариант), острая левожелудочковая недостаточность, (сердечная астма, отек легких), острое нарушение мозгового кровообращения (гипертоническая энцефалопатия, преходящее нарушение мозгового кровообращения, геморрагический или ишемический инсульт).
^
При неосложненном гипертоническом кризе I типа внутривенно вводят дибазол (6- 10 мл 0,5 % раствора или 3-5 мл 1 % раствора). Противопоказаний для применения препарата практически нет. Однако у значительной части больных гипотензивный эффект сохраняется недолго — через 2-3 ч АД вновь повышается, поэтому показано одновременное введение мочегонных препаратов (лазикс, фуросемид). Хороший эффект дает применение бета-блокаторов, особенно, когда криз сопровождается тахикардией или экстрасистолией. Для купирования криза обзидан (индерал, пропранолол) вводят внутривенно струйно в дозе 5 мг в 10-15 мл изотонического раствора хлорида натрия. Максимальное действие наступает через 30 мин и сохраняется в течение нескольких часов. В большей степени снижается систолическое давление (бета-блокаторы не применяют при бронхиальной астме, выраженных сердечной недостаточности и брадикардии, при полной поперечной блокаде сердца). При выраженном эмоциональном возбуждении, тахикардии хороший эффект может дать внутривенное (медленное) или внутримышечное введение рауседила в дозе 0,5-1 мг. Гипотензивный эффект при внутривенном введении рауседила наступает через 5- 10 мин.
Хороший лечебный эффект при II типе гипертонического криза дает клофелин (гемитон, катапрессан). При внутривенном медленном введении 0,05-0,15 мг клофелина в 5-20 % растворе глюкозы наступает выраженный гипотензивный эффект. После введения клофелина больной должен соблюдать постельный режим в течение 1-2 ч. В условиях стационара, особенно у больных пожилого возраста, желательно капельное внутривенное введение клофелина в течение 20-30 мин.
Быстрый гипотензивный эффект дает внутривенное струйное введение 20 мл гиперстата (диазоксида). Снижение АД наступает в течение первых 5 мин и удерживается несколько часов. С большой осторожностью следует применять диазоксид у больных с нарушением мозгового и коронарного кровообращения. После введения гиперстата (диазоксида) возможно коллаптоидное состояние, которое купируется внутривенным введением 0,5 мл 1 % раствора мезатона.
Эффективно снижает АД при гипертонических кризах прием под язык 0,01 г коринфара (нифедипина).
Наиболее трудной задачей является оказание экстренной помощи больным с осложненным кризом II типа при наличии минимальных признаков нарушения мозгового или коронарного кровообращения. Для купирования такого типа криза при умеренном повышении АД можно использовать нейролептические средства. При медленном внутривенном введении 1-3 мл 0,25 % раствора (2,5-7,5 мг) дроперидола в 20 мл 5-20 % раствора глюкозы быстро улучшается самочувствие и снижается АД. Благоприятное действие начинает проявляться уже через 2-4 мин и становится более выраженным к 10-15-й минуте.
Однако эффект бывает непродолжительный — до 1 ч. Для усиления гипотензивного действия дроперидола целесообразно назначать диуретики внутрь в сочетании с гипотензивными препаратами.
При гипертоническом кризе со значительным повышением АД и признаками острой левожелудочковой недостаточности целесообразно внутривенное введение ганглиоблокаторов и мочегонных средств. Быстрый эффект наступает при внутривенном капельном введении 1 — 2 мл 5 % раствора пентамина в 100 — 150 мл 5-20 % раствора глюкозы или изотонического раствора хлорида натрия со скоростью 15-30 капель в минуту. Гипотензивный эффект наступает через 10-15 мин и продолжается в течение часа. Следует стремиться сразу снизить систолическое АД в первые 10-20 мин на 25-30 % по сравнению с исходным уровнем. В дальнейшем АД следует измерять каждые 5-10 мин в течение часа при пребывании больного в горизонтальном положении. При невозможности капельного введения пентамин можно вводить внутривенно медленно (в течение 7-10 мин) -0,5-1 мл 5 % раствора в 20 мл 5-20 % раствора глюкозы с непрерывным контролем за АД. При струйном введении пентамина, особенно у пожилых людей, может развиться коллап-тоидное состояние. В случае его возникновения необходимо внутривенно ввести 0,5 мл 1 % раствора мезатона. При общем возбуждении можно сочетать введение ганглиоблокаторов с дропери-долом, который устраняет возбуждение и усиливает гипотензивное действие ганглиоблокаторов.
Гипертонический криз, осложненный острой коронарной недостаточностью, купируют, одновременно применяя обезболивающие средства и нитраты., В зависимости от интенсивности боли внутривенно вводят различные средства: анальгетики (2-4 мл 50 % раствора анальгина), наркотические препараты (промедол, омнопон по 1-2 мл или морфин по 1 мл с 0,3-0,5 мл 0,1 % раствора атропина, разведенные в 20 мл изотонического раствора хлорида натрия). Методом выбора для купирования гипертонического криза подобного типа является нейролептанальгезия (вводят в вену 1-2 мл 0,005 % раствора фентанила и 1-2 мл 0,25 % раствора дроперидола в 20 мл 5-40 % раствора глюкозы). Эффект наступает через 2-3 мин после введения. Одновременно используют нитраты в виде мазевых аппликации сустака, нитронга, нитросорбида.
Госпитализация. Больных с не купирующимся или осложненным гипертоническим кризом, а также больных неосложненным, но впервые возникишим гипертоническим кризом, после оказания им экстренной врачебной помощи следует госпитализировать в кардиологическое или терапевтическое отделение.
Источник