Когда госпитализируют при гипертонии
Гипертония — опасное заболевание сосудистой системы. В основном недуг развивается медленно, но при наступлении гипертонического криза нередко нужна срочная госпитализация. Бригада скорой помощи поможет доставить больного в клинику, а в экстренных случаях быстро снизит давление в артериях, устранит сопутствующие патологии симптомы, нормализует состояние. Игнорирование признаков высокого АД может быть опасно, а несвоевременная госпитализация приводит к тяжелым последствиям — инвалидности, а иногда и смерти.

Причины и симптомы высокого давления
Развитие гипертонии могут спровоцировать:
- стрессы и нервные перенапряжения;
- генетическая предрасположенность;
- ожирение;
- употребление большого количества соли;
- малоподвижный образ жизни.
В зоне риска возникновения гипертонии люди, которые курят и употребляют спиртные напитки. Повышенные показатели АД могут наблюдаться у пациента с заболеванием почек либо после черепно-мозговой травмы. Главная опасность гипертонии — больной нередко не чувствует симптомов. Часто при высоком давлении человек ощущает тревожность, тошноту, головную боль. Чтобы избежать осложнений, давление надо постоянно контролировать. Для этого его надо проверять 3—4 раза в день. У людей с гипертонией кровь густая и вязкая, есть предрасположенность к образованию тромбов. При здоровых сосудах тромб может транспортироваться, не вызывая нарушений. Но если он попадет в узкий сосудистый просвет, то остановит ток крови, в результате чего происходит нарушение кровоснабжения и отмирание тканей.
Если гипертония давно беспокоит человека, то признаками недуга может быть слабое кровообращение, отеки, одышка при физических нагрузках.
Вернуться к оглавлению
Когда нужна госпитализация?
Людей с гипертонией госпитализируют в таких ситуациях:
 Если есть подозрение на стенокардию, то для ее выявления необходимо лечь в больницу и пройти обследование.
Если есть подозрение на стенокардию, то для ее выявления необходимо лечь в больницу и пройти обследование.
- Осложненный гипертонический криз. Состояние, угрожающее жизни больного, которое может вызвать инсульт или инфаркт миокарда. В основном требует срочной госпитализации.
- Нестабильное артериальное давление. Нужно полное обследование в стационаре с постоянным врачебным контролем.
- Подозрение на наличие болезней сердечно-сосудистой системы. Необходима общая диагностика, чтобы дифференцировать другие патологии. Например, стенокардию, которая имеет симптомы, похожие на гипертонию.
Вернуться к оглавлению
Оказание помощи до госпитализации
При развитии гипертонического криза немедленно нужно вызвать скорую помощь и оказать первую помощь больному. До приезда врачей и возможной госпитализации следует попробовать нормализовать у него показания АД до нормы, минимум до 140/90 мм рт. ст. Для этого необходимо:
- Уложить больного на ровную поверхность и поднять верхнюю часть тела, чтобы кровь отлила от мозга. Для этого рекомендуется под голову подложить подушку.
- Тело должно быть расслабленным, если одежда сковывает движения — ее надо снять. Обязательно надо обеспечить поток свежего воздуха.
- Ноги должны быть в тепле, а вот на голову надо приложить холодный компресс.
- Следует устранить стрессовые реакции — резкий свет, шум. Обеспечить гипертонику тишину и спокойствие.
Состояние пациента надо обязательно контролировать и наблюдать за ним. Каждые 15 минут давление измеряется тонометром, нельзя забывать про дыхание, следует контролировать сердечный ритм. Если гипертоник ощущает тяжесть или боль в груди, ему нужно дать «Нитроглицерин» и «Аспирин», успокоительное средство — «Валериану» или «Корвалол». Все эти действия помогут нормализовать состояние больного до приезда скорой помощи. Своевременная медицинская помощь и госпитализация предотвратят такие осложнения, как инфаркт или инсульт.
Источник

Госпитализации в стационар подлежат пациенты с осложненным гипертоническим кризом. Он может проявляться энцефалопатией, сердечной недостаточностью, инфарктом. Для лечения внутривенно вводят гипотензивные средства под непрерывным контролем давления и ЭКГ.
Показания к госпитализации при гипертонии
Основное состояние при гипертонической болезни и симптоматической гипертензии, требующее стационарного лечения – это кризовое повышение артериального давления. При отсутствии осложнений экстренная госпитализация не требуется, нормализация состояния происходит обычно на протяжении нескольких часов после оказания скорой медицинской помощи. Основное отличие такого криза – отсутствие поражения головного мозга, миокарда, сетчатки глаза, почек.
Осложненный гипертонический криз характеризуется наступлением:
- энцефалопатии;
- сердечной астмы;
- отека легких;
- острого коронарного синдрома в виде инфаркта миокарда или нестабильной стенокардии;
- расслоение аневризмы аорты;
- эклампсии при беременности;
- внутричерепного кровоизлияния.
К критериям диагностики осложненного криза относятся:
- резкое, внезапное ухудшение самочувствия;
- повышение давления выше обычных значений, диастолический показатель превышает 120 мм рт. ст.;
- симптомы энцефалопатии – сильная головная боль распространенного характера, тошнота, позывы на рвоту, шум в ушах, головокружение, падение зрения, судорожные подергивания мышц, сонливость, обморочное состояние;
- признаки очагового нарушения мозгового кровообращения – онемение конечностей и лица, снижение силы и объема движений в них, двоение в глазах, нарушение речи;
- вегетативные расстройства – сухость во рту, дрожание рук или тела, озноб, потливость, частое и усиленное сердцебиение;
- боль в сердце по типу приступа стенокардии;
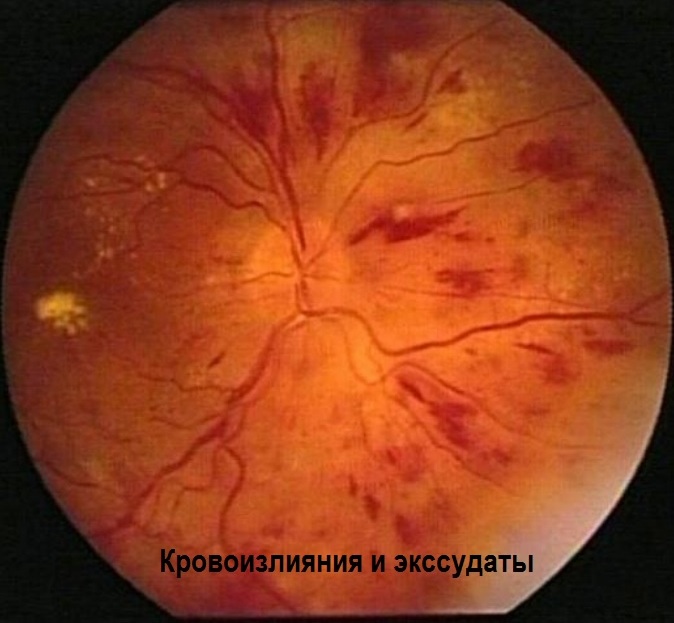
- изменения глазного дна.
Первая помощь препаратами при гипертоническом кризе
Пациентов госпитализируют в реанимационное отделение или палату интенсивной терапии. Главное условие – это возможность постоянного контроля давления, ЭКГ, дыхания. Целью лечения является снижение давления на 20% на протяжении 1 — 1,5 часов. Более быстрый темп угрожает нарушением кровообращения головного мозга, сердца и почек. К «рабочим» цифрам, к которым адаптирован больной, приближаются в первые 24 — 48 часов.
Препараты используют внутривенно, наиболее распространенными являются Нитроглицерин, Нанипрус, Бревиблок, Энап, Эбрантил. При выборе дозировок учитывают возраст (для пожилых нужны более низкие дозы), работу почек и печени.
Нанипрус
Обладает свойством расширять артерии и вены, снижая нагрузку на сердце. Эффективен, быстро начинает действовать, и половина его выводится в первые 5 минут. При этом имеет ряд негативных последствий:
- рано развивается привыкание;
- необходима защита от разрушения светом;
- образует большое количество свободных радикалов;
- может привести к отравлению цианидами.
Последнее побочное действие очень опасно, так как возможна остановка сердца, коматозное состояние, энцефалопатия, очаговое разрушение головного мозга. Применяется при отсутствии других препаратов или эффекта от них, чаще используют при отеке легких или расслоении аневризмы аорты. Противопоказан при ишемии миокарда, особенно в остром периоде инфаркта.
Нитроглицерин
Также, как и Нанипрус, снижает нагрузку на сердце, но его сосудорасширяющий эффект в основном направлен на венозное депонирование крови. При всех осложнениях, кроме отека легких, это ведет к падению сердечного выброса, снижению питания мозга и почек. При обезвоживании или кровотечении быстро вызывает тахикардию и гипотонию.
Применяется при остром коронарном синдроме (инфаркт, предынфарктное состояние) и отеке легких. Действие начинается в первые 5 минут после введения в вену, продолжается не более 10 минут после окончания инфузии. К недостаткам относится развитие устойчивости и головной боли.
Эбрантил
Снижает периферическое сопротивление артерий, не вызывая при этом ускорения пульса. К преимуществам относится:
- отсутствие негативного влияния на кровообращение в головном мозге, почках, миокарде;
- не меняет внутричерепное давление;
- защищает клетки головного мозга, предупреждает ишемию и распространение кровоизлияния;
- показан при отеке легких;
- может использоваться при эклампсии у беременных;
- хорошо переносится.
С осторожностью применяется при нарушении работы печени или почек, для лечения лиц пожилого возраста, противопоказан при стенозе аорты.
Бревиблок
Относится к бета-блокаторам с ультракоротким действием. Снижает частоту и силу сокращений, но не снижает сосудистый спазм, что иногда требует одновременного применения вазодилататоров. Гипотензивный эффект наступает «на острие иглы», продолжается не более 20 минут.
Результат лечения не меняется при почечно-печеночной недостаточности, уменьшается при анемии. Показан при сопутствующей стенокардии и инфаркте, тахикардии, стрессе только при отсутствии сердечной недостаточности.
Противопоказан при наличии:
- блокады проведения импульсов,
- брадикардии,
- декомпенсации кровообращения,
- интоксикации кокаином,
- феохромоцитомы.
Лакардия
При внутривенном введении этого препарата максимально проявляется бета-блокирующее действие и меньшее влияние на альфа-адренорецепторы. Практически не изменяется ритм сокращений, величина сердечного выброса, кровообращение головного мозга и почек.
Поэтому Лакардия может быть введена при всех формах осложненного криза. А так как отсутствует прохождение через плацентарный барьер, то и при беременности. Противопоказан медикамент при бронхиальной астме и блокаде проводимости. Начало действия проявляется на 5 минуте, максимума достигает к 15-й, а заканчивается к концу второго часа.
Лакардия может быть введена при всех формах осложненного криза
Энап
Тормозит образование активной формы ангиотензина 2, обладающего сильным сосудосуживающим эффектом. После введения снижается артериальный спазм без изменения частоты пульса, сердечного выброса и давления в легочной артерии. К отрицательным характеристикам препарата относится позднее начало гипотензивного эффекта – от 15 минут до получаса, достижение пика к 4 часу и продолжительность не менее 12 — 16 часов, иногда до суток.
Такие фармакодинамические особенности не дают быстро добиться результата, а также повышают риск чрезмерного падения давления. Чаще всего Энап рекомендуется при тяжелой недостаточности кровообращения, признаках транзиторной ишемии головного мозга, подозрении на ишемический или геморрагический инсульт. Препарат может быть назначен и для лечения неосложненного гипертонического криза. Противопоказан при остром нарушении коронарного кровотока, сужении просвета сонных артерий с двух сторон, беременности.
Стационарное лечение гипертонического криза у беременных
Снижение давления при угрозе развития эклампсии необходимо для матери и плода. Гипотензивная терапия предотвращает энцефалопатию и кровоизлияние в головной мозг, отслоение плаценты, сердечную недостаточность. Рекомендуемый уровень составляет не менее 140 — 150 для систолического и 90 — 100 мм рт. ст. для диастолического показателя. Меньшие значения ухудшают мозговое и плацентарное кровообращение.
Небольшой диапазон оптимального уровня давления для беременных женщин и нестабильность его значений создают требования к постоянному контролю ЭКГ и гемодинамики. Препарат, который мог бы идеально соответствовать критериям эффективности и безопасности, пока не найден. Для гипотензивной терапии могут быть использованы:
- Лакардия внутривенно;
- Нифедипин, Коринфар 5 — 10 мг под язык;
- Эбрантил в капельнице;
- Магния сульфат внутримышечно или внутривенно медленно.
Ингибиторы АПФ (Энап) и Нанипрус при беременности противопоказаны.
Стандарты лечения ИБС и гипертонии в стационаре
Эти два заболевания протекают одновременно так часто, что иногда трудно установить, какое из них является первичным, а какое состояние – его осложнением. Стандарты лечения и подход к контролю гипертензии определяются:
- уровнем давления крови;
- наличием недостаточности кровообращения;
- сопутствующим поражением головного мозга, глаз, почек.
Гипотензивная терапия начинается при увеличении показателей до 160/100 мм рт. ст. Вначале добиваются их снижения на 20% на протяжении часа. Если планируется проведение тромболизиса, то обязательным является стабилизация давления, так как при повышении до 180 единиц и выше резко возрастает опасность кровотечения.
При сочетании ишемической и гипертонической болезни сердца используют в первую очередь Нитроглицерин и бета-блокаторы. Нитраты снижают нагрузку на сердце, потребление кислорода миокардом, расширяют коронарные артерии, что обеспечивает улучшение кровообращения в сердце, снижение болевого синдрома, а значит, и выброса адреналина, дофамина.
До применения Нитроглицерина или аналогичных средств нужно уточнить, не предшествовало ли кризу употребление Виагры и подобных медикаментов для лечения эректильной дисфункции. В таких случаях на протяжении суток (для Сиалиса 48 часов) нельзя применять нитраты. Для нормализации давления и коронарного кровотока могут быть использованы:
- Лакардия – снижает смертность при инфаркте, предупреждает нарушения ритма и повторные приступы, показана при незначительном подъеме сегмента SТ, тяжелой гипертензии, тахикардии. Не применяется при блокадах, отеке легких.
- Ингибиторы АПФ назначают всем пациентам с инфарктом при отсутствии противопоказаний, при этом предпочтение отдается таблеткам. Хороший эффект получен при применении Пренеса, Перинева. Внутривенное введение Энапа запрещено.
- Эбрантил может быть альтернативой нитратам и бета-блокаторам. Его применяют в первые дни лечения.
Критерии эффективности лечения
Для артериальной гипертензии успешной является терапия, если удалось стабилизировать давление крови в диапазоне 110-140/ 70-90 мм рт. ст. Для пациентов с сахарным диабетом или почечной недостаточностью нужно верхним уровнем считать 130/80 мм рт. ст. При злокачественном течении гипертонической болезни критериями эффективного лечения являются:
- уменьшение показателей давления не менее чем на 25%;
- отсутствие признаков энцефалопатии;
- улучшение состояния сетчатой оболочки глаза;
- положительная динамика функции почек.
Рекомендуем прочитать статью об анализах при гипертонии. Из нее вы узнаете о том, какие нужно сдать анализы при гипертонии, что назначают в стационаре и лабораторных маркерах болезни сердца.
А здесь подробнее о сосудорасширяющих препаратах при гипертонии.
Стационарное лечение гипертонической болезни проводится при возникновении гипертонического криза с одновременным поражением органов-мишеней. Такие пациенты госпитализируются по срочным показаниям в палаты интенсивной терапии или реанимацию.
Для снижения давления применяют сосудорасширяющие средства, нитраты, бета и альфа блокаторы, ингибиторы АПФ. Их вводят в вену до уменьшения показателей на 20% за первый час. При сочетании ишемии миокарда и гипертонии предпочтительнее нитраты, Эбрантил и Лакардия.
Полезное видео
Смотрите на видео о лечении гипертонии:
Источник
Тактика медикаментозной терапии при артериальной гипертензии.
У всех больных необходимо добиваться постепенного снижения Артериального давления ( АД ) до целевых цифр. Количество препаратов зависит от исходного уровня Артериального давления ( АД ) и сопутствующих заболеваний. Например, при Артериальной гипертензии ( АГ ) 1 степени и отсутствии осложнений достижение целевого уровня Артериального давления ( АД ) возможно примерно у 50% больных при использовании монотерапии. При Артериальной гипертензии ( АГ ) 2 и 3 степени и наличии осложнений (например, сахарный диабет, диабетическая нефропатия) в большинстве случаев может потребоваться комбинация из 2-х или 3-х препаратов. В настоящее время можно придерживаться 2-х стратегий стартовой терапии Артериальной гипертензии ( АГ ) — монотерапии и низкодозовой комбинированной терапии.(рис.4) Монотерапия базируется на поиске оптимального для больного препарата и переходе на комбинированную терапию только в случае отсутствия эффекта последнего. Низкодозовая комбинированная терапия уже на старте лечения направлена на подбор эффективной комбинации препаратов с различным механизмом действия.
Каждый из этих подходов имеет свои преимущества и недостатки. Преимущество низкодозовой монотерапии состоит в том, что в случае удачного подбора препарата, больной не будет принимать лишний препарат. Однако стратегия монотерапии требует от врача кропотливого поиска оптимального для больного антигипертензивного препарата с частой сменой препаратов и их дозировки, что лишает уверенности в успехе как врача, так и больного и, в конечном итоге, ведет к низкой приверженности к лечению. Это особенно актуально для больных с мягкой и умеренной Артериальной гипертензии ( АГ ), большинство из которых не испытывают дискомфорта от повышения Артериального давления ( АД ) и не мотивированы на лечение.
Недостатком комбинированной терапии является то, что иногда больные получают лишний препарат. Однако использование препаратов с различным механизмом действия позволяет с одной стороны, в большинстве случаев добиться с целевого снижения Артериального давления ( АД ), а с другой — минимизировать количество побочных эффектов. Пациентам с уровнем Артериального давления ( АД ) выше 160/100 мм рт.ст. при наличии СД, протеинурии, почечной недостаточности полнодозовая комбинированная терапия может быть назначена на старте лечения.
Применение фиксированных комбинаций антигипертензивных препаратов в одной таблетке повышает приверженность больных к терапии.
Для длительной антигипертензивной терапии необходимо использовать препараты длительного действия, обеспечивающие 24-часовой контроль Артериального давления ( АД ) при однократном приеме. Преимущество таких препаратов состоит в обеспечении большей приверженности больных лечению, меньшей вариабельности Артериального давления ( АД ) и, как следствие, более стабильного контроля Артериального давления ( АД ). В перспективе такой подход к терапии Артериальной гипертензии ( АГ ) должен более эффективно снижать риск развития сердечно-сосудистых осложнений и предупреждать развитие поражения органов-мишеней.
Динамическое наблюдение при артериальной гипертензии.
При назначении антигипертензивного средства следует рекомендовать пациенту очередной визит к врачу в течение следующих 4-х недель для оценки переносимости и эффективности терапии, а также контроля выполнения полученных рекомендаций.
При достижении целевого уровня Артериального давления ( АД ) на фоне проводимой терапии последующие визиты должны планироваться с интервалом 3 месяца у больных с высоким и очень высоким риском, и 6 месяцев у больных со средним и низким риском.
При стойкой нормализации Артериального давления ( АД ) в течение 1 года и соблюдения мер по изменению образа жизни у пациентов в группах низкого и среднего риска возможно постепенное уменьшение количества и доз используемых антигипертензивных препаратов. При снижении дозы и уменьшении числа используемых препаратов следует увеличить частоту визитов к врачу для того, что бы удостовериться в отсутствии повышения Артериального давления ( АД ).
Рефрактерная артериальная гипертензия ( АГ ).
Рефрактерной или резистентной к лечению считается Артериальная гипертензия ( АГ ), при которой предпринятые меры лечения, включающие изменение образа жизни и рациональную комбинированную антигипертензивную терапию с использованием адекватных доз не менее трех препаратов, включая диуретики, не приводит к достаточному снижению Артериального давления ( АД ) и достижению его целевого уровня (Рекомендации ВНОК, 2004)).
Основные причины рефрактерной Артериальной гипертензии ( АГ ):
не выявленные вторичные формы Артериальной гипертензии ( АГ );
низкая приверженность лечению;
продолжающийся прием лекарственных средств, повышающих Артериальное давление ( АД );
несоблюдение рекомендаций по изменению образа жизни (прибавление веса, злоупотребление алкоголем);
перегрузка объемом, обусловленная следующими причинами:
неадекватная терапия диуретиками;
прогрессирование почечной недостаточности;
избыточное потребление поваренной соли
Причины псевдорезистентности:
изолированная офисная Артериальной гипертензии ( АГ ) ( гипертензия белого халата );
использование при измерении Артериального давления ( АД ) манжеты, не соответствующего размера.
Необходимо проводить тщательный анализ всех возможных причин рефрактерной Артериальной гипертензии ( АГ ) для последующей коррекции лечения.
Показания к госпитализации при артериальной гипертензии.
1. Неясность диагноза и необходимость проведения специальных (чаще инвазивных) исследований для уточнения формы Артериальной гипертензии ( АГ ).
2. Трудность в подборе медикаментозной терапии в амбулаторных условиях.
3. Резистентная Артериальная гипертензия ( АГ ).
4. Злокачественная Артериальная гипертензия ( АГ ).
Показания при гипертонии
Артериальная гипертония: лечение, показания
При стойком повышении диастолического АД (более 90 мм рт. ст.), а после 65 лет #8212; и при изолированной систолической гипертонии (более 160 мм рт. ст.) нужно попытаться установить причину болезни и начать лечение. Надо иметь в виду, что при одном и том же уровне АД риск осложнений у мужчин выше, чем у женщин, а у молодых выше, чем у пожилых. Надо также учитывать, что лечение само по себе сопряжено с риском побочного действия гипотензивных средств. поэтому многие считают, что этот риск неоправдан, например, у женщин старше 70 лет с бессимптомным повышением диастолического АД до 90 мм рт. ст. тогда как 30-летнему мужчине с диастолическим АД более 110 мм рт. ст. гипотензивная терапия, несомненно, показана. К счастью, выбор гипотензивных средств очень широк, поэтому обычно удается подобрать такую схему лечения, чтобы побочные эффекты были минимальны.
Клинические испытания, в которых исследуется необходимость лечить систолическую гипертонию в возрасте до 65 лет, еще не завершены. Больных с лабильной или систолической гипертонией, не получающих гипотензивной терапии, надо обследовать каждые 6 мес: артериальная гипертония у них часто становится постоянной и прогрессирующей.
При подтвержденной ИБС или наличии факторов риска атеросклероза гипотензивная терапия. вероятно, показана и при незначительно повышенном АД: например, больным со стенокардией или сахарным диабетом ее нередко назначают при диастолическом АД 85-90 мм рт. ст.
Принципиальная возможность хирургического лечения при симптоматической гипертонии #8212; еще не показание к операции. Тактика тут зависит от возраста, общего состояния, эффекта гипотензивной терапии и прогноза в отсутствие лечения. При реноваскулярной гипертонии учитывают выполнимость баллонной ангиопластики, преимущества оперативного устранения стеноза перед нефрэктомией, степень нарушения функции почек. Возраст и общее состояние особенно существенны при атеросклеротической реноваскулярной гипертонии. неясно, продлевает ли устранение стеноза жизнь пожилых больных с распространенным атеросклерозом.
Прогноз в отсутствие лечения особенно важен для молодых больных с фибромышечной дисплазией почечных артерий. Если (по данным ангиографии) поражены интима или адвентиция, стеноз обычно прогрессирует и нужна операция или баллонная ангиопластика; поражение медии, напротив, обычно не прогрессирует, и, если помогает гипотензивная терапия. вмешательство не показано.
При первичном гиперальдостеронизме. если опухоль не обнаружена ни при КТ живота, ни при флебографии надпочечников, решение об операции надо принимать с большой осторожностью, так как возможна диффузная мелкоузелковая гиперплазия коры надпочечников. В этом случае для устранения гиперальдостеронизма нужна двусторонняя адреналэктомия, но даже после нее артериальная гипертония часто сохраняется. Если же прием спиронолактона устраняет гипокалиемию. а АД удается снизить с помощью гипотензивных средств. от операции тем более следует воздержаться.
Когда при гипертонической болезни необходима госпитализация?
 Во-первых, госпитализация необходима, когда имеется осложненный гипертонический криз. то есть состояние, которое само по себе угрожает жизни пациента, например инсульт, инфаркт миокарда.
Во-первых, госпитализация необходима, когда имеется осложненный гипертонический криз. то есть состояние, которое само по себе угрожает жизни пациента, например инсульт, инфаркт миокарда.
Во-вторых, когда имеются скачки артериального давления и необходимо комплексное обследование с ежедневным контролем со стороны врача. Хотя такое показание к госпитализации отсутствует как в отечественных, так и в зарубежных рекомендациях.
В-третьих, стационарное лечение необходимо тогда, когда существует подозрение на наличие еще одного заболевания сердечнососудистой системы, обычно это стенокардия, которая в определенных случаях имеет сходную симптоматику с гипертонической болезнью.
Хотелось бы отметить, что если у Вас поднялось давление, даже до необычных цифр, но приехавшая скорая помощь снизила его, все симптомы исчезли и с кардиограммой все в порядке, то показаний к госпитализации нет. Существуют, конечно, редкие исключения. На практике же кардиологические отделения ломятся от практически здоровых пациентов, которых госпитализируют с тем, чем они должны лечиться амбулаторно. А получается это оттого, что скорая помощь боится не транспортировать, когда пациент настаивает, а стационар боится отказать скорой помощи.
Показания при гипертонии
Опубликовано в рубрике Без рубрики | 24 Май , 13:10
Больным назначали таблетки нифедипина, которые действуют быстро, но не долго, поскольку пролонгированные формы этого препарата тогда еще не изобрели. Дозировка: при гипертонии и стенокардии обычной начальной дозой является 5 мг амлодипина 1 раз в сутки. Принимать этот препарат следует только по назначению врача. Высокое диастолическое давление является сильным фактором возникновения инфаркта и инсульта у молодых людей. Эта система оказывает влияние на все аспекты контроля артериального давления, в том числе сокращение кровеносных сосудов, натрия и водного баланса и развития клеток в сердце.
Амлодипин не проявляет токсичности в исследованиях на беременных животных за исключением задержки родов и увеличения продолжительности схваток у крыс в дозе, в 50 раз превышающей максимальную рекомендуемую дозу для человека. Состав: 1 таблетка содержит 5 или 10 мг амлодипина.
Врач должен объяснить пациенту процедуру самостоятельного измерения АД и осуществлять регулярный контроль. Нижнее число диастолическое давление крови представляет давление в артериях, когда сердце расслабляется после сокращения (в период диастолы желудочков сердца). Сбор анамнеза Следует выяснить длительность и степень повышения АД в прошлом.
Это состояние называется гипертрофия, которая является основным фактором при сердечной недостаточности. Нифедипин стал еще более востребованным лекарством, после того как в 2000-х годах появились таблетки этого препарата, которые действуют 24 часа. Много различных заболеваний, связанных с вторичной гипертензией.
Принципы действия гипотензивных средств
Лечение гипертонии
Этапы лечения гипертонии
Регулирование давления крови
Перед измерением давления
Показания измерения давления
Как правильно измерить давление
Медикаментозное лечение гипертонии
Лечение повышенного давления
Контроль уровня артериального давления
Дыхательный аппарат Самоздрав
Углекислый газ С02 — регулятор давления
Тонометр — измерение уровня гипертонии
Методы лечения гипертонии
Вылечить гипертонию с помощью терапевта
Питание и диета при гипертонии
Правильное питание
Диета при гипертонии
Стадии гипертонической болезни
Если систолическое давление находится между 140 и 159 мм рт. ст. или диастолическое — между 90 и 99 мм рт. ст. это означает, что началась первая стадия гипертонической болезни. Если систолическое и диастолическое давления относятся к разным категориям (одно повышено, другое в норме), то это говорит о том, к какой категории (к больным или здоровым) относится человек. Например, показание ртутного столба 140/80 мм рассматривается как первая стадия болезни, хотя диастолическое давление попадает под норму.
Как уже указывалось, одного показания недостаточно, чтобы поставить диагноз — наличие первой стадии гипертонической болезни; ведь кровяное давление меняется в течение суток в зависимости от того, чем человек занимается: спит, работает, гуляет и т. д. Поэтому чем больше будет снято показаний в течение дня и чем больший срок они будут сниматься (скажем, в течение 10-15 дней), тем обоснованнее будет диагноз.
Все это — о первой стадии болезни.
Ко второй стадии относят кровяное давление с систолическим давлением от 160 до 179 мм рт. ст. и/ или диастолическим от 100 до 109 мм рт. ст. И если раньше первую стадию называли легкой, а вторую — умеренной гипертонической болезнью, то теперь врачи этих терминов не употребляют, так как практика показала, что и то и другое очень серьезно — не только по течению самой болезни, но и по возможным разрушительным для организма последствиям.
И здесь, как и на первой стадии, необходимо многократное снятие показаний, чтобы исключить случайные, и сразу по установлении диагноза приступить к лечению При помощи лекарств. И, конечно, остаются в силе рекомендации по режиму труда и отдыха, правильному питанию, физическим нагрузкам, отказ от вредных привычек.
При третьей стадии гипертонической болезни показания систолического давления от 180 и выше мм рт. ст. И/или диастолического, но и выше. Это уже настолько серьезно, что больной должен быть под систематическим наблюдением врача, а в периоды обострений нуждается в госпитализации. Больные и их близкие знают, как живется с давлением в 220 мм рт. ст.
Здесь следует упомянуть еще одну ситуацию, еще один тип кровяного давления, когда систолическое давление высокое, а диастолическое в пределах нормы. Это так называемая изолированная систолическая гипертоническая болезнь. В типичных случаях она разминается у людей от 65 лет и старше. Эта форма болезни может вызвать стеноз сонной артерии — сужение сонной артерии, в результате чего кровь сильно приливает к голове и мозгу. Стеноз случается из-за образования тромбов в артерии и прилипания их к стенкам, что препятствует нормальному течению крови в сосуде.
Как в третьей стадии болезни, так и в последнем случае необходимо немедленно по установлении диагноза приступать к лечению. И если для людей, чье систолическое давление находится между 140 и 160 мм рт. ст. (при нормальном диастолическом), еще может быть достаточно улучшенного рациона, режима и физической нагрузки, то при показаниях выше 160 мм рт. ст. лечение строго обязательно.
Самая серьезная из всех форм этого заболевания — злокачественная гипертоническая болезнь. Здесь определяющим является высокое диастолическое давление, обычно выше уровня 130 мм рт. ст. В эту категорию попадает примерно 1% от всех больных гипертонической болезнью, причем поражает она, как правило, людей достаточно молодых, которым около 40 лет.
Злокачественная гипертония может иметь летальный исход, если вовремя не начать лечение. Без лечения больной может умереть в течение года. Заболевание сопровождается осложнениями: нарушением центральной нервной системы, ослаблением зрения, вплоть до слепоты, сильными головными болями, сонливостью, припадками, потерей сознания. Все эти симптомы называются гипертензивной энцефалопатией.
Крайний уровень повышенного кровяного давления при злокачественной гипертонической болезни может дать и такие осложнения, как геморрагический удар, разрыв кровеносных сосудов, инфаркт, застойную сердечную недостаточность.
Лекарственные препараты от гипертонии
Лекарства, снижающие давление
Ищем свое лекарство от гипертонии
Описание классов лекарств
Альфа и бета-блокаторы
Мочегонные препараты от давления
Центральные альфа-агонисты
Как не утонуть в лекарствах
Какое лекарство подойдет вам
Побочные явления лекарств
Отрицательное влияние лекарств от гипертонии
Источники: https://meduniver.com/Medical/Therapy/100029.html, https://heal-cardio.ru//01/21/pokazanija-pri-gipertonii/, https://www.gipertonic.ru/stadii_gipertonicheskoi_bolezni.html
Комментариев пока нет!
Источник