Гипертония и естественные роды

Содержание статьи:
Гипертония (повышенное кровяное давление) — заболевание сердечно-сосудистой системы, возникающее в результате сужения кровяных сосудов под влиянием гормонов или нервных импульсов. Болезнь может проявиться задолго до беременности, но часты случаи возникновения гипертонии при родах. Это состояние вызвано постоянными нагрузками, какие испытывает женщина на сносях. Чем чревато повышение давления перед родами, какие последствия оно может иметь для матери и малыша, и как бороться с этим недугом?
Артериальную гипертонию определяют как повышение систолического давления до уровня 140 мм рт.ст. и выше, и/или диастолического артериального давления до 90 мм рт.ст. и выше, в том случае, когда результат подтверждается при контрольных изменениях трижды в день на протяжение месяца.
Классификация расстройств гипертонического направления у беременных
1. Хроническая гипертония — повышенное кровяное давление, которое было диагностировано до зачатия ребенка или средины беременности.
2. Преэклампсия — появляется после 20-й недели вынашивания ребенка и сочетается с протеинурией.
3. Сочетанная преэклампсия — диагностированная протеинурия после половины срока беременности на фоне хронической гипертензии.
4. Гестационная гипертония — болезнь, которая возникает после 20 недели вынашивания плода, без сочетания с протеинурией (наличие белка 0,3 г/л в средней порции мочи, собранной дважды с промежутком в 4 часа и более, или экскреция белка 0,3 г в сутки) до родов.
5. Транзиторная гестационная гипертония — нормализация давления у беременной женщины с гестационной формой в период до 3-х месяцев после рождения ребенка.
6. Гестационная гипертензия в хронической форме- повышение давления, проявившееся после 20 недель вынашивания плода и не исчезающее в период до 12-ти недель после родов.
7. Эклампсия — приступ судороги у пациентки с преэклампсией.
8. Неуточненная гипертония — повышение кровяного давления, установленное после 20-ти недель беременности без возможности получить информацию об уровне давления до этого времени.
Гипертонию, возникшую в период беременности и до родов, распознают и квалифицируют ее тяжесть на основании уровня диастолического давления.
Противопоказания к родам у женщин с артериальной гипертензией
На основании полученной при обследовании информации кардиолог, терапевт и акушер-гинеколог проводят анализ данных, который и решает особенности ведения беременности, родов при гипертонии.
Противопоказания к вынашиванию ребенка до 12 недель:
— серьезные болезни, возникшие, как последствие гипертензии: инсульт, почечная недостаточность, инфаркт, кровоизлияние в сетчатку глаза, сердечная недостаточность, расслаивающая аневризма аорты или отек зрительного нерва;
— злокачественное протекание гипертонии (изменение глазного дна по типу нейроретинопатии, диастолическое давление от 130 мм рт. ст.).
Существует ряд обстоятельств, при которых применяют прерывание беременности на поздних сроках:
— протекание по злокачественному типу;
— аневризма аорты (расслаивающая);
— значительное нарушение коронарного или мозгового кровотока (прерывание делают после стабилизации состояния женщины);
— раннее проявление преэклампсии, которое на поддается медикаментозному лечению.
Для прерывания вынашивания плода на поздних сроках применяют абдоминальное кесарево сечение.
Терапия. Когда требуется стационарное лечение?
Для того, чтобы свести к минимуму риски для матери и ребенка, необходимо провести тщательное обследование и подобрать необходимое лечение. При сложных случаях возможна стационарная терапия.
Показания к госпитализации:
— повышение артериального давления от исходного на 30 мм рт.ст. и более;
— проявление патологий со стороны ЦНС;
— амбулаторное лечение не приносит должного эффекта.
Немедикаментозное лечение высокого артериального давления
Рекомендации для пациенток:
— физические нагрузки в допустимой мере;
— дневной отдых;
— режим приема пищи;
— надлежащий контроль факторов риска;
— эмоциональная стабильность;
— без солевая диета или ограничение в потреблении соли до 5 г/сутки;
— при чрезмерном наборе массы тела исключить холестеринсодержащие продукты.

Медикаментозное лечение гипертензии у беременных
Помимо общих рекомендаций, патология требует медикаментозного лечения. Основное задание — снизить давление до приемлемого уровня, чтобы снизить нагрузку на сердечно-сосудистую и центральную нервную системы.
Терапия гипертонии при беременности имеет свои особенности:
1. Монотерапия в минимальной дозировке препаратов;
2. В приоритете — медикаменты пролонгированного действия;
3. Комбинированный курс лечения для избежания применяется для профилактики нежелательных побочных эффектов;
4. Назначения диуретиков приемлемо лишь при крайней необходимости;
5. При подборе лекарств учитывается степень тяжести патологии.
Основные медикаменты для лечения гипертонии:
— 1-й линии: Метилдоп;
— 2-й линии: Атенолол, Метопролол;
— Нифедипин, Амлодипин, Верапамил, Фелодипин (назначаются в случае, когда возможная польза может преобладать над рисками);
— 3-й линии: Метилдоп+ препарат 2- линии.
Для профилактических мер и лечения используют разные комбинации перечисленных препаратов в минимальных дозировках.
Осложнения гестации. Как лечить гипертонию на разных строках?
Первый триместр редко грозит самопроизвольным выкидышем, но при возникновении риска применяют гормональную, антистрессовую, седативную и спазмолитическую терапию. При открывшемся кровотечении вызванном, отслойкой плаценты применяют препараты кровоостанавливающей группы и проводят немедленную госпитализацию в стационарное отделение.
Второй триместр чреват последствиями для плода. Из-за того, что повышается периферическое сосудистое сопротивление, снижается минутный объем крови может развиться внутриутробная гипотрофия и асфиксия плода, что приведет к его гибели. Аналогичные изменения характерны и для 3-го триместра беременности.
Медикаментозное лечение в 2 и 3 триместрах включает в себя препараты:
— для нормализации коагуляции крови;
— регулирующие работу ЦНС;
— для диффузионно-трансфузионной терапии;
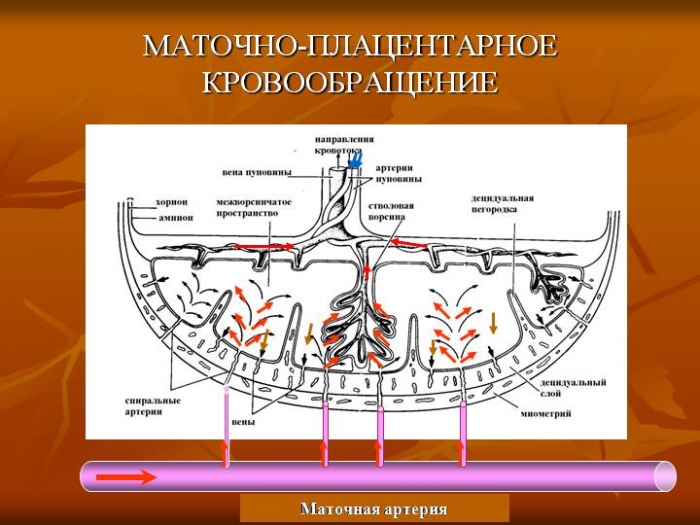
— для улучшения маточно-плацентарного кровотока;
— гипотензивные;
— дезинтоксикационные;
— антиоксиданты;
— гепатопротекторы;
— мембраностабилизаторы;
— иммуномодуляторы.
Повышается ли давление перед родами? Риски для роженицы и ребенка
Распространенная акушерская патология этой группы беременных — преждевременное родоразрешение. Артериальное давление — это один из основных факторов развития преждевременной отслойки плаценты. Гестоз на фоне высокого давления имеет шансы закончится эклампсией.
Самые высокие риски для жизни рожениц возникают в следствие:
— инсульта;
— эклампсии;
— кровотечения (как результат ДВС-синдрома);
В 1-м и 2-м периодах родов отмечается значительное повышение артериального давления, как следствие стресса и сильной боли. Компенсаторные механизмы не справляются с нагрузкой и возникает предрасположенность для нарушения мозгового кровотока. Сбои в работе ЦНС протекают стремительно, что усложняет условия применения мер по спасению роженицы.
Третий этап родов отличается от предыдущих тем, что в результате моментального падения внутрибрюшного давления и облегчения давления на аорту, происходит перераспределение крови. Это влияет на снижение артериального давления при родах.
Также часто возникает гипотоническое кровотечение в комплексе с сосудистой недостаточностью.
Тяжелый гестоз предполагает госпитализацию роженицы и роды на фоне интенсивного лечения. Терапия тяжелого гестоза может включать такие варианты:
— интенсивное медикаментозное лечение;
— прерывание вынашивания плода;
— роды с применением кесарева сечения;
— подготовка к возможному массивному коагулопатическому кровотечению в процессе родоразрешения с гипертонией;
— продолжения медикаментозного лечения 2-3 суток после родоразрешения;
— профилактические меры для избежания осложнений тромботического и воспалительного характера в послеродовом периоде.
Сроки и методы родоразрешения при гипертонии
Определения сроков рождения ребенка и методика определяются индивидуально. При отсутствии сопутствующих патологий и удовлетворительном состоянии плода и матери, беременность поддерживают до момента доношенности.
Планировать роды при гипертонии следует естественным путем с полной подготовкой к антигипертензивной помощи, обезболиванию и мониторингу уровня давления роженицы и плода. В некоторых случаях может потребоваться сокращение второго периода родов, для этого применяют наложение акушерских щипцов или перинеотомию.
Показания к преждевременному родоразрешению:
— тяжелые формы гестоза и спровоцированные ими осложнения;
— ухудшение состояния плода;
— осложнения в виде отслойки сетчатки глаза, инсульта, инфаркта.
Повышение давления перед родами и его последствия для матери и ребенка полностью зависят от сложности протекания болезни, вызванных ею осложнений, действенности терапии. Недопустимо игнорирование лечения, также при планировании беременности женщинам с высоким давлением необходимо оповестить об этом специалиста для своевременной оценки рисков.
Дата: 11.11.2016
Источник

Была уже у кардиолога, поставили гипертонию 1 степени, но веду дневник и давление повышается только когда надо к врачу на прием идти, дома все нормально 120 — 70. Причем допегит пью перед приемом и все равно давление скачет… Врач говорит что это не показание к кс, типо как в родах будет. В поиск не отправляйте сразу, все темы уже перечитала, хочется свежих отзывов, кто как рожал сам в подобной ситуации, может у кого так было? Кардиолог ничего не сказала по поводу ЕР или КС.
У меня появилась гипертония с половины беременности младшим сыном. Цифры были до 150. Врачи говорили это однозначное показание к кесареву или хотя бы эпидуралка нужна. В итоге рожала сама и без эпидуралки. Нормально все. Но вот гипертония никуда не делась после родов.
Нет, сынок. Динозавров я не видела!!!

МаRI™
Цифры были до 150. Врачи говорили это однозначное показание к кесареву или хотя бы эпидуралка нужна. В итоге рожала сама и без эпидуралки.
А цифры какие в родах были? Вам сбивали давление заранее чем то? Или у вас на препаратах нормальное держалось?
У меня всегда в кабинете врача давление повышалось — синдром белого халата. Никто гипертонию не ставил. Меряли давление ао 3 раза за прием. Последние цифры записывали в карточку.
А вам на основании каких данных
Аноним автор темы
поставили гипертонию 1 степени
?
Однозначно ЕР. Если еще каких-нибудь показаний к КС нету.
Первую беременность давление норм было, поднималось максимум до 140/90, в родах 200/160
Вторая беременность, тоже самое, перед родами готовили с 34 недели. Роды вызывали в 39 недель по этой же причине + гестоз. Давление в родах 170/110
Третьи роды колбасить с давлением начало с 35 недель, до этого удавалось купировать допегитом. А тут ежедневный прием 8т допегита и нормодипин снижали его максимум до 150/100…..в ОПЦ дважды корректировали лечение, роды говорили ЕР и эпидуралка по показаниям ( она давление снижает)

MayFlower
синдром белого халата
тоже так и думала, а к кардиологу сходила, мне поставили гипертонию. На приеме и так по три раза меряют, ниже 130 не опускается все равно.
Ах да, диагноз гипертония 2 ст, риск 3. Это кардиологи на Уралмаше поставили.
По новым правилам рожать отправят в 14 ый, они сейчас гипертониками занимаются. С А.Валика меня в 14 отправили.

Катыся
Если еще каких-нибудь показаний к КС нету.
нету.
Катыся
Третьи роды колбасить с давлением начало с 35 недель, до этого удавалось купировать допегитом. А тут ежедневный прием 8т допегита и нормодипин снижали его максимум до 150/100…..в ОПЦ дважды корректировали лечение, роды говорили ЕР и эпидуралка по показаниям ( она давление снижает)
Вы родили сами с эпидуралкой третий раз?

Катыся
По новым правилам рожать отправят в 14 ый, они сейчас гипертониками занимаются. С А.Валика меня в 14 отправили.
А меня гинеколог в 20 по прописке отправит
Нет, КС с эпидуралкой, но там еще другие причины были.
Гипертония II, 2 деток с разницей 8 лет. Младшей сейчас 6 лет. С первым ходила очень плохо, рожала еще хуже, хотя врачи в 14 РД делали все, что могли — в РД не было не только лекарств, но и ниток и даже растворов и шприцев — все свое тащила с собой, включая иглу и лидокоин для эпидуралки.
6 лет назад, решишись на второго ребенка, готовилась к худшему… Но, оказалось медицина не стоит на месте — канкор заменил 4 препарата, которые я принимала в первую беременность. Эпидуралка — чем-то очень приятным (анастезиолог тот же) — было ощущение тепла и легкости.
Давление поднялось до 140 уже когда зашивали. В общем ничего страшного)))
Рожать вам самой или кесарить будет решать кардиолог в РД. Вся кардиология города рожает в 14 РД — они там собаку на гипертониях съели.
Сходите к ним на консультацию — я О-очень многих проблем избежала бы в первую беременность, появись я там на ранних сроках. Но я пошла «сдаваться» в 32 недели…
Давай о хорошем. Простая наука —
Взлетать, если тянет ко дну.
тоже периодически повышалось давление при берем-ти. так же гипертония 1 ст. это не показание к кс. Во время ЕР поднялось давление до 180100. Поставили эпидуралку чтоб нормализовать АД. После чего оно стабильно было 12070. Спустя время начала рожать сама. Было экстренное кесарево, но не по причине давления, а из-за того что реб поменял положение. Так что с давлением- ЕР, а там уже как пойдет…
Также было- перед приемом, притом, нормально, в кабинете меряют- всегда высокое. Чем ближе к родам- стало чаще повышаться, пила допегит, но он, говорят, слабенький. В род дом приехала давление 170/ 100, дальше- еще выше, мушки перед глазами летали, белок в моче- единичный, поговаривали о эклампсии, поставили эпидуралку, с целью снизить давл., так и не снизилось, так родила, все норм. с ребенком и со мной. После родов стабильно 120/80, Здоровья Вам и малышику
Первую беременность 14090,я давление не чувствовала вообще, рожала сама, в родах 14090, пила допегит, постоянно контролировали давление, ктг до потуг не отключали. Во второй раз давление в родах не поднялось, во время беременности мониторила постоянно, дневник вела, наблюдалась в кардеологии. Тоже 1 степени было, направляли в 10 (с Валека),
Ты — Чемпион мира, Чемпион своего собственного мира.

ПолишинаМамаша
поговаривали о эклампсии, поставили эпидуралку, с целью снизить давл., так и не снизилось, так родила, все норм. с ребенком и со мной.
Кесарево не предлагали? Спасибо.

В 2010 рожала в 14 с эпидуралкой ЕР. Сейчас говорят, что направят в 10, так как он является ГПЦ и с такой степенью рожают там.

Кесарево по причине давления было?
Аноним автор темы
На приеме и так по три раза меряют, ниже 130 не опускается все равно.
130 — никак не опасное АД. Если давление в родах будет такое же, никак не повлияет.
На самом деле я плохо представляю себе роженицу без гипертонии с нормальным давлением во время родов. Это же большой стресс, как давление может быть в норме? Кратковременное повышение давления не опасно, если сосуды в порядке. Вы когда идете быстро поднимаетесь по лестнице, бежите, давление тоже повышается — это нормально. Никто же не умирает от него.
Сила гравитации на диване гораздо выше, чем на остальной земной поверхности
Аноним автор темы
Была уже у кардиолога, поставили гипертонию 1 степени, но веду дневник и давление повышается только когда надо к врачу на прием идти, дома все нормально 120 — 70.
Скорее всего, разрешат попытаться самой родить. Знакомой однозначно сказали — КС, но у неё и 180/120 бывает, причём дома.
Mrss
я плохо представляю себе роженицу без гипертонии с нормальным давлением во время родов.
У меня на пике схваток перед потугами было 120/80.
vulpes pilum mutat, non mores

Astrum*
Знакомой однозначно сказали — КС, но у неё и 180/120 бывает, причём дома.
У нее гипертония или гестоз развился?
Astrum*
У меня на пике схваток перед потугами было 120/80.
У вас есть гипертония?
Аноним автор темы
У нее гипертония или гестоз развился?
Нет. Там речь шла о планируемой беременности. Ей сказали, что в её случае из-за гипертонии будет только КС.
Аноним автор темы
У вас есть гипертония?
Нет. Не так поняла Вашу фразу. Извиняюсь.
Пустят или нет в ЕР, зависит от динамики давления при беременности. Надо вести дневник. Если имеет место «синдром белого халата» и только, то это не показание к КС.
vulpes pilum mutat, non mores
Ну мне гипертонию со школы ставили 140-90(100) и пульс зашкаливает в 27лет во времЯ беременности врач тоже кипишила…на суворовский на обследование отправляла….таблетки выписывали.но я не пила….всю беременностьлетала…ходила хорошо. Во время родов давление упало 80-60 родила сама — но слабость немног…и схваток нечувствовала….но акушерка и вся команда отличные в 14рд…..я сама себе делала установку что все хорошо будет))))…. Сейчас давление тоже 130-90..ВСЕ ОК.

Отношусь по прописке к 20 РД, уже настроилась туда. Куда повезет скорая, если давление сильно скаканет? Дома меряю -нормально, на приеме у гинеколога всегда высокое, допегит так и не помогает перед приемом, гинеколог направление на дородовую госпитализацию из -за давления не пишет. Увезут в 14, раз они специализируются на этом?

Со школы у меня ВСД, сейчас 5 месяцев беременность, давление на приеме бывает до 140/80, дома давление 120-75 обычно. терапевт отправляла к кардиологу на Суворовский, я написала отказную, пока что наблюдаю дома, веду дневник. Если будет повышаться то пойду за направлением к кардиологу. Но терапевт тоже сказала что с гипертонией рожают в 14РД.

Анонимно.
Но терапевт тоже сказала что с гипертонией рожают в 14РД.
Вот я и не знаю, куда меня повезут, а хотелось бы морально подготовиться…То ли в 20, то ли в 14?
Источник
Проводить лечение заболевания, особенно в период беременности, следует во избежание появления осложнений в развитии плода и здоровье матери. Решение о ведении беременности при гипертонической болезни принимается с учетом тяжести заболевания пациентки. Для её определения в соответствии с клиническими рекомендациям женщину важно госпитализировать. Гипертония третьей стадии у беременной проявляется в ухудшении работы сердца, почек, головного мозга (органы-мишени). В таком случае необходимо прерывание беременности.
Терапию гипертонической болезни (ГБ) проводят с помощью соблюдения диеты и принятия специальных лекарственных препаратов. В рацион необходимо включить молочные продукты с низким содержанием жира, фрукты и овощи, зелень, орехи, чернослив, а также достаточное количество калия, кальция и магния.

При выборе медикаментозного лечения применяют лекарственные средства, отвечающие критериям фармакотерапии при вынашивании плода.
Лечение ГБ с помощью диет и лекарственных средств
При возникновении проблем на протяжении всей беременности начать лечение стоит с восстановления режима питания. Диета основана на употреблении поваренной соли, жидкости и витаминов. Исключить из питания нужно жирное мясо и рыбу, копчености, шоколад и крепкий чай. Резкое снижение массы тела будущей мамы может повлечь рождение детей с недостаточным весом и последующим замедлением их роста. На пользу пойдут дыхательные и физические упражнения, которые ускорят обмен веществ, помогут коже сохранить свою эластичность, нормализуют сон, улучшат кровоток и помогут снизить АД.
Пациентку с третьей стадией ГБ в условиях клиники предлагают лечить медикаментами.
Назначаемые препараты:
- Метилдопа.
- Нифедипин (антагонист кальция).
- Кардиоселективные β-адреноблокаторы (β-АБ, метопролол, бисопролол).
- Периферические вазодилататоры (клофелин).

Применение метилдопа обусловлено отсутствием рисков (не вызывает у плода преждевременную отслойку плаценты, не влияет негативно на здоровье и интеллект новорожденного, а также на маточный кровоток), однако, в практике встречается непереносимость препарата пациентками, проявляемая в форме депрессии. Метилдопу назначают к применению на 20 неделе гестации, чтобы избежать влияния на допамин нервной системы плода.
Применение нифедипина связано с проявлением побочных эффектов. Используются формы пролонгированного и краткосрочного действия. Для равномерного высвобождения активной субстанции препарата и преобладания его стабильной концентрации назначают формы пролонгированного действия, а для продолжительного лечения — краткосрочного.
Третью группу препаратов назначают женщинам с врожденными патологиями (синдром Марфана) для снижения сердечных выбросов и предотвращения фатальных исходов. Такие средства, как клофелин используются при неэффективности метилдопы, назначается к использованию с третьего триместра, сейчас в западных странах не назначается.
Специалист должен назначить комбинированную терапию медикаментами в случае безрезультатного лечения одним лекарственным средством в максимальной дозе. Лекарства сочетают с кардиоселективными β-адреноблокаторами. Самый важный критерий при выборе медикаментозной терапии – безопасность и действенность.

Помимо гипотензивных средств лечения — когда другие методы неэффективны, рассматривают другие категории лекарственных средств: магнийсодержащие препараты, седативные препараты растительного происхождения (лекарственные формы валериана и пустырника, назначаемые в первом триместре), препараты для микроциркуляции (аспирин в малых дозах, 40 — 150 мг/сутки, большие дозы могут вызывать кровотечение и пролонгировать гестацию; дипиридамол — назначается к применению 25 — 57 мг 3 раза в сутки с 14—16 недели), препараты кальция для восстановления костной и нервной ткани.
Гипертонический кризис и терапия беременных
При воздействии стресса, неправильной коррекции гипотензивного лечения происходит нарушение регуляции мелких артерий (отношение сопротивления стенок элементов кровеносной системы к величине сердечного выброса), повышается частота сердечных сокращений, АД является высоким, возникает риск развития гипертонического кризиса.
Согласно результатам исследований «для купирования гипертонического криза или быстрого снижения значительно повышенного АД у беременных с гипертонической болезнью показано сублингвальное применение клофелина (0,075 — 0,15 мг), а затем коринфара (10 мг)». Беременных с подобной патологией выделяют в группу высокого риска развития ухудшений у матери и плода.

Течение беременности обязательно контролируют акушер-гинеколог и терапевт, в тяжелых случаях – прибегают к помощи анестезиолога и других узких специалистов.
Профилактика осложнений беременности при гипертонии и родов включает постоянный контроль над беременной в условиях женской консультации.
Пациенткам следует избегать психоэмоциональных перегрузок, которые могут послужить причиной обострения и развития гипертонического криза. Важную роль играет четкое соблюдение режима труда и отдыха, а также периодическое посещение специалиста для проведения ультразвукового контроля роста плода и околоплодных вод. В случаях протекания хронической формы эффективнее и безопаснее медикаментозная терапия оральными и внутривенными антигипертензивными препаратами.
Что такое гипертония и чем она опасна
Гипертония беременных (также называют гипертензией) — патология, одно из проявлений гипертензивных заболеваний во время гестации (гестоз). Согласно статистике, половина случаев ГБ развиваются во время беременности. Сопровождается показателями АД≥140/90 мм рт. ст. Риски связаны с угрозой самопроизвольного выкидыша на протяжении уже первого триместра.

Согласно рекомендациям Европейского кардиологического общества в период вынашивания гипертония у беременной имеет формы:
- Хроническая с сохранением АД≥140/90 мм рт. ст. во время первых 20 недель или до самой беременности.
- Гестационная, вызванная беременностью (без протеинурии).
- Гестационная с протеинурией (преэклампсия).
Диагностированная до беременности с гестационной формой гипертонии и протеинурией с сохранением повышенного АД и экстракцией белка с мочой (>0,3 г/сутки) после 20 недели беременности.
В российской медицинской практике гестационные формы объединяют общим понятием — гестоз. Это синдром, развивающийся после 20-й недели и характеризующийся наличием АГ и протеинурии.
В случае, когда состояние будущей мамы характеризуется дополнительными симптомами, такими как резкое увеличение протеинурии, усиление движение кровотока, изменение уровня креатинина, говорят о сочетанном гестозе. Опасная и критическая формой гестоза – преэклампсия и эклампсия. Причиной может служить лишний вес, хроническая почечная недостаточность, неправильная работа эндокринной железы. Преэклампсия, протекающая в тяжелой стадии, переходит в эклампсию — припадки судорог. Такие припадки длятся до 2 минут и заканчиваются восстановлением сознания или комой.

Признаками приступа эклампсии являются: внезапные недомогания, резкое ухудшение самочувствия, подергивание мышц лица с распространением на верхние и нижние конечности, сокращение скелетной мускулатуры. Известна ранняя и поздняя послеродовая эклампсия.
Если у пациентки была эклампсия, то ее экстренно реанимируют и вводят препарат, угнетающий нервную систему.
Согласно ВОЗ, ГБ классифицируется по трем стадиям: первая и вторая наименее опасны, на третьей стадии диагностируется повышение АД с поражением почек, печени и имеет три степени уровня АД — 1 (мягкая ГБ), 2 (умеренная ГБ) и 3 (выраженная ГБ) степени. Некоторые врачи считают, что на третьей стадии у беременной лекарственные средства кардиоселективного направления должны назначаться с осторожностью.
Родоразрешение
В основном роды при гипертонии происходят через естественные родовые пути, если беременность при гипертонии протекала без затруднений. Потуги необходимо исключить, так как родовой акт проходит с колебаниями АД. На практике прибегают к проведению кесарева сечения.
Решение о проведении родов зависит от срока беременности и показано по завершении 37 недели. Однако родоразрешение допустимо по окончании 34 недели – в случаях преэклампсии; 12 недели – когда возникают инсульт, сердечная недостаточность, отмечается злокачественное течение болезни (АД>180/120 мм рт. ст. изменение стенок кроветворных элементов, ведущие к кровоизлиянию и отеку диска зрительного нерва, недостаточному снабжению кровью сердца, головного мозга, почек).
К скорому вызыванию родов способствуют и почечная недостаточность матери, отек легких, внутрисосудистая недостаточность, эклампсия. Чтобы избежать проблем при родах, часто будущую маму госпитализируют несколько раз: до 12 недель гестации, в промежуток от 28 до 32 недель (характерна повышенная нагрузка на все системы) и за 2 — 3 недели до родов. Течение родового процесса сопровождается проведением мероприятий по предотвращению гипоксии плода.

Наблюдение после родов
Синдром ведения послеродового периода может сопровождаться применением лекарственных средств, так как в этот период наблюдается высокое давление. При кормлении грудью возможен отказ от проведения медикаментозной терапии (для беременных с первой степенью ГБ) с обязательным наблюдением за состоянием здоровья матери и новорожденного (для матерей со второй и третьей степенью заболевания). Специалисты назначают низкими дозами принимать лекарства, так как беспокоятся о возможности выделения препаратов в грудное молоко.
После родов от недуга пробуют избавиться народными средствами и другими безопасными способами, рекомендованными народной медициной. Также свежий воздух оказывает на мам благоприятный эффект. В период вынашивания может назначаться милдронат для стабильного обеспечения плода кислородом, если это необходимо в условиях осложненной беременности. После родов милдронат влияет на восприятие кислорода клетками новорожденного.

Гипертония у беременных является предметом, требующим непрерывного контроля и лечения. Необходимо тщательно подходить к выбору медикаментов, особенно в период кормления. Проблема усугубляется отсутствием четкой классификации безопасности и эффективности назначаемых препаратов в нашей стране. Гипертония и беременность является острым и важным вопросом, требующим грамотного и немедленного разрешения.
Источник


