Гипертония и беременность статистика за 2015 год
Библиографическое описание:
Тухватулина Э. Р., Назарова У. Х., Яхшибоев С. Ш. Артериальная гипертония у беременных // Молодой ученый. 2017. №24. С. 70-72. URL https://moluch.ru/archive/158/44764/ (дата обращения: 05.11.2019).
До недавнего времени считалось, что артериальная гипертензия относительно редко возникает у молодых людей. Однако в последние годы при обследованиях населения были обнаружены повышенные цифры артериального давления у 23,1 % лиц в возрасте 17–29 лет. Артериальная гипертония у беременных женщин является одним из важнейших клинически значимых видов хронической экстрагенитальной патологии [1]. Болезни сердца и сосудов встречаются у 10–32 % беременных, и их частота неуклонно возрастает [3].
На современном этапе развития акушерства, перинатологии и кардиологии чрезвычайно актуальной медицинской и гуманитарной проблемой остается артериальная гипертензия у беременных: гестационные гипертензивные состояния сопровождаются высокими показателями материнской и перинатальной смертности и заболеваемости новорожденных, ухудшают психоэмоциональное и физическое развитие, и отдаленный прогноз кардиоваскулярной, ренальной и неврологической патологии у женщин [Сухих Г. Т. и др., 2009;Wagner S. J. etal, 2007; Andersgaard A. B. etal, 2008].
Цель исследования: Определение значения гестационной артериальной гипертензии в качестве предиктора гипертонической болезни, а также выявление факторов риска развития артериальной гипертонии у женщин фертильного возраста.
Задачи исследования:
Выявить частоту встречаемости АГ у беременных и женщин фертильного возраста.
Провести сравнительный анализ факторов риска развития у женщин с неосложненным течением беременности и у беременных с различными клиническими вариантами АГ (гипертоническая болезнь — ГБ, гестационная АГ — ГАГ).
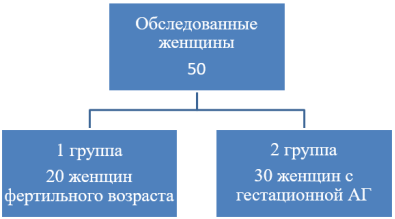
Объект исследования на основании ретроспективного анализа планируется проведение обследования 30 беременных с АГ (основная группа) и 20 женщин фертильного возраста (контрольная группа), проходивших лечение в 5 ГКБ и в 6-роддоме г. Ташкента в период 2016–2017 года.
Методы исследования: Вработе использовались клинические (сбор акушерского анамнеза, клинический осмотр), лабораторные (общий анализ крови, мочи, биохимические) и инструментальные (ЭКГ, УЗИ почек) исследования.
Критериями для диагностики АГ, по данным ВОЗ, являются уровень систолического АД (САД) 140 мм. рт. ст. и более или диастолического АД (ДАД) 90 мм. рт. ст. и более либо увеличение САД на 25 мм. рт. ст. и более или ДАД на 15 мм. рт. ст. по сравнению с уровнями АД до беременности или в I триместре беременности.
У всех беременных с АГ в анамнезе имелись инфекционные заболевания: инфекция мочеполовых путей — 58,2 %, в том числе — уретриты — 39,1 %, вагиниты — 37,0 %, циститы — 14,1 %, эндометриты — 9,8 % и др.
Акушерский анамнез у беременных с АГ выявил, что у 8 (2,4 %) из 13 и (3,9 %) многорожавших во время предыдущей беременности перенесли АГ.
При анализе анамнеза обращали на себя внимание соматические заболевания, которые на момент обследования были в стадии ремиссии.
Анализ анамнестических данных позволил нам оценить распространенность и характер гинекологических, акушерских, перинатальных осложнений, факторы риска неблагоприятных вариантов гестационного течения и неблагоприятных исходов беременности при АГ. Так на первом месте бессимптомная бактериурия у 30(15 %) обследуемых женщин, инфекция мочеполовых путей: уретриты 6(3 %), вагиниты 12(6 %), циститы 20(10 %), хронический пиелонефрит в анамнезе регистрировались у 15(7,5 %) обследованных.
На основании полученных результатов можно сделать вывод, что важными причинами формирования АГ являются: частые инфекции мочеполовых путей, паритет, отягощенный акушерский анамнез (наличие ПЭ и СОРП при предыдущих беременностях), соматические заболевания, которые необходимо учитывать в акушерско-гинекологической практике у беременных с риском развития АГ.
Всем женщинам проводили стандартное общеклиническое и акушерское обследование и необходимый комплекс лабораторных и инструментальных методов исследования. Анализ лабораторных показателей позволил нам диагностировать нейтрофильный лейкоцитоз у 13 обследованных женщин (7 1группа и 6 2 группа), микроальбуминурию у 20 (4 у 1 группы и 16 у второй группы), протеинурия регистрировалась у 22(11 % 2 группа) обследованных женщин. Повышение уровня мочевой кислоты и креатинина регистрировалось у 20(6 %)обследованных женщин с артериальной гипертензией.
Данные электрокардиографического и ультразвукового исследования показали, что у 30 женщин (16) 1 группы и (14) 2 группы регистрировали метаболические изменения миокарда. По данным ультразвукового исследования почек у 13 женщин 1 группы и 16 женщин 2 группы регистрировали хронический пиелонефрит, у 5 женщин отмечали микрокалькулез.
Вывод:
Развитие ГБ у женщин связано с отягощенной наследственности по ССЗ, гестационной АГ или гестоза в анамнезе, хронической патологии почек и других факторов риска: недостатка физической активности, приема комбинированных оральных контрацептивов, увеличения массы тела, употребления недостаточного количества овощей и фруктов и метаболического синдрома.
Из 30 беременных с АГ у 10 установлена ХАГ. В данной группе беременных АГ была диагностирована до наступления беременности или до 20 недели гестации. Характерными особенностями данной группы явилось наличия САД свыше 159,5±1,5 мм. рт. Ст., а ДАД — 99,5±0,9 мм.рт.ст. У 3 % (8 беременных) АГ, возникла после 20 недели гестации, но не исчезла после родов. ГБ 1 степени установлена у 5 беременных, 2 степени — у 7.
Своевременное наблюдение, проведение разъяснительных бесед, посещение «школ больных с артериальной гипертензией»(о сути АГ, возможных осложнениях, необходимости квалифицированного наблюдения и лечения, об угрожающих симптомах, при возникновении которых важно срочное обращение к врачу), обеспечение лечебно-охранительного режима с обязательным отдыхом в постели в утренние часы и днем в течение часа на левом боку, физиологическую психопрофилактическую подготовку беременной и ее семьи к рождению ребенка, занятия лечебной физкультурой (легкие тренирующие физические упражнения, в том числе в плавательном бассейне), соблюдение индивидуальной лечебно-профилактической белково-растительной диеты, проведение седативной фитотерапии пустырником и мочегонной (уросептической) фитотерапии канефроном («Bionorica», ФРГ) позволит снизить риск развития аг у женщин фертильного возраста и предупредить развитие осложнений у беременных женщин с артериальной гипертензией в анамнезе.
Литература:
- Агеев Ф. Т., Фомин И. В., Мареев Ю. В. и др. Распространенность артериальной гипертонии в европейской части Российской Федерации. Данные исследования ЭПОХА, 2003 г.// Кардиология. –2004, № 11, с. 50–53.
- Jochmann N., Stangl K. et al. Female–specific aspects in the pharmacotherapy of chronic cardiovascular diseases // Eur Heart J 2005 26: 1585–1595.
- Harris D. J., Douglas P. S. Enrollment of women in cardiovascular clinical trials funded by the National Heart, Lung, and Blood Institute // N Engl J Med 2000;343:475–480.
- Meibohm B., Beierle I., Derendorf H. How important are gender differences in pharmacokinetics // Clin Pharmacokinet 2002; 41:329–342.
- Conte M. R. Gender differences in the neurohumoral control of the cardiovascular system // Ital Heart J 2003;4:367–370.
- Legato M. Gender and the heart: sex–specific differences in normal anatomy and physiology // J Gend Specif Med 2000;3:15–18.
- Schwartz J. B. The influence of sex on pharmacokinetics // Clin Pharmacokinet 2003;42:107–121.
- Cotreau M. M., von Moltke L. L., Greenblatt D. J. The influence of age and sex on the clearance of cytochrome P450 3A substrates // Clin Pharmacokinet 2005;44:33–60.
- Rademaker M. Do women have more adverse drug reactions? // Am J Clin Dermatol 2001;2:349–351.
- Fischer M., Baessler A., Schunkert H. Renin angiotensin system and gender differences in the cardiovascular system // Cardiovasc Res 2002;53:672–677.
- Schunkert H., Danser A. H., Hense H. W., Derkx F. H., Kurzinger S., Riegger G. A. Effects of estrogen replacement therapy on the renin–angiotensin system in postmenopausal women // Circulation 1997;95:39–45.
- Stangl V., Baumann G., and Stangl K. Coronary aterogenetic risk factors in women // European Heard Journal (2002) 23, 1738–1752.
Основные термины (генерируются автоматически): женщина, артериальная гипертензия, беременная, фертильный возраст, группа, хронический пиелонефрит, гипертоническая болезнь, артериальная гипертония, акушерский анамнез, риск развития.
Источник
ГБ
– это заболевание, ведущим признаком
которого является артериальная
гипертензия (ГТ) неясной этиологии.
Причины.
Неврогенная
теория Ланга – МясниковаИзбыточное
потребление NaClМембранопатия
(Постнов): дефект транспорта ионов
калия, натрия, кальция, магния. Это ведет
к повышению концентрации кальция, что
провоцирует спазм гладких мышц. Это
ведет к увеличению ОПС + спазм
кардиомиоцитов, в результате – увеличение
МОС.
ГБ
осложняет беременность, является
причиной преждевременных родов и
перинатальной смертности плода. С ней
связано 20 – 33 % случаев материнской
смертности.
Повышение
АД – основное клиническое проявление
ГБ и признакразличных вариантов
симптоматических гипертензий, в том
числе заболеваний почек и ЖВС, ПТБ и др.
Для
оценки величины АД рассматривают сист.
и диаст. давление. О диаст. давлении
судят не по исчезновению, а по приглушению
тонов Короткова, что более соответствует
прямому измерению.
Для
оценки давления нужно его измерить 2 –
3 раза на обеих руках через 5 – 10 минут.
Наиболее достоверным является наименьшее
давление. Дело в том, что повышение АД
является реакцией самой женщиной на
сам процесс измерения давления, на
присутствие врача, на госпитализацию
(если измерение АД идет в приемном
покое). Но постепенно она успокаивается
и АД приближается к обычному.
В
связи с редко встречающейся асимметрией
измерять АД нужно на обеих руках, в
стационаре 2 раза в сутки (утром ивечером),
и в одном и том же положении (лежа или
сидя).
У
небеременных женщин считается:
Повышение
АД – 160/95 и вышеПереходное
140/90 – 159/94.
У беременных женщин осложнения, зависящие
беременных женщин осложнения, зависящие
от ГБ, ничинают проявляться при более
низких давлениях повышенное Ад –
свыше 140/90 – 130/80 мм рт ст.
При
наличии до беременности АГ повышенным
считается увеличение сист. АД на 30 мм
рт ст, диаст. АД на 15 мм рт ст такой уровень
АД должен быть зарегистрирован дважды
с интурвалом не менее 6 часов. ГБ может
быть у женщин до беременности –
устанавливается при сборе анамнеза, но
может быть и впервые выявлена во время
беременности. Беременнность для многих
женщин является своеобразным стрессом,
сопровождающимися разнообразными
реакциями, в том числе и соссудистыми.
Предрасполагающие
факторы.
Наследственность
и ОГА – гестозТяжелая
форма ПТБ при предыдущей беременностиНефропатия
IIIЭклампсия
Патогенез.
ГБ
и стабилизация ГТ у больных связаны с
нарушением центральной нервной
деятельности и нервно-гуморальных
реакций. В клинике применяется
классификация ГБ (Мясников):
1
ст. фаза А
– латентная. Предгипертоническая.
Наблюдается лишь тенденция к повышению
АД под воздействием эмоций, холода и
некоторых факторов. Это еще не болезнь,
гипереактивность на фоне выраженных
нефропатических реакций.
Фаза
Б – транзиторная
— повышение АД нестойкое и кратковрменное.
Под влиянием покоя, режима питения,
лечения или без видимых причин АД
нормализуется, исчезают все симптомы
болезни.обратимая стадия.
2
ст. Фаза А
– неустойчивая.
Лабильность постоянно повышенного АД.
При лечении возможно обратное развитие.
Фаза
Б – устойчивая.
АД стабильно повышено, но сохраняется
функциональный характер болезни, т. к.
нет грубых анатомических изменений
органов.
3
ст. Фаза А – компенсированная.
АД стойко повышено, выражены дистрофические
и фиброзно-склеротические изменения
органов и тканей из-за артериологиалиноза
и артериолонекроза + присоединение
атеросклероза крупных сосудов мозга,
сердца, почек. Однако функция органов
в значительной мере компенсирована.
Фаза
Б – декомпенсированная.
Стойкое повышение АД, тяжелое нарушение
функционального состояния внутренних
органов. Больные полностью нетрудоспособны.
У беременных ГБ-3отмечается чрезвычайно
редко. Это обусловлено:
Беременность
возможно не наступаетПрименение
новых эффективных средств лечения ГБ,
По
классификации Мясникова.
Доброкачественная
ГБЗлокачественная
ГБ (3%)
При
окклюзионных поражениях почечных
артерий 30 %Хронический
гломерулонефрит 21,9 %Хронический
пиелонефрит 13,7 %
Определяющие
критерии злокачественности ГБ (Арабидзе):
Крайнее
повышение АД (свыше 220/130 мм рт ст)Тяжелое
поражение глазного дна (ретинопатия)Кровоизлияния
и экссудат в сетчаткеОрганические
изменения в почках, нередко сочетаются
с их недостаточностью.
Сопутствующие
критерии злокачественности ГТ (Арабидзе):
Гипертоническая
энцефалопатияОстрая
левожелудочковая недостаточностьНМК
Микроангиопатическая
гемолитическая анемия.
АД
колеблется в течение беременности:
повышается в начале и в конце беременности
и снижается в середине беременности,
во время беременности течение ГБ
усугубляется (беременность способствует
повышению и стабилизации АД). В течение
беременности могут происходить резкие
обострения или кризы. Гипертонические
кризы являются »сгустком» всех симптомов.
Кризы развиваются неожиданно на фоне
благополучного состояния беременной:
резкое повышение АД, головокружение,
тошнота, рвота, шум в ушах, мелькание
мушек, появление красных пятен на лице
и груди. После криза – протеинурия,
поэтому необходимо дифференцировать
криз с ПТБ, в частности, с преэклампсией.
Объективно.
Боли
в подложечной области кардио-невротического
характера.На
ЭКГ признаков коронарной недостаточности
нет.В
30 % случаев – гипертрофия левого
желудочка (ЭКГ).Редко
– систолический шум на верхушке и
акцент II
тона на аорте (при более легких степенях
ГБ без выраженных органических изменений
в сердце).Церебральная
патология:
Головная
боль в затылочной области, начинается
по утрам, затем постепенно проходит.Головокружения
– усиливаются или исчезают при волнении.
Признаки
невроза:
Повышенная
возбудимостьСердцебиения
Головные
болиКолющие,
щемящие, тупые боли в области сердцаЛабильность
АДГиперемия
кожи лица и верхней половины телапотливость
У
50 % больных с ГБ – изменение сосудов
глазного дна:
У
большинства по типу гипертонической
ангиопатии (равномерное сужение артериол
сетчатки и расширение вен)Реже
– симптом Солюса (артериовенозный
перекрест), симптом Твиста (извилистость
вен вокруг желтого пятна), признаки
артериосклероза сосудов сетчаткиРедко
– гипертоническая ретинопатия (отечность
и кровоизлияния в сетчатку), это имеет
прогностическое значение для сохранения
беременности, т. к. здесь резко ухудшается
зрение.По
состоянию глазного дна судят об
эффективности проводимой терапии.
Почки:
Во
2 стадии ГБ – снижение почечного
кровотокаМикропротеинурия
(менее 0,5 г/л) (при развитии нефроангиосклероза
(редко))Микрогематурия
Нет
ХПН и нарушения концентрационной
функции почек.
ПТБ
различной степени тяжести вплоть до
эклампсии – 36 %. Появляется на 24 – 26
неделе (рано). Сопровождается преобладанием
гипертензивного синдрома с умеренно
выраженными отеками и протеинурией.
Но если отеков и протеинурии нет, то
больше оснований предполагать развитие
обострения ГБ.Во
второй половине беременности возможны:
Самопроизвольный
аборт 5,5 %Преждевременные
роды 23 %Внутриутробная
гибель плода в 26 – 35 недель 2,6 %
Из-за
резкого ухудшения течения заболевания,
неподдающегося лечению, — прерывание
беременности в 27 – 28 недель. У 10,5 % — КС
из-за внутриутробной гипоксии плода в
34 – 40 недель.В

 первой половине беременности осложнения
первой половине беременности осложнения
реже (мертвый плод, стабильное АД,
головокружения, плохой прогноз). Это
обусловлено увеличением МОК
беременность резко осложняется гибелью
плода и самопроизвольным выкидышем.
Увеличение МОК – это компенсаторная
реакция, направленная на ликвидацию
гипоксических сдвигов. Во 2 половине
беременности: увеличение ОПСС, снижение
МОК ухудшение течения беременности,
гипотрофия и внутриутробная гипоксия
плода вплоть до его гибели, увеличение
частоты преждевременных родов.ГБ,
осложненная ПТБ – причина: 1) ФПН, 2)
гипотрофияВ
родах АГ приводит к:
Может
быть эклампсияПОНРП,
кровотечения в 3 и 4 периодахНМК
Слабость
родовых сил, несвоевременное излитие
водАсфиксия
плода
П
 ричины
ричины
смертности рожениц: ДВС из-за ПОНРП
инсульт, эклампсия, кровотечение
Ведение
беременных (вместе
с терапевтом).
ранняя
явка до 12 недельвыделение
женщин с ГБ в группу повышенного риска.
Риск для женщины и плода в отношении
прогрессирования и осложнения заболевания
и в отношении беременности.
Степень
риска зависит от:
стадии
заболеванияформы
заболеванияособенностей
течения ГБ, влияющих на здоровье женщины
и условия внутриутробного существования
плода.
3
степени риска:
1
степень – минимальная. Осложнения
беременности возникают не более чем у
20 % женщин. Беременность ухудшает течение
заболевания (менее 20 %). Соответствует
1 степени ГБ.
2
степень – выраженная. Соответствует 2
А степени ГБ. В 20 – 50 % возникают осложнения
беременности:
ПТБ
Самопроизвольный
абортПреждевременные
родыГипотрофия
Повышение
перинатальной смертностиУхудшение
течения заболевания во время беременности
или после родов более чем у 20 % женщин.
3
степень – максимальная. Соответствует
ГБ 3 степени и злокачественной ГТ. У
более 50 % женщин имеются осложнения
беременности:
Редко
доношенные детиБеременность
– опасность для жизни женщинПовышение
перинатальной смертности
При
I
степени
риска:
Нефропатия
20 %Роды
преждевременные 12 %Редкие
гипертонические кризыВывод:
беременность
допустима
При
II степени риска:
Нефропатия
50 %Роды
преждевременные 20 %Антенатальная
гибель плода 20 %Основания
для прерывания беременности: —
коронарная недостаточность
сильные
гипертонические кризыстабилизация
АДпрогрессирование
ПТБ
При
III степени риска:
ГТ
2 Б степени – стабильная, но лечится с
трудомГТ
3 степени: декомпенсированное состояние
почек (уремия), мозга (НМК), сердца
(недостаточность кровообращения)Вывод:
прерывание
беременности на любом сроке. Беременность
противопоказана!
Беременные
должны быть на диспансерном учете у
терапевта.
При
1 степени риска – явка 2 раза в месяц.
Амбулаторное наблюдение. Во 2 половине
беременности – стационарное лечение
для своевременной диагностики и лечения
ПТБПри
3 степени риска – тщательное наблюдение
в ЖК, повторная госпитализация:
1
– до 12 недель для уточнения диагноза
(степени заболевания) и решения вопроса
о сохранении беременности
2
– при ухудшении состояния: — повышение
АД более 140/90 в течение недели
—
гипертонический криз
—
приступы стенокардии
—
приступы сердечной астмы
—
признаки ПТБ
—
симптомы страдания плода.
Амбулаторное
лечение не менее 7 – 10 дней. Последняя
госпитализация за 3 – 4 недели до родов
для решения вопроса о сроке и методе их
проведения и для подготовки к ним.
Лечение
ГБ во время беременности.
Оптимальный
режим труда и отдыхаПри
повышенном АД ограничить потребление
NaCl
до 5 г/сут. При нормальном АД – ограничение
снимается, пища обычная.Лечение
гипотензивными средствами:
Лучше:
спазмолитики, салуретики, симпатолитики
не влияют на плод (метилдофа, клофелин).Ограничены
или противопоказаны: препараты
раувольфия, ганглиоблокаторы, альфа-
и бета-адреноблокаторы.
Спазмолитики
Дибазол,
папаверин, но-шпа, эуфиллин, сульфат
магния. Лучше парентерально, чем per
os.
Применяют для купирования гипертонических
кризов, а не для лечения ГБ.
Салуретики.
Оказывают
диуретическое и гипотензивное действие.
Назначают
прерывистыми курсами с короткими (1 –
2 дня) интервалами 1 – 3 раза в неделю, в
зависимости от индивидуальной
чувствительности:
Дихлотиазид
25 – 50 – 100 мгКлопамид
20 – 60 мгОксодолин
25 – 100 мг 1 раз натощакФуросемид
и этакриновая кислота мало пригодны
для длительного лечения в виду быстрого,
но кратковременного действия. Назначают
при гипертонических кризах, лучше
парентерально (1 – 2 мл — фуросемид). Для
профилактики гипокалиемии – препараты
калия (калия хлорид). Лучше применять
салуретики в сочетании с другими
гипотензивными препаратами для
потенцирования их действия и с
препаратами, задерживающими натрий и
воду (симпатолитики, метилдофа).Натриуретики
(спиронолактон) – эффективен при
гиперальдостеронизме. Но у больных с
ГБ повышена секреция альдостерона,
поэтому эффект – незначительный.
Симпатолитики.
Октазин,
суобарин, санотензин, гуанетидин.
Очень
сильное гипотензивное действие. Применяют
в стационаре по особым показаниям. В
поликлинических условиях – постоянный
контроль, т. к. есть побочные эффекты:
ортостатический коллапс, головокружение,
адинамия, тошнота, поносы. Лечение
начинают с малых доз 1,25 мг, увеличивая
до 50 – 75 мг.
Беременная
не должна резко подниматься с постели,
а нужно несколько минут посидеть после
сна. Лучше действует в вертикальном
положении, поэтому нужно больше ходить
и сидеть, а не лежать. Прекратить лечение
за 2 недели до КС во избежание коллапса
или остановки сердца во время наркоза.
Препараты
метилдофы.
Альдомет,
допегит.
Действие
на центральную и периферическую нервную
регуляцию сосудистого тонуса. Допегит
задерживает натрий и воду. Принимают
по 0,25 2 – 4 раза вместе с салуретиками.
Препараты
клофелина.
Клонидин,
геметон, катапрессан.
Проходят
ГЭБ, центрального действия: снижают
ЧСС, АД. Эффект у 80 – 90 % женщин с ГБ и
почечной недостаточностью. Клофелин
назначают в малых дозах (0,15 мг), постепенно
увеличивая до 0,3 мг, нетоксичен, не дает
ортостатической гипотонии.
Препараты
раувольфия.
Гипотензивное,
седативное действие.
Р езерпин
езерпин
(0,3 – 0,75 мг/сут), раунатин (0,006 – 0,012 мг/сут)
2 – 3 раза в день. Отрицательные эффекты:
ринит, брадикардия, аритмия, понос,
бронхоспазм, депрессия, чувство тревоги,
могут задерживать натрий и воду
вместе с салуретиками.
У новорожденных вызывают заложенность
новорожденных вызывают заложенность
носа, нарушение акта сосания и глотания,
конъюнктивит, брадикардию, депрессию
нельзя назначать в последние недели
беременности и после родов.
Ганглиоблокаторы.
Пентамин,
бензогексоний.
Т


 ормозят
ормозят
проведение нервного импульса в
симпатических и парасимпатических
ганглиях: снижается тонус артерий и вен
уменьшается приток крови к сердцу
уменьшение систолического выброса
(СВ) ортостатический коллапс.
Отрицательные эффекты у беременной.
Нарушают вегетативную иннервацию
внутренних органов повышение ЧСС,
головокружение, нарушение аккомодации,
атония мочевого пузыря и кишечника,
ухудшается состояние почек.
Отрицательные
эффекты у плода: динамическая кишечная
непроходимость, атония мочевого пузыря,
повышение секреции бронхиальных желез
у новорожденных, матери которых лечатся.
Можно
применять кратковременно в экстренных
случаях (в родах) 1 – 2 мл 5 % раствора
пентамина в/в капельно под контролем
АД или при гипертоническом кризе,
угрожающем жизни женщины.
Альфа-адреноблокаторы.
Фентоламин,
тропафен.
Блокируют
альфа-один-рецепторы. Лучше тропафен.
Бета-адреноблокаторы.
Анаприлин,
окспренолон.
С
 нижают
нижают
СВ и секрецию ренина снижение АД
(для лечения ГБ у небеременных), повышается
сократимость матки может быть
прерывание беременности. Во время родов
снижает МОК (-), анаприлин тормозит ЧСС
плода (-).
Таким
образом, лучше комбинированное лечение
2 – 3 и более препаратами:
Клофелин
– дихлотиазид – анаприлинАпрессин
– спиронолактонОктадин
– дихлотиазидАпрессин
— клофелин – дихлотиазид – метилдофа.
При
гипертонических кризах – в/м, в/в –
резерпин, но не более 2 дней (побочные
явления), лучше комбинировать с лазиксом,
гемитоном.Сульфат
магния (25 % 10 – 20 мл) в/м, в/в. Эффекты:
Снижение
АДПротивосудорожный
Седативный
Мочегонный
Токолитический.
Седативные
средства:
Центральное
действие – дроперидол, аминазин.До
16 недель – препараты валерианы,
пустырника (не влияют отрицательно на
плод)После
16 недель – малые транквилизаторы:
элениум, нельзя бромиды (депрессия ЦНС,
плода и хромосомные нарушения), нельзя
барбитураты (угнетают дыхательный
центр плода).
Физиотерапия:
Гальванизация
воротниковой зоныЭндоназальная
гальванизация до 16 недельМикроволны
санти- и дециметровые на область почек:
улучшают почечную гемодинамику,
ограничивают действие ренального
механизма ГБУЗ
на область почек (как и микроволны),
действие в импульсном режиме излучения.
Спазмолитик.Электроанальгезия:
нормализация корково-подкорковых
связей, нормализация вегетативных
центров, для профилактики ПТБ, лечение
начальной стадии ГБ.
Течение
родов.
Часто
преэклампсия, эклампсия, повышенная
кровопотеря во 2 периоде родов, в первые
часы после родов АД падает до 90 – 105 мм
рт ст.
Осложнения
беременности:
Невынашивание
Ранний
и поздний токсикозПОНРП
Ф
 ПН
ПН
хроническая гипоксия.
Осложнения
в родах:
ПОНРП
АРД
Преждевременное
излитие водКровотечение
в 3, 4 периодах.
Ведение
беременности.
Ранняя
явка до12 недель — решение вопроса о
вынашиванииВ
середине беременности – при ухудшении
состояния.За
3 – 4 недели до родов.
Лечение
ГБ в родах:
Курсовое
лечение, начатое при беременности.При
потугах повышение АД — -парентерально:
дибазол, папаверин, эуфиллин. При
недостаточном эффекте – ганглиоблокаторы
под контролем АД.
План
ведения родов.
Роды
вести консервативно-выжидательно через
естественные родовые пути в присутствии
анестезиолога и терапевта с подведением
фона.Показания
к КС:
ПОНРП
Отслойка
сетчаткиПрогрессирующая
гипоксияРасстройство
мозгового кровообращения.
1
период: ранняя амниотомия, спазмолитики
в активную фазу.Рациональное
обезболивание всех периодов родов.КТГ,
профилактика гипоксии.Контроль
АД каждые 30минут и гипотензивная
терапия: дибазол 2 % 2 мл, папаверин
2 % 2 мл, использовались ранее, эуфиллин
2,4 % 1 мл. Сейчас: галоперидол – спазмолитик
центрального действия, апрофен, спазган,
спазмалгон, триган, тромал, максиган,
баралгин, перидуральный блок в родах
– анестезия + снижение АД.2
период с иглой в вене, вымытыми руками.
Если нет эффекта от гипотензивной
терапии, переходят на управляемую
нормотонию ганглиоблокаторами (1, 2
периоды).Пудендальная
анестезия, эпизиотомия для ускорения
и облегчения 2 периода. Если АД не
снижается – акушерские щипцы под
анестезией (выключение потуг).ППК
– 1 мл окситоцина (метилэргометрин
нельзя – повышает АД).ДК
0,2 – 0,3 % от массы тела.Послеродовой
период: контроль АД 3 – 4 раза в сутки и
гипотензивная терапия.
Соседние файлы в папке К экзамену — 4 курс
- #
28.12.20131.1 Mб34~WRL0149.tmp
- #
28.12.20131.09 Mб26~WRL0731.tmp
- #
28.12.20131.11 Mб27~WRL1147.tmp
- #
- #
- #
Источник

