Дифференциальная диагностика артериальная гипертония
Основными
задачами клинического и параклинического
обследования больного с артериальной
гипертензией являются: 1) выявление
вторичной (симптоматической)
артериальной гипертензии, которая
потенциально излечима; 2) уточнение
характера и выраженности отдельных
проявлений и ослож нений заболевания,
имеющих значение при назначении
лечения; 3) выявление факторов риска
заболеваний, связанных с атеросклерозом.
Жалобы.
Большинство больных жалоб не предъявляют
и повышение АД обнаруживается только
при его измерении. Жалобы могут быть
связаны с: а) повышением АД; б) поражением
сосудов вследствие артериальной
гипертензии; в) основным заболеванием
в случаях симптоматической артериальной
гипертензии.
Симптомы
повышения АД неспецифичны. Наиболее
распространенная жалоба на головную
боль имеет место только при резком
повышении АД в случаях гипертонической
энцефалопатии и при злокачественной
артериальной гипертензии. Повышение
АД хможет сопровождаться головокружением,
носовым кровотечением и слабостью.
Однако эти жалобы достаточно часто
встречаются и при нормальном уровне
АД.
Симптомы
вызываемого артериальной гипертензией
поражения сосудов включают нарушение
зрения, периодически возникающую
слабость к головокружение вследствие
преходящей ишемии центральной нервной
системы, гематурию
и
никтурию. Могут отмечаться стенокардиявследствие ускоренного развития
атеросклероза, резкая загрудинная боль
при расслоении аорты, одышка и другие
признаки острой и хронической сердечной
недостаточности. Возможны такжеинфарктмиокарда и инсульт.
К
жалобам, связанным с основным заболеванием,
в случаях симптоматической артериальной
гипертен-зии можно отнести резкую
мышечную слабость, полидипсию и полиурию
при первичном гиперальдостеронизме,
артралгии, похудение и лихорадку при
узелковом периартериите. Отличительные
особенности данных анамнеза и осмотра
при артериальной гипертензии
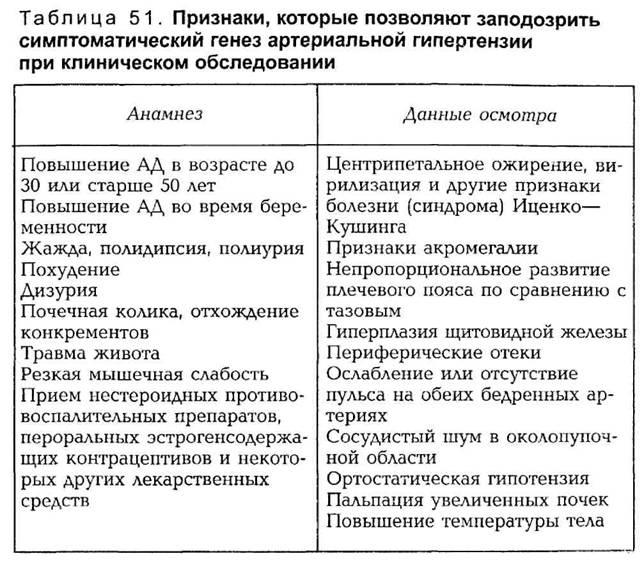
различного генеза приведены в табл. 51.
Особенности
течения артериальной гипертензии.
В пользу эссенциальной артериальной
гипертензии сви-
детельствуют
отягощенный семейный анамнез и начало
заболевания в возрасте 35—45 лет, тогда
как для симптоматической артериальной
гипертензии более характерно повышение
АД в возрасте до 30 и старше 55 лет. В
подобных случаях обязателен поиск
возможной причины артериальной
гипертензии! У женщин впервые выявленное
во время беременности повышение АДГдаже при последующей нормализа ции
в течение более или менее длительного
времени, позволяет заподозрить
почечный генез артериальной гипертензии.
Для эссенциальной артериальной
гипертензии характерно постепенное
повышение АД, тогда как при симптоматической
артериальной гипертензии АД повышается
в относительно короткие сроки и сразу
устанавливается на более или менее
высоких цифрах. Гипертонические
кризы характерны для эссенциальной
артериальной гипертензии, феохромоцитомы,
пограничной артериальной гипертензии
в период климакса, диэнцефального
синдрома. При феохромоцитоме, в отличие
от других заболеваний, кризы часто
связаны с физической нагрузкой,
натруживанием, обильной едой, тогда как
у больных с эссенциальной артериальной
гипертензией они провоцируются
психоэмоциональными стрессами,
метеорологическими факторами,
злоупотреблением солью. При феохромоцитоме
кризы длятся не более 1 ч, обычно 10—15
мин, иAJ часто спонтанно нормализуется.
В отличие от этого при эссенциальной
артериальной гипертензии они продолжаются
часами и не купируются самостоятельно.
В межкризовый период АД всегда
находится в пределах нормы при
диэнце-фальном синдроме и может быть
нормальным при феохромоцитоме, тогда
как у больных с эсенциальной артериальной
гипертензией оно чаще повышено.
Гипертонические кризы могут наблюдаться
при некоторых опухолях мозга и карцино-иде.
Для остальных видов симптоматической
артериальной гипертензии характерны
устойчивое повышение АД и отсутствие
кризов.
Мочевыделительная
система. Наличие мочекаменной болезни,
аденомы предстательной железы и повторных
инфекций мочевыводящих путей в анамнезе,
периодических дизурических явлений и
познабливания позволяет заподозрить
хронический пиелонефрит, который,
однако, может иметь и
бессимптомное
течение. На возможный почечный генез
артериальной гипертензии указывают
отеки лица, макрогематурия и изменения
в анализах мочи, которые предшествовали
повышению АД. Полиурия, никтурия и
полидипсия характерны как для
заболеваний почекгтак и для
эндокринной патологии. Перенесенная
травма живота в области фланков, травма
спины могут сопровождаться повреждением
почки.
Жалобы
общего характера . Мышечная слабость
может свидетельствовать о
гиперальдостеронизме, тиреотоксикозе,
реже — синдроме (болезни) Иценко—Кушинга.
Для последнего характерна прибавка
в массе тела, тогда как при феохромоцитоме,
тиреотоксикозе, системных васкулитах
и диффузных заболеваниях соединительной
ткани отмечается похудение. Потеря
массы тела может сопровождаться
повышением температуры тела.
Длительный
прием лекарственных препаратов, в
частности глюкокортикостероидов,
пероральных эстрогенсо-держащих
контрацептивов, симпатомиметических
средств в виде ингаляций или капель в
нос может быть причиной ятро-генной
артериальной гипертензии.
Для
оценки наличия сосудистых осложнений
при артериальной гипертензии и
сопутствующего атеросклероза уточняют
выраженность стенокардии, церебральной
и периферической сосудистой
недостаточности, а также хронической
сердечной недостаточности. Важное
значение для лечения и вторичной
профилактики имеет также наличие и
выраженность факторов риска
заболеваний, связанных с атеросклерозом
(курение, сахарный диабет и др.).
Объективное
исследование начинают с оценки внешнего
вида больного. Для болезни (синдрома)
Иценко-Ку-шинга характерны лунообразное
лицо и ожирение туловища, признаки
акромегалии. Непропорционально выраженное
развитие мышц плечевого пояса по
сравнению с тазовым позволяет
заподозрить коарктацию аорты. При
осмотре кожных покровов обращают
внимание на наличие striaae rubrae , акне,
гипертрихоза, характерных для
гиперкортицизма. При развитии
сердечной недостаточности появляется
акроцианоз, а в далеко зашедших случаях
— отеки нижних конечностей. Одутловатость
лица и отечность век свойственны почечным
отекам,
а увеличенная щитовидная железа и
глазные симптомы — тиреотоксикозу.
Важной
частью клинического обследования
является определение пульсации
артерий верхних и нижних конечностей.
При пальпации лучевых артерий можно
обнаружить pulsus differens , свойственный
атеросклерозу и болезни Такаясу.
Ослабление или исчезновение пульсации
обеих бедренных артерий является важным
диагностическим признаком коарктации
аорты, а одной или обеих задних
большеберцовых или тыльных артерий
стопы — признаком их атеросклеротического
поражения. Видимая пульсация сонных
артерий (пляска каротид) характерна для
недостаточности аортального клапана
и открытого артериального протока.
У больных с эссенциальной артериальной
гипертензией при отсутствии сердечной
недостаточности отмечается склонность
к брадикардии, тогда как при феохромоцитоме
и тиреотоксикозе имеет место стойкая
тахикардия.
Измерение
АД проводят на обеих верхних конечностях,
причем с одной стороны трижды, а во всех
случаях развития артериальной гипертензии
в молодом возрасте (до 30 лет) — также на
нижних конечностях с наложением манжеты
на нижнюю треть бедра. Важно тщательно
соблюдать правильную технику измерения
АД! В норме систолическое АД на нижних
конечностях примерно на 10 мм рт. ст.
выше, чем на верхних, и значительно
снижено при коарктации аорты. Асимметрия
АД на верхних конечностях характерна
для атеросклероза и болезни Такаясу
и при наличии других признаков может
свидетельствовать о возможном
вазоренальном генезе артериальной
гипертензии.
Важное
дифференциально-диагностическое
значение имеет сравнение результатов
измерения АД в положении лежа и стоя.
Для эссенциальной артериальной
гипертензии более характерно повышение
диастолического АД при переходе в
вертикальное положение, в то время
как для симптоматической артериальной
гипертензии (особенно при феохромоцитоме),
при отсутствии антигипертензивной
терапии, свойственно его снижение (так
называемая ортостатическая артериальная
ги-потензия). Изолированное повышение
систолического АД указывает на
возможную атеросклеротическую гипертензию
по-
жилых,
тиреотоксикоз, недостаточность
аортального клапана. Она отмечается
также при открытом артериальном протоке
и полной предсердно-желудочковой
блокаде. Преимущественное повышение
диастолического АД при мало измененном
систолическом требует в первую очередь
исключения почечной артериальной
гипертензии.
Выявление
сосудистого шума над артериями при их
аускультации свидетельствует об их
значительном сужении, причиной
которого в большинстве случаев является
атеросклероз и изредка — аортоартериит.
Для этих шумов характерен диастолический
компонент, который, однако, не всегда
удается выслушать. В околопупочной
области такой шум выслушивают у 50 %
больных с реноваскулярной артери
альной гипертензией, что значительно
облегчает ее диагностику.
При
клиническом исследовании сердца
обращают внимание на наличие шумов
аортальной недостаточности, открытого
артериального протока и коарктации
аорты, IV и III тонов, дилатации полостей.
Пальпация живота позволяет обнаружить
увеличенные вследствие поликистоза
поч ки, а также аневризму брюшной
части аорты.
В
результате обследования оценивают
наличие и выраженность застойной
сердечной недостаточности и ретинопатии.
Дополнительное
обследование. Диагноз эссенциальной
артериальной гипертензии является
предварительным при первичном выявлении
повышенного АД у больных в возрасте
35—45 лет, особенно у женщин, с отягощенным
семейным анамнезом. В 9 из 10 случаев это
предположение оказывается правильным.
Тем не менее, хотя вероятность
симптоматической артериальной
гипертензии достаточно мала, ее
распознавание может избавить больного
от пожизненного приема антигипертензивных
препаратов. Исключение вторичной
артериальной гипертензии является
обязательным при выявлении повышенного
АД у лиц более молодого или, наоборот,
пожилого возраста. В этих целях, а также
для оценки степени поражения
органов-мишеней у всех больных с
устойчивой артериальной гипертензией
проводят базовое обследование
по следующей программе-минимум:
кровь
— общий анализ, определение содержания
глюкозы (натощак), креатинина, мочевины,
мочевой кислоты, электролитов (калия,
натрия), липидов (общий холестерин,
триглице-риды) натощак;
моча
— общий анализ (неоднократно), по
Нечипоренко, бакпосев (при обнаружении
бактерий в общем анализе);
ЭКГ
— рентгенография грудной клетки,
эхокардиография.
По
общему анализу крови можно выявить
анемию, характерную для ренопаренхиматозных
заболеваний, полицитемию и признаки
воспаления. Сахарный диабет ускоряет
развитие артериосклероза и может
осложняться диабетической нефро-патией.
Гипергликемия свойственна также болезни
(синдрому) Иценко—Кушинга и
феохромоцитоме. Уровень креатинина и
в меньшей степени мочевины позволяет
оценить состояние азотовыделительной
функции почек. Повышение содержания
мочевой кислоты, помимо подагры и
подагрической нефропа-тии с симптоматической
артериальной гипертензией, часто
встречается при других видах почечной
гипертензии. Исходный уровень мочевой
кислоты, как и глюкозы в крови, может
служить также точкой отсчета для контроля
возможных побочных эффектов
салуретиков. Гипокалиемия наблюдается
при повышенной секреции минералокортикоидов,
однако может быть также следствием
приема мочегонных препаратов. Определение
содержания натрия в плазме крови может
помочь отличить первичный
гиперальдостеронизм от вторичного.
Повышение уровня липидов в крови
является важным фактором риска
атеросклероза и может усугубляться при
лечении некоторыми антигипертензивными
препаратами (в частности, Р-адреноблокаторами).
Дифференциально-диагностическое
значение изменений в анализах мочи,
характерных для наиболее частых причин
артериальной гипертензии, резюмировано
в табл. 52.
По
данным ЭКГ и ЭхоКГ оценивают гипертрофию
левого желудочка, Гипертрофия левого
желудочка является фактором, имеющим
неблагоприятное прогностическое
значение, независимо от генеза артериальной
гипертензии. Рентгенография органов
грудной полости позволяет выявить
характерные для атеросклероза
изменения аорты, а также дилатацию
левого желудочка, изредка — патогномоничные
для коаркта-

ции
аорты узоры ребер. Эхокардиогафия имеет
также важное значение для оценки
функции левого желудочка.
Специальные
методы исследования применяют для
диагностики симптоматической
артериальной гипертензии в тех случаях,
когда результаты клинического и базового
лаборатор ного и инструментального
обследований дают основание запо
дозрить вторичную артериальную
гипертензию либо при неэффективности
медикаментозной терапии.
Показаниями
к специальному обследованию для уточнения
причины артериальной гипертензии
являются: 1) наличие клинических признаков
заболевания, которое может служить
причиной
артериальной гипертензии; 2) изменения
содержания креатинина и калия в
плазме крови; 3) изменения в анализах
мочи; 4) артериальная гипертензия у лиц
в возрасте до 30 лет; 5) злокачественная
артериальная гипертензия; 6) артериальная
гипертензия, рефрактерная к медикаментозной
терапии.
Характер
дополнительного обследования определяется
наиболее вероятной причиной
артериальной гипертензии. Специфические
методы диагностики и подтверждения
диагноза при наиболее распространенных
видах симптоматической артериальной
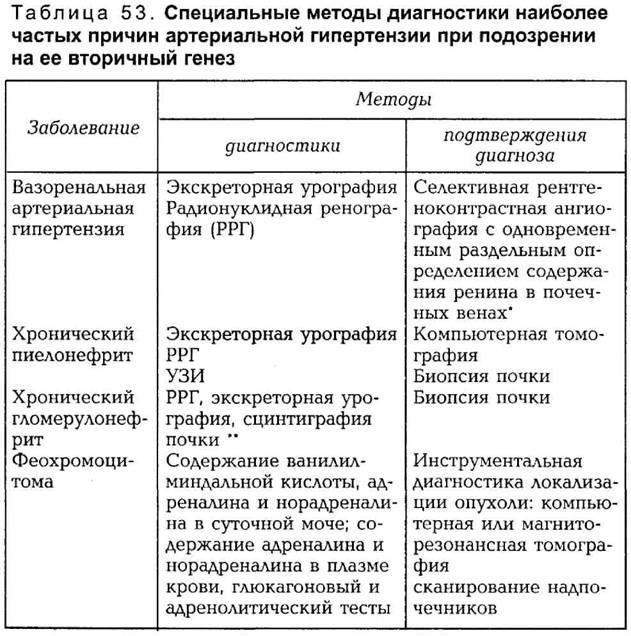
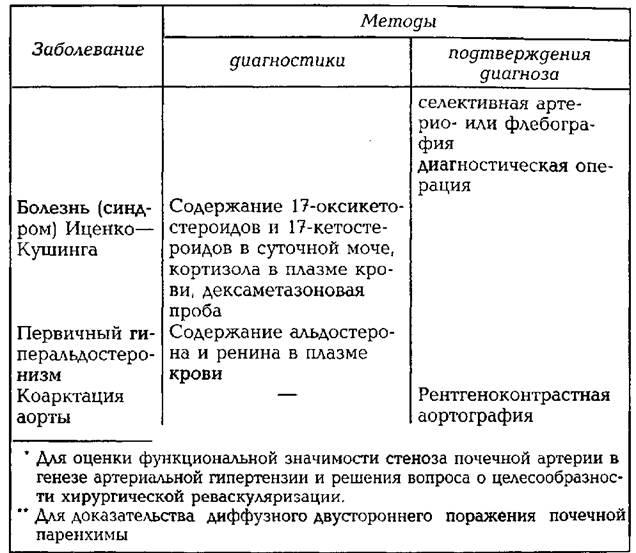
гипертензии приведены в табл. 53.
Определение
активности ренина в плазме крови у всех
больных с артериальной гипертензией в
целях оценки рени-нового профиля в
настоящее время не проводят. Накопленный
клинический опыт не подтвердил его
сколько-нибудь существенного
прогностического и терапевтического
значения, за исключением случаев
предположительной реноваскуляр-ной
артериальной гипертензии или гиперсекреции
минерало-кортикоидов.
Источник
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ГБ:
Диагноз ГБ
должен ставиться только путем исключения
вторичной симптоматической
гипертензии. Но это
часто бывает весьма сложной задачей. Лица со вторичной гипертензией
составляют около 10%, а в возрастной группе до 35 лет — 25%. Вторичные гипертензии делятся на:
1. Гипертония почечного генеза —
наиболее часто;
2. Эндокринного генеза;
3. Гемодинамические;
4. Центрогенные ( при поражении
головного мозга );
5. Прочие ( медикаментозная, при
полиневрите и т.д.).
ГИПЕРТОНИИ ПОЧЕЧНОГО ГЕНЕЗА
а). При хроническом диффузном гломерулонефрите:
— в анамнезе часты указания на
почечную патологию;
— с самого начала есть, хотя бы
минимальные изменения в моче: гематурия, протеинурия, цилиндрурия.
При ГБ
такие изменения бывают только в далеко зашедших стадиях.
— АД стабильное, может быть не особенно высоким, кризы редко;
— помогает биопсия почки.
б). При хроническом пиелонефрите:
— это заболевание бактериальной
природы. Есть признаки инфекции и
дизурические расстройства. В
анамнезе указания на острые расстройства с ознобами, лихорадкой,
болями в пояснице, иногда почечная колика, при пиелонефрите страдает
концентрационная функция. Но только при 2-х-стороннем поражении. Возникает ранняя жажда, полиурия. Нередко положителен симптом
поколачивания по пояснице. В анализе мочи: лейкоцитурия,
небольшая или умеренная протеинурия, проба Нечипоренко — количество
лейкоцитов в 1 мл мочи в норме до 4ООО. При посевах мочи появляется большое
количество колоний. Может иметь место
бактериоурия. Мочу надо сеять неоднократно, т.к. вне обострения
количество колоний может быть небольшим, но их количество постоянно ( признак
постоянства колоний ). При постановке пробы Зимницкого: гипо- и изопротеинурия.
Иногда для выявление бактериоурии прибегают к
провокационным тестам:
1. пирогеналовый тест;
2. проба с преднизолоном
в/в. После провокации проводится проба
Нечипоренко.
При пиелонефрите имеется скрытая лейкоцитурия. Пиелонефрит даже 2-х-сторонний всегда
несимметричен, что выявляется при изотопной ренографии ( определяется
раздельная функция почек ). Основной метод исследования — экскреторная
урография. При этом определяется деформация чашечно-лоханочного аппарата, а не только нарушение функции.
в). Поликистозная почка —
также может быть причиной повышения АД.
Это врожденное заболевание, поэтому нередко указание на основной
характер патологии. Поликистоз часто протекает с увеличением размеров почек,
которые при этом четко пальпируются. Рано нарушается концентрационная функция
почек. Появляется ранняя жажда и полиурия. Помогает метод экскреторной
урографии.
г). Вазоренальные гипертонии —
связано с поражение почечных артерий, сужением их просвета. Причины:
— у мужчин часто как возрастной
атеросклеротический процесс;
— у женщин часто по типу
фиброзно-мышечной дисплазии —
своеобразного изолированного поражения почечных артерий неясной
этиологии. Часто возникает у молодых
женщин после беременности.
— иногда причиной является
тромбоэмболия почечной артерии
(после операций, при
атеросклерозе). Патогенез: в результате сужения просвета сосудов
происходит ишемия почки. Снижается
микроциркуляция — происходит активация
ренин-ангиотензиновой системы,
вторично включается альдостероновый механизм.
Признаки:
1. Быстропрогрессирующая высокая
стабильная гипертония, нередко со
злокачественным течением ( высокая
активность ренина );
2. Сосудистый шум над проекцией
почечной артерии:
а). на передней брюшной стенке,
чуть выше пупка,
б). в поясничной области. Шум
лучше выслушивается натощак.
3. Дополнительные исследования:
функция ишемизированной почки страдает,
другая почка компенсаторно увеличивается в размерах. Поэтому информативны методы
раздельного исследования почек:
— радиоизотопная ренография, на
которой сосудистая часть сегмента снижена, кривая растянута и ассиметрична;
— экскреторная урография:
контрастное вещество в ишемизированную почку
поступает медленнее и медленнее выводится: замедление в 1-ую минуту исследования,
задержка контрастного
вещества. Это описывается как запаздывание
поступления и гиперконцентрация в поздние
сроки — т.е. имеет место асинхронное
контрастирование — признак
ассиметрии.
— сканирование: почка в следствии
сморщивания уменьшена в размерах и плохо вырисовывается, здоровая почка компенсаторно увеличена.
— аортография: самый информативный метод, но к сожалению не
безопасный, поэтому используется последним.
ЛЕЧЕНИЕ:
Пластика сосудов приводит к полному
излечению, но важна ранняя операция до наступления необратимых изменений в
почке. Необходимо также помнить, что бывает функциональный стеноз.
д).Нефроптоз —
возникает в следствии патологической подвижности почки. Патогенез
гипертонии складывается из 3-х моментов:
1. натяжение и сужение почечной
артерии: за ишемией
следует спазм сосудов и гипертензия;
2. нарушение оттока мочи по
натянутому, иногда перекрученному
мочеточнику, присоединение инфекции
вызывает пиелонефрит;
3. раздражение симпатического
нерва в сосудистой ножке ведет к спазму сосудов.
Признаки:
— чаще в молодом возрасте,
— гипертензия с кризами, сильными
головными болями, выраженными вегетативными нарушениями, но в целом
гипертензия лабильна;
— в положении лежа АД
уменьшается.
Для диагностики в основном используют аортографию и
экскреторную урографию. Лечение — хирургическое: фиксация почки.
е). Другими причинами почечной гипертензии могут являться:
амилоидоз, гипернефрос, диабет, гломерулосклероз, коллагеноз.
АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ ЭНДОКРИННОГО ГЕНЕЗА
а). СИНДРОМ Иценко-Кушинга — связан с поражением
коркового слоя надпочечников. Резко увеличивается выработка
глюкокортикоидов. Характерен типичный образ больных: лунообразное лицо, пере-
распределение жировой клетчатки.
б). ФЕОХРОМОЦИТОМА — это опухоль из зрелых клеток хромаффинной
ткани мозгового слоя надпочечников, реже — опухоль параганглиев аорты, симпатических нервных узлов и сплетений.
Хромаффинная ткань продуцирует адреналин и норадреналин. Обычно при
феохромоцитоме катехоламины выбрасываются в
кровь периодически, с чем связано возникновение катехоламиновых
кризов. Клинически феохромоцитома может протекать в 2-х вариантах:
1. кризовая артериальная
гипертензия;
2. постоянная артериальная
гипертензия.
АД
повышается внезапно, в течении нескольких минут, свыше 3ОО мм
рт.ст. Сопровождается ярко
выраженными вегетативными
расстройствами: сердцебиение,
дрожь, потливость, страх,
беспокойство, кожные проявления.
Катехоламины активно вмешиваются
в углеводный обмен: повышается
количество сахара в крови. Поэтому во время криза жажда, а после него —
полиурия. Наблюдается также склонность к ортостатическому падению
давления, что проявляется потерей
сознания при попытке изменить горизонтальное положение тела на вертикальное ( гипотония в
ортостазе ). При феохромацитоме также
наблюдается снижение веса тела, что
связано с усилением основного обмена.
ДИАГНОСТИКА:
— гипергликемия и лейкоцитоз во
время криза;
— рано развивается гипертрофия и
дилатация левого желудочка;
— может быть тахикардия,
изменения на глазном дне;
— основной метод диагностики —
это определение катехоламинов продуктов их метаболизма ( ванилинминдальной
кислоты при феохромоцитоме выше 3.5 мг/сут в моче. Адреналин и норадреналин выше 100 мкгр/сут в
моче );
— проба с
альфа-адреноблокаторами;
— Фентоламин — 0.5% 1мл в/в или
в/м;
— Тропафен — 1.0% 1мл в/в или
в/м;
Эти препараты
обладают антиадренергическим действием. Блокируют передачу адренергических сосудосуживающих импульсов.
Снижение систолического давления более, чем на 80 мм рт.ст., а диастолического
на 60 мм
рт.ст. через 1-2 минуты указывает
на симпатикоадреналовый характер
гипертензии и проба на феохромоцитому считается
положительной. Эти же препараты ( Фентоламин, Тропафен ) используют для купирования
катехоламиновых кризов.
— провокационный
тест — в/в вводят гистамина
дигидрохлорид 0.1% 0.25-0.5 мл (
выпускается гистамин 0.1% 1мл ). Для феохромоцитомы характерно повышение АД на 40/25 мм рт.ст.
И более чем через 1.5 минуты после
инъекции. Проба показана если АД вне
приступов не превышает 170/110. При
более высоком АД проводят пробу с Фентоламином
или Тропафеном.
Примерно в 10% случаев проба с гистамином может оказаться
положительной и при отсутствии феохромоцитомы. Механизм действия гистамина
основан на рефлекторном возбуждении мозгового слоя
надпочечников.
— пресакральная оксисупраренография (
кислород вводится в околопочечное пространство и делается серия
томограмм );
— надавливание или
удар в области почек может
приводить к выбросу катехоламинов из опухоли в кровь и сопровождаться АД;
— помогает также исследование
сосудов глазного дна и ЭКГ;
в).ПЕРВИЧНЫЙ ГИПЕРАЛЬДОСТЕРОНИЗМ или синдром Кона. Это
заболевание связано с наличием аденомы,
реже — карциномы, а также с двусторонней гиперплазией клубочковой
зоны коры надпочечников, где вырабатывается
альдостерон. Заболевание связано с повышенным поступлением в организм
альдостерона, который усиливает
канальцевую реабсорбцию натрия. В результате этого происходит замена калия на
натрий внутри клетки. Перераспределение
этих ионов ведет к накоплению натрия и воды внутри клетки, в том числе и в сосудистой стенке. Поэтому просвет сосудов суживается и АД
увеличивается.
Повышенное содержание натрия и воды в
стенке сосудов ведет к увеличению чувствительности к гуморальным прессорным веществам.
Следствием чего является артериальная гипертония диастолического типа.
Особенность этих гипертоний
— стабильность и неуклонное нарастание, устойчивость, отсутствие реакции
на обычные гипотензивные средства, кроме верошпирона ( антагонист альдостерона
).
Вторая группа симптомов связана с
выведением из организм калия. Следовательно
в клинической картине
присутствуют признаки выраженной гипокалийемии,
проявляющейся прежде всего
мышечными нарушениями: мышечная слабость, адинамия, парастезии, могут
быть парезы, даже функциональные
параличи, а также изменения со стороны
сердечнососудистой системы: тахикардия,
экстрасистолия, другие нарушения ритма. На ЭКГ: удлинение электрической
систолы, увеличение интервала QT, иногда появляется патологическая волна.
Синдром Кона
называют также сухим гиперальдостеронизмом, т.к. при нем нет видимых отеков.
ДИАГНОСТИКА:
— исследование крови на
содержание натрия и калия:
а). концентрация калия падает
ниже 3.5 мкэкв/л;
б). концентрация натрия
увеличивается более 130 мэкв/л;
— содержание калия в моче
повышено, а натрия понижено;
— увеличены катехоламины мочи (
см. выше );
— реакция мочи как правило любая;
— определенное значение имеет
проба с салуретиком ( гипотиазид ). Сначала определяют калий в сыворотке, потом
больной принимает Гипотиазид по 100мг/сут 3-5 дней. Далее опять исследуют калий крови. У больных
с синдромом Кона происходит резкое падение концентрации калия, в отличие от
здоровых;
— проба с Верошпироном по 400мг/сут. При этом снижается АД через неделю, а калий
повышается.
— определение альдостерона в моче
( но методика четко не налажена );
— определение ренина
— при первичном
гиперальдостеронизме активность юкстагломерулярного аппарата почек резко угнетена, ренина вырабатывается мало;
— рентгенологически: топография
надпочечников, но выявляются только опухоли массой 2 грамма;
— если опухоль маленькая, то диагностическая лапаратомия с ревизией надпочечников.
Если
заболевание вовремя не диагностируется, присоединяется заболевание почек: нефросклероз,
пиелонефрит, появляется жажда и полиурия.
г). АКРОМЕГАЛИЯ — АД повышается за счет активации функции
коры надпочечников;
д).синдром Канмельстрия-Вильсона —
диабетический гломерулосклероз
при сахарном диабете.
е). ТИРЕОТОКСИКОЗ
— происходит усиленное выделение
кальция через почки, что способствует
образованию камней, и в конечном итоге,
происходит увеличение АД;
ж).ГИПЕРРЕНИНОМА — опухоль юкстагломерулярного
аппарата. Но скорее всего казуистика.
з).КОНТРАЦЕПТИВНАЯ артериальная гипертензия — при применении
контрацептивных гормонов.
ГЕМОДИНАМИЧЕСКИЕ АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ
Связаны с первичным поражением крупных
магистральных сосудов.
1. КОАРКТАЦИЯ АОРТЫ — врожденное заболевание, связанное с утолщением мышечного слоя в
области перешейка аорты. Происходит перераспределение крови — резко переполняются сосуды до или
выше сужения, т.е. сосуды верхней
половины туловища. Сосуды нижних конечностей, напротив, получают крови медленно
и мало. Основные симптомы проявляются к периоду полового созревания, обычно к
10 годам. Субъективно отмечаются головные боли, носовые кровотечения.
ОБЪЕКТИВНО:
— диспропорциональное развитие:
мощная верхняя половина тела и слаборазвитая нижняя;
— гиперемированное лицо;
— пульс на лучевой артерии
полный, напряженный;
— холодные стопы, ослабленный
пульс на ногах;
— слева от грудины грубый
систолический шум;
— верхушечный толчок резко
усилен;
— АД на плечевой артерии высокое,
на ногах — низкое;
— на рентгенограмме — узоры
ребер;
— основной метод диагностики —
аортография.
При
своевременной диагностике лечение приводит к полному излечению. Если не
вылечить, то через 50 лет появляется нефросклероз.
б). БОЛЕЗНЬ «ОТСУТСТВИЯ ПУЛЬСА» или синдром Такаясу.
Синонимы: панаортит, панартериит,
болезнь дуги аорты. Заболевание инфекционно-аллергической природы, чаще всего встречается у молодых женщин. Наблюдается пролиферативное воспаление стенок
аорты в большей степени —
интимы. В результате некрозов
образуются бляшки, идет фибринозное набухание.
В анамнезе длительный
субфебрилитет, напоминающий
лихорадочное состояние и аллергические реакции. Появляется ишемия
сосудов головного мозга и конечностей, что проявляется обмороками, головокружением, кратковременной потерей
сознания, потерей зрения, слабостью в руках. Обнаруживается артериальная
гипертензия в результате перераспределения крови. Эту болезнь называют
«коарктацией наоборот». На
руках АД понижено причем не симметрично,
на ногах АД выше. Далее присоединяется вазоренальная или ишемическая
гипертония, которая носит злокачественный характер. Появляется шум над
почечными артериями.
Диагностика:
— обязательно применение
аортографии;
— часто повышено СОЭ;
— высокое содержание
гамма-глобулинов;
— предложена проба с аортальным
антигеном ( Уальс ).
ЦЕНТРОГЕННЫЕ АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ
Связаны с поражением головного мозга:
энцефалит, опухоли,
кровоизлияния, ишемии, травмы черепа и
прочие. При ишемии мозга гипертония носит, очевидно, компенсаторный характер и
направлена на улучшение кровоснабжения мозга. В развитии гипертонии при
органических поражениях мозга несомненное значение имеет повреждение и функциональное изменение гипоталамических структур, что сопровождается нарушением центральной
регуляции АД.
ЛЕКАРСТВЕННАЯ АРТЕРИАЛЬНАЯ ГИПЕРТОНИЯ
1. При применении адренергических средств:
— адреналин;
— эфедрин;
2. При длительном лечении гормонами:
— глюкокортикоиды;
— контрацептивы;
3. При применении нефротоксичных средств:
— фенацетин.
ЛЕЧЕНИЕ ГБ
1. ДИЕТА: ограниченное употребление
поваренной соли, полезно уменьшить при излишней полноте (стол N 10), соль
меньше 5 г/сут.
2.РЕЖИМ: перевод на 1-сменную
работу, исключить ночные смены, улучшить
и рационализировать условия труда, полноценный сон, послерабочий отдых.
3. Борьба с гиподинамией.
ОБЩИЕ ПРИНЦИПЫ ЛЕЧЕНИЯ ГБ:
1. Точно установить природу
артериальной гипертензии;
2. В ряде случаев ГБ протекает
бессимптомно;
3. Всем больным с артериальной
гипертензией вне зависимости от
наличия симптомов показана
терапия гипотензивными средствами. При снижении АД во время
лечения самочувствие иногда может
ухудшаться, поэтому важно правильно
выбрать темп снижения АД с учетом:
— возраста больного;
— длительности артериальной
гипертензии;
— наличия или отсутствия
сосудистых расстройств.
При отсутствии сосудистых расстройств,
в молодом возрасте АД снижают до нормального уровня быстро. В пожилом
возрасте снижение проводят до
субнормального уровня, т.е. до опасной зоны.
4. При применении
гипотензивной терапии может
возникать синдром отмены,
иногда даже по типу гипертонических кризов. Поэтому необходима длительная непрерывная
терапия гипотензивными средствами. Только при
длительной терапии возможно
излечение, однако существуют сомнения
по поводу непрерывности
терапии, предлагается
курсовое лечение. Санкт-Петербургская терапевтическая школа и большинство
зарубежных ученых считают
необходимым непрерывное
лечение.
5. Терапия должна проводиться с
точки зрения патогенеза заболевания.
Учитывая необходимость патогенетического лечения, терапия должна быть
комплексной или комбинированной, т.к.
необходимо воздействовать на различные звенья патогенеза.
Сохранить в соцсетях:
Похожие публикации:
Ваш отзыв:
Карточка данной публикации. Тема: «ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА ГБ. Лечение ГБ», опубликована в разделе Обучающие материалы — последняя редакция, обновление: 2009-11-17
Копирование информации возможно с обязательной ссылкой на krasgmu.net!
Раздел
: Обучающие материалы |
|
Просмотров
: 23792
Нашли ошибку? Выделите текст с ошибкой и нажмите Ctrl+Enter, чтобы сообщить нам о ней.
Источник

