Давление крови в артериальной системе
Кровяное давление – это сила, с которой кровь давит на стенки сосудов. Это один из важнейших параметров гомеостаза, оказывающий комплексное воздействие на все органы и системы, указывающий на состояние организма в целом. Этот показатель зависит от многих факторов, среди которых частота и сила сердечных сокращений, состояние сосудов, их эластичность, наличие повреждений, объем циркулирующей крови и др. Так как давление легко измерить, то эта величина служит удобным диагностическим инструментом, по которому можно прогнозировать наличие и развитие некоторых заболеваний, в первую очередь, сердечно-сосудистой системы. Стабильность артериального давления (АД) свидетельствует о функциональной состоятельности организма, а его нарушения – о заболеваниях.
 Необходимо постоянно контролировать свое кровяное давление, особенно важно делать это людям пожилого возраста
Необходимо постоянно контролировать свое кровяное давление, особенно важно делать это людям пожилого возраста
Физиология давления
Что такое кровяное давление? Это давление крови на сосудистую стенку или стенку органического резервуара, в котором она находится, соответственно, оно бывает внутрисердечным, артериальным, венозным, капиллярным. Показатели всех этих видов давления значительно разнятся, в первую очередь из-за свойств самих сосудов. Наиболее стойким, высоким и легким в измерении является артериальное давление, определение которого чаще всего и используется в клинике и повседневной жизни.
Чтобы контролировать состояние сердечно-сосудистой системы, необходимо регулярно измерять артериальное давление.
Сердце сокращается, выбрасывая пульсовую волну крови с огромной скоростью по эластичной трубке – артерии, которая, благодаря своим эластичным волокнам компенсирует толчок, амортизирует энергию, переданную сердечной мышцей, и позволяет крови двигаться все дальше и дальше по кровяному руслу. Давление уменьшается в направлении от сердца, достигая минимальных значений в венах крупного калибра с большим диаметром сечения, в которых минимально содержание эластичных элементов.
Органы, главным образом влияющие на давление и поддерживающие его:
- Сердце – чем сильнее выброс крови из сердца, чем чаще сокращается сердечная мышца, тем выше артериальное давление. От силы сокращений сердца в большей мере зависит верхнее, систолическое давление, то есть регистрируемое в момент сокращения. Изменения систолического давления позволяют косвенно судить о состоянии сердца.
- Сосуды – от состояния сосудов напрямую зависит показатель давления, ведь если у человека присутствует атеросклероз, обтурация сосуда, повреждение или хрупкость сосудистой стенки, все это будет отражаться на показателе АД. Длительная гипертензия вызывает дегенерацию эластических элементов стенки, что плохо влияет на компенсаторные способности сосудов.
- Почки – эти парные органы-фильтры влияют на объем циркулирующей крови как напрямую (чем больше крови в русле – тем выше давление), так и при помощи биологически активных веществ. В почках вырабатывается ренин, который вследствие цепочки реакций превращается в ангиотензин II, мощное сосудосуживающее вещество. Почки влияют на периферическое сопротивление сосудов. Отклонения в диастолическом, или нижнем давлении часто означают наличие почечной патологии.
- Эндокринные железы – надпочечники выделяют альдостерон, влияющий на фильтрацию и реабсорбцию ионов натрия, который удерживает воду. Задняя доля гипофиза депонирует вазопрессин – мощный гормон, уменьшающий выработку мочи.
Стабильность артериального давления (АД) свидетельствует о функциональной состоятельности организма, а его нарушения – о заболеваниях.
Читайте также:
6 основных причин повышенного артериального давления
Польза и вред сдачи крови: 12 заблуждений о донорстве
8 продуктов, помогающих улучшить кровообращение
Нормы кровяного давления по возрасту
Чтобы контролировать состояние сердечно-сосудистой системы, необходимо регулярно измерять артериальное давление, особенно при наличии гипертонической болезни или склонности к ней, а также ряде других патологий. Для этого понадобится классический тонометр и стетоскоп, или современное автоматическое и полуавтоматическое устройство для самостоятельного измерения АД – с ними легко может справиться каждый.
Измерения проводятся на двух руках. Манжетка классического тонометра помещается выше локтя, примерно на одном уровне с сердцем, а у электронного тонометра – на запястье. При ручном измерении используют метод Короткова – нагнетают давление в манжетке до тех пор, пока не послышатся особые звуковые колебания – тоны. После этого продолжают нагнетать до прекращения тонов, после чего, медленно спуская воздух, фиксируют верхнее и нижнее кровяное давление по первому и последнему тону соответственно. Все, что нужно для измерения АД автоматическим тонометром, это нажать кнопку. Аппарат заработает, сдавливая манжеткой руку, а затем выведет результат на дисплей.
Давление измеряется в миллиметрах ртутного столба, сокращенно мм рт. ст. Общепринятой нормой является показатель 120/80 мм рт. ст. для зрелого человека 20–40 лет. Нормальное давление колеблется для разных возрастных категорий, и в среднем составляет:
- у детей до года – 90/60 мм рт. ст.;
- от года до 5 лет – 95/65 мм рт. ст.;
- 6–13 лет – 105/70 мм рт. ст.;
- 17–40 лет – 120/80 мм рт. ст.;
- 40–50 лет – 130/90 мм рт. ст.
Разработаны таблицы возрастных норм, по которым можно определить оптимальный показатель с учетом пола. Однако следует иметь в виду, что индивидуальная норма может отличаться, так как зависит от целого ряда параметров.
Если выявлена гипертоническая болезнь, необходима коррекция образа жизни – отказ от вредных привычек, нормализация рациона, установление режима сна и бодрствования, умеренная, но регулярная физическая нагрузка, поддерживающая фармакотерапия.
Когда человек достигает 60 лет, то из-за естественной деградации эластичных волокон в стенке сосудов давление у него, как правило, становится более высоким, чем в молодом возрасте.
 Нормы АД меняются с возрастом
Нормы АД меняются с возрастом
Существует понятие повышенной и пониженной нормы АД. О гипотонии (стойком понижении давления) говорят при показателях 100/60 мм рт. ст., пониженном нормальном – 110/70, нормальном – 120/80, повышенном нормальном – до 139/89, все, что превышает этот показатель, называется артериальной гипертензией.
Повышение и понижение давления
Отклонения давления от нормы бывают двух видов – это гипертензия (патологическое повышение) и гипотензия (патологическое снижение АД).
Гипертензия
Артериальная гипертензия может быть вызвана множеством причин – ее появлению способствует атеросклероз, сахарный диабет, вредные привычки, в частности, курение, прием оральных контрацептивов, нарушения баланса белков, жиров и углеводов в рационе, чрезмерное потребление транс-жиров, малоподвижный образ жизни, злоупотребление солью в продуктах питания, тонизирующими напитками. Также она может возникать как следствие первичной болезни сердца, почек или эндокринных желез, но такая форма встречается намного реже.
Диагноз «гипертоническая болезнь» не устанавливается пациентом самостоятельно, его выставляет врач по результатам обследования, которое включает суточный мониторинг артериального давления, биохимический анализ крови (выявляется наличие определенных маркеров), осмотр глазного дна, ЭКГ и др.
Что делать, если выявлена гипертоническая болезнь? В первую очередь, необходима коррекция образа жизни – отказ от вредных привычек, нормализация рациона, установление режима сна и бодрствования, умеренная, но регулярная физическая нагрузка, поддерживающая фармакотерапия.
Общепринятой нормой является показатель 120/80 мм рт. ст. для зрелого человека 20–40 лет.
Препараты для снижения давления принимают только по назначению врача, строго соблюдая рекомендации. Лечение гипертензии длительное, оно требует от пациента терпения и самодисциплины.
Гипотензия
Низкое давление (гипотония) не менее серьезный недуг, оно свидетельствует о недостаточном кровоснабжении главных органов, в которых из-за этого развиваются вначале функциональные, а затем и органические нарушения.
Причиной гипотонии может стать кровотечение, обширный ожог, нервно-эмоциональное напряжение, недостаточное потребление жидкости или усиленное ее выведение из организма. Гипотензия развивается при сердечной или сосудистой недостаточности, когда периферические сосуды утрачивают тонус (например, в шоковых состояниях), из-за аллергической реакции. Наиболее опасным осложнением гипотонии является коллапс, риск наступления которого появляется при снижении давления до 80/60 мм рт. ст. Это состояние чревато гипоксией головного мозга.
 Справиться с неприятными симптомами гипотонии помогает натуральный черный кофе
Справиться с неприятными симптомами гипотонии помогает натуральный черный кофе
Лечение гипотонии в основном симптоматическое. Хронически пониженное давление успешно корректируется нормализацией рациона и питьевого режима, повышением физической активности. Хороший терапевтический эффект оказывает тонизирующий массаж, контрастный душ, ежедневная утренняя гимнастика, умеренное употребление тонизирующих напитков (крепкий чай, черный кофе).
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Нашли ошибку в тексте? Выделите ее и нажмите Ctrl + Enter.
Источник
Кровяное давление — это давление крови на стенки сосудов.
Артериальное давление — это давление крови в артериях.
На величину кровяного давления влияют несколько факторов.
- Количество крови, поступающее в единицу времени в сосудистую систему.
- Интенсивность оттока крови на периферию.
- Ёмкость артериального отрезка сосудистого русла.
- Упругое сопротивление стенок сосудистого русла.
- Скорость поступления крови в период сердечной систолы.
- Вязкость крови
- Соотношение времени систолы и диастолы.
- Частота сердечных сокращений.
Таким образом, величина кровяного давления, в основном, определяется работой сердца и тонусом сосудов (главным образом, артериальных).
В аорте, куда кровь с силой выбрасывается из сердца, создается самое высокое давление (от 115 до 140 мм рт. ст.).
По мере удаления от сердца давление падает, так как энергия, создающая давление, расходуется на преодоление сопротивления току крови.
Чем выше сосудистое сопротивление, тем большая сила затрачивается на продвижение крови и тем больше степень падения давления на протяжении данного сосуда.
Так, в крупных и средних артериях давление падает всего на 10%, достигая 90 мм рт.ст.; в артериолах оно составляет 55 мм, а в капиллярах — падает уже на 85%, достигая 25 мм.
В венозном отделе сосудистой системы давление самое низкое.
В венулах оно равно 12, в венах — 5 и в полой вене — 3 мм рт.ст.
В малом круге кровообращения общее сопротивление току крови в 5-6 раз меньше, чем в большом круге. Поэтому давление влегочном стволе в 5-6 раз ниже, чем в аорте и составляет 20-30 мм рт.ст. Однако и в малом круге кровообращения наибольшее сопротивление току крови оказывают мельчайшие артерии перед своим разветвлением на капилляры.
Давление в артериях не является постоянным: оно непрерывно колеблется от некоторого среднего уровня.
Период этих колебаний различный и зависит от нескольких факторов.
1. Сокращения сердца, которые определяют самые частые волны, или волны первого порядка. Во время систолы желудочковприток крови в аорту и легочную артерию больше оттока, и давлением в них повышается.В аорте оно составляет 110-125, а в крупных артериях конечностей 105-120 мм рт.ст.
Подъем давления в артериях в результате систолы характеризует систолическое или максимальное давлениеи отражает сердечный компонент артериального давления.
Во время диастолы поступление крови из желудочков в артерии прекращается и происходит только отток крови на периферию,растяжение стенок уменьшается и давление снижается до 60-80 мм рт.ст.
Спад давления во время диастолы характеризует диастолическое или минимальное давлениеи отражает сосудистый компонент артериального давления.
Для комплексной оценки, как сердечного, так и сосудистого компонентов артериального давления используют показатель пульсового давления.
Пульсовое давление — это разность между систолическим и диастолическим давлением, которое в среднем составляет 35-50 мм рт.ст.
Более постоянную величину в одной и той же артерии представляет среднее давление, которое выражает энергию непрерывного движения крови.
Так как продолжительность диастолического понижения давления больше, чем его систолического повышения, то среднее давление ближе к величине диастолического давления и вычисляется по формуле: СГД = ДД + ПД/3.
У здоровых людей оно составляет 80-95 мм рт.ст. и его изменение является одним из ранних признаков нарушения кровообращения.
2. Фаз дыхательного цикла, которые определяют волны второго порядка. Эти колебания менее частые, они охватывают несколько сердечных циклов и совпадают с дыхательными движениями (дыхательные волны): вдох сопровождается понижением кровяногодавления, выдох — повышением.
3. Тонуса сосудодвигательных центров, определяющие волны третьего порядка.
Это еще более медленные повышения и понижения давления, каждое из которых охватывает несколько дыхательных волн.
Колебания вызываются периодическим изменением тонуса сосудодвигательных центров, что чаще наблюдается при недостаточном снабжении мозга кислородом (при пониженном атмосферном давлении, после кровопотери, при отравлениях некоторыми ядами).
Виды кровяного давления: внутрисердечное, артериальное, капиллярное, венозное.
Систолическое — максимальное давление во время выброса крови сердцем (в систолу)
Диастолическое – минимальное давление-во время диастолы.
Пульсовое-разница между АД систолич и АД диастолич. Зависит от ударного объема, эластичности сосудистой системы.
АД среднее-среднее значение давления в течение полного сердечного цикла. Зависит от: периферического сопротивления, и серд выброса.
АД зависит от: серд выброса, ударного объема, эластичност сосудов, периферического сопротивления, ОЦК, вязкости крови, физических нагрузок, стресса.
Дата добавления: 2017-12-16; просмотров: 1537; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Сдача сессии и защита диплома — страшная бессонница, которая потом кажется страшным сном. 8734 — | 7134 — или читать все…
Источник
Кровяное
давление —
это давление крови на стенки сосудов.
Артериальное
давление —
это давление крови в артериях.
На
величину кровяного
давления влияют
несколько факторов.
1.
Количество крови, поступающее в единицу
времени в сосудистую систему.
2.
Интенсивность оттока крови на периферию.
3.
Ёмкость артериального отрезка сосудистого
русла.
4.
Упругое сопротивление стенок сосудистого
русла.
5.
Скорость поступления крови в период
сердечной систолы.
6.
Вязкость крови
7.
Соотношение времени систолы и диастолы.
8.
Частота сердечных сокращений.
Таким
образом, величина кровяного давления,
в основном, определяется работой сердца
и тонусом сосудов (главным образом,
артериальных).
В аорте,
куда кровь с силой выбрасывается из
сердца, создается самое
высокое давление (от
115 до 140 мм рт. ст.).
По
мере удаления от
сердца давление
падает, так как энергия,
создающая давление, расходуется на
преодоление сопротивления току крови.
Чем
выше сосудистое сопротивление, тем
большая сила затрачивается на продвижение
крови и тем больше степень падения
давления на протяжении данного сосуда.
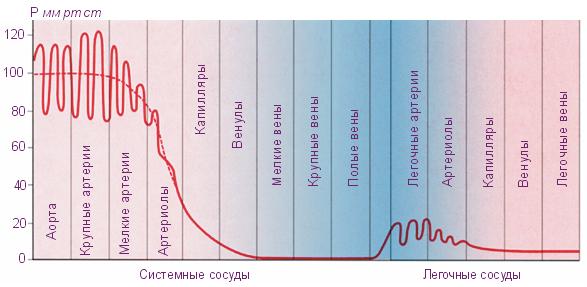
Так,
в крупных и средних артериях давление
падает всего на 10%, достигая 90 мм рт.ст.;
в артериолах оно составляет 55 мм, а в
капиллярах – падает уже на 85%, достигая
25 мм.
В
венозном отделе сосудистой системы
давление самое низкое.
В
венулах оно равно 12, в венах – 5 и в полой
вене – 3 мм рт.ст.
В малом
круге кровообращения общее сопротивление току
крови в 5-6 раз меньше,
чем в большом
круге.
Поэтому давление в легочном
стволе в
5-6 раз ниже,
чем в аорте и составляет 20-30 мм рт.ст.
Однако и в малом круге кровообращения
наибольшее сопротивление току крови
оказывают мельчайшие артерии перед
своим разветвлением на капилляры.
Давление в артериях не
является постоянным: оно непрерывно
колеблется от некоторого среднего
уровня.
Период
этих колебаний различный и зависит от
нескольких факторов.
1. Сокращения
сердца, которые
определяют самые частые волны, или волны
первого порядка. Во
время систолы желудочков приток крови
в аорту и легочную артерию больше
оттока, и давлением в
них повышается.
В
аорте оно составляет 110-125, а в крупных
артериях конечностей 105-120 мм рт.ст.
Подъем
давления в артериях в результате систолы
характеризует систолическое или максимальное давление
и отражает сердечный
компонент артериального давления.
Во
время диастолы
поступление крови
из желудочков в артерии прекращается и
происходит только отток крови
на периферию, растяжение стенок уменьшается и давление
снижается до
60-80 мм рт.ст.
Спад
давления во время диастолы
характеризует диастолическое или минимальное давление
и отражает
сосудистый компонент артериального
давления.
Для комплексной
оценки, как
сердечного, так и сосудистого компонентов
артериального давления используют
показатель пульсового
давления.
Пульсовое
давление –
это разность между систолическим и
диастолическим давлением, которое в
среднем составляет 35-50 мм рт.ст.
Более
постоянную величину в одной и той же
артерии представляет среднее
давление, которое
выражает энергию непрерывного движения
крови.
Так
как продолжительность диастолического
понижения давления больше, чем его
систолического повышения, то среднее
давление ближе к величине диастолического
давления и вычисляется по формуле: СГД
= ДД + ПД/3.
У
здоровых людей оно составляет 80-95 мм
рт.ст. и его изменение является одним
из ранних признаков нарушения
кровообращения.
2.
Фаз дыхательного цикла,
которые определяют волны
второго порядка. Эти
колебания менее частые, они охватывают
несколько сердечных циклов и совпадают
сдыхательными движениями (дыхательные
волны): вдох сопровождается понижением кровяного давления, выдох – повышением.
3.
Тонуса сосудодвигательных центров,
определяющие волны
третьего порядка.
Это
еще более медленные повышения и понижения
давления, каждое из которых охватывает
несколько дыхательных волн.
Колебания
вызываются периодическим изменением
тонуса сосудодвигательных центров, что
чаще наблюдается при недостаточном
снабжении мозга кислородом (при пониженном
атмосферном давлении, после кровопотери,
при отравлениях некоторыми ядами).
Факторы,
определяющие величину АД.
Факторы,
определяющие величину артериального
давления крови: количество крови,
эластичность сосудистой стенки и
суммарная величина просвета сосудов.
При увеличении количества крови в
сосудистой системе давление увеличивается.
При постоянном количестве крови
расширение сосудов (артериол) ведет к
понижению давления, а их сужение — к
повышению.
Артериальное
давление формируется и поддерживается
на нормальном уровне благодаря
взаимодействию двух основных групп
факторов:
гемодинамических;
нейрогуморальных.
Гемодинамические
факторы непосредственно определяют
уровень артериального давления, а
система нейрогуморальных факторов
оказывает регулирующее воздействие на
гемодинамические факторы, что позволяет
удерживать артериальное давление в
пределах нормы.
Гемодинамические
факторы, определяющие величину
артериального давления
Основными
гемодинамическими факторами, определяющими
величину артериального давления,
являются:
минутный
объем крови, т.е. количество крови,
поступающей в сосудистую систему за 1
мин.; минутный объем или сердечный
выброс = ударный объем крови х число
сокращений сердца за 1 мин.;общее
периферическое сопротивление или
проходимость резистивных сосудов
(артериол и прекапилляров);упругое
напряжение стенок аорты и ее крупных
ветвей — общее эластическое сопротивление;вязкость
крови;объем
циркулирующей крови.
Нейрогуморальные
системы регуляции артериального давления
Регуляторные
нейрогуморальные системы включают:
систему
быстрого кратковременного действия;
систему
длительного действия (интегральную
контрольную систему).
Система
быстрого кратковременного действия
Система
быстрого кратковременного действия
или адаптационная система обеспечивает
быстрый контроль и регуляцию артериального
давления. Она включает механизмы
немедленной регуляции артериального
давления (секунды) и среднесрочные
механизмы регуляции (минуты, часы).
Механизмы
немедленной регуляции артериального
давления
Основными
механизмами немедленной регуляции
артериального давления являются:
барорецепторный
механизм;хеморецепторный
механизм;ишемическая
реакция центральной нервной системы.
Барорецепторный
механизм
Барорецепторный
механизм регуляции артериального
давления функционирует следующим
образом. При повышении артериального
давления и растяжении стенки артерии
возбуждаются барорецепторы, расположенные
в области каротидного синуса и дуги
аорты, далее информация от этих рецепторов
поступает в сосудодвигательный центр
головного мозга, откуда исходит
импульсация, приводящая к уменьшению
влияния симпатической нервной системы
на артериолы (они расширяются, снижается
общее периферическое сосудистое
сопротивление — постнагрузка), вены
(происходит венодилатация, уменьшается
давление наполнения сердца — преднагрузка).
Наряду с этим повышается парасимпатический
тонус, что приводит к уменьшению частоты
сердечного ритма. В конечном итоге
указанные механизмы приводят к снижению
артериального давления.
Хеморецепторный
механизм
Хеморецепторы,
принимающие участие в регуляции
артериального давления, расположены в
каротидном синусе и аорте. Хеморецепторная
система регулируется уровнем артериального
давления и величиной парциального
напряжения в крови кислорода и углекислого
газа. При снижении артериального давления
до 80 мм рт. ст. и ниже, а также при падении
парциального напряжения кислорода и
повышении углекислого газа возбуждаются
хеморецепторы, импульсация от них
поступает в сосудодвигательный центр
с последующим повышением симпатической
активности и тонуса артериол, что
приводит к повышению артериального
давления до нормального уровня.
Ишемическая
реакция центральной нервной системы
Этот
механизм регуляции артериального
давления включается при быстром падении
артериального давления до 40 мм рт. ст.
и ниже. При такой выраженной артериальной
гипотензии развивается ишемия центральной
нервной системы и сосудодвигательного
центра, из которого усиливается
импульсация к симпатическому отделу
вегетативной нервной системы, в итоге
развивается вазоконстрикция и артериальное
давление повышается.
Среднесрочные
механизмы регуляции артериального
давления
Среднесрочные
механизмы регуляции артериального
давления развивают свое действие в
течение минут — часов и включают:
ренин-ангиотензиновую
систему (циркулирующую и локальную);антидиуретический
гормон;капиллярную
фильтрацию.
Ренин-ангиотензиновая
система
В
регуляции артериального давления
активное участие принимают как
циркулирующая, так и местная
ренин-ангиотензиновая система.
Циркулирующая ренин-ангиотензиновая
система приводит к повышению артериального
давления следующим образом. В
юкстагломерулярном аппарате почек
продуцируется ренин (его выработка
регулируется активностью барорецепторов
афферентных артериол и влиянием на
плотное пятно концентрации натрия
хлорида в восходящей части петли
нефрона), под влиянием которого из
ангиотензиногена образуется ангиотензин
I, превращающийся под влиянием
ангиотензинпревращающего фермента в
ангиотензинII, который обладает выраженным
сосудосуживающим действием и повышает
артериальное давление. Вазоконстрикторный
эффект ангиотензинаIIпродолжается от
нескольких минут до нескольких часов.
Антидиуретический
гормон
Изменение
секреции гипоталамусом антидиуретического
гормона регулирует уровень артериального
давления, причем считается, что действие
антидиуретического гормона не
ограничивается только среднесрочной
регуляцией артериального давления, он
принимает также участие в механизмах
долгосрочной регуляции. Под влиянием
антидиуретического гормона возрастает
реабсорбция воды в дистальных канальцах
почек, увеличивается объем циркулирующей
крови, повышается тонус артериол, что
приводит к повышению артериального
давления.
Капиллярная
фильтрация
Капиллярная
фильтрация принимает определенное
участие в регуляции артериального
давления. При повышении артериального
давления происходит перемещение жидкости
из капилляров в интерстициальное
пространство, что приводит к уменьшению
объема циркулирующей крови и соответственно
к снижению артериального давления.
Длительно
действующая система регуляции
артериального давления
Для
активации длительно действующей
(интегральной) системы регуляции
артериального давления требуется
значительно больше времени (дни, недели)
по сравнению с быстродействующей
(краткосрочной) системой. Длительно
действующая система включает следующие
механизмы регуляции артериального
давления:
а)
прессорный объемно-почечный механизм,
функционирующий по схеме:
почки
(ренин) → ангиотензин I → ангиотензин
II→ клубочковая зона коры надпочечников
(альдостерон) → почки (увеличение
реабсорбции натрия в почечных канальцах)
→ задержка натрия → задержка воды →
увеличение объема циркулирующей крови
→ увеличение АД;
б)
локальную ренин-ангиотензиновую систему;
в)
эндотелиальный прессорный механизм;
г)
депрессорные механизмы (система
простагландинов, калликреинкининовая
система, эндотелиальные вазодилатирующие
факторы, натрийуретические пептиды).
Источник

