Что такое артериальная гипертония хроническая сердечная недостаточность

Сердечная недостаточность представляется острым либо хроническим состоянием. Она провоцируется снижением сократительной деятельности сердечной мышцы (миокарда) в совокупности с застойными процессами крови, возникающими в большом либо малом кругах кровообращения. Главными опасностями острой недостаточности выступают отек легких, кардиогенный шок. Сердечная недостаточность хронического типа приводит к образованию гипоксии (нехватки кислорода) органов. Недостаточность сердца относится к наиболее частым причинам летального исхода.
1. Гипертоническая болезнь: причины и симптомы
Гипертония – нарушенное состояние сердечнососудистого аппарата, которое развивается вследствие сбоя функции центров регуляции работы сосудов, почечного либо нейрогуморального механизмов, приводящее к гипертензии, функциональным и физиологическим переменам работы почек. Медицина выделяет эссенциальную артериальную гипертонию и вторичную.
На симптоматическую гипертензию приходится порядка 6-12% зарегистрированных случаев болезни. Она является сопутствующим проявлением основной патологии, которая может быть представлена:
- Коарктацией.
- Атеросклерозом.
- Заболеваниями почек (пиелонефрит, гломерулонефрит, туберкулез, опухолевые процессы, стеноз почечной артерии).
- Патологические состояния щитовидной железы (тиреотоксикоз).
- Болезни надпочечников (феохромоцитома, перивчный гиперальдеростеронизм).
Эссенциальная гипертензия является самостоятельным хроническим заболеванием и возникает в 90% случаев.
Завышенные показатели АД при гипертонии являются показателем нарушения или дисбаланса регулирующей системы организма.
1.1 Особенности симптоматики
В зависимости от стадии, симптомы могут различаться. Субъективными ощущениями, провоцируемыми гипертонической болезнью на начальной стадии, являются:
- шум в ушах;
- боли головы;
- чрезмерная утомляемость;
- учащенность биения сердца;
- одышка;
- раздражительность;
- болезненность сердца;
- снижение зрения.
При склеротической стадии, возможны такие дополнительные симптомы:
- чувство прилива крови к голове;
- нарушения сна;
- головокружения;
- онемение кончиков пальцев.

Третья стадия гипертонической болезни характеризуется почечной и сердечной недостаточностью и нарушением кровотока головного мозга. Высокая вероятность возникновения кризов, при этом у пациента:
- онемение распространяется на всю конечность;
- болезненность головы становится интенсивнее;
- отечность конечностей повышается;
- значительно снижается зрительная функция;
- наблюдается гепатомегалия;
- частые приступы одышки, даже в состоянии покоя.
2. Гипертония и осложнения
Длительное либо отягощенное прочими заболеваниями течение артериальной гипертензии становится причиной возникновения разнообразных нарушений прочих органов и их систем:
- Нарушения функционирования головного мозга вследствие плохого кровотока.
- Возникновение и прогресс патологий почек.
- Возникновение дополнительных нарушений функции сердечной мышцы.
- Снижение зрительной функции и внутренние повреждения органов зрения.
Нарушение стабильного снабжения кровью организма может являться фактором, способствующим прогрессу болезней и возникновению патологических состояний:
- инсультов – геморралогического либо ишемического;
- астмы сердечной;
- инфаркта миокарда;
- отека легких;
- уремии;
- стенокардии;
- отслоения сетчатки;
- аневризмы аорты.
Возникновение острых состояний по причине артериальной гипертензии требует безотлагательного понижения показателей кровяного давления, так как они могут становиться причиной летального исхода пациента.
Гипертоническая болезнь осложняется кризами (периодические кратковременные завышения показателей АД). Предшественниками кризов выступают:
- чрезмерные психо-эмоциональные нагрузки;
- чрезмерные физ.нагрузки;
- смены метеорологических условий.
Гипертонический криз характеризуется такими симптомами:
- неожиданным скачок показателей АД;
- головокружением;
- внезапными острыми боли головы;
- чувством жара;
- учащенностью биения сердца;
- рвотными позывами, тошнотой;
- расстройством зрительной функции;
- кардиалгией.
Пациенты при наступлении криза могут испытывать:
- страх;
- ощущение заторможенности;
- непонятное возбуждение;
- сонливость;
- ощущение того, что сознание «плывет».
Криз потенциально приводит к возникновению различных сбоев:
- инфаркту миокарда;
- критическим нарушениям кровотока мозга;
- острой недостаточности левого желудочка;
2.1 Сердечная недостаточность как осложнение гипертонической болезни
Сердечная недостаточность характеризуется сбоем насосной функции и невозможностью полноценного кровоснабжения организма. Происходит потеря сердечной стенкой эластичности или послабление миокарда. Сниженная скорость оттока крови становится причиной повышения показателей АД. Сердце не может поставлять кислород, питательные элементы органам и их тканям в требуемом объеме. Вследствие происходит повышение интенсивности сокращений сердечной мышцы и увеличивается степень ее износа.
Недостаточность хронической формы возникает постепенно вследствие артериальной гипертензии. Развитие заболевания длится несколько лет. Патология характеризуется рядом симптоматических проявлений, каждое из коих является доказательством образования заболевания определенной степени тяжести.
2.1.1 Поражение сердца: симптоматика
Характерными признаками состояния являются одышка в состоянии покоя либо при малых физ.нагрузках, отечностью конечностей, синюшностью носогубного треугольника и ногтевых пластин (цианозом), высокой степенью утомляемости.
Ключевые симптомы патологии, знание которых обязательно для пациентов и его родственников, говорящие о необходимости врачебной помощи, следующие:
- кашель;
- заторможенность;
- нарушения сердечной функции;
- общая слабость;
- вялость.
 сердечная недостаточность при гипертонии (лечение болезни)
сердечная недостаточность при гипертонии (лечение болезни)
Артериальная гипертензия в совмещении с преимущественным поражением сердечной мышцы характеризуется:
- одышкой, усиливающейся при физ.нагрузках;
- гипертоническим кризом;
- затрудненностью дыхания (наиболее заметно в лежачем положении);
- заметная болезненность области сердца и боли головы;
- приступы тошноты;
- отечность конечностей;
- чрезмерная утомляемость;
- учащенность позывов к мочеиспусканию в ночные часы.
3. Диагностика
Завышенные показатели артериального давления – ключевая составляющая диагностирования гипертонии с недостаточностью сердечной мышцы от прочих патологий.
Важно! При определении АГ выявляют наличие недостаточности левого желудочка, далее – тотальную недостаточность сердечной мышцы, учащенность пульса, застойные процессы крови.
Окончательный диагноз определяется жалобами человека c пройденными клиническими исследованиями:
- биохимия крови;
- ЭКГ (определение снижения функции левого желудочка);
- ЭхоКГ (обнаружение утолщенности стенок сосудов, оценивание состояния клапанов сердца);
- допплерография (оценивание кровотока ГМ);
- артериография (анализ состояния сосудов крови, выявление сужения аорты).
3.1 К какому врачу обратиться за помощью?
При возникновении первичных симптомов гипертонической болезни требуется записаться на прием к специалисту, который проведет терапию 1 стадии АГ. При этом, терапевт не является единственным специалистом, способным рассчитать план лечения. Лучшим вариантом будет обращение к иным специалистам, особенно когда артериальная гипертензия во 2 стадии и далее:
- нефролог;
- невропатолог;
- кардиолог.
Кроме указанных специалистов, гипертонику желательно пройти осмотр окулиста.
4. Лечение болезни
После диагностирования заболевания врач разрабатывает план лечения, который подразумевает стабилизацию показателей АД и нормализацию функции сердца. В рамках терапии специалист назначает медикаменты такого спектра действия:
- диуретики (мочегонные средства);
- препараты гипотензивного действия;
- блокаторы гипотензивного действия и снижающие объем кислорода, используемого сердцем;
- кроверазжижающие средства (аспирин).
Как дополнение медикаментозной терапии, пациентом вменяется следование лечебной диете, снижающей сердечную нагрузку:
- снижение объемов потребляемой соли;
- жиры животного происхождения заменяются растительными;
- исключаются жирные сорта мяса – употребляются диетические его виды;
- изымается консервация, маринады, пряные блюда;
- прекращается потребление спиртосодержащих напитков.
Кроме указанного, пациенту требуется отказаться от табакокурения.
4.1 Профилактические меры

Профилактические меры основываются на выполнении нескольких правил:
- Контроль массы тела и показателей АД не реже, чем 1р./мес.
- Изменение рациона питания – есть больше овощей, фруктов, клетчаткосодержащих продуктов. Снизить объем пряных и жирных блюд.
- Руководствоваться ЗОЖ, отказаться от табакокурения, употребления спиртосодержащих напитков.
- Нормализировать режим сна/бодрствования.
- Избегать стрессовых ситуаций либо принимать седативные препараты (согласно назначению врача).
Народные методы предотвращения артериальной гипертензии также действенны:
- ромашковый отвар;
- мята и мелисса;
- валериана;
- настой шиповника либо чай.
Однако прежде, чем их использовать требуется консультация лечащего специалиста.
Источник
Кардиология
Просмотров: 4317
 Сердечная недостаточность не является противопоказанием к назначению кардиоселективных бета-адреноблокаторов (метопролол, бисопролол, карведилол). Лечение начинают с очень малых доз кардиоселективных бета-адреноблокаторов, постепенно увеличивая дозу (на протяжении нескольких недель), избегая чрезмерного снижения артериального давления (< 100/60 мм рт.ст.). Необходим тщательный врачебный контроль.
Сердечная недостаточность не является противопоказанием к назначению кардиоселективных бета-адреноблокаторов (метопролол, бисопролол, карведилол). Лечение начинают с очень малых доз кардиоселективных бета-адреноблокаторов, постепенно увеличивая дозу (на протяжении нескольких недель), избегая чрезмерного снижения артериального давления (< 100/60 мм рт.ст.). Необходим тщательный врачебный контроль.
Лечение сердечной недостаточности комбинированное. Назначают ингибиторы АПФ (эналоприл, каптоприл, лизиноприл, рамиприл, трандалоприл), блокаторы альдостероновых рецепторов — спиронолактон, петлевые и тиазидные диуретики, сердечные гликозиды внутрь (последние назначают только больным хронической сердечной недостаточностью, вызванной систолической дисфункцией левого желудочка сердца, с фракциейвыброса <40-45%). При хронической сердечной недостаточности, обусловленной диастолической дисфункцией левого желудочка сердца (фракция выброса >45%), сердечные гликозиды не показаны.
Все пациенты с дисфункцией левого желудочка сердца после инфаркта миокарда должны пожизненно получать ингибиторы АПФ.
При склонности к артериальной гипотонии и при высоком риске ее развития лечение начинают с малых доз периндоприла (2 мг) или каптоприла (6 мг), постепенно увеличивая дозу на протяжении нескольких недель, избегая чрезмерного снижения артериального давления (<100/60 мм рт.ст.).
При непереносимости ингибиторов АПФ (чаще всего из-за появления кашля) при артериальной гипертензии можно назначать антагонисты рецепторов ангиотензина II (вальзартан, кандесартан, лозартан).
При недостаточном эффекте могут быть добавлены к лечению амлодипин или фелодипин. Дигидропиридиновые антагонисты кальция короткого действия не рекомендуются.
После инфаркта миокарда у значительной части пациентов сохраняются ЭКГ-признаки рубцового поражения миокарда и нарушения внутрижелудочковой проводимости (например, блокада левой ножки пучка Гиса), затрудняющие интерпретацию изменений ЭКГ во время приступа боли в грудной клетке. В таких случаях следует ориентироваться на клинические признаки (характер, локализация и иррадиация боли, связь возникновения боли с нагрузкой, эффект от приема нитратов, сопутствующие одышка, артериальная гипотензия и т.д.). В сомнительных случаях следует трактовать боли в грудной клетке как стенокардию и при необходимости — госпитализировать больного.
Литературра
- Арабидзе Г.Г., Белоусов Ю.Б., Карпов Ю.А. Артериальная гипертония. Справочное руководство для врачей. М., 1999. 139 с.
- Преображенский Д.В., Батыралиев Т.А., Шарошина И.А. Хроническая сердечная недостаточность улиц пожилого и старческого возраста. Практическия кардиология. — М: ЗАО «Альянс-ПРЕСИД», 2005. 155 с.
- Профилактика, диагностика и лечение артериальной гипертонии. Российские рекомендации. Разработаны Комитетом экспертов ВНОК. М., 2004. 18 с.
- Реабилитация при заболеваниях сердечно-сосудистой системы / под ред. И.Н. Макаровой. М. : ГЭОТАР-Медиа, 2010. 304 с.
- Рекомендации по лечению артериальной гипертонии Европейского общества гипертонии и Европейского общества кардиологов, 2007 // Рациональная фармакотерапия в кардиологии. 2008. № 1-2.
- Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике // Рациональная фармакотерапия в кардиологии. 2008. № 3-4.

Источник
Последние исследования показывают увеличение смертности в мире от сердечно-сосудистых патологий. Артериальная гипертензия при сердечной недостаточности является симптомом и причиной ХНС. Не всегда повышение АД появляется в начале болезни, а проявляется к середине 2 стадии. Эти факторы тесно связаны между собой.
Как связаны?
Ситуация, когда сердце не может снабжать кровью организм в достаточной степени, называется сердечной недостаточностью. Такое положение возникает из-за слабости миокарда или утраты упругости левого желудочка, когда при повышенном давлении оно не в состоянии перекачать кровь по сосудистой системе и снабдить органы кислородом. Сердечная мышца в ответ на усиление работы сердца изнашивается и не может результативно работать.
Вернуться к оглавлению
Сиптоматика
Сердце может утратить возможность перекачки крови из-за ишемической болезни, атеросклероза и гипертонии. Симптомы сердечной недостаточности, при которых необходима консультация врача:
- чувство усталости;
- приступы тошноты;
- отечность на нижних конечностях;
- одышка при нагрузках;
- трудности с дыханием в лежачем положении;
- частое мочеиспускание в ночное время;
- мигрени;
- проблемы со зрением;
- боли в околосердечной области;
- нервозность.
Вернуться к оглавлению
Способы диагностики
 Выявить причину подъема АД поможет артериография.
Выявить причину подъема АД поможет артериография.
Высокое АД уже является основанием для диагностики артериальной гипертензии с недостаточным функционалом мышцы сердца, чтобы установить первопричину образования патологии, вероятность ухудшения состояния и изменения в органах. Для установления истины пациенты проходят такие диагностические процедуры:
- электрокардиограмма с целью установить степень работоспособности левого желудочка;
- биохимический анализ крови;
- рентген грудной клетки;
- эхокардиограмма определит патологию сосудов и клапанов сердца;
- ультразвуковое исследование силы кровотока (по методу Доплера);
- артериографию на поражение сосудов атеросклерозом.
Вернуться к оглавлению
Особенности лечения
Так как главной причиной развития хронической сердечной недостаточности является артериальная гипертензия, то основной задачей лечения является нормализация давления. Пациенты, использующие антигипертензивные препараты, намного реже рискуют услышать диагноз ХСН. Терапию проводят по назначению врача и под его тщательным контролем, начиная прием лекарств с небольших доз, постепенно добиваясь снижения АД.
Не стоит сбивать АД резко, чтоб не нанести вред организму больного.
Вернуться к оглавлению
Препараты для лечения
 Начальную стадию болезни лечат с помощью Метопролола.
Начальную стадию болезни лечат с помощью Метопролола.
На начальном этапе лечения назначают «Бисопорол», «Кардилол» и «Метопролол», поэтапно повышая дозировку. Список препаратов которые участвуют в комбинированном лечении:
- «Эноприл», «Каптоприл», «Рамприл» или «Лазиноприл». Содействуют снижению противодействия периферических сосудов, снижая шаг за шагом давление. Относятся к ингбиторам АПФ и показаны всем пациентам с ХСН.
- «Целанид» или «Дигитоксин». Сердечные гликозиды ускоряют ЧСС, не влияя на силу сокращений миокарда, и расширяют артерии головного мозга и почек, что помогает выведению излишней жидкости. Не назначаются при хронической недостаточности, связанной с повреждением левого желудочка.
- «Спиронолактон» или «Эплеренон». Относятся к группе аденоблокаторов и применяются для улучшения прогнозов пациентов, как дополнительный препарат.
- «Раеном» или «Ивабардин». Замедляет ЧСС путем выборочного действия на синусовый узел и контролирует самопроизвольную деполяризацию в нем.
- «Лозатран», «Кандесатран» или «Валсатран». Назначают при непереносимости ингибиторов АПФ.
- «Фуросемид» и «Торасемид». Петлевые мочегонные средства, способствующие выводу жидкости из организма, снижению напряженности сосудов и понижению АД.
Также в терапии ХСН применяются непрямые коагулянты, которые не допускают тромбирования сосудов. Для улучшения гиподинамики и при рефракторном периоде лечение проводится негликозидными инотропными препаратами. Лекарство с калием мало используется из-за невысокой результативности. Необходимо учитывать, что некоторые препараты могут ухудшать состояние пациента и при их применении требуется повышенная осторожность, это:
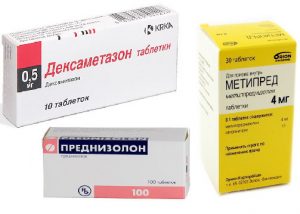 Ухудшению состояния больного могут способствовать кортикостероиды.
Ухудшению состояния больного могут способствовать кортикостероиды.
- кортикостероиды;
- антибиотики определенного спектра действия;
- некоторые антидепрессанты;
- антагонисты кальция;
- противоаритмические средства 1 класса.
Сердечная недостаточность — серьезное заболевание, требующее постоянного контроля за состоянием больного. Лечение назначает врач, на основании диагностических исследований он подбирает дозировку и срок приема медикаментозных средств. Кроме приема лекарств, большую роль играет здоровый образ жизни, соблюдение специальной диеты, направленной на уменьшение соли и жирных продуктов в рационе. Необходимо отказаться от употребления спиртных напитков и табакокурения, так как они отрицательно влияют на состояние больного. Нужно чаще проводить время на свежем воздухе и избегать эмоционального перенапряжения.
Источник
Сердечная недостаточность формируется вследствие нарушения способности миокарда сокращаться, по причине чего кровь в артериях застаивается. Артериальная гипертензия при сердечной недостаточности — не следствие, а причина. Повышенное АД заставляет наш мотор работать интенсивнее, из-за чего истощается сердечная мышца. Чтобы не довести сердце до состояния недостаточности, важно вовремя распознать признаки, и начать лечение.

Связь между артериальной гипертензией и сердечной недостаточности
Гипертензия долго не проявляет себя характерными признаками. Тем не менее при длительном отсутствии лечения повышенное давление выливается в ишемическую болезнь, гипертрофию и недостаточность сердца. Последняя характеризуется слабостью насосной деятельности сердца, вследствие чего нарушается кровообращение. Потеря функции связана с ослаблением миокарда, или когда сердечная мышца теряет эластичность. Нарушается кровоток по организму, и чтобы компенсировать это, сердечко работает интенсивнее, из-за чего слабеет.
Сердечная недостаточность — не отдельное заболевание, а результат длительного прогресса сердечно-сосудистых патологий, среди которых гипертония.
Откуда возникает связь между гипертонией и сердечной недостаточностью? При гипертензии развивается повышение периферического сопротивления сосудов. Сердце работает интенсивнее и, в результате миокард левого желудочка утолщается. В медицине патология называется гипертрофия. От такой напряженной работы сердечная мышца не может находиться в нормальном состоянии, и со временем слабеет. Возникает сердечная недостаточность.
Вернуться к оглавлению
Характерные симптомы
Если гипертонию иногда путают с усталостью или результатом нездорового образа жизни, то сердечная недостаточность дает о себе знать более характерными симптомами. У больного:
-
 Тяжелое дыхание может быть симптомом болезни сердца.
Тяжелое дыхание может быть симптомом болезни сердца.появляются отеки (на ногах);
- возникает одышка;
- печень увеличивается;
- при прослушивании грудной клетки различаются хрипы;
- кожа меняет цвет;
- наблюдаются тошнота и усталость.
Не стоит забывать, что патология бывает острая и хроническая, каждая отличается конкретными чертами:
| Классификация | Клинические проявления | Симптомы |
|---|---|---|
| Острая форма | Сердечная астма | Приступ удушья, который сопровождается:
|
| Отек легких | Астма при СН приводит к отеку и приступы меняют характер проявления:
| |
| Хроническая форма | Хроническая левожелудочковая недостаточность | Сухой кашель, одышка, астма, отчетливое сердцебиение,цианоз. |
| Хроническая левопредсердная недостаточность | Аналогичные признаки, что при ХЛН, вдобавок с кровохарканьем. | |
| Хроническая правожелудочковая и правопредсердная недостаточность | Тяжесть в правом подреберье (иногда спазмы), отеки (по всему телу), одышка, цианоз, заметны набухшие вены, увеличенная печень. |
Вернуться к оглавлению
Диагностические исследования
 Очень важно установить первопричину болезни.
Очень важно установить первопричину болезни.
Диагностика СН базируется на анализе клинических проявлений и жалоб пациента патологии. Так как сердечная недостаточность — болезнь вторичная, важно распознать гипертензию или хотя бы раннюю стадию СН. При сборе информации о симптомах обращают внимание на быстрое утомление, наличие гипертонии или ишемии, перенес ли пациент инфаркт. Изучение состояния больного на предмет наличия отеков, брюшной водянки (асцита), тахикардии, выслушивание сердца.
При подозрении на СН проводятся анализы на кислотно-щелочной баланс, электролитный состав крови, специфических кардиоферментов, уровень белково-углеводного обмена, мочевины и креатинина.
Кроме того, врачи прибегают к помощи следующих инструментальных исследований:
- ЭКГ, которая распознает дисфункцию сердца;
- электрокардиография выясняет потенциал органа;
- эхокардиография оценивает насосную деятельность миокарда;
- МРТ поможет диагностировать сердечные пороки или АГ;
- рентгенография показывает информацию об артериальных застоях крови.
Вернуться к оглавлению
Лечение патологии
 Гипертоникам необходимо снизить употребление соли до минимума.
Гипертоникам необходимо снизить употребление соли до минимума.
Терапия сердечной недостаточности сводится к устранению гипертнонии или другой первичной причины. Для этого ограничивают употребление жидкости и соли, назначают лечебную диету, прописывают витамины и медикаменты для стабилизации давления. Среди медикаментов особая роль отведена диуретикам (мочегонным средствам). Работа диуретиков сводится к выведению лишней жидкости, чтобы предотвратить отеки, улучшить самочувствие.
При острой форме недостаточности врачи предпочитают использовать диуретики петлевой группы. Это обосновано мгновенным эффектом таких лекарств, и в результате жидкость и солевые отложения быстрее выводятся из организма. При хронической форме чаще назначают диуретики тиазидной группы. Кроме того, при патологиях таких форм рекомендован постельный режим, полный покой.
Вернуться к оглавлению
Список рекомендуемых препаратов
При СН назначают такие препараты:
- «Дигоксин» и препараты группы гликозидов назначают для улучшения работы миокарда;
- «Каптоприл» и средства группы ингибиторов АПФ снижают тонус сосудов и расширяют артерии;
- «Нитроглицерин» или другие нитраты увеличивают сердечный выброс, расширяют коронарные артерии;
- «Аспирин» и «Варфарин» — предупреждают появление тромбов;
- «Карведилол» — лекарство, которое выписывают для того, чтобы уменьшить ЧСС.
При гипертонии и СН врачи назначают комплексную терапию: основной препарат и дополнения к основному препарату. Не пытайтесь назначать медикаменты самостоятельно — этим должен заниматься врач. Каждый из таблеток включает ряд противопоказаний и побочных эффектов, поэтому самостоятельное назначение приведет скорее к осложнениям и ненужным последствиям.
Источник


