Артериальное давление температурный лист
| № п/п | Этапы |
| 1. | Оснащение: черная ручка, температурный лист. Взять температурный лист и найти соответствующую графу в нем «АД». |
| .Определить цену деления шкалы (5мм.рт.ст.) | |
| 3. | Взять черную ручку и провести горизонтальную линию на уровне максимального показания АД под днем измерения АД ( систолическое). |
| 4. | Взять черную ручку и провести горизонтальную линию на уровне минимального показания АД под днем измерения АД (диастолическое). |
| 5. | Расстояние между линиями заштриховать черной ручкой. |
Исследование артериального пульса на лучевой артерии
Примечание: *при невыполнении этапа, отмеченного знаком, дальнейшие действия не оцениваются (выполнение манипуляции прекращается), выставляется неудовлетворительная оценка.
| № п/п | Последовательность действий |
| 1. | Собрать информацию о пациенте. Доброжелательно и уважительно представиться ему. Уточнить, как к нему обращаться. |
| 2. | Объяснить пациенту суть и ход процедуры. |
| 3. | Получить согласие пациента на процедуру. |
| 4. | Подготовить необходимое оснащение. |
| 5. | Вымыть руки (гигиенический уровень). |
| 6. | Придать пациенту удобное положение, сидя или лежа (руки должны быть расслабленные, при этом кисти и предплечья не должны быть «на вису»). |
| 7. * | Прижать 2,3,4 пальцами лучевые артерии на обеих руках пациента (1 палец должен находиться со стороны тыла кисти) и почувствовать пульсацию артерий. Сравнить колебания стенок артерий на правой и левой руках. Оценить симметричность пульса. У здорового человека пульс на обеих лучевых артериях симметричный. Если пульс симметричный, остальные свойства пульса определяют, пальпируя одну руку. |
| 8. * | Определить ритм пульса. Если пульсовая волна следует одна за другой через равные промежутки времени – пульс ритмичный, если нет – аритмичный. |
| 9. * | Определить частоту пульса – количество пульсовых ударов за 1 минуту. Для этого взять часы или секундомер и определить количество пульсовых ударов в течение 30 сек., умножить на 2 (если пульс ритмичный), и получить частоту пульса. Если пульс аритмичный – считать количество пульсовых ударов в течение 60 секунд. |
| 10. * | Определить наполнение пульса, если пульсовая волна четкая, то пульс полный, если слабая – пустой, если пульсовая волна слабо прощупывается, то пульс нитевидный. |
| 11. * | Определить напряжение пульса. Для этого нужно прижать артерию сильнее, чем прежде, к лучевой кости. Если пульсация исчезает при нажатии – напряжение хорошее; если пульсация не ослабевает – пульс твердый; если пульсация полностью прекратилась – напряжение слабое, пульс мягкий. |
| 12. | Сообщить пациенту результат исследования. |
| 13. | Вымыть руки (гигиенический уровень). Зарегистрировать результат исследования в температурном листе. |
Регистрация данных исследования артериального пульса пациента в температурном листе
Примечание: *при невыполнении этапа, отмеченного знаком, дальнейшие действия не оцениваются (выполнение манипуляции прекращается), выставляется неудовлетворительная оценка.
| № п/п | Последовательность действий |
| 1. | Взять температурный лист и найти соответствующую графу в нем «П». |
| 2.* | Определить цену деления шкалы (от 50 до 100 уд. в 1 мин. цена деления = 2уд. в 1 мин.; более 100 уд. в 1 мин. = 4уд. в 1 мин.) |
| 3. | Взять красную ручку и провести горизонтальную линию на уровне максимального показания АД под днем измерения АД ( систолическое). |
| 3. | Взять ручку красного цвета и зафиксировать, в виде точки, показание результата исследования пульса пациента в температурном листе. |
| 4. | Соединить графически, в виде ломаной линии, отмеченные точки показаний результатов исследований артериального пульса. |
Источник
Потребность пациента в поддержании
нормальной температуры
Человек удерживает определенную
температуру тела независимо температуры
окружающей среды. В обычных условиях
люди не чувствуют своей температуры
благодаря центру терморегуляции –
обеспечивает баланс теплопродукции и
теплоотдачи.
Температура тела человека отражает
баланс между теплопродукцией и
теплоотдачей. Измеряя температуру тела,
оценивают внутреннюю температуру –
температуру тканей и внутренних органов.
Организм человека с помощью физиологических
механизмов регулирует теплопродукцию
и теплоотдачу. Постоянство температуры
позволяет адаптироваться к различному
климату и к резким колебаниям ночных и
дневных температур.
Температура тела человека зависит от
возраста:
у новорожденных – 36,8 – 37,2 С
– обменные процессы протекают более
интенсивно, а механизмы терморегуляции
еще не совершенны;у пожилых – 35,5 – 36,5 С, и подвержена
быстрым изменениям при заболеваниях;у взрослых людей – в подмышечной
области – 36,0 – 37,0 С (в среднем 36,4 –
36,8).
Базальная температура на слизистой
оболочке выше кожной на 0,5 –0,8 С.
В полости рта нормальная температура
тела 36,0 – 37,3 С (36,8 С). При измерении
температуры в полости рта термометр
помещают под язык справа или слева от
уздечки и просят пациента держать рот
закрытым. Длительность измерения – 3
минуты. Способ не используют у возбудимых
детей и детей до 4 лет (при повреждении
термометра ртуть попадет в рот –
опасность отравления).
В прямой кишке нормальная температура
36,7 – 37,3 С. Значение ректальной термометрии
используют для дифференциальной
диагностики в экстренной хирургической
практике и для детей до 4 лет. Термометр
смазывают вазелином и вводят в прямую
кишку на глубину 2см. Длительность
измерения 1 – 2 минуты.
Физиологические колебания температуры
тела в течении дня – разница между
утренней и вечерней температурой 0,2 –
0,5 С.
Повышение температуры тела выше нормы
(37,С) – гипертермия (лихорадка).
Понижение температуры тела ниже нормы
(35,5 С) – гипотермия.
Температура тела у детей вследствие
недостаточности терморегуляции
колеблется в более широком диапазоне
по сравнению со взрослыми. За исключением
периода новорожденности, она в среднем
на 0,3-0,5 выше, чем у взрослых, что связано
с большей интенсивностью обменных
процессов. С возрастом это различие
постепенно уменьшается. У новорожденных
температура тела, в первые сутки жизни,
снижается до 35-35,5 и в течение первых 2-3
недель лабильна. В дальнейшем она
колеблется от 36 до 37,2 при измерении в
подмышечной ямке. Недоношенные дети
обладают еще более высокой термолабильностью
и чаще склонны к гипотермии.
Повышение температуры тела у детей
является распространенным и важным
клиническим симптомом. При наличии у
ребенка высокой лихорадки (39 и выше)
говорят о гипертермическом синдроме,
который у детей чаще, чем у взрослых,
сопровождается функциональными
нарушениями (расстройство дыхания и
кровообращения, судороги, потеря
сознания). Частота пульса обычно
увеличивается приблизительно на 15-20
ударов в минуту, а частота дыханий на
5-6 циклов в 1 мин на каждый градус повышения
температуры тела. Критической температурой
тела, как для детей, так и для взрослых
считается 42, при этой температуре
происходит нарушение обмена веществ,
в тканях мозга.
Места измерения температуры тела
человека:
подмышечная впадина;
полость уха;
полость рта;
прямая кишка;
влагалище.
Факторы, влияющие на поддержание
нормальной температуры тела:
интенсивная физическая нагрузка;
гормональный фон;
кофеин, курение;
прием пищи (особенно белков);
время суток: 17 – 20 ч – максимальная
температура, 2 – 6 ч утра – минимальная;психологические факторы – изменение
температуры окружающей среды;заболевания – повышают температуру:
инфекции, злокачественные новообразования,
инфаркт, кровоизлияние в мозг.
Термометрия (гр. – теплота, мерить,
измерять) – измерение температуры тела
и регистрация результатов измерения в
температурном листе. В российской
медицинской практике для термометрии
используют шкалу Цельсия, в США и
Великобритании – шкалу Фаренгейта. Для
измерения температуры тела используют
чаще медицинский ртутный термометр
(табл.4).
Таблица 4 – Виды термометров
Вид | Механизм | Преимущества | Недостатки |
Ртутный | Тепло | Удобство Низкая Доступность; Высокая Легкость | Хрупкость; Опасность Относительно |
Электронный | Тепло | Быстрота Легкость Высокая Гигиеничность; Прочность; Простота Экологическая | Дороговизна; Необходимость Неудобство |
Таблица 4 – Виды термометров
Химический | Тепло | Прочность; Удобство Экологическая Быстрота доступность | Необходимость Применение |
В стационаре температуру тела пациентам
измеряют 2 раза в день:
утром натощак – 7 – 9 ч утра;
перед ужином – 17 – 19 ч.
Термометрия тела – одна из обязательных
компонентов обследования пациента для
выявления лихорадочных и гипотермических
состояний.
Измерение температуры тела у детей
должно проводиться минимум 2 раза в
сутки: в 7-8 ч и в 18-20 ч. Более точные данные
получают при трехкратной (8, 15,20 ч) или
четырехкратной (8, 13, 18,22 ч) термометрии
тела. В случаях субфебрилитета неясной
этиологии температура тела измеряется
каждые два часа на протяжении нескольких
дней. Нормальный циркадный ритм
температуры тела у новорожденных и
детей раннего возраста отсутствует, он
устанавливается после второго года
жизни. Разница между высшей (днем) и
низшей (ночью) точками температурного
цикла у детей больше, чем у взрослых, и
может доходить до 1,4.
Проведение термометрии
Измерение температуры тела в подмышечной
впадине
Последовательность действий:
Вымыть и осушить руки.
Встряхнуть термометр до отметки столбика
ртути ниже 35С.Осмотреть подмышечную область пациента
и осушить полотенцем.Поместить резервуар термометра в
подмышечную область.Зафиксировать прижатие плеча к грудной
клетке пациента для полного контакта
резервуара термометра с кожей на 10
минут.Извлечь термометр и определить его
показания.Оценить результат.
Сообщить пациенту показания термометрии.
Погрузить термометр в дезинфицирующий
раствор.Результат термометрии зафиксировать
в температурном листе
Ни в коем случае нельзя, кое-как встряхнув
градусник, передавать его от больного
к больному. Каждому больному надо дать
продезинфицированный и протертый насухо
градусник, в противном случае нарушается
элементарная гигиена, и у больного
создается неблагоприятное впечатление
о стиле работы сестры. Не следует
разрешать больным самим вынимать
градусник и класть его на тумбочку.
Заполнение температурного листа
Температурный лист- медицинский
документ, предназначенный для графической
регистрации суточных колебаний
температуры тела больного. В него заносят
также результаты некоторых других
наблюдений за течением заболевания:
частоту дыхания и пульса, величину АД,
количество выпитой за сутки жидкости
и выделенной мочи и др., а также сведения
о проведенных мероприятиях по уходу и
лечению больного (гигиеническая ванна,
смена белья, специальные процедуры).
Температурный лист хранится в медицинской
карте стационарного больного. На
вертикальной шкале температурного
листа обозначены показатели температуры
тела от 35 до 41. На горизонтальной шкале
дни пребывания больного в стационаре
с подразделением каждого дня на графы
«утро» и «вечер». Проставляя
точками, ежедневные показания термометра
против соответствующих обозначений и
соединяя их, получают ломаную линию —
температурную кривую. Показатели пульса,
дыхания и АД отмечают против соответствующих
обозначений на левой вертикальной
шкале, остальные показатели в нижней
части температурного листа под
температурной кривой. 3аполнение
температурного листа производится
средними медработниками ежедневно
после измерения больным температуры в
утренние и вечерние часы.
Температурный лист, вести который
доверено медсестре, — важный медицинский
документ, он не только дополняет историю
болезни, но при хорошем ведении заменяет
ее во время обхода, а в ряде случаев дает
ориентиры для диагноза, выбора метода
лечения и даже прогноза. Хорошо оформленный
температурный лист наглядно отражает
динамику состояния больного.
Начинают лист фамилией, именем и отчеством
больного. Диагноз не проставляют с тем,
чтобы у всех листы выглядели одинаково
и не вызывали любопытства со стороны
больных.
Если температурный лист висит на кровати,
то прежде всего отметку температуры
удобнее сделать на нем. Во избежание
путаницы температуру надо отметить
тотчас же, взяв градусник у данного
больного.
Графическая регистрация состояния
больного — дело весьма перспективное,-
и при соответствующей разработке можно
создать такие листы, которые будут
давать подробнейшую информацию о
больном, по пока сестре поручено четко
отмечать в листе лишь 3-4 основных
показателя состояния больного.
Лихорадка
может быть субфебрильной, когда
температура колеблется от 37 до 38°,
умеренной (38—39°) и высокой (выше 39°),
гектической (39—40°).
Лихорадка
проходит три стадии,
которые должна знать медицинская сестра,
так как тактика ее поведения при этом
имеет свои особенности.
Первая
стадия
лихорадки характеризуется постепенным
повышением температуры, сопровождающимся
резким ознобом, посинением (цианоз)
губ и конечностей, головной болью и
общим плохим самочувствием. В этой
стадии больного следует хорошо
укрыть, обложить грелками, поить теплым
чаем, следить за всеми физиологическими
отправлениями.
Вторая
стадия —
максимального повышения температуры
— характеризуется усилением головной
боли, сухостью во рту, гиперемией кожных
покровов, иногда бредом и галлюцинациями.
В этой стадии необходимо следить за
больными. На лоб можно положить пузырь
со льдом. Необходимо чаще поить больного
морсом, чаем с лимоном, соками и т. д. Во
время бреда или галлюцинаций нужно
установить персональный пост около
больного, чтобы он не упал с кровати,
надо надеть на нее сетку.
Третья
стадия
протекает по-разному, так как падение
температуры может быть критическим и
литическим.
Литическое
падение
температуры происходит постепенно
и сопровождается появлением небольшой
испарины, слабостью, после чего больной
засыпает.
Критическое
падение
температуры быстрое, например с
39—40° до 35—33°. Такое быстрое падение
температуры сопровождается’ резкой
слабостью и обильным потоотделением.
При
критическом падении температуры иногда
резко снижается артериальное давление,
пульс становится нитевидным, конечности
холодеют, появляется цианоз. В таких
случаях необходимо принять срочные
меры: ввести вещества, повышающие
артериальное давление, обложить
больного грелками, следить за пульсом
и давлением.
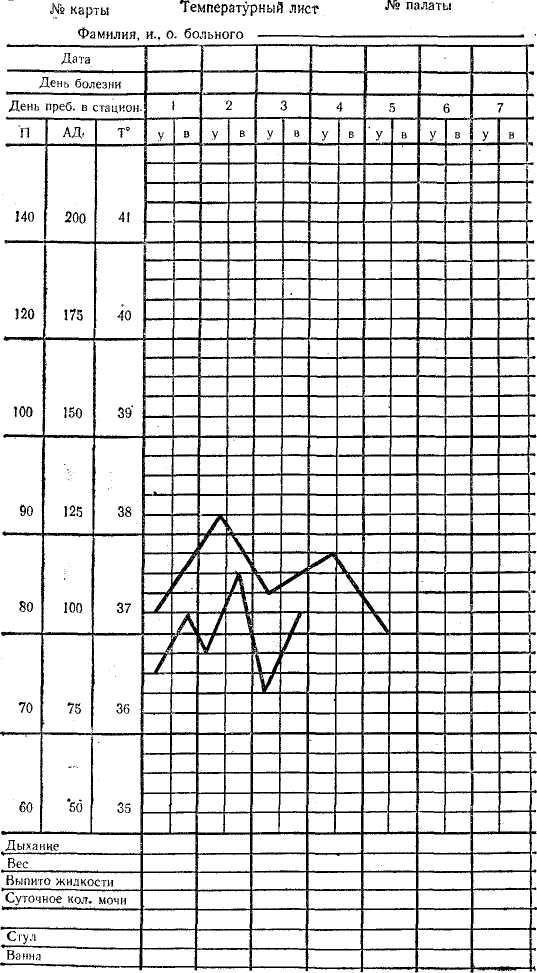
Рис.
Температурный лист.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
В лечебном учреждении в постовом температурном листе указывают фамилии всех пациентов по палатам, дату и время измерения температуры (утро, вечер). Результаты измерения температуры переносят из постового температурного листа в индивидуальный температурный лист. Его заводят в приемном отделении вместе с мед.картой на каждого пациента, поступившего в стационар. Помимо графической регистрации данных измерение температуры (шкала «Т»), в нем строят кривые частоты пульса (шкала «П») и артериального давления (шкала «АД»). В нижней части температурного листа записывают данные подсчета частоты дыхания в одну минуту, массу тела, а также количества выпитого за сутки жидкости и выделенной мочи в миллилитрах. Данные о дефекации («стул») и проведенной санитарной обработки обозначают знаком (+).
По оси абсцисс температурного листа отмечают дни болезни. Каждый день болезни рассчитан на 2-х кратное измерение температуры тела. По оси ординат расположена температурная сетка, каждое деление которой составляет 0,2 градуса С. Соответствующими точками наносят результаты ежедневной двухразовой термометрии. Утренняя температура регистратура регистрируется в графе «У», вечерняя — в графе «В».
Эти точки соединяют между собой, образуя так называемые температурные кривые, отражающие при наличии лихорадки тот ил иной ее тип. Лихорадкой называется повышение температуры тела, возникающая как активная защитно — приспособительная реакция организма в ответ на разнообразные патогенные раздражители.
МАНИПУЛЯЦИЯ № 50
ПОДСЧЕТ ЧАСТОТЫ ДЫХАТЕЛЬНЫХ ДВИЖЕНИЙ
Цель: Подсчитать ЧДД за 1 минуту.
Показания:
1. Оценка физического состояния пациента.
2. Заболевания органов дыхания.
3. Назначение врача и др.
Противопоказания: Нет.
Оснащение:
1. Часы с секундной стрелкой или секундомер.
2. Ручка.
3. Температурный лист.
Возможные проблемы пациента: Психоэмоциональные (возбуждение и т.д.)
Последовательность действий медсестры с обеспечением безопасности окружающей среды:
1. Приготовьте часы с секундомером или секундомер.
2. Вымойте руки.
3. Попросите пациента лечь удобно, чтобы вы видели верхнюю часть передней поверхности грудной клетки.
4. Возьмите руку пациента, как для исследования пульса на лучевой артерии, чтобы пациент думал, что вы исследуете его пульс.
5. Смотрите на грудную клетку: вы увидите, как она поднимается и опускается.
6. Если вам не удается увидеть движение грудной клетки, положите свою руку на грудную клетку пациента, и вы почувствуете эти движения.
7. Подсчитайте частоту за 1 минуту (только количество вдохов).
8. По окончании процедуры помогите пациенту сесть удобнее, уберите все лишнее.
9. Вымойте руки.
10. Зарегистрируйте данные измерения в температурном листе пациента.
Оценка достигнутых результатов: ЧДД подсчитано, зарегистрировано в температурном листе.
Обучение пациента или его родственников:
Консультативный тип сестринской помощи в соответствии с вышеописанной последовательностью.
Примечания:
1. В норме дыхательные движения ритмичные (т.е. повторяются через равные промежутки времени). Частота дыхательных движений у взрослого человека в покое составляет 16-20 в минуту, причем у женщин она на 2-4 дыхания чаще, чем у мужчин. Во время сна дыхание обычно становиться реже (до 14 — 16 уд в минуту), дыхание учащается при физической нагрузке, эмоциональном возбуждении.
2. Учащение ЧДД называется тахипноэ; урежение ЧДД — брадипноэ; апноэ — отсутствие дыхания.
3. Типы дыхания: грудное — у женщин, брюшное — у мужчин, смешанное — у детей.
4. Проводя подсчет ЧДД, обратите внимание на глубину и ритм дыхания, а также продолжительность вдоха и выдоха, запищите тип дыхания.
МАНИПУЛЯЦИЯ № 51
ИССЛЕДОВАНИЕ ПУЛЬСА
Цель: Исследовать пульс пациента и зафиксировать показания в температурном листе.
Показание:
1. Оценка состояния сердечно-сосудистой системы.
2. Назначение врача.
Противопоказания: Нет.
Оснащение:
1. Часы с секундной стрелкой.
2. Авторучка.
3. Температурный лист.
Возможные проблемы пациента:
1. Негативный настрой к вмешательству.
2. Наличие физического ущерба.
Последовательность действий медсестры с обеспечением безопасности окружающей среды:
1. Получите информированное согласие пациента.
2. Охватите пальцами правой руки левое предплечье пациента, пальцами левой руки правое предплечье пациента в области лучезапястных суставов.(Необходимо определять пульс одновременно на правой и левой лучевых артериях, сравнивая их характеристики, которые в норме должны быть одинаковы.)
3. Расположите 1-й палец на тыльной стороне предплечья; 2, 3, 4-й последовательно от основания большого пальца на лучевой артерии.
4. Прижмите артерию к лучевой кости и прощупайте пульс
5. Определите симметричность пульса. Если пульс симметричен, дальнейшее исследование можно проводить на одной руке. Если пульс не симметричен, дальнейшее исследование проводите на каждой руке отдельно.
6. Определите ритмичность, частоту, наполнение и напряжение пульса.
7. Производите подсчет пульсовых ударов не менее 30 секунд. Полученную цифру умножьте на 2. При наличии аритмичного пульса подсчет производите не менее 1 минуты.
8. Зарегистрируйте полученные данные в температурном листе.
Оценка достигнутых результатов. Пульс исследован. Данные занесены в температурный лист.
Обучение пациента пли его родственников: Консультативный тип вмешательства в соответствии с вышеописанной последовательностью действий медицинской сестры.
Примечания:
1. Места исследования пульса:
· лучевая артерия
· бедренная артерия
· височная артерия
· подколенная артерия
· сонная артерия
· артерия тыла стопы.
2. Чаще пульс исследуют на лучевой артерии.
3. В покое у взрослого здорового человека частота пульса 60-80 ударов в 1 минуту.
4. Увеличение частоты пульса (более 80 ударов в минуту) — тахикардия.
5. Уменьшение частоты пульса (менее 60 ударов в минуту) — брадикардия.
6. Уровень самостоятельности при выполнении вмешательства .
Манипуляция № 52
«Измерение АД»
Цель: Измерить артериальное давление тонометром на плечевой артерии.
Показания: Всем больным и здоровым для оценки состояния сердечно-сосудистой системы (на профилактических осмотрах, при патологии сердечно-сосудистой и мочевыделительной систем; при потере сознания пациента, при жалобах, на головную боль, слабость, головокружение).
Противопоказания: Врожденные уродства, парез, перелом руки, на стороне удаленной грудной железы.
Оснащение: Тонометр, фонендоскоп, ручка, температурный лист.
Возможные проблемы пациента:
1. Психологические (не хочет знать величину артериального давления, боится и т.д.).
2. Эмоциональные (негативизм ко всему) и др.
Последовательность действий медсестры с обеспечением безопасности окружающейсреды:
1. Получите информированное согласие пациента.
2. Положите правильно руку пациента: в разогнутом положении ладонью вверх, мышцы расслаблены. Если пациент находится в положении сидя, то для лучшего разгибания конечности попросите его подложить под локоть сжатый кулак кисти свободной руки.
3. Наложите манжетку на обнаженное плечо пациента на 2-3 см выше локтевого сгиба; одежда не должна сдавливать плечо выше манжетки; закрепите манжетку так плотно, чтобы между ней и плечом проходил только один палец.
4. Соедините манометр с манжеткой. Проверьте положение стрелки манометра относительно нулевой отметки шкалы.
5. Нащупайте пульс в области локтевой ямки и поставьте на это место фонендоскоп.
6. Закройте вентиль на груше и накачивайте в манжетку воздух: нагнетайте воздух, пока давление в манжетке по показаниям манометра не превысит на 25-30 мм рт столба уровень, при котором перестала определяться пульсация артерии.
7. Откройте вентиль и медленно выпускайте воздух из манжетки. Одновременно фонендоскопом выслушивайте тоны и следите за показаниями шкалы манометра.
8. Отметьте величину систолического давления при появлении над плечевой артерией первых отчетливых звуков,
9. Отметьте величину диастолического давления, которая соответствует моменту полного исчезновения тонов.
10. Запишите данные измерения артериального давления в виде дроби (в числителе — систолическое давление, а в знаменателе — диастолическое),например, 12075 мм рт. ст.
11. Помогите пациенту лечь или сесть удобно.
12. Уберите все лишнее.
13. Вымойте руки.
14. Зарегистрируйте полученные данные в температурном листе.
Запомните! Артериальное давление нужно измерять 2-3 раза на обеих руках с промежутками в 1-2 минуты за достоверный брать наименьший результат. Воздух из манжетки надо выпускать каждый раз полностью.
Оценка достигнутых результатов: Артериальное давление измерено, данные занесены в температурный лист.
Обучение пациента или его родственников:
Консультативный тип сестринской помощи в соответствии с вышеописанной последовательностью.
Примечания.
В норме у здоровых людей цифры артериального давления зависят от возраста. Показания систолического давления колеблется в норме от 90 мм рт ст. до140 мм рт ст., диастолическое давление — от 60 мм рт ст. до 90 мм рт ст. Повышение артериального давления называется артериальной гипертензией. Понижение артериального давления называется гипотензией.
Манжетку для измерения АД обрабатывают 3% раствором перекиси водорода, двукратное протирание с интервалом 15 мин.
Фонендоскоп протирают 70% раствором этилового спирта.
Источник

