Артериальное давление при заболевании поджелудочной железы
По каким причинам наблюдается повышенное давление при панкреатите? Скачки кровяного уровня объясняются пагубным влиянием воспалительного очага в поджелудочной железе на примыкающие к ней жизненно важные органы, в том числе и на сердечно-сосудистую структуру.
Врачи подчеркивают, присутствие воспаления в паренхиматозном органе нарушает нормальную работоспособность сердца и артериальных сосудов. Как именно острый и хронический панкреатит сказывается на состоянии АД, каковы причины развития панкреатической гипертензии и что происходит с организмом при сочетании этих заболеваний можно узнать далее.
Причины развития панкреатической гипертензии
Врачи утверждают, между болезненным паренхиматозным органом и кровяным давлением существует тесная взаимосвязь. Как известно, панкреатит — это воспаление тканей ПЖ, возникающий из-за неправильного оттока ее ферментативных веществ, то есть, когда их выведение крайне низкое либо они вообще не выводятся. Чрезмерное их скопление внутри ПЖ приводит к таким аномалиям:
- Ферменты начинают переваривать ткани железы.
- Наблюдается застой желчи.
- Плохо переваренная пища в кишечнике начинает загнивать.
Среди причин, почему резко изменяется уровень кровяного давления, специалисты называют фазу обострения панкреатита в поджелудочной железе. В некоторых эпизодах, особенно на начальных стадиях развития патологии, наблюдались даже гипертонические приступы.
Формированию гипертонии также способствует шоковое состояние от боли в момент обострения панкреатической болезни. Это еще одна причина того, почему при панкреатите повышается давление. В данной ситуации высокое АД – специфическое реагирование организма на сильную боль. Особенно подобная клиника диагностируется у пожилых людей, имеющих болезни сердца и кровяных сосудов.
В отдельных случаях причиной падения кровяного уровня является большая потеря крови из-за развития внутреннего кровотечения вследствие повреждения тканей железы.
Как панкреатит сказывается на артериальном состоянии
На артериальное давление при воспалении поджелудочной железы воздействует целый ряд факторов, к примеру:
- Тип панкреатита.
- Острая стадия недуга.
- Сопутствующие патологии.
- Возраст пациента.
Кроме этого параметры АД могут колебаться, когда наблюдается:
- Дефицит инсулина.
- Недостаток питательных веществ.
- Сосредоточение токсических продуктов.
Вследствие этих нарушений возникает сильная интоксикация организма и сбой в рабочих функциях пищеварительной системы. Подобные клинические отклонения оказывают серьезное влияние на функциональность важных систем человеческого организма:
- Нервной.
- Вегетативной.
- Лимфатической.
- Сосудисто-кровеносной.
Их совокупность провоцирует серьезные видоизменения в состоянии АД. Как правило, сначала кровяное давление резко ползет вверх, однако спустя незначительное время начинает быстро опускаться и достигает крайне критических параметров, что так же является опасной ситуацией для жизни больного человека.
В острой стадии и при обострении
Может ли повышаться давление при панкреатите острого течения? Как известно, острый приступ панкреатического заболевания сопровождается сильнейшим болевым дискомфортом, вынуждая больного лежать в постели скорчившись. Мучительная боль провоцирует:
- Стремительное увеличение гормонов стресса.
- Повышенную активность вегетативной нервной системы.
При проявлении подобной клиники наблюдается спазм кровяных сосудов, что нарушает течение крови во всем организме. Острому рецидиву панкреатита сопутствует сильная боль, которая локализуется не только в области живота — она часто имеет опоясывающийся характер, а в отдельных случаях начинает нестерпимо болеть даже спина. Интенсивность болезненного дискомфорта настолько велика, что человек может скончаться от шокового состояния.
Психоэмоциональное напряжение от проявляющейся боли и сбой в процессах метаболизма ведет к нарушению механизмов, отвечающих за регуляцию артериального состояния, поэтому давление поднимается.
Правда, данный период болевого шока быстро сменяется последующим, приводящим к резкому понижению кровяного давления. Специалистами он определяется как торпидная фаза шока, которая имеет 3 стадии тяжести.
Рассмотрим более обстоятельно, как поджелудочная влияет на давление при различном течении и форме панкреатита.
Стадия | Характерная симптоматика | Лечение |
| Первая | Низкий уровень верхнего АД (90-100). Слабость, боль, незначительная заторможенность, уменьшение рефлексов. Учащенное сердцебиение. | Анальгетики (Анальгин, Спазмолгон, Баралгин) и спазмолитики (Но-шпа, Дротаверин, Платифиллин, Папаверин). В стационарных условиях — наркотические анальгетики (Омнопон, Промедол, Морфин гидрохлорида). |
| Вторая | Верхнее АД понижается до 75-90 единиц. Пульс — ускоренный. Дыхание – учащенное, при дефиците кислорода может полуобморочное состояние. | Обезболивающие, сердечные, внутривенные инъекции для поддержания объема жидкости в организме. |
| Третья | АД крайне пониженное (65-70). Сердечный ритм едва различим. Пульсация — низкая. Цвет кожи – бледно синюшный, температура рук и ног низкая (ледяные), почечная и печеночная недостаточность, дыхание – ослабленное. | Применяется терапия, как и при второй стадии, а также введение кислорода посредством подключения дыхательного аппарата. Риск смерти – чрезвычайно высок. |
При хроническом течении и ремиссии
Повышенное либо низкое давление при панкреатите хронического течения во многом зависит от индивидуальных проявлений организма, поэтому могут наблюдаться скачки АД, как в меньшую, так и большую сторону. Однако при хроническом типе болезни уровень давления зачастую существенно повышен, так как ослабленная поджелудочная железа не может полноценно выполнять свои прямые рабочие обязанности.
Воспаленные ткани железы начинают отекать, тем самым сжимая соседние лимфоузлы, окончания нервов, кровеносные сосуды. Отмечается возбуждение вегетативной структуры, что и ведет к повышению АД.
Помимо вырабатывания пищевых ферментов поджелудочная железа производит инсулин, участвующий в расщеплении глюкозы. Из-за дефицита инсулинового гормона начинает развиваться сахарный диабет, который начинает негативно влиять на работоспособность почек. Начинает проявляться диабетическая нефропатия (происходит накопление натрия), при которой задерживается вода в организме, а ее избыточное присутствие провоцирует увеличение объема крови в артериях и росту давления.
Гипотония при обостренном панкреатите хронической формы может быть вызвана и присутствием некоторых недугов, которые развиваются по причине неправильного функционирования паренхиматозного органа и других органов организма человека.
Если АД не соответствует норме, то это может быть спровоцировано:
- Истощением.
- Анемией.
- ВСД.
- Авитаминозами.
- Сахарным диабетом.
- Малокровием.
- Сосудистыми отклонениями.
- Сердечными заболеваниями.
Врачи подчеркивают, гипертония и гипотония при панкреатите – следствие воспаления тканей в ПЖ, поэтому просто понижать либо повышать некорректное давление будет недостаточно. Необходимо ликвидировать первопричину такого состояния – панкреатическую болезнь.
Симптомы скачка кровяного показателя на фоне панкреатической патологии
О том, что скачет давление при панкреатите, свидетельствует следующая симптоматика, которую ни в коей мере нельзя игнорировать:
- Повышенная нервозность.
- Чрезмерная слабость.
- Проявление сонливости.
- Снижение остроты зрения.
- Увеличенное потоотделение.
- Появление метеозависимости.
- Сильное головокружение.
- Тошнота и рвота.
- Кровотечение из носа.
- Онемение пальцев рук.
- Чрезмерно холодные конечности.
- Расстройство ЖКТ.
- Шумы в ушах.
- Нарушение работы сердца.
Если причиной повышения АД стал панкреатический недуг, начинают проявляться и другие характерные признаки:
- Низкая эффективность лекарств от давления.
- Зеленый оттенок кожи в области промежности.
- Стремительное ухудшение самочувствия.
- Посинение кожных покровов в зоне поясницы.
Зачастую эти симптомы указывают на внутреннее кровоизлияние, при котором артериальное давление повышается до критических отметок.
Особенности лечебной терапии при сочетании различных состояний
В чем заключается лечение гипертонии при панкреатите, и каковы его терапевтические нюансы? В случае ухудшения самочувствия больного из-за обострения панкреатической болезни, но при этом есть подозрения и на нарушение артериального давления, нужно обратиться к гастроэнтерологу, кардиологу или к терапевту.
Если состояние больного позволяет самостоятельно посетить больницу, лучше срочно вызывать скорую помощь. До ее приезда разрешается:
- Предоставить больному максимальный покой.
- Дать обезболивающее лекарство (Папаверин, Но-шпа).
- Ослабить пояс, воротник для свободного поступления воздуха.
Что делать дальше подскажет врач неотложки, однако при острой клинике пациента могут госпитализировать.
В отношении того, какую болезнь (гипертонию/гипотонию или панкреатит) следует лечить в первую очередь, то при проявлении двух этих патологий их лечение осуществляется одновременно. При этом терапия зависит от особенностей панкреатита и механизма ГБ.
Лечение острого панкреатита с проблемным АД
При острой форме принимаются лечебные меры, направлены не только на основополагающую болезнь, но и на быстрое купирование болезненного синдрома, что поможет предотвратить его переход в шок.
Если не удалось устранить сильную болезненность обычными препаратами:
- Используются наркотические анальгетики.
- Осуществляется дезинтаксикационное вмешательство.
- Выполняется регуляция водно-электролитного равновесия.
- Применяется коррекция кислотно-основного показателя.
Для этого назначаются коллоидные и солевые инъекции, помогающие снять спазм артериальных сосудов, отек тканей ПЖ и соседствующих с ней органов, понижение активности вегетативной нервной системы.
При этом не назначается дополнительное применение таблеток для нормализации АД, так как при остром панкреатите гипертензия быстро сменяется гипотонией.
При остром воспалительном процессе происходит частичное отмирание тканей поджелудочной железы вследствие разрушительного воздействия поджелудочных ферментов. Исходя из степени тяжести заболевания с целью приостановления дальнейшего некроза паренхиматозного органа, врачи рассматривают вопрос о лапароскопическом и хирургическом вмешательстве.
Особенности терапии хронического панкреатита при нарушенном АД
Когда при хроническом панкреатите наблюдается увеличения давления, сбивать его нужно при помощи следующих медикаментозных средств:
- Бета-блокаторы.
- Ингибиторы АПФ.
- Блокаторы кальциевых каналов.
- Сартаны.
- Диуретические средства.
В момент приступа хронического панкреатита рекомендуется:
- Заместительная ферментная терапия.
- Подавление секреторной активности ПЖ.
Если помимо панкреатита и проблем с АД присутствует еще и сахарный диабет, то назначается еще и препараты следующего воздействия:
- Инсулиностимулирующие.
- Сахаропонижающие.
- Гормонозаменяющие.
- Статины (предупреждают образование холестериновых бляшек и скачок АД).
При гипотонии, когда начинает обостряться хронический панкреатит запрещено употребление чая и кофе, особенно на голодный желудок. Подобные напитки раздражают желудочные стенки, тем самым усугубляя состояние болезненной железы.
В случае гипотонического АД показан прием настойки элеутерококка и напитков, приготовленных на основе боярышника, бессмертника и женьшеня. Конкретная доза этих средств, тип приготовления и продолжительность курса устанавливается лечащим доктором. При этом учитывается наличие предполагаемых противопоказаний и совместимость с назначенными лекарствами.
Профилактические меры

Помимо медикаментозного вмешательства пациент должен придерживаться врачебных рекомендаций, имеющих связь с жизненными предпочтениями:
- Вести активный образ жизни.
- Часто гулять на свежем воздухе.
- Пересмотреть питание.
- Соблюдать дневной режим.
- Достаточно отдыхать.
- Заниматься гимнастикой.
Лечебная физкультура поможет укрепить тонус стенок кровяных сосудов и улучшить кровоток.
Ночной отдых не должен быть меньше 10-12 часов. В момент пробуждения нельзя резко вставать с постели, желательно не вставая сделать легкую зарядку, что пойдет только на пользу телу, и поможет избежать внезапного головокружения и потери сознания.
Пациентам-гипертоникам с панкреатитом, склонным к повышению давления необходимо быть предельно осторожными. В первую очередь серьезно подойти к вопросу своего питания, стараться употреблять еду маленькими порциями без соли и приправ, а также избегать негативных эмоциональных нагрузок, своевременно посещать доктора, сдавать нужные анализы и контролировать АД.
Предполагаемый прогноз
При совмещении панкреатита и гипертонии прогноз неутешителен. В первые сутки острого обострения панкреатической патологии риск смертельного исхода достаточно велик из-за болезненного шока. Периодические рецидивы панкреатита существенно ослабляют организм, нарушают электролитное и водно-солевое равновесие. В данной ситуации происходит:
- Отклонение от нормы белковых фракций.
- Повышение активности СОЭ.
- Развитие анемии.
- Возникновение гипопротеинемии.
Наличие этих отклонений негативно сказывается на работоспособности сердечно-сосудистой системы, что может привести к таким осложнениям, как инсульт и инфаркт.
Если в анамнезе имеется еще и сахарный диабет, то клиническая картина усугубляется еще больше, тем самым понижая шансы на выздоровление.
Заключение
Между панкреатической болезнью и артериальным давлением существует тесная взаимосвязь. Обусловлено это отрицательным воздействием воспаленной поджелудочной железы на некоторые органы и системы организма, в частности, на вегетативную нервную и сердечно-сосудистую систему.
Некорректное функционирование ПЖ приводит к кратковременному повышению АД, а затем к его резкому снижению до гипотонических показателей. Подобное состояние является крайне опасным для жизни пациента, поэтому медлить нельзя, необходимо вызывать врачебную помощь.
Загрузка…
Источник
Поджелудочная железа и давление имеют более тесную связь, чем кажется. Самочувствие органа варьируется относительно фазы заболевания, а показатели артериального давления выступают в качестве сигнала об улучшении или ухудшении состояния. Помимо формы панкреатита (острый приступ или ремиссия), на цифры тонометра не меньшее влияние оказывают возраст пациента и другие индивидуальные особенности.
Обострение или острый приступ панкреатита: о чем говорит давление?
Острый воспалительный процесс в поджелудочной железе может стать причиной не только серьезного сбоя в работе жизненно важных систем организма, но и даже привести к летальному исходу. Дело в том, что воспаление, сопровождаемое болевым шоком, может смертельно поразить внутренние органы, вегетативную нервную систему, сосуды и пр. Справедливости ради отметим, что сопутствует болевой шок не каждому обострению, однако вероятность кране неблагоприятного исхода, вынуждает как можно скорее распознать, если таковой имеется.
давление при хроническом панкреатите
Именно поджелудочная железа и артериальное давление, вернее его скачок, является признаком болевого шока, порождая перемены в гемодинамике (движении крови по сосудам). Только молниеносное вмешательство врачей, в этом случае, может спасти человеку жизнь в критический момент.
Как правило, при наступлении болевого шока происходит непродолжительное повышение показателей давления. После они снижаются, и кровяное давление остается упавшим на более длительный срок. Такой период именуют в медицине торпидной фазой, которая в свою очередь подразделяется на три степени. Важно понимать, что они могут сменять друга, в зависимости от того, какова клиническая картина и как скоро больному была оказана неотложная помощь. Тут, как и во многих других жизненных ситуациях, действует принцип: чем раньше, тем лучше.
Не только факт сильнейшей боли, сковывающей все тело, становится виной изменения артериального давления. Об этом может также свидетельствовать и кровотечение, если пациент болен панкреонекрозом. Относительно объема потери крови при омертвлении органа, вызванном процессом переваривания поджелудочной самой себя, колеблются и показатели давления.
Торпидная фаза болевого шока: особенности изменения артериального давления
Специалисты выделяют три степени торпидной фазы, каждая из которых имеет характерные особенности. В любом случае, первым делом обеспечивается постельный режим. Желательно регулярно проветривать помещение, где находится пациент, так как это улучшит работу кровеносной системы организма. С целью повышения циркуляции крови с больного снимают тесную одежду, препятствующую дыханию или вызывающую дискомфорт. Покой показан не только в физическом плане, но и эмоциональном.
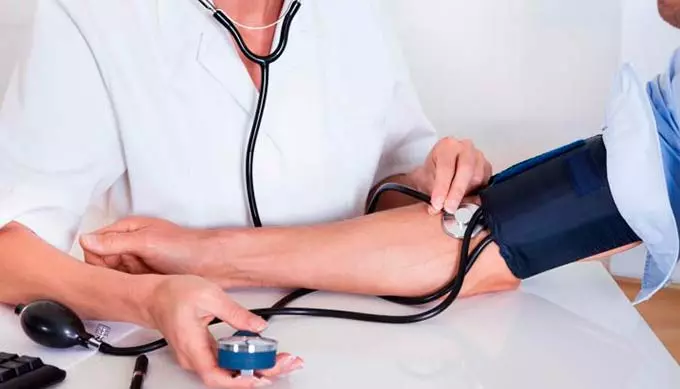
Прибегая к тонометру, инструменту для измерения кровяного давления, обращают внимание в первую очередь на верхнюю границу (обозначающую систолическое давление), а не на нижнюю (говорящую о диастолическом давлении).
- Для первой степени торпидной фазы болевого шока характерно систолическое давление в районе 90-100 мм. ртутного столба. Наблюдается в большинстве случаев тахикардия – болезненное учащенное сердцебиение. Это своего рода попытка организма стабилизировать состояние. В этот момент могут прослеживаться снижение рефлексов и заторможенность реакции. Спазмолитики и обезболивающие лекарственные средства помогут купировать болевой синдром (Спазмалгон, Анальгин, Баралгин и другие). Если болевой шок настиг пациента в условиях больницы, на усмотрение врачей, может быть назначены и более тяжелые препараты с наркотическим действием: Промедол, Омнопон, Гидрохлорид Морфина и пр. В качестве растворов для капельниц, инъекций или таблеток на помощь приходят и такие распространенные лекарства как Но-шпа, Папаверин, Дротаверин и иные, обладающие схожей результативностью. Обычно дома используют нитроглицерин и аналогичные ему, это также возможно. А вот ввод спазмолитиков при одновременном приеме комбинированных анальгетиков (Спазмалгон, Баралгин и т.д.) не допустим.
- Вторая степень проявляется цифрами от 60 до 70 мм. ртутного столба верхней границы кровяного давления. Сердцебиение становится более интенсивным, а дыхание поверхностным. С целью обезболивания обращаются к растворам по наполнению кровеносного русла жидкостью, препаратам, способным предотвратить и/или устранить нарушения в работе внутренних органов и сердца, в частности, а также купирующим болевой синдром.
- Третья степень – это наиболее тяжкое течение. Систолическое давление опускается до критической отметки в 60-70 мм. ртутного столба. Наблюдается ярко выраженная бледность кожи и слизистых оболочек. Почки перестают работать в нормальном режиме, вплоть до прекращения продуцирования мочи. При затянувшихся реанимационных манипуляциях или опоздании в их оказании, пациент с высокой вероятностью умирает. В зависимости от тяжести состояния больного, ему проводятся спасательные мероприятия, как и при второй стадии торпидной фазы болевого шока, но с корректировкой в объемах. Возможен ввод специализированной смеси кислорода посредством носовых катетеров и аппарата для дыхания.
Показатели давления при хроническом течении панкреатической болезни
Для хронического панкреатита считается распространенной болезнь, выражающаяся в пониженном кровяном давлении, то есть гипотония.
Сразу несколько фактором могут оказать влияние на понижение кровяного давления:
- Недостаток витаминов в пище или проще авитаминоз, который чаще всего носит сезонную направленность. Критические времена года – осень и весна.
- Болезненное состояние из-за уменьшения объемакрови и гемоглобина – малокровие.
- Патологическое состояние, проявляющееся снижением функциональных возможностей организма – нервное и/или физическое истощение.
- Болезни сердечно-сосудистой системы: ишемическая болезнь сердца, ревмокардит, тромбоз глубоких вен и эмболия легких, болезнь сосудов головного мозга, врожденный порок сердца, болезнь периферических артерий.
- ВСД – заболевание вегетативной нервной системы.
- Недостаточность гормона поджелудочной железы инсулина — сахарный диабет, а также его осложнения.
- Заболевания системы пищеварения: гастрит, язва, геморрой, рак, панкреатит, цирроз, гепатит, печеночная недостаточность и прочие.
Распознать отклонение в меньшую сторону артериального давления от нормы можно и при внимательном отношении к самочувствию. Симптомами являются:
- Вялость и слабость, возникающие даже после продолжительного сна и отдыха.
- Метеозависимость.
- Раздражительность и потеря концентрации.
- Потливость.
- Холодные ноги и руки.
- Одышка, появляющаяся даже при незначительных нагрузках.
- Головные боли, обмороки и головокружение.
- Частое мочеиспускание.
Медикаментозное лечение базируется на устранении первоисточника недомогания, проводится посредством приема Норэпинефрина, Кофеина, Белласпона. Но ведущее значение придается образу жизни пациента и ответственность в вопросе соблюдения врачебных рекомендаций:
- Свежий воздух и физические нагрузки, способствующие поднятию тонуса сосудистой стенки и улучшению циркуляции крови.
- Продолжительность сна свыше 10 часов. После пробуждения противопоказан резкий подъем. Советуют даже в рамках постели проводить небольшую зарядку-разминку. Такая хитрость предотвратит головокружение и обмороки.
- Из рациона исключаются кофе и крепкие чаи. Эти напитки ухудшат работу пищеварительной системы и вызовут неблагоприятные последствия: рвота, тошнота, понос, запор, диарея, вздутие и т.д.
Народная медицина также эффективна. Приготовленные на основе лекарственных трав (Женьшень, Боярышник, Элеутерококк и Песчаный Бессмертник) отвары и настои должны пройти согласование с лечащим врачом.
Источник


