Артериальное давление при митральном стенозе
Частота митрального стеноза составляет
44-68% всех пороков, развивается
преимущественно у женщин. Возникает,
как правило, вследствие длительно
протекающего ревматического
эндокардита; очень редко он бывает
врожденным или появляется в результате
септического эндокардита. Сужение
левого предсердно-желудочкового
отверстия происходит при сращении
створок левого предсердно-желудочкового
(митрального) клапана, их уплотнении и
утолщении, а также при укорочении и
утолщении сухожильных нитей. В результате
этих изменений клапан приобретает
вид воронки или диафрагмы с щелевым
отверстием в середине. Меньшее значение
в происхождении стеноза имеет
рубцово-воспалительное сужение клапанного
кольца. При длительном существовании
порока в ткани пораженного клапана
может откладываться известь.
Гемодинамика.При
митральном стенозе гемодинамика
существенно нарушается в случае
значительного сужения предсердно-желудочкового
отверстия, когда его поперечное сечение
уменьшается от 4–6 см2
(в норме), до 0.5–1 см2.
Во время диастолы кровь не успевает
переместиться из левого предсердия
в левый желудочек, и в предсердии остается
некоторое количество крови, дополняемое
притоком крови из легочных вен. Возникает
переполнение левого предсердия и
повышение в нем давления, которые вначале
компенсируется усиленным сокращением
предсердия и его гипертрофией. Однако
миокард левого предсердия слишком слаб,
чтобы длительно компенсировать
выраженное сужение митрального
отверстия, поэтому довольно быстро его
сократительная способность снижается,
предсердие еще больше расширяется,
давление в нем становится еще выше. Это
влечет за собой повышение давления в
легочных венах, рефлекторный спазм
артериол малого круга и рост давления
в легочной артерии, требующий большей
работы правого желудочка. С течением
времени правый желудочек гипертрофируется
(рисунок 5). Левый желудочек при митральном
стенозе получает мало крови, выполняет
меньшую, чем в норме, работу, поэтому
размеры его несколько уменьшаются.
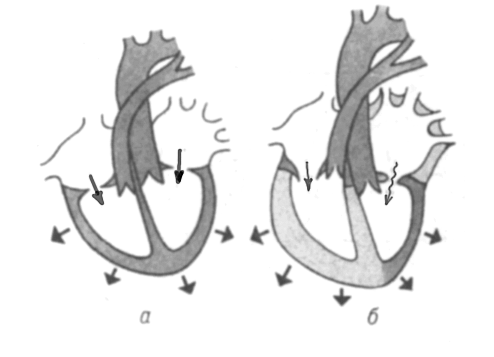
Рисунок
5. Внутрисердечная
гемодинамика в норме (а) и при стенозе
левого предсердно-желудочкового
отверстия (б).
Диагностика.При
наличии застойных явлений в малом круге
кровообращения у больных появляются
одышка, сердцебиение при физической
нагрузке, иногда боли в области
сердца, кашель и кровохарканье. Во время
осмотра часто отмечается акроцианоз;
характерен румянец с цианотическим
оттенком (faсies
mitrale).
Если развивается порок в детском
возрасте, то нередко наблюдается
отставание в физическом развитии,
инфантилизм («митральный нанизм»).
Некоторые клинические признаки
митрального стеноза:
Pulsus differens — появляется при сдавлении
левым предсердием левой подключичной
артерии.Осиплость голоса — симптом Ортнера (в
результате сдавления левого возвратного
нерва).
Анизокория — результат сдавления
симпатического ствола увеличенным
левым предсердием.
При осмотре
области сердца часто
заметен сердечный толчок вследствие
расширения и гипертрофии правого
желудочка. Верхушечный толчок не усилен,
при пальпации в
области его выявляется так называемое
диастолическое кошачье мурлыканье
(пресистолическое дрожание), т.е.
определяется низкочастотный
диастолический шум.
Перкуторно находят расширение зоны
сердечной тупости вверх и вправо за
счет гипертрофии левого предсердия и
правого желудочка. Сердце приобретает
митральную конфигурацию.
При аускулътации
сердца обнаруживаются
очень характерные изменения, свойственные
митральному стенозу. Так как в левый
желудочек попадает мало крови и сокращение
его происходит быстро, I
тон у верхушки становится громким,
хлопающим. Там же после II
тона удается выслушать добавочный тон—
тон открытия митрального клапана.
Громкий I
тон, II
тон и тон открытия митрального клапана
создает типичную для митрального стеноза
мелодию, называемую «ритмом перепела».
При повышении давления в малом круге
кровообращения появляется акцент
II
тона над легочным стволом.
Для митрального стеноза
характерен диастолический шум, поскольку
имеется сужение по ходу кровотока
из левого предсердия в желудочек во
время диастолы. Этот шум может
возникать сразу же после тона открытия
митрального клапана, поскольку из-за
разности давления в предсердии и
желудочке скорость кровотока будет
выше в начале диастолы; по мере выравнивания
давления шум будет убывать.
Нередко шум появляется в
конце диастолы перед самой систолой—
пресистолический шум, который возникает
при ускорении кровотока в конце диастолы
желудочков за счет начинающейся систолы
предсердий. Диастолический шум при
митральном стенозе может выслушиваться
в течение всей диастолы, усиливаясь
перед систолой и непосредственно
сливаясь с I
хлопающим тоном.
Пульс при
митральном стенозе может быть неодинаковым
на правой и левой руках. Поскольку
при значительной гипертрофии левого
предсердия сдавливается левая
подключичная артерия, наполнение пульса
слева уменьшается (pulsus
differens).
При уменьшении наполнения левого
желудочка и снижении ударного объема
пульс становится малым – pulsus
parvus.
Митральный стеноз нередко осложняется
мерцательной аритмией, в этих случаях
пульс аритмичен.
Артериальное давление обычно
остается нормальным, иногда слегка
понижается систолическое давление
и повышается диастолическое.
Рентгенологически выявляют
характерное для этого порока увеличение
левого предсердия, которое приводит
к исчезновению «талии» сердца и появлению
митральной его конфигурации. В первом
косом положении увеличение левого
предсердия определяется по отклонению
им пищевода, которое хорошо видно
при приеме больным взвеси сульфата
бария. При
повышении давления в малом круге
кровообращения рентгенологически
отмечается выбухание дуги легочной
артерии и гипертрофия правого желудочка.
Иногда на рентгенограмме обнаруживается
обызвествление левого предсердно-желудочкового
клапана. При длительной гипертонии
сосудов малого круга кровообращения
развивается пневмосклероз, который
также можно выявить при рентгенологическом
исследовании.
ЭКГ при
митральном стенозе отражает гипертрофию
левого предсердия и правого желудочка;
увеличивается величина и продолжительность
зубца Р, особенно в I
и II
стандартных отведениях, электрическая
ось сердца отклоняется вправо, появляется
высокий зубец Р в
правых грудных отведениях и выраженный
зубец Sв левых грудных.
ЭхоКГ при митральном стенозе
приобретает ряд характерных особенностей
(рисунок 6):
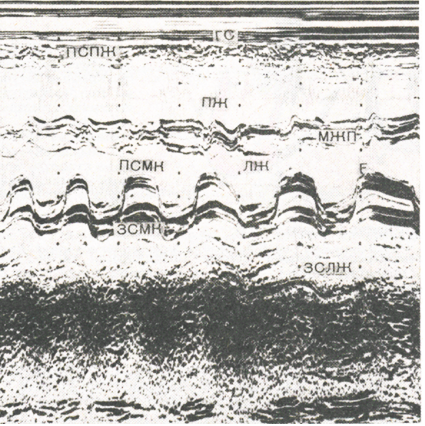
Рисунок
6. Эхокардиограмма при стенозе левого
предсердно-желудочкового отверстия.
Движение створок митрального клапана
имеет П-образную форму.
ГС
— грудная клетка; ПСПЖ —передняя стенка
правого желудочка; ПЖ — правый желудочек;
МЖП — межжелудочковая перегородка; ЛЖ
левый желудочек; ПСМК- передняя створка
митрального клапана; ЗСЛЖ— задняя
стенка левого желудочка; ЗСМК -задняя
створка митрального клапана.
1. Резко снижается или исчезает пик А,
отражающий максимальное открытие
створок левого предсердно-желудочкового
клапана во время систолы предсердий.
2. Снижается скорость
диастолического прикрытия передней
створки клапана, что приводит к
уменьшению наклона интервала Е—f.
3. Изменяется движение
створок клапана. Если в норме створки
во время диастолы расходятся в
противоположные стороны (передняя
створка — к передней стенке, задняя
— к задней), то при стенозе движения их
становятся однонаправленными, так
как из-за сращения комиссур более
массивная передняя створка тянет за
собой заднюю. Движение створок на ЭхоКГ
приобретает П-образную конфигурацию.
Кроме того, с помощью ЭхоКГ можно
выявлять увеличение левого предсердия,
изменение створок клапана (фиброз,
кальциноз).
При митральном стенозе рано возникает
застои в малом круге кровообращения,
что требует усиленной работы правого
желудочка. Поэтому ослабление
сократительной способности правого
желудочка и венозный застой в большом
круге кровообращения развиваются при
митральном стенозе раньше и чаще, чем
при недостаточности митрального клапана.
Ослабление миокарда правого желудочка
и его расширение иногда сопровождается
появлением относительной недостаточности
правого предсердно-желудочкового
(трехстворчатого) клапана. Кроме того,
длительный венозный застой в малом
круге кровообращения при митральном
стенозе с течением времени приводит к
склерозу сосудов и разрастанию
соединительной ткани в легких. Создается
второй, легочный, барьер для продвижения
крови по сосудам малого круга, что еще
больше затрудняет работу правого
желудочка.
В течение
митрального стеноза выделяют 3 периода:
Компенсации.
Легочной гипертензии, гипертрофии
правого желудочка.Правожелудочковой недостаточности
(застой в большом круге кровообращения).
Осложнения митрального стеноза:
Острая левожелудочковая недостаточность
(сердечная астма, отек легких).Хроническая сердечно-сосудистая
недостаточность (застой в легких).Нарушения ритма (часто фибрилляция
предсердий).Тромбоэмболический синдром.
Присоединение инфекционного эндокардита.
Несостоятельность протеза или рестеноз
при комиссуротомии.
Выделяют 3 степени кальциноза МК:
Кальций располагается по свободным
краям створок или в комиссурах отдельными
узлами;Кальциноз створок без перехода на
фиброзное кольцо;Переход кальциевых масс на фиброзное
кольцо и окружающий структуры.
Дифференциальный диагноз митрального
стеноза:
Миксома сердца (левого предсердия или
желудочка).Врожденный порок — синдром Лютембаше
(стеноз митрального клапана + ДМПП).Неспецифический аорто-артериит.
Лечение
Сердечная недостаточность
При S=1.0-1.5 см2ограничение сильных
нагрузок, а при <1.0 см2 – только
небольшие нагрузки.Диуретики — при застое
Сердечные гликозиды- при систолической
дисфункцииИАПФ осторожно, т.к. вазодилататоры
могут снизить сердечный выбросХирургическая коррекция порока
Протезирование клапана
Баллонная вальвулопластика
Показания для баллонной вальвулопластики
(ACC/AHA,
2006)
Пациентыc умеренным/выраженным
стенозом (£1.5 см2) и
клапаном подходящим для вальвулотомии
+Сердечная недостаточность 2-4 ФК.
Без симптомов с легочной гипертензией
(>50 мм рт.ст.) или недавней фибрилляцией
предсердий.Сердечная недостаточность 3-4 ФК c
кальцифицированными клапанами и
высоким риском операции.
Показания для протезирования клапана
Пациенты, которые не подходят для
баллонной вальвулотомии +Сердечная недостаточность 3-4 ФК c
умеренным или выраженным стенозом
(£1.5 см2).Пациенты с выраженным стенозом
(£1.0
см2), тяжелой легочной гипертензией
(>60 мм рт. ст.) и сердечной недостаточностью
1-2 ФК.
Замещение клапана механическим или
биологическим, или ксенопротезом.
Соседние файлы в папке metodichki
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Причины стеноза
Симптомы стеноза митрального клапана
Диагностика
Лечение митрального стеноза
Образ жизни
Осложнения
Прогноз
Пороки митрального клапана занимают ведущее место среди всех приобретенных пороков сердца, причем чаще всего встречается сочетание стеноза (сужения) и недостаточности (неполного смыкания створок), а изолированный митральный стеноз наблюдается примерно в 30% пороков данного клапана.
Митральный клапан представляет собой соединительнотканное образование, располагающееся на границе левого предсердия и левого желудочка. Он состоит из двух тонких и подвижных створок (передняя и задняя), основная функция которых сводится к следующему: когда кровь поступает из предсердия в желудочек, створки расходятся, пропуская поток крови, а когда кровь поступает из желудочка в аорту, створки смыкаются, не допуская обратного поступления крови в предсердие. В идеале створки клапана должны полностью смыкаться, перекрывая левое атриовентрикулярное отверстие (между предсердием и желудочком). Площадь последнего у взрослых людей составляет примерно 4 – 6 квадратных сантиметра.
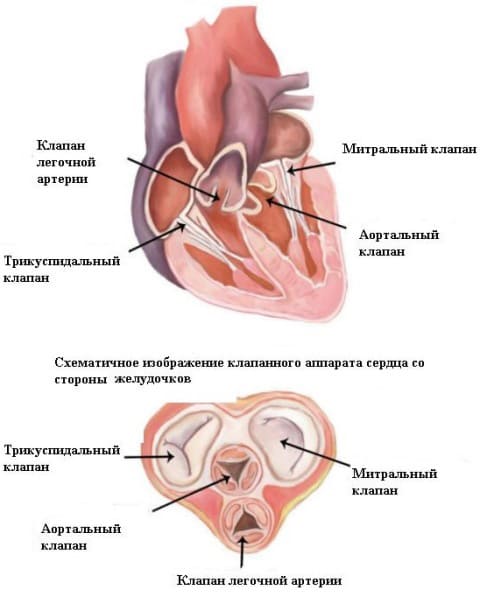
Если происходит замещение нормальной соединительной ткани клапана на рубцовую, то развиваются спайки и сращения между створками или в окружающем клапан фиброзном кольце. Такое патологическое состояние и называется стенозом митрального клапана (синоним – стеноз левого атриовентрикулярного отверстия).
Стеноз митрального клапана — это заболевание, относящееся к группе приобретенных пороков сердца и характеризующееся следующими признаками:
— возникает вследствие органического поражения соединительной ткани створок клапана, например, воспалительный процесс в сердце при ревматизме, бактериальном эндокардите;
— в результате рубцовых изменений образуется сужение отверстия между предсердием и желудочком, создающее препятствие движению крови из предсердия в желудочек;
— это препятствие приводит к повышению давления в левом предсердии с его гипертрофией (утолщением стенок) и уменьшению выброса крови в левый желудочек и, следовательно, в аорту; то есть развиваются нарушения гемодинамики (потока крови в сердце и во всем организме);
— без хирургического лечения наступает изнашивание сердечной мышцы и ее неспособность обеспечивать циркуляцию крови по организму, что приводит к нарушению кровоснабжения и питания всех тканей организма.
Причины стеноза митрального клапана
В подавляющем большинстве случаев причиной митрального стеноза, как и других приобретенных пороков сердца, является ревматизм (острая ревматическая лихорадка) с развитием ревмокардита — воспаления мышечной и соединительной тканей сердца.
Симптомы митрального стеноза
Выраженность клинических признаков стеноза варьирует в зависимости от стадии процесса (в России распространена классификация по А. Н. Бакулеву).
В стадии компенсации клинической симптоматики не наблюдается в связи с тем, что сердце и организм приспосабливаются к имеющимся анатомическим нарушениям с помощью компенсаторных механизмов. Данная стадия может длиться много лет, особенно если сужение клапанного кольца не очень велико – около 3 см2 и более.
В стадии субкомпенсации по мере прогрессирующего сужения атриовентрикулярного отверстия приспособительные механизмы не справляются с возросшей нагрузкой на сердце. Появляются первые симптомы – одышка при физической нагрузке, боли в области сердца и в межлопаточной области слева при нагрузке или без нее, ощущение перебоев в работе сердца и учащенное сердцебиение, фиолетовое или голубое окрашивание кожи кончиков пальцев, ушей, щек (цианоз), зябкость, похолодание конечностей. Также может возникнуть мерцательная аритмия.
В стадии декомпенсации наступает выраженное истощение сердечной мышцы, формируется застой крови сначала в легких, а затем и во всех органах и тканях организма. Одышка принимает постоянный характер, пациент может дышать только в положении полусидя (ортопноэ), нередко возникает несущее угрозу жизни состояние – отек легких.
Позднее в стадии выраженной декомпенсации присоединяются кашель, кровохарканье, отеки голеней и стоп, увеличение живота в результате внутриполостного отека, боли в правом подреберье вследствие кровенаполнения печени (может развиться кардиальный цирроз печени). Данная стадия еще может быть обратима при проведении медикаментозной терапии.
Далее в терминальной стадии (стадия необратимых изменений в сердечной мышце и организме) артериальное давление снижается, возникает отек всего тела (анасарка). В связи с нарушением обменных процессов в самом сердце и во всех внутренних органах наступает летальный исход.
Диагностика стеноза митрального клапана
Диагноз митрального стеноза устанавливается на основании следующих данных.
1. Клинический осмотр. Обращает на себя внимание бледность кожных покровов в сочетании с цианотичным окрашиванием щек («митральный румянец»), отеки голеней и стоп, увеличение живота. Определяется пониженное артериальное давление в сочетании со слабым частым пульсом. При выслушивании органов грудной клетки (аускультации) выявляются патологические шумы и тоны (так называемый «ритм перепела»), обусловленные током крови через суженное отверстие, хрипы в легких. При прощупывании живота (пальпации) определяется увеличение печени.
2. Лабораторные методы обследования. В клиническом анализе крови можно выявить повышение уровня лейкоцитов (белых кровяных телец) вследствие активного ревматического процесса в организме, нарушение свертывающей системы крови. В общем анализе мочи появляются патологические показатели, свидетельствующие о нарушении функции почек (белок, лейкоциты и др). В биохимическом анализе крови определяются показатели нарушения функции печени и почек (билирубин, мочевина, креатинин и др). Также в крови методами иммунологических исследований возможно выявить изменения, характерные для ревматизма (С – реактивный белок, антистрептолизин, антистрептокиназа и др).
3. Инструментальные методы исследования.
— при проведении ЭКГ регистрируются изменения, характерные для гипертрофии левого предсердия и правого желудочка, нарушения ритма сердца.
— суточное мониторирование ЭКГ позволяет выявить возможные нарушения ритма сердца при обычной бытовой активности, не зарегистрированные при проведении однократной ЭКГ в состоянии покоя.
— при рентгенографии органов грудной клетки определяются застойные явления в легких, изменение конфигурации сердца вследствие расширения его камер.
— эхокардиография (УЗИ сердца) проводится с целью визуализации внутренних образований сердца, выявляет изменение толщины и подвижности створок клапана, сужение его отверстия, позволяет измерить площадь сужения. Также при ЭХО – КГ врач определяет степень выраженности нарушений гемодинамики (повышенное давление в левом предсердии, гипертрофию и дилатацию (расширение) левого предсердия и правого желудочка), оценивает степень нарушений кровотока из левого желудочка в аорту (фракция выброса, ударный объем).
По площади атриовентрикулярного отверстия различают незначительный стеноз (более 3 кв. см.), умеренный стеноз (2.0 – 2.9 кв. см.), выраженный стеноз (1.0 – 1.9 кв. см.), критический стеноз (менее 1.0 кв. см.). Измерение этого показателя важно в плане ведения больного, в частности, определения хирургической тактики, так как стеноз с площадью менее 1.5 кв. см. является прямым показанием к операции.
— перед оперативным лечением или в случаях неясного диагноза может быть показана катетеризация полостей сердца, при которой в камерах сердца измеряется давление и определяется разница давления в левых предсердии и желудочке.
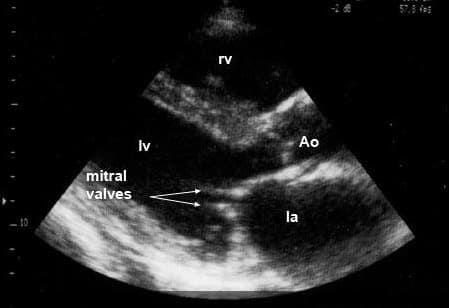
На изображении, полученном при эхокардиографии, видны утолщенные створки митрального клапана (mitral valves)
Лечение стеноза митрального клапана
Тактика ведения с выбором метода лечения (медикаментозного, хирургического или их сочетания) определяется индивидуально для каждого пациента в зависимости от степени стеноза и клинической стадии заболевания.
Так, в 1 стадии (компенсации) при отсутствии клинических проявлений и при степени сужения атриовентрикулярного отверстия слева более 3 кв. см. операция не показана, а медикаментозное лечение направлено на предупреждение застоя крови в сосудах легких (мочегонные препараты, модификации нитроглицерина продолжительного действия – нитросорбид, моночинкве).
Стадии 2 и 3 (субкомпенсации и начальных проявлений декомпенсации), особенно в сочетании со степенью стеноза менее 1.5 кв. см. являются показанием к оперативному лечению с постоянным приемом лекарственных препаратов.
В стадии 4 (выраженной декомпенсации) операция может продлить жизнь больного, но не надолго, поэтому, как правило, в данной стадии оперативное лечение не применяется из – за высокой степени послеоперационного риска.
В 5 стадии (терминальной) операция противопоказана из-за выраженных нарушений гемодинамики и изменений во внутренних органах, поэтому применяется только медикаментозное лечение с паллиативной целью (облегчить мучения пациента, насколько это возможно).
Медикаментозная терапия стеноза митрального клапана сводится к назначению следующих групп препаратов:
— сердечные гликозиды (коргликон, строфантин, дигитоксин и др) применяются у пациентов со сниженной сократимостью правого желудочка, а также при наличии у пациента постоянной формы мерцательной аритмии.
— В – адреноблокаторы (карведилол, бисопролол, небилет и др) применяются с целью урежения ритма при возникновении пароксизмов (приступов) мерцательной аритмии или при постоянной ее форме.
— Диуретики (мочегонные препараты – индапамид, верошпирон, фуросемид, спиронолактон и др) необходимы для того, чтобы «разгрузить» малый круг кровообращения (сосуды легких) и уменьшить застой крови во внутренних органах.
— Ингибиторы АПФ (фозиноприл, рамиприл, лизиноприл, каптоприл и др) и блокаторы рецепторов к ангиотензину 11 (валсартан, лозартан и др)обладают кардипротекторными свойствами – защищают клетки сердца от повреждающего действия различных веществ (например, продуктов перекисного окисления липидов), образующихся при многих, и кардиологических в том числе заболеваниях.
— Нитраты (нитроглицерин, нитросорбид, кардикет ретард, моночинкве и др) применяются в качестве периферических вазодилалаторов, то есть расширяют сосуды на периферии организма, в которые устремляется кровь из сосудов легких, и таким образом уменьшают выраженность одышки.
— Антиагреганты и антикоагулянты (тромбоАсс, кардиомагнил, аспирин; гепарин и др) применяются для предупреждения образования тромбов в сердце и сосудах, особенно при мерцательной аритмии и в постоперационном периоде.
— Антибиотики (пенициллины) и противоспалительные препараты (ибупрофен, диклофенак, нимесулид и др) обязательны в острой фазе ревматизма, а также при повторных ревматических атаках.
Примерная схема лечения пациента с митральным стенозом с минимальными клиническими проявлениями, без мерцательной аритмии (прием препаратов ежедневный в течение длительного времени, с возможной заменой препарата или коррекцией его дозировки лечащим врачом в зависимости от выраженности симптомов):
— нолипрел А форте 5 мг/1.25 мг (5 мг периндоприл + 1. 25 мг индапамид) утром,
— конкор (бисопролол) 10 мг 1 раз в день утром,
— тромбоАсс 100 мг в обед после еды,
— нитроминт 1 – 2 дозы под язык при болях в сердце или при одышке,
— моночинкве 20 мг 2 раза в день – 2 недели, затем нитросорбид 10 мг за 20 минут до физической нагрузки.
К хирургическим методам лечения относятся:
— баллонная вальвулопластика — через сосуды к сердцу подводится зонд с миниатюрным баллоном на конце, который раздувается в момент проведения его через атриовентрикулярное отверстие, и разрывает сращения створок клапана,
— открытая комиссуротомия – проводится операция на открытом сердце с осуществлением доступа к митральному клапану и рассечением его спаек,
— протезирование митрального клапана – чаще применяется при сочетании стеноза и недостаточности клапана и осуществляется путем замены своего клапана на искусственный (механический или биологический имплант).
Противопоказания к проведению операции:
— стадия выраженной декомпенсации (фракция выброса менее 20 %) и терминальная стадия течения порока;
— острые инфекционные заболевания;
— общие соматические заболевания в стадии декомпенсации (бронхиальная астма, сахарный диабет и др)
— острый инфаркт миокарда и другие острые заболевания сердечно сосудистой системы (гипертонический криз, инсульт, впервые возникшие сложные нарушения ритма и др).
Образ жизни при митральном стенозе
Для пациента с данным заболеванием обязательно соблюдать следующие рекомендации: хорошо и правильно питаться, ограничивать объем выпиваемой жидкости и поваренной соли, установить адекватный режим труда и отдыха, хорошо высыпаться, ограничить физические нагрузки и устранить стрессовые ситуации, длительно находиться на свежем воздухе.
Беременной женщине необходимо своевременно становиться на учет в женскую консультацию для решения вопроса о пролонгировании беременности и выборе метода родоразрешения (как правило, путем кесарева сечения). При компенсированном пороке беременность протекает нормально, но при выраженных нарушениях гемодинамики беременность противопоказана.
Осложнения без лечения
Без лечения наступает неминуемое прогрессирование гемодинамических расстройств, выраженных застойных явлений в легких и других органах, что приводит к развитию осложнений и летальному исходу. Осложнениями данного заболевания являются такие, как тромбоэмболия легочной артерии (особенно у пациентов с мерцательной аритмией), отек легких, легочное кровотечение, острая сердечная недостаточность.
Осложнения операции
Как в раннем, так и в позднем послеоперационном периодах, также существует вероятность развития осложнений:
- инфекционный эндокардит (развитие бактериального воспаления на створках клапанов, в том числе и биологического искусственного);
- образование тромбов в результате работы механического протеза с развитием тромбоэмболии – отрыва тромба и выброса его в сосуды легких, мозга, брюшной полости;
- дегенерация (разрушение) искусственного биоклапана с повторным развитием гемодинамических нарушений.
Тактика врача сводится к регулярному обследованию пациентов методом эхокардиографии, контролю за свертывающей системой крови, пожизненному назначению антикоагулянтов и антиагрегантов (клопидогрель, варфарин, дипиридамол, курантил, аспирин и др), антибиотикотерапии при инфекционных заболеваниях, полостных операциях, проведении минимальных лечебно — диагностических процедур в гинекологии, урологии, стоматологии и т. д.
Прогноз
Прогноз митрального стеноза без лечения неблагоприятный, так как в исходе заболевания наступает смерть. Средний возраст больных с таким пороком составляет 45 – 50 лет. Существенно продлить жизнь и улучшить ее качество позволяет кардиохирургическое лечение (как метод радикального способа коррекции анатомических и функциональных изменений) в сочетании с регулярным приемом медикаментозных препаратов.
Врач терапевт Сазыкина О.Ю.
Источник

