Артериальное давление при миокардите
Серьезным осложнением перенесенных инфекций является миокардит, который выражается в нарушении функций сердца. При этом изменяется давление при миокардите, страдают сердце и сосуды. Сердечные дисфункции занимают весомое место среди фактов смертностей в развитых странах. Этот показатель составляет около 30% смертей. Миокардит также входит в эту группу риска.

Что такое миокардит?
Миокардит — это воспалительные патологические изменения в сердечной мышце (миокарде), спровоцированные инфекциями или аллергическими факторами. Миокард может протекать в острой форме или носить хронический характер. Нарушения иммунного характера, сопровождающие такое заболевание, приводят к нарушениям всех иммунных звеньев. Инфекционный антиген включает процесс аутоиммунного разрушения кардиомиоцитов, что вызывает значимые повреждения миокарда, а также дистрофические патологии в мышечных волокнах. Последствиями воспалительных реакций при миокардите выступают процессы, сопровождающиеся разрастанием соединительной ткани и развитием кардиосклероза. Снижение функции перекачивания крови сердцем провоцирует тяжелые негативные изменения в кровообращении и сбои в сердечном ритме и сердечной проводимости.
Вернуться к оглавлению
Виды миокардита
| Формы проявления | Описание | ||||||||
| Инфекционная | Инфекционные болезни в осложненной стадии часто приводят к патологиям сердца. Источником воспаления чаще всего выступают: грибки, паразитарные инвазии и гельминтозы, вирусы гриппа, герпеса или гепатита, вирус Коксаки, стрептококковые бактерии, дифтерийная палочка, хламидиоз, риккетсии. | ||||||||
| Ревматическая | Ревматический миокардит возникает по причине выраженного иммунного ответа организма на гемолитический стрептококк. | ||||||||
| Аллергическая | Аллергическую причину поражения миокарда могут спровоцировать ожоговое состояние в виде обширного некроза тканей, посттрансплантационный иммунный ответ на трансплантат, лекарственная аллергия. | ||||||||
| Токсическая | Могут вызывать состояния алкогольной интоксикации, отравление тяжелыми металлами, уремия (повышение концентрации мочевой кислоты). | ||||||||
| Симптоматическая | Могут спровоцировать хронические аутоиммунные заболевания, в форме склеродермии, системной красной волчанки. | ||||||||
Вернуться к оглавлению
Признаки болезни
 Миокардит проявляется состоянием повышенной утомляемости.
Миокардит проявляется состоянием повышенной утомляемости.
Состояния повышенного утомления и сниженная переносимость физических нагрузок — проявления болезни миокарда. Боли могут носить характер ноющих, тупых или, наоборот, жгучих, колющих ощущений. Симптомы для диагностики заболевания делятся на 3 группы:
- Симптомы начала заболевания. Сопровождаются лихорадочным состоянием, болезненностью в мышцах и в суставах, ощущениями сдавленности в грудной клетке и недостаточностью воздуха.
- Симптомы, характерные для активной стадии болезни: состояния одышки, болезненности в грудине, периодические сбои в сердечной работе, состояние выраженной слабости.
- Состояние выздоровления: сопровождается выраженной слабостью и недомоганием.
Вернуться к оглавлению
Что происходит с артериальным давлением при миокардите?
При миокардите происходит ряд изменений, наблюдаемых при проведении ЭЭГ или при УЗИ-обследовании. Артериальное давление при заболевании может оставаться неизменным, но часто наблюдается состояние выраженной гипотонии (пониженного артериального давления). Причина этого явления — патологические изменения миокарда, вследствие чего сердце теряет свою способность обеспечивать оптимальное давление крови в сосудах.
Вернуться к оглавлению
Особенности диагностики
При миокардите проводят ряд обследований, помогающих определить работу сердца:
| Вид обследования | Описание |
| ЭКГ | При начинающемся миокардите на ЭКГ не обозначаются какие-либо патологии. Через промежуток времени наблюдаются очаги нарушения процессов возбуждения и проводимости. |
| Измерение АД | Определение показателей артериального давления при помощи тонометра. |
| УЗИ сердца с допплерометрией | Наблюдаются гипертрофическое повреждение миокарда. Сердце увеличено в размерах, сердечные полости расширены, происходит процесс понижения фракции выброса. |
| Рентгенография легких и сердца | При средних и тяжелых стадиях заболевания фиксируются увеличение сердечных границ и застойные состояния в легких. |
| МРТ | Наиболее информативный диагностический метод. Благодаря обследованию уточняют величину воспалительного процесса, выявляют участки воспаления миокарда диффузной формы. |
| Сцинтиграфия | Обеспечивает выявление болезни на ранних этапах. |
| Общий анализ крови | Превышение нормы лейкоцитов указывает на наличие воспаления в организме. |
| Серологический анализ и биохимия крови | Дополнительно подтверждают наличие воспалительных реакций в организме. |
| Иммунограмма | Анализ уточняет аллергическое происхождение болезни. |
Вернуться к оглавлению
Симптоматическое лечение
В лечении миокардита применяется целый комплекс медпрепаратов. Выбор терапии обусловливается происхождением и тяжестью болезни. Когда причину определить не получается, проводят симптоматическую терапию. Симптоматическая терапия — это способ лечения, направленный на устранение симптомов болезни, но не устраняющий ее причину. При лечении назначают следующие группы лекарств: бета-блокаторы, диуретики, ингибиторы АПФ, нестероидные противовоспалительные средства, антиаритмические препараты, кортикостероиды, антибиотики, кардиотоники, антикоагулянты.
Источник
Миокард — это мышца, средний слой сердца, отвечающая за кровообращение в организме. Воспаление слоя называют миокардитом. Часто больные жалуются на давление при миокардите. Заболевание иногда протекает бессимптомно, потому некоторые обращаются к врачу уже на поздних стадиях воспаления. В 15% случаев игнорирование проблемы приводит к летальному исходу.
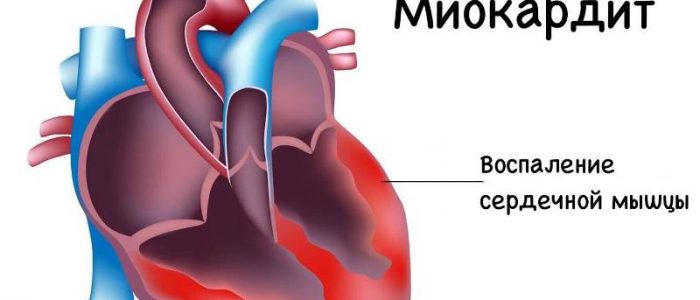
Причины миокардита
Пагубно влияют на здоровье и развитие воспаления вредные привычки. Возникает болезнь из-за инфекций: аденовирус, гепатит В и С, дифтерия, стафилококк, сальмонеллы, хламиды, кандиды, эхинококки, трихинеллы и т. д. Часто развитие начинается из-за постоянных болезней соединительных тканей: ревматизм, красная волчанка, ревматоидный артрит. Существует идиопатический миокардит, при котором происхождение заболевание невозможно определить. А также выделяют такие варианты возникновения заболевания:
- аллергия;
- воздействия химикатов на организм;
- слабая работа иммунной системы;
- уремия;
- тиреотоксикоз.
Вернуться к оглавлению
Симптомы заболевания
Признаки миокардита зависят от степени заболевания, ее расположения и прогресса воспаления. Миокардит вызывают спазмы в области сердца, нарушение ритма и сокращения миокарды. Больные жалуются на усталость, одышку, высокое артериальное давление (АД), потливость. Иногда воспаление сопровождается болью в суставах. При обследовании врачи отмечают увеличение сердца и нарушение кровотока. Кроме этого, понижается пульс и увеличение вен на шее. Во время исследования можно заметить, что кожа пациентов бледнеет.
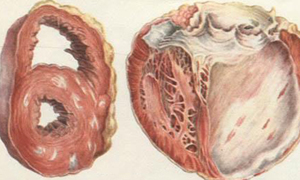 Заболевание может перетечь в кардиосклероз.
Заболевание может перетечь в кардиосклероз.
Чаще в начале развития заболевания симптомы неявные, потому больные не сразу обращаются за помощью. Ухудшается общее состояние человека, уменьшается иммунитет. В процессе воспаления сильно страдают клетки миокарды — кардиомициты. Они деформируются или разрываются, что чревато появлением кардиосклероза. В результате болезнь приводит к смерти или инвалидности.
Вернуться к оглавлению
Как влияет на давление?
Повышенное АД — явный признак миокардита. Во время исследования часто обнаруживают большой разрыв между тонами сердца. Глухость тонов связана с понижением давления. Но также пониженное АД возникает во время тахикардии и различных инфекциях. А из-за барикардии может произойти блокада сердца. Врачи отмечают, что при миокардите артериальное давление остается прежним либо понижается. Тогда медики говорят о гипотонии. Заболевание развивается из-за изменений в строении миокарды. Это приводит к тому, что понижается нормальное давление крови в сосудах. Отмечается и высокое венозное давление. Для контроля заболевания необходимо ежедневно следить за лабильностью пульса и частотой сердечных ритмов.
Вернуться к оглавлению
Диагностика
Для постановления правильного диагноза врач слушает жалобы пациента, производит осмотр тела, назначает общий и биохимический анализ крови.
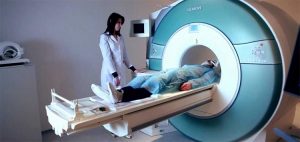 Лучше всего заболевание диагностируется при помощи процедуры МРТ.
Лучше всего заболевание диагностируется при помощи процедуры МРТ.
Магнитно-резонансная терапия (МРТ) считается самой эффективной, так как ее помощью узнают локализацию воспаления, его размер и стадию болезни. Исследование проводиться благодаря электрокардиографии (ЭКГ), при которой выявляют патологии, очаги заболевания и плохое продвижение крови в сосудах. Изменение сердца в размерах можно заметить благодаря ультразвуковому исследованию (УЗИ) с допплерометрией. На ранних стадиях применяют сцинтиграфию, а на поздних — рентгенографию. Иммунограмой пользуются редко, и только чтобы узнать аллергическую природу болезни.
Вернуться к оглавлению
Как лечить?
Врач назначает медикаменты: бета-блокаторы, антиаритмические лекарства, антибиотики, диуретики, кардиотоники, ингибиторы АПФ и т. д. Они помогают уменьшить симптомы болезни. Пациента чаще госпитализируют, приписывают строгий постельный режим. Большие физические нагрузки противопоказаны. Рекомендовано правильное питание: уменьшение количества соли в еде и воды. Надо принимать пищу, богатую витаминами группы В, белками и полезными микроэлементами. В зависимости от происхождения болезни устраняют основную причину (антибиотики против инфекционного миокардита, антиаллергические препараты и т. д.). В тяжелых случаях показаны глюкокортикоидные гормоны. Весь терапевтический курс производится контроль лабораторных и клинических показателей, определяющих воспаление в миокарде.
Источник
Общая симптоматика острых миокардитов слагается из симптомов нарушения сердечного ритма и явлений недостаточности сократительной функции миокарда. Общие и местные симптомы миокардита проявляются крайне разнообразно — от скрытых форм до внезапной смерти. Субъективные проявления острого миокардита непостоянны и в большинстве случаев либо неясно выражены, либо затушеваны симптомами основного заболевания.
Могут наблюдаться чувство слабости, быстрая утомляемость, сердцебиение при движениях и в покое и неопределенные, нехарактерные болевые ощущения в области сердца. Этот симптом можно отнести за счет острого миокардита только при наличии признаков диффузного поражения сердечной мышцы или кардиогенного падения артериального давления. Ощущение сердцебиения встречается реже, но более непосредственно связано с нарушением функции сердца, так же как и неприятные или болевые ощущения в прекардиальной области. Наибольшее диагностическое значение субъективные симптомы (слабость, сердцебиение, боли в области сердца) имеют, если они появляются при движении, поворачивании в постели больного инфекционным заболеванием.
Общие симптомы инфекционно-воспалительного процесса — лихорадочная температура, изменения количества и состава лейкоцитов, ускорение РОЭ и т. п.— неспецифичны для острого миокардита, а являются следствием инфекционного заболевания.
Из объективных признаков изменение частоты сердечных сокращений — наиболее частое проявление острого миокардита. Учащение пульса, не соответствующее типу инфекции, высоте лихорадки, а тем более при нормальной температуре, всегда заставляет предполагать миокардит; тахикардия (см.) в этих случаях бывает более или менее постоянной, но не меньшее значение имеет появление значительной тахикардии у больного инфекционным заболеванием при незначительном напряжении в постели. Тахикардия может наступить также в результате острой или подострой сосудистой недостаточности и падения артериального давления при инфекции, а в период выздоровления — в связи с вазомоторной лабильностью. Более серьезное значение имеет чрезмерная брадикардия (см.), которая свидетельствует либо об угнетающем влиянии воспалительного процесса на синусовый узел, либо о блокаде сердца, как бывает иногда в случаях миокардита при дифтерии. Ежедневное исследование артериального пульса — самый доступный и весьма ценный способ определения состояния сердца. Лабильность пульса — изменения его частоты в течение дня без видимых причин или по самым незначительным поводам — часто предшествует более серьезным нарушениям сердечного ритма. В период выздоровления неустойчивость пульса, склонность к замедлению, появление респираторной аритмии сами по себе не являются признаками поражения миокарда и связаны с постинфекционной лабильностью вегетативных центров. Появление же в этом периоде других видов аритмии (см. Аритмии сердца), особенно тахиаритмии, имеет серьезное прогностическое значение.
Осмотр области сердца, если нет видимого смещения верхушечного толчка, не имеет диагностического значения. Тщательная пальпация верхушечного толчка сердца может обнаружить его ослабление, большее распространение и смещение кнаружи; эти простые признаки, обнаруживаемые при повторном исследовании больного,— важное свидетельство диффузного поражения миокарда.
Перкуссия позволяет обнаружить увеличение размеров сердечной тупости при остром миокардите сравнительно редко, если же определяется увеличение сердца, подтверждаемое рентгенологическим исследованием, то следует считать, что имеется тяжелое диффузное поражение миокарда.
Наиболее ценные клинические признаки острого миокардита обнаруживаются при аускультации сердца. Глухой первый тон является почти постоянным спутником миокардита, особенно при ревматизме и дифтерии, а иногда он позволяет распознать эти заболевания при малой выраженности других признаков основной болезни (Н. Д. Стражеско). На фонокардиограмме могут быть обнаружены большая длительность первого тона, уменьшение амплитуды колебаний. Ослабление первого тона связано с уменьшением скорости нарастания внутрижелудочкового давления в начале систолы, а в некоторых случаях обусловлено замедлением предсердно-желудочковой проводимости. Звучность второго тона либо существенно не изменяется, либо уменьшается вследствие гипотонии или уменьшения ударного объема сердца.
В некоторых случаях миокардита интервалы между первым и вторым тонами выравниваются (эмбриокардия) вследствие удлинения систолы (от ослабления миокарда) и укорочения диастолы (в связи с тахикардией); наличие эмбриокардии, тахикардии и понижение кровяного давления являются признаками очень тяжелого поражения сердечно-сосудистой системы.
Еще большее клиническое значение имеет обнаружение ритма галопа — обычно протодиастолического, реже пресистолического или суммационного. Появление ритма галопа (см. Галопа ритм) является доказательством значительного ослабления сердца и подтверждением диагноза диффузного миокардита. Поэтому тщательное выслушивание сердца, особенно по методу В. П. Образцова, необходимо при всех заболеваниях, могущих сопровождаться поражением миокарда.
Во время инфекционного заболевания нередко обнаруживаются систолические шумы — на верхушке и легочной артерии (так называемые фебрильные шумы); они непостоянны и связаны с ускорением кровотока. Однако появление функционального систолического шума наряду с расширением сердца — признак диффузного поражения миокарда. С выздоровлением эти шумы исчезают. Артериальное давление при остром миокардите понижается — в первую очередь систолическое, а затем и диастолическое. Следует учитывать, что при лихорадке и инфекционно-токсическом влиянии основного заболевания очень часто наблюдается сосудистая гипотония и значение поражения миокарда в изменении артериального давления учесть трудно. Показательно для миокардита уменьшение пульсового давления при нормальном диастолическом давлении. Что касается венозного давления, то при инфекционных заболеваниях оно может быть несколько пониженным (токсическая гипотония, по В. А. Вальдману); если же оно повышается, то следует предполагать явное ослабление сердца, значительное повышение давления расценивается как плохой прогностический признак. Сфигмограмма обычно особых изменений не представляет, если нет нарушений ритма. Флебограмма обычно не изменена, если нет застойных явлений, которые при остром миокардите во время инфекционного заболевания развиваются сравнительно редко. Более или менее выраженная сосудистая недостаточность при инфекции способствует уменьшению венозного притока к сердцу и падению минутного объема. Эти обстоятельства препятствуют перегрузке сердца.
ЭКГ при остром миокардите очень часто изменена, причем отклонения от нормы весьма разнообразны, изменчивы и, как правило, преходящи; исчезают они иногда только через несколько недель после выздоровления. Наиболее частым выражением миокардита является синусовая тахикардия, нередко и синусовая аритмия, которая иногда связана с синоаурикулярной блокадой. Редким, но опасным нарушением ритма при миокардите бывает синусовая брадикардия, свидетельствующая о понижении автоматической способности синусового узла. Экстрасистолия — одна из наиболее частых форм аритмии — встречается либо в виде отдельных экстрасистол (предсердных или желудочковых), либо в виде групповых. Редко наблюдается мерцательная аритмия, обычно пароксизмального характера и как редкое исключение стойкая. Нарушение проводимости наблюдается в виде неполной атриовентрикулярной блокады. В очень тяжелых случаях может наступить полная блокада и резкая брадикардия (около 30 сокращений в 1 мин.) или блокада ножек и разветвлений проводниковой системы. Необходимым условием обнаружения электрокардиографических признаков являются повторные исследования, так как эти изменения нередко скоропреходящи. Серийные записи ЭКГ при острых инфекционных болезнях очень часто обнаруживают изменения.
Недостаточность сердца застойного типа при остром миокардите встречается редко, за исключением острого ревматизма. Возможность развития сердечной недостаточности застойного типа значительно возрастает в случаях заболевания сердца (пороки, кардиосклероз, коронаросклероз), существовавших до возникновения инфекционной болезни.
Источник
Что может быть причиной ощущения тяжести в груди?

Многие годы пытаетесь вылечить ГИПЕРТОНИЮ?
Глава Института лечения: «Вы будете поражены, насколько просто можно вылечить гипертонию принимая каждый день…
Читать далее »
Здоровый человек не ощущает работу своего сердца, но если в левой части груди появляется дискомфорт, можно заподозрить у себя заболевание органа, отвечающего за перекачку крови в организме. Тяжесть в сердце может иметь разную интенсивность и продолжительность. Подобное состояние требует к себе внимания, так как оно может свидетельствовать о наличии сердечной патологии.
Причины
Дискомфорт в левой части груди может возникнуть по разным причинам:
- Стресс: при нем в организме человека повышается выработка адреналина. Этот гормон провоцирует спазмирование сосудов головного мозга и сердца, учащение пульса и повышение артериального давления. Это может вызывать тяжесть в сердце. Если человек продолжает испытывать стресс, интенсивность дискомфорта нарастает. Такое явление называется кардионеврозом.
- Гормональная перестройка: тонус сосудов меняется в ответ на изменения в организме, спровоцированные беременностью, климаксом или половым созреванием.
- Вегетососудистая дистония: дискомфорт в области сердца напоминает по клинике приступ стенокардии или наступление инфаркта.
- Нарушение биоритмов: при недостатке сна или смене часового пояса сердце может дать о себе знать болью и покалыванием в левой части груди.
- Курение: при попадании никотина в организм человека происходит спазм сосудов и учащение биения сердца, из-за чего возникают болезненные ощущения в области его расположения. Аналогичным эффектом обладает и алкоголь.
- Расслоение аневризмы аорты: боль может отдавать в левую лопатку, шею и челюсть. Длится она от нескольких секунд до нескольких суток. Кроме того, у человека наблюдается резкое падение артериального давления, синюшность кожи, потеря сознания, тошнота, слабость и головокружение.

Кардиогенные причины, а именно заболевания сердца, стоит рассмотреть подробнее. К ним относят:
- Миокардит, или воспалительное поражение миокарда: человек ощущает не только тяжесть в груди слева, но и неприятное покалывание. Усиление дискомфорта может наблюдаться в течение нескольких дней после интенсивных тренировок.
- Перикардит, или воспаление серозной оболочки: тянущая боль в области органа является ключевым признаком заболевания. Тяжесть в сердце становится причиной того, что человек начинает менять позу с целью уменьшения болевых ощущений. При перикардите может незначительно повышаться температура тела.
- Кардиомиопатия, или структурные (функциональные) изменения миокарда: на начальной стадии болезни дискомфорт в левой части груди возникает спонтанно, независимо от физических нагрузок. Такая боль не проходит и после приема нитроглицерина. Пациент отмечает у себя отечность конечностей и лица и усталость даже после незначительных нагрузок.
- Приобретенные пороки сердца: боль возникает на фоне нарушения метаболизма в миокарде, а также при аортальных пороках.
- Врожденные пороки сердца: сопровождаются не только болью в левой половине груди, но и синюшностью кожи, и учащением эпизодов инфекционных заболеваний легких.
- Пролапс митрального клапана: давящая боль в области сердца при этой патологии довольно длительная. Часто она не устраняется после приема нитроглицерина.
- Сердечная недостаточность: боль в груди сопровождается одышкой, стремительным увеличением массы тела, отечностью конечностей, влажным кашлем и нарушением сердечного ритма.
- Аритмия: тяжесть в зоне расположения сердца, а также неритмичное сердцебиение и одышка характерны для разного вида аритмий.
Часто тянущая и давящая сердечная боль может возникать при заболеваниях органов брюшной полости: язвенной болезни желудка, грыже пищевода, идиопатическом расширении пищевода. Такие неврологические недуги, как межреберная невралгия и остеохондроз, также могут вызывать болевые ощущения в сердце. При заболеваниях органов дыхания, например, при крупозной пневмонии, сдавливание в области сердца случается при кашле и глубоком вдохе.
Если человек часто страдает от тяжести в груди и при этом отмечает у себя такие симптомы, как одышка, слабость и отеки, он должен обратиться к врачу.
Диагностика
С жалобами на боли в сердце необходимо обратиться к кардиологу. Перечень диагностических процедур зависит от жалоб пациента. Чаще всего проводят:
- Электрокардиографию: обеспечивает регистрацию и анализ электрической активности миокарда.
- Рентгенографию грудной клетки: позволяет оценить размеры сердца.
- Нагрузочный тест: его суть заключается в исследовании сердечного ритма при физической нагрузке.
- Эхокардиографию: позволяет оценить морфологические изменения структур сердца и клапанного аппарата.
- Катетеризацию сердца: метод позволяет изучить состояние сосудов, снабжающих кровью орган.
- Магнитно-резонансную томографию сердца: позволяет оценить анатомию и функционирование всех структур сердца и клапанов.
- Пункцию перикарда: позволяет взять образец жидкости, накопившейся в перикарде, и оценить ее свойства.
- Биопсию миокарда: проводят на правом желудочке. Используется в качестве информативного метода диагностики миокардита.
Если частые боли в груди имеют некардиологические причины, пациент должен пройти обследование у других врачей: невропатолога, пульмонолога и т. д.
Лечение
Терапия при тяжести в левой части груди полностью зависит от специфики заболевания, которым спровоцированы болевые ощущения. К примеру, при миокардите человеку показан прием препаратов, нейтрализующих воспалительный процесс (антибиотиков), а также иммуносупрессоров (Преднизолона). Для лечения кардиомиопатии используются диуретики, например, Фуросемид, ингибиторы АПФ (Диропресс), и бета-адреноблокаторы (Атенолол, Бипрол). Для лечения аритмий применяются противоаритмические препараты. При заболеваниях сердца также назначаются витаминно-минеральные комплексы и антиоксиданты.
Если патология сердца грозит человеку тяжелыми осложнениями или летальным исходом, врач может принять решение в пользу хирургического лечения. К наиболее эффективным кардиохирургическим операциям относят:
- имплантацию электрокардиостимулятора;
- имплантацию клапана;
- шунтирование коронарных артерий;
- вживление искусственной желудочковой системы;
- трансплантацию.
Люди, испытывающие частые боли в сердце, должны регулярно наблюдаться у кардиолога и следовать всем его рекомендациям. Коррекция образа жизни будет препятствовать прогрессированию сердечных недугов и обеспечивать профилактику серьезных осложнений. Если есть кардиологические проблемы, нужно отказаться от вредных привычек, правильно питаться и не допускать переутомлений и стрессов. При сердечных недугах нельзя заниматься самолечением. Также необходимо с осторожностью подходить к приему гормональных препаратов и антидепрессантов, так как эти медикаменты могут негативно влиять на здоровье сердечно-сосудистой системы.
Источник


