Артериальное давление и цвд
Текущая версия страницы пока не проверялась опытными участниками и может значительно отличаться от версии, проверенной 14 марта 2013;
проверки требуют 8 правок.
Центральное венозное давление (central venous pressure) — давление крови в правом предсердии. Измеряется при помощи вводимого катетера, в котором имеется передатчик. Является важной диагностической информацией при различных серьёзных заболеваниях сердца и легких.
Уровень центрального венозного давления (ЦВД), то есть давления в правом предсердии, оказывает существенное влияние на величину венозного возврата крови к сердцу. При понижении давления в правом предсердии от 0 до −4 мм рт.ст. приток венозной крови возрастает на 20-30 %, но когда давление в нём становится ниже −4 мм рт.ст., дальнейшее снижение давления не вызывает уже увеличения притока венозной крови. Это отсутствие влияния сильного отрицательного давления в правом предсердии на величину притока венозной крови объясняется тем, что в случае, когда давление крови в венах становится резко отрицательным, возникает спадение вен, впадающих в грудную клетку. Если снижение ЦВД увеличивает приток венозной крови к сердцу по полым венам, то его повышение на 1 мм рт.ст. снижает венозный возврат на 14 %. Следовательно, повышение давления в правом предсердии до 7 мм рт.ст. должно снизить приток венозной крови к сердцу до нуля, что привело бы к катастрофическим нарушениям гемодинамики.
Однако в исследованиях, в которых сердечно-сосудистые рефлексы функционировали, а давление в правом предсердии повышалось медленно, приток венозной крови к сердцу продолжался и при повышении давления в правом предсердии до 12- 14 мм рт.ст.
На основании зависимости величин минутного объёма сердца и развиваемой им полезной мощности от давления в правом предсердии, обусловленного изменением венозного притока, сделан вывод о существовании минимального и максимального пределов изменений ЦВД, ограничивающих область устойчивой работы сердца.
Минимальное допустимое среднее давление в правом предсердии составляет 5-10, а
Максимальное — 100—120 мм вод.ст.,
При выходе за эти пределы ЦВД зависимость энергии сокращения сердца от величины притока крови не наблюдается из- за необратимого ухудшения функционального состояния миокарда.
Средняя величина ЦВД у здоровых людей составляет в условиях мышечного покоя от 40 до 120 мм вод.ст. и в течение дня меняется, нарастая днём и особенно к вечеру на 10-30 мм вод.ст., что связано с ходьбой и мышечными движениями. В условиях постельного режима суточные изменения ЦВД отмечаются редко. Увеличение внутриплеврального давления, сопровождаемое сокращением мышц брюшной полости (кашель, натуживание), приводит к кратковременному резкому возрастанию ЦВД до величин, превосходящих значение 100 мм рт.ст., а задержка дыхания на вдохе — к его временному падению до отрицательных величин.
При вдохе ЦВД уменьшается за счёт падения плеврального давления, что вызывает дополнительное растяжение правого предсердия и более полное заполнение его кровью. При этом возрастает скорость венозного кровотока и увеличивается градиент давления в венах, что приводит к дополнительному падению ЦВД. Так как давление в венах, лежащих вблизи грудной полости (например, в яремных венах) в момент вдоха является отрицательным, их ранение опасно для жизни, поскольку при вдохе в этом случае возможно проникновение воздуха в вены, пузырьки которого, разносясь с кровью, могут закупорить кровеносное русло (развитие воздушной эмболии).
При выдохе ЦВД растёт, а венозный возврат крови к сердцу уменьшается. Это является результатом повышения плеврального давления, увеличивающего венозное сопротивление вследствие спадения грудных вен и сдавливающего правое предсердие, что затрудняет его кровенаполнение.
Оценка состояния венозного возврата по величине ЦВД имеет также значение при клиническом использовании искусственного кровообращения. Роль этого показателя в ходе перфузии сердца велика, так как ЦВД тонко реагирует на различные нарушения оттока крови, являясь, таким образом, одним из критериев контроля адекватности перфузии.
Для увеличения производительности сердца используют искусственное повышение венозного возврата за счёт увеличения объёма циркулирующей крови, которая достигается путём внутривенных вливаний кровозаменителей. Однако, вызываемое этим повышение давления в правом предсердии эффективно только в пределах соответствующих величин средних давлений, приведённых выше. Чрезмерное повышение венозного притока и, следовательно, ЦВД не только не способствует улучшению деятельности сердца, но может принести и вред, создавая перегрузки в системе и приводя в конечном итоге к чрезмерному расширению правой половины сердца.
ЦВД измеряют с помощью флеботонометра Вальдмана, соединённого с системой для переливания крови или кровезаменителей посредством стеклянного тройника. Флеботонометр состоит из стеклянной трубки небольшого диаметра и специального штатива со шкалой.
Стеклянную трубку аппарата заполняют изотоническим раствором хлорида натрия и накладывают зажим на резиновое соединение, идущее от флеботонометра к тройнику. Нулевое деление шкалы флеботонометра устанавливают на уровне правого предсердия, что соответствует заднему краю большой грудной мышцы (в точке пересечения третьего межреберья или IV ребра со среднеподмышечной линией).
В условиях оказания скорой помощи шкалу флеботонометра целесообразно прикрепить к стойке для переливания крови или кровезаменителей; нулевое деление аппарата фиксируют путём перемещения по вертикали верхней части стойки. Канюлю системы присоединяют к катетеру, введённому в подключичную вену, и начинают трансфузию крови или кровезаменителя. Для измерения ЦВД накладывают зажим ниже капельницы и снимают зажим с резиновой трубки, идущей к флеботонометру. Показания аппарата регистрируют после стабилизации уровня жидкости в стеклянной трубке (в среднем через 1—2 мин).
Ссылки[править | править код]
- © Медицинский энциклопедический словарь (Collins). (Янгсон Р. М., 2005)
Источник
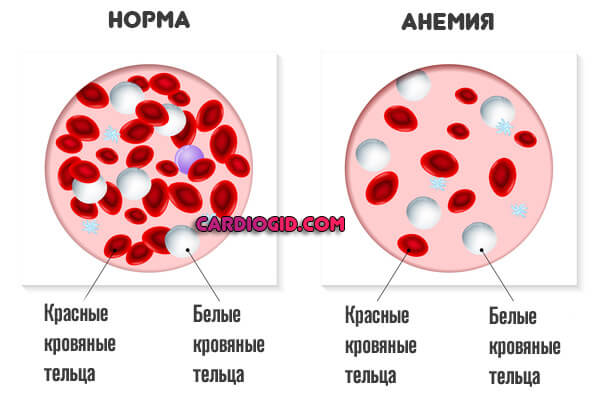
Центральное венозное давление (сокращенно ЦВД) — это интегральный уровень, характеризующий показатели в правом предсердии и, частично, малом круге кровообращения в момент наибольшего расслабления мышечного органа. То есть диастолы. Измеряется он в мм, но не ртутного, а водяного столба.
Оценка этого уровня необходима далеко не всегда. Показаний несколько. Все они, так или иначе, относятся к неотложным, критическим состояниям. Например, острая сердечная недостаточность, кардиогенный шок и прочие подобные.
При этом задача диагностики не только определить тяжесть расстройства, но и оценить эффективность проводимого вливания препаратов (инфузионной терапии).
ЦВД — это своего рода маркер, индикатор сократительной способности миокарда, насосной функции, качества гемодинамики. Любые отклонения говорят об опасных нарушениях. В такой ситуации проводится коррекция состояния, вызывавшего скачки цифр.
Нормы у взрослых пациентов
Что касается адекватных показателей, они варьируются в широких пределах. Согласно исследованиям, норма ЦВД у взрослых — от 30 до 90-100 мм водного столба.
Изменения величины в ту или иную сторону говорят о критических расстройствах в работе сердечнососудистой системы.
Измерения проводятся инвазивными методами, путем катетеризации крупных вен, потому без достаточных оснований к диагностике не прибегают.
Исследование имеет неоспоримые преимущества: четкость показателя, контроль динамических изменений в режиме реального времени, возможность оценки качества проводимого лечения. Но требуется высокая квалификация персонала.
От чего зависит ЦВД
Центральное венозное давление обуславливается несколькими факторами:
- Объем крови, которая циркулирует в организме в данный момент. При недостатке жидкой соединительной ткани, после, например, травмы, открытого повреждения, возникает резкое падение уровня, что говорит о снижении качества работы сердца. Состояние может закончиться гибелью больного, если не провести переливание.
Даже после этого уровень ЦВД поднимается и стабилизируется постепенно, не скачками.
При увеличении объема циркулирующей крови, на фоне выраженных отеков, давление, соответственно, растет, что тоже не сулит больному ничего хорошего.
Такие процессы наблюдаются и у здорового человека, но в силу способности тела к саморегуляции, никто этого не замечает.
- Интенсивность сердечных сокращений. Если систола полноценная, насосная функция в норме, жидкой соединительной ткани перекачивается достаточно, показатели центрального венозного давления находятся в адекватных пределах.
У больных в критическом состоянии постоянное измерение уровня ЦВД позволяет заметить начало падения сократительной способности миокарда. То есть усугубление сердечной недостаточности.
Прочие методики не дают такого точного результата в режиме реального времени.
- Центральное венозное давление зависит от дыхания, однако показатели в такой ситуации варьируются в нормальных пределах. Речь не о статичном числе, а о диапазоне, который принят в медицинской практике.
Некоторые заболевания легких, особенно, сопровождающиеся дыхательной недостаточностью, сопровождаются скачкообразными изменениями ЦВД, в том числе и вне критических состояния.
К таковым относят, например. ХОБЛ, бронхиальную астму, эмфизему, бронхоэктатическую болезнь и прочие. Влияние патологий дыхательной системы на результаты измерений нужно учитывать.
- Возможны ситуативные кратковременные изменения при применении мочегонных. Особенно петлевых или осмотических диуретиках, расширяющих сосуды медикаментов.
Также имеют место физиологические изменения уровня ЦВД. В утреннее время цифры минимальны, близятся к нижней границе адекватного показателя, к вечеру они гораздо выше.
Причина в мышечных движениях, напряжении (например, натуживании при кашле, физической нагрузке).
У лежачих больных перемены не так заметны, но они также есть, потому как тонус сосудов, давление в правом предсердии по естественным причинам отклоняются.
Показания для мониторинга
Оснований для проведения измерений центрального венозного давления не так много. Всегда это угрожающие жизни состояния. Среди таковых.
- Формирование острой сердечной недостаточности. Без адекватной терапии отклонение почти в 95% случаев заканчивается смертью больного в перспективе считанных часов или дней. Ответ на проводимую терапию нужен немедленно, высокую скорость получения данных как раз и обеспечивает контроль ЦВД. Здесь же частично затрагивается и другое показание к оценке уровня.
- Исследование безопасности и эффективности внутривенного введения препаратов при сердечной недостаточности. Дисфункция кардиальных структур требует осторожного вливания фармацевтических средств, потому как происходит изменение гемодинамики, объема жидкости. Не известно, как мышечный орган среагирует даже на столь незначительное вмешательство. При выраженной недостаточности показано измерение ЦВД в рамках проводимой терапии и выявления ее безопасности и результативности.
- Оценка состояния сердечнососудистой системы, насосной способности миокарда после проводимых оперативных вмешательств. Требуется не всегда, обычно при склонности к кардиальной дисфункции, уже выставленном диагнозе сердечной недостаточности или же после оперативного лечения сосудов, структур брюшной полости. Задача не допустить коллапса и гибели больного от спонтанных изменений.
- Массивная кровопотеря. В такой ситуации даже само переливание несет колоссальную опасность. Резкие скачки центрального венозного давления могут привести к обратному эффекту: падению сократительной способности миокарда, критической сердечной недостаточности или даже остановке работы органа (асистолия). Контроль давления используется в качестве способа мониторинга.
- Тампонада перикарда или подозрение на это состояние. Суть в скоплении жидкости или крови в специальной оболочке, заключающей в себя само сердце. Если давление в этой сумке превысит показатели в кардиальных структурах, разовьется остановка и гибель больного. Не допустить такого исхода позволяет тщательный контроль.
- Наконец, имеет смысл проводить измерения в острую фазу заражения крови, сепсиса. Во избежание развития шокового состояния или своевременного распознавания такового.
Исходя из объективных данных, специалисты корректируют терапию, объемы инфузии.
Алгоритм измерения венозного давления
Исследование проводится инвазивным методом.
Перечень действий такой:
- Врач совершает пункцию (прокол) яремной или верхней полой вены с помощью специального катетера с трубкой, ведущего к системе. Это флеботонометр или так называемый аппарат Вальдмана. Устройство сравнительно старое, механическое, но обладающее большой точностью при грамотной установке, соблюдении всех технологических особенностей диагностики.
- Катетер проводят к правому предсердию и фиксируют в таком состоянии. Любые движения исключаются во избежание опасных последствий.
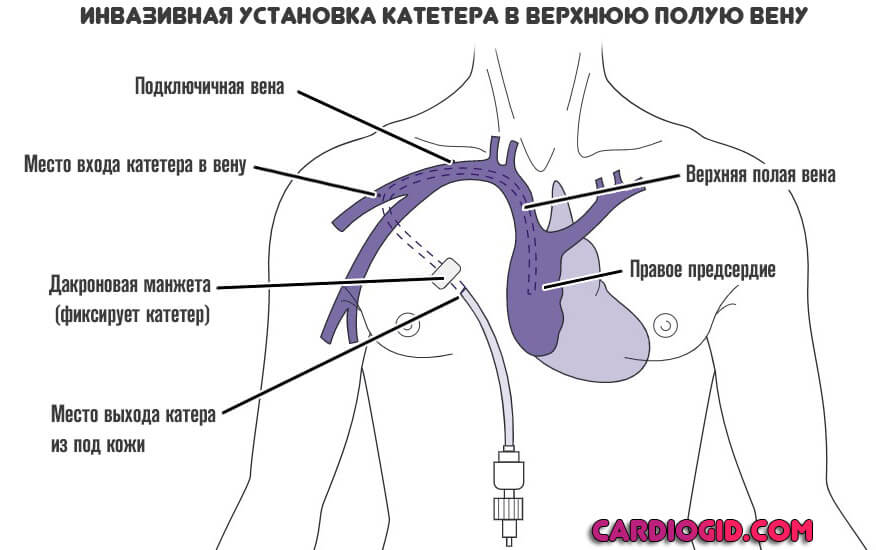
- К аппарату подключается система для введения растворов, инфузионной терапии (капельница). Затем начинают вливания физиологического раствора, для заполнения шкалы. Сам флеботонометр располагают так, чтобы нулевая линия, начало точки отсчета находилось на уровне предсердия пациента. Это исключит ложные показатели, погрешности.
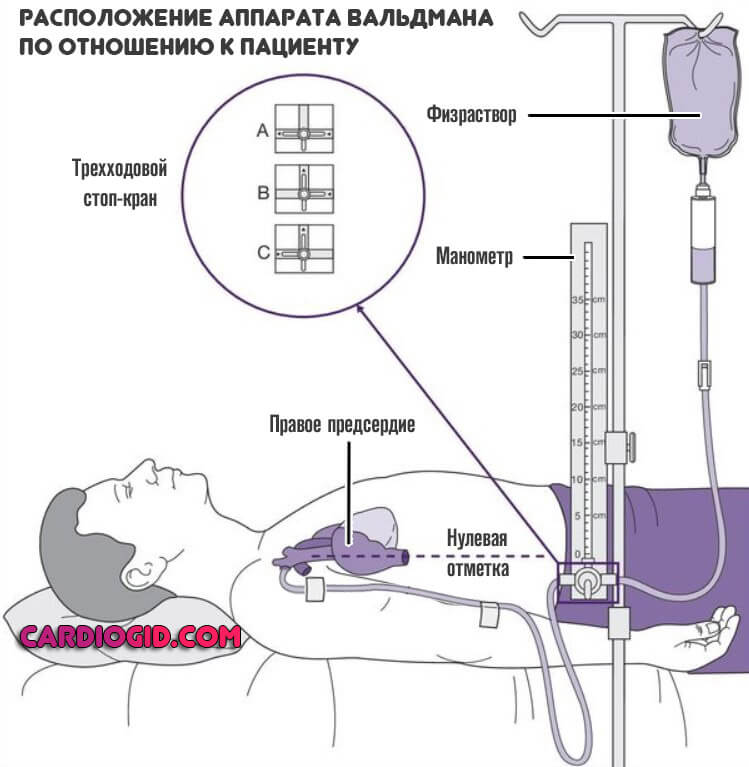
- После заполнения шкалы флботонометра физраствором — можно отсоединить трубку, ведущую к системе инфузионной терапии. Спустя несколько минут аппарат начинает показывать результаты измерений.
Несмотря на то, что техника измерения старая, он все еще широко применяется в медицинской практике. На смену механическому флеботонометру приходят электронные аналоги.
Они способны строить графики, выводить наглядные показатели на экран. Кроме того, не требуют такой квалификации от персонала и проще в установке.
В остальном, алгоритм измерения ЦВД прежний: введение катетера, его фиксация, проверка техники выполнения процедуры, получение и обработка результатов.
Причины повышения показателя
Среди возможных факторов, провоцирующих рост центрального венозного давления:
- Инфаркт. Острое нарушение питания сердечной мышцы, миокарда. Сопровождается критическим повышением не только ЦВД, но и артериального давления, общей дисфункцией кардиальных структур. Контроль показателя нужен не всегда, целесообразность определяет врач, исходя из текущего состояния пациента.

- Кардиогенный шок. Неотложное, критическое расстройство. Летальность даже на фоне терапии составляет более 90%. Что типично для патологии, она крайне требовательна к качеству проводимого лечения и профессионализму докторов, малейшие ошибки стоят пациенту жизни. Измерение центрального венозного давления при кардиогенном шоке показано всегда.
- Перикардит. Скопление жидкости (гидроперикард) или крови (гемоперикард) в специальной оболочке, сумке, заключающей сердце. Развивается в результате перенесенных травм, медицинских диагностических или лечебных вмешательств. Возможно и спонтанное формирование.
В любом случае, контроль давления в правом предсердии и малом круге кровообращения — это жизненно важная мера.
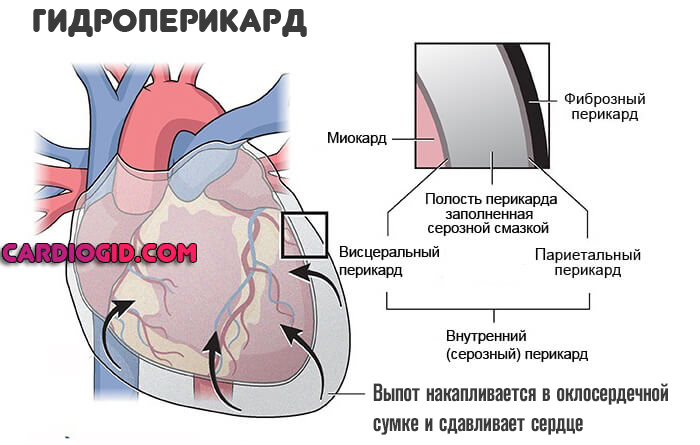
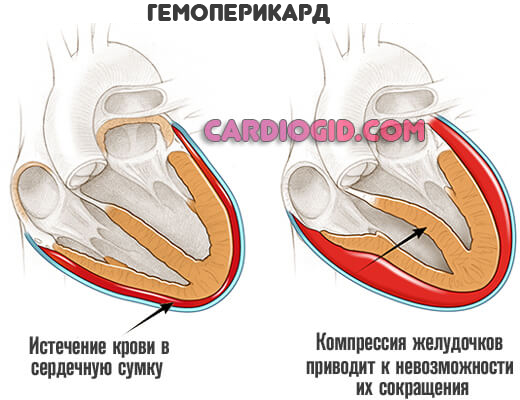
- Травмы кардиальных структур. Любые, особенно, сопровождающиеся нарушением анатомической целостности тех или иных тканей.
- Острая сердечная недостаточность. Для этого заболевания патогномонично (типично) опасное резкое падение сократительной способности миокарда, и насосной функции мышечного органа.
Как итог, формируется недостаточная трофика всех систем и тканей. Питания мало, как и кислорода, начинаются ишемические процессы, в том числе и в самом сердце, которое получает полезные вещества вместе с кровью по коронарным артериям.
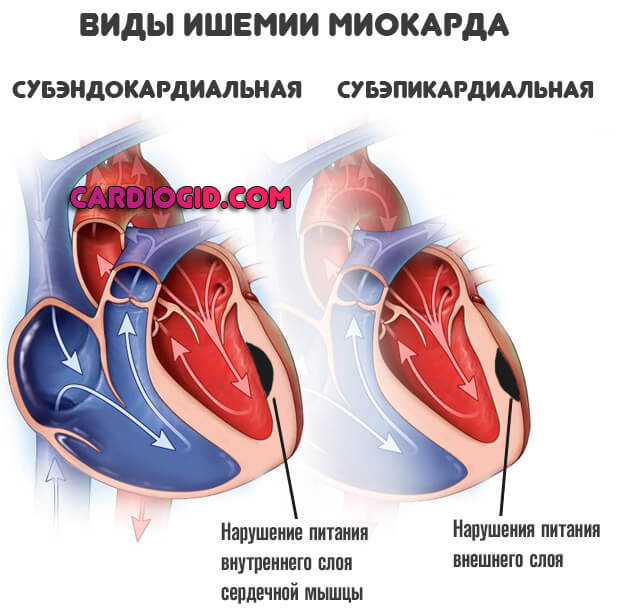
Венозный показатель увеличивается в результате рефлекторной реакции, которую скорректировать организм не в силах.
Контроль центрального давления также требуется при декомпенсации хронической сердечной недостаточности, когда болезнь актуализируется и переходит в острую фазу.
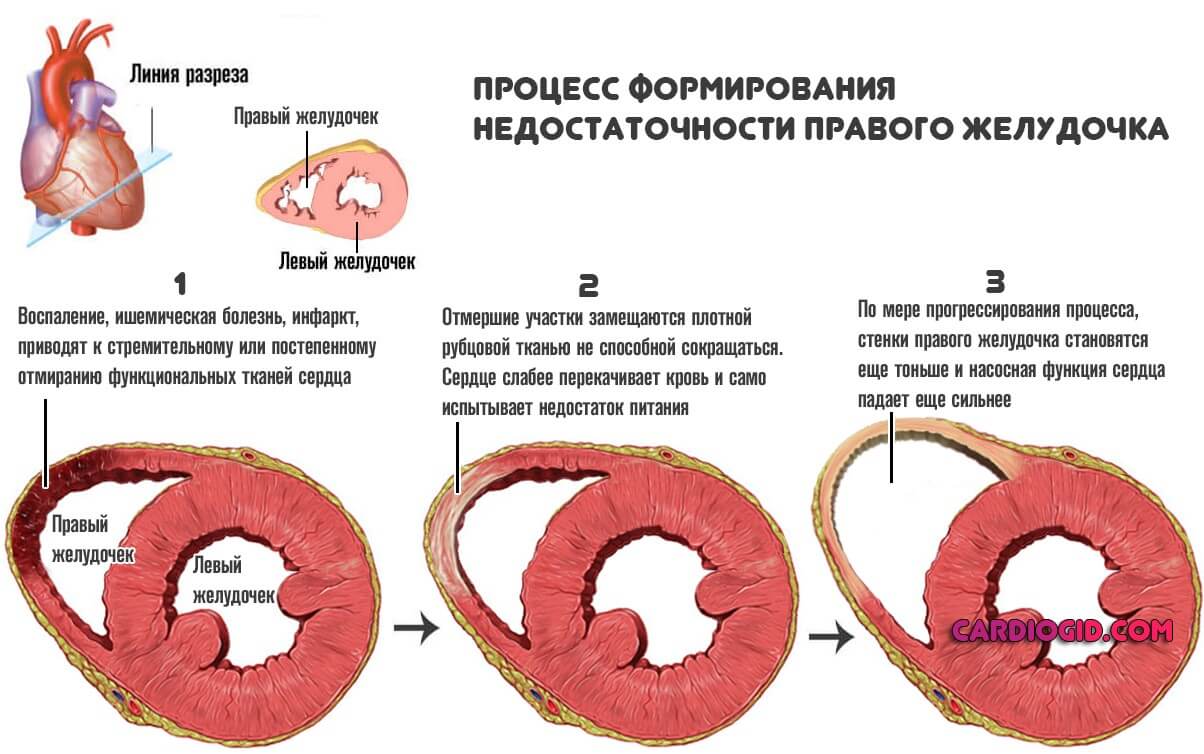
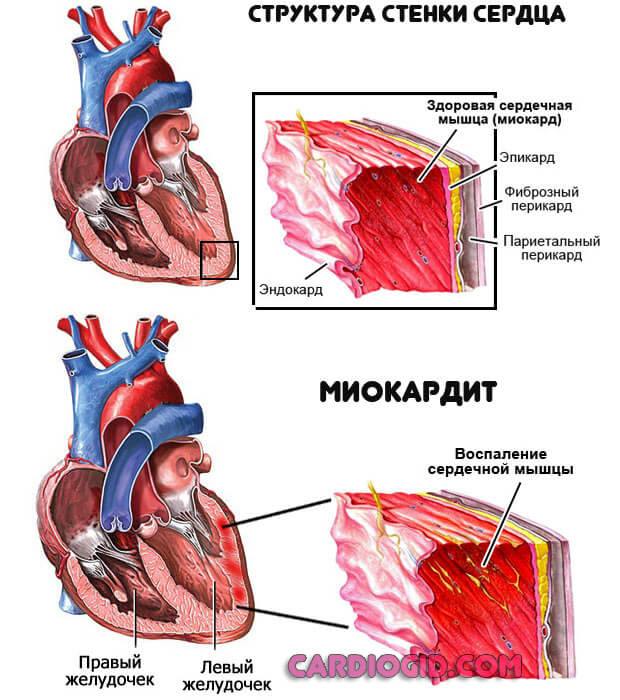
- Воспалительные поражения сердца. В частности миокардит. Обычно он имеет инфекционное происхождение. Возможен аутоиммунный вариант, организм атакует клетки мышечного слоя сердца сам, в результате ошибочной реакции, сбоя.
Состояние нестабильно, непредсказуемо реагирует на введение препаратов внутривенно, потому необходим постоянный контроль объективных показателей ЦВД.
Это ключевые причины. Однако перечень неполный, есть и другие факторы изменений венозного давления. Например, выраженная аритмия с нестабильностью частоты сокращений, травмы головного мозга, влияющие на регулирование работы кардиальных структур.
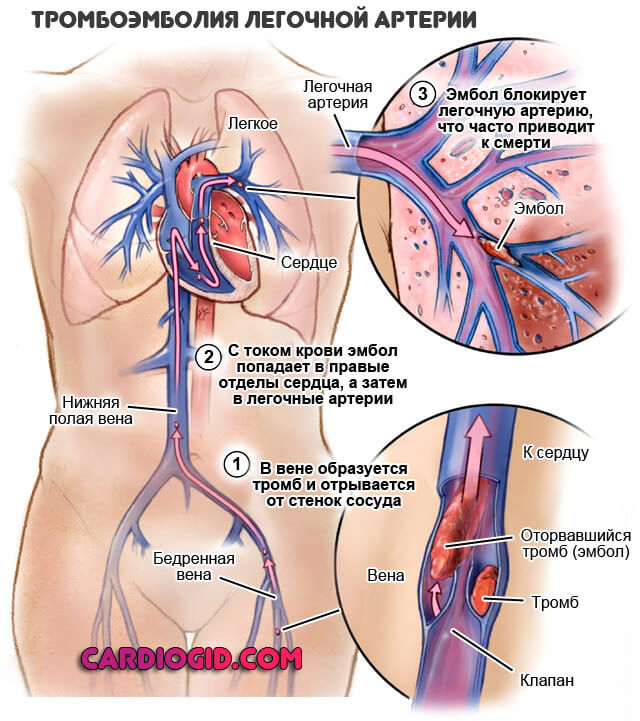
Возможна провокация расстройства после развития тромбоэмболии легочной артерии, пневмоторакса, травм органов дыхательной системы. Речь идет о превышении уровня, то есть от 90-100 мм водн. столба и более.
Все что в этом диапазоне — норма, динамические изменения в течение дня обязательно случаются. Они не относятся к проявлениям патологии.
Это нужно учитывать при постоянном измерении, в том числе у лежачих больных.
Причины понижения ЦВД
Виновников падения центрального венозного давления не меньше, но они относятся к специфическим состояниям.
Среди возможных:
- Кардиогенный шок. Как ни странно, это изменение может провоцировать как повышение, так и понижение уровней ЦВД. Потому как и сам процесс нестабилен, встречаются резкие скачки. Это крайне опасно.
- Обезвоживание. Тяжелое. При восстановлении объема циркулирующей в организме жидкости можно добиться полного излечения. Но нужен контроль ЦВД, чтобы не допустить острой сердечной недостаточности или вовремя купировать ее, в начальный период.
- Центральное венозное давление падает при прочих формах шока: травматическом, анафилактическом. Однако это следствие. При коррекции первичной причины удается стабилизировать уровни, привести организм в норму. Целесообразность установки катетера и измерения ЦВД в таких ситуациях спорная, решается на усмотрение специалистов.
- Возможны проблемы в работе сердца на фоне тромбоэмболии легочной артерии, острой дыхательной недостаточности. Однако это скорее исключения из правил. Подобные патологические процессы в основном сопровождаются скачками ЦВД при параллельном снижении сократительной способности миокарда.
Визуальная оценка пациента
Обнаружить рост венозного давления с точностью удается только по результатам измерения. Для этого нужен аппарат, флеботонометр.
Однако заподозрить изменения можно посредством простого наблюдения, оценки некоторых визуальных факторов и пальпации сосудов.
Для роста уровня ЦВД характерны такие моменты:
- Набухание вен на шее. В состоянии покоя они выглядят крупными, хорошо заметны, пальпируются без проблем. При этом отсутствует какая-либо реакция на перемены положения тела, причина в застое крови, нарушении оттока.
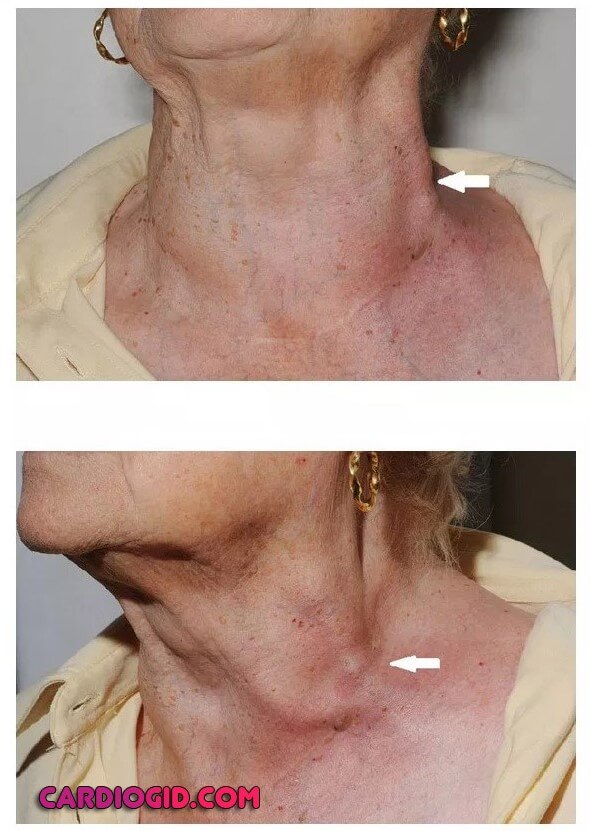
- При проведении специальной пробы с надавливанием на правое подреберье, усиливается пульсация, признаки набухания становятся более заметными.
Это недостаточно информативные методики, но для примерной оценки они подходят хорошо.
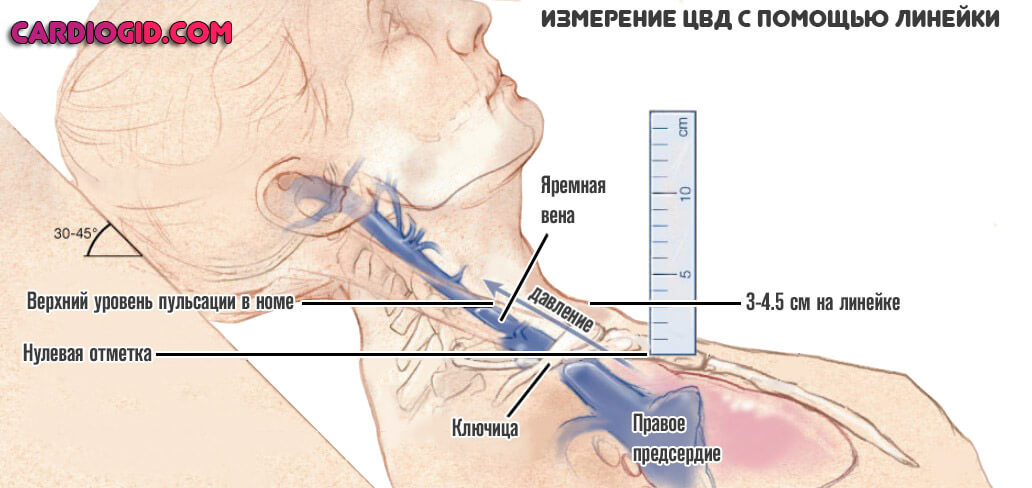
Снижение центрального венозного давления выявляется несколько сложнее, с помощью линейки.
Пациента кладут на кушетку с приподнятой головой и туловищем. Примерно 45 градусов, чтобы тело находилось выше ног. Пульсация яремных вен (на шее) должна быть видна на уровне 3.5-4.5 см выше ключицы. Ее отсутствие говорит о низком показателе.
Что касается диагностики основной патологии, она проводится в срочном порядке или же начинается уже после коррекции заболевания, частичной стабилизации состояния.
Перечень мероприятий зависит от конкретного расстройства. Как минимум, это ЭКГ, измерение артериального давления, ЭХО-КГ, по потребности коронография, МРТ, дуплексное сканирование и пр.
Методы лечения
Терапия зависит от конкретного состояния. Так, на фоне падения объема циркулирующей жидкости или соединительной ткани проводят внутривенные введения растворов, при необходимости назначают переливание крови.
Кардиогенный шок, сердечная недостаточность корректируются симптоматически. Затем проводится коррекция расстройства (уже после выведения пациента из неотложного состояния).
Тампонада перикарда требует пункции, дренирования полости, откачивания жидкости, экссудата или крови.
Важно на протяжении всего первичного лечения контролировать уровни ЦВД, при необходимости сокращая или увеличивая дозу препарата.
Прогноз
Перспективы опять же зависят от первичного заболевания и качества проводимой терапии.
- Кардиогенный шок летален в большинстве случаев, сердечная недостаточность заканчивается гибелью почти в 45-60% ситуаций.
- Миокардит, скопление жидкости дает летальность около 25-30%. То же касается и инфаркта.
Цифры очень приблизительные. Конкретные прогнозы зависят от ситуации.
ЦВД в медицине используется для оценки работы сердца в неотложных состояниях, динамики расстройства, исследования качества проводимой терапии.
Необходим ли контроль показателя — определяет врач на основании подробностей клинического случая.
Источник