Артериальная гипертония в рф
Артериальная гипертензия — одно из самых распространённых заболеваний сердечно-сосудистой системы. Установлено, что артериальной гипертонией страдают 20–30 % взрослого населения. С возрастом распространённость болезни увеличивается и достигает 50–65 % у лиц старше 65 лет.
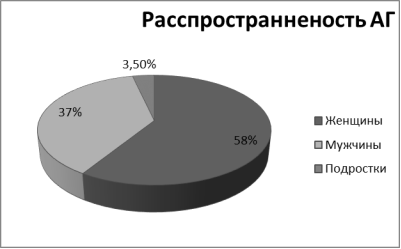
Артериальная гипертензия является одним из наиболее распространённых хронических неспецифических заболеваний человека, на долю которых в целом приходится по данным ВОЗ 30 % всех смертельных исходов. Доступные статистические данные по России указывают на то, что у нас гипертонией страдают не менее 40 % населения 58 % женщин и 37 % мужчин болеют артериальной гипертензией, лечится только 48 % женщин и 21 % мужчин, но целевого значения артериальное давление достигает лишь у 17,5 % женщин и 5,7 % мужчин. Причем, гипертония встречается сейчас даже у детей. 3,5 % нынешних детей и подростков в России имеют гипертонию.
Таким образом, в настоящее время распространённость артериальной гипертензии носит эпидемический характер, и проблему АГ можно расценивать как масштабную неинфекционную пандемию. Необходимость борьбы с АГ обусловлено тем, что она является одной из ведущих причин инвалидизации и смертности. Длительная повышение артериального давления приводит к поражению органов-мишеней и развитию сердечно-сосудистых осложнений (сердечная недостаточность, инфаркт миокарда, мозгового инсульта и почечной недостаточности).
Таким образом, главным показателем эффективности терапии артериальной гипертензии является достижение и поддержание контроля над заболеванием (достижение целевого уровня артериального давления). Высокая распространённость и социально-экономическое влияние артериальной гипертензии на жизнь общества и каждого пациента обуславливают необходимость предупреждения и своевременного выявления факторов риска, адекватность проводимой терапии, профилактики осложнений.
Цель: Эпидемиология артериальной гипертензии. Влияние факторов риска на течение АГ, в частности физической нагрузки.
Актуальность: несмотря на значительные успехи в изучении этиопатогенеза артериальной гипертензии (АГ), эта проблема все еще остается одной из самых актуальных в современной медицине, одной из наиболее значимых социальных проблем. Последнее обстоятельство связано как с широким распространением этого заболевания, так и с тем, что повышенное давление способствует развитию важнейших сердечно — сосудистых катастроф, приводящих к высокой смертности в России (инфаркт миокарда и мозговой инсульт). В структуре заболеваемости АГ увеличился удельный вес лиц молодого возраста. Большая распространенность АГ и тяжелые осложнения, к которым она приводит, требуют дальнейшей разработки методов раннего выявления и профилактики этого заболевания.
Что же такое артериальная гипертензия?
Артериальная гипертензия— стойкое повышение артериального давления от 140/90 мм рт. ст. и выше. Эссенциальная гипертензия (гипертоническая болезнь) составляет 90–95 % случаев гипертонии. В остальных случаях диагностируют вторичные, симптоматические артериальные гипертензии: почечные (нефрогенные) — 3–4 %, эндокринные — 0,1–0,3 %, гемодинамические, неврологические, стрессовые, обусловленные приёмом некоторых веществ (ятрогенные) и АГ беременных, при которых повышение давления крови является одним из симптомов основного заболевания.
Таблица 1
Современная градация показателей АД по данным Всемирной организации здравоохранения (ВОЗ), рекомендациям Минздрава РФ
Категория АД | Верхнее или систолическое давление (мм рт. ст.) | Нижнее или диастолическое давление (мм рт. ст.) |
Гипотония (пониженное АД) | менее 100 | менее 60 |
Оптимальное АД | 100 –119 | 60–79 |
Нормальное АД | 120–129 | 80–84 |
Высокое нормальное АД | 130–139 | 85–89 |
Умеренная гипертония | 140–159 | 90–99 |
Гипертония средней тяжести | 160–179 | 100–109 |
Тяжелая гипертония | более 180 | более 110 |
Частота выявления повышенного АД значительно увеличивается с возрастом. По данным крупномасштабных обследований, проведённых в последние годы, частота АГ у лиц в возрасте 50−59 лет встречалась в 44 % случаев, в возрасте 60−69 лет — в 54 %, а у лиц старше 70 лет — в 65 % случаев. Все это делает проблему АГ чрезвычайно актуальной.
Причины развития
Существует ряд предрасполагающих факторов:
‒ наследственность; наследуемые полигенные факторы, обуславливающие высокую активность прессорных механизмов длительного действия и/или снижение активности депрессорных механизмов
‒ возраст (у мужчин старше 45 лет, у женщин — старше 65 лет);
‒ гиподинамия;
‒ ожирение — повышает риск возникновения АГ в 5–6 раз, в связи с возникновением метаболического синдрома. Излишний вес также способствует возникновению атеросклероза, что приводит к сужению сосудов и повышению АД;
‒ повышенное потребление хлорида натрия (поваренной соли) больше 6 г в сутки способствует повышению АД. Натрий повышает осмотическое давление, из-за чего повышается объем циркулирующей крови и сердечный выброс;
‒ недостаточное употребление калия;
‒ чрезмерное употребление спиртных напитков нарушает центральную регуляцию артериального давления;
‒ никотин способствует повреждению эндотелия сосудов и активации местных сосудосуживающих факторов.
‒ внешние факторы:
- климат;
- неправильное питание, особенно избыточное потребление поваренной соли
- плохая потребляемая вода;
- вредные условия труда;
- микроклимат жилого помещения;
- неправильный отдых;
- звуковые и электромагнитные поля, излучения;
- дефицит витаминов, эссенциальных биоэлементов;
- взаимоотношения с людьми.
В настоящее время учёные, начиная с Г. Ф. Ланга в России и позднее знаменитого физиолога Г.Селье в Канаде, установили, что важным компонентом патогенетических механизмов, приводящих к развитию гипертонии и влияющих на прогноз, являются условия труда, быта, социальные факторы и психоэмоциональный стресс. Важную роль играет длительная психическая травматизация.
Клиника артериальной гипертензии
Жалобы при подъеме артериального давления: головные боли в затылочной, височных областях давящего или пульсирующего характера, тяжесть в голове, головокружение, плохой сон, неустойчивость настроения, снижение умственной работоспособности, шум в голове и ушах. Мелькание мушек или звездочек перед глазами, появление сеточки или пелены, двоение, расплывчатость контуров и очертаний предметов, снижение зрения. Сердцебиение, перебои в работе сердца, неприятные ощущения в области сердца, переходящие в ноющие или сжимающие боли, одышка, общая слабость, снижение физической работоспособности, появление отеков (при длительном течении заболевания).
Осмотр выявляет бледность кожных покровов, иногда покраснение лица, в более позднем периоде болезни акроцианоз, пастозность или отечность ног (стоп, затем голеней), вынужденное положение ортопноэ.
Диагностика артериальной гипертензии
Основным методом диагностики артериальной гипертензии является измерение артериального давления по методу Н. С. Короткова. В соответствии с полученными цифрами артериального давления определяется степень артериальной гипертензии. Измерение артериального давления осуществляется при помощи тонометра. Они бывают механическими и электронными. Электронные варианты удобны и просты в применении, к тому же подсчитывают пульс.
Суточный монитор АД
При суточном мониторе АД измеряется автоматически через определенные промежутки времени чаще всего — с интервалами 15 мин. в дневные часы и 30 мин. — в ночные. Суточный монитор АД предоставляет важную информацию о состоянии механизмов сердечно-сосудистой регуляции, в частности позволяет выявить суточную вариабельность АД, ночные гипотензию или гипертензию, равномерность антигипертензивного эффекта препаратов.
Электрокардиограмма (ЭКГ) — это незаменимый метод диагностики, прежде всего, различных нарушений ритма сердца. Кроме того, ЭКГ позволяет определить т. н. гипертрофию стенки левого желудочка, что характерно для артериальной гипертензии.
Кроме указанных методов диагностики, также применяются и другие методы, например, эхокардиография (ультразвуковое исследование сердца), которое позволяет определить наличие дефектов в строении сердца, изменения толщины его стенок и состояние клапанов.
Безусловно, нельзя обойтись без биохимического анализа крови. Он необходим для уточнения уровня холестерина и липопротеинов. Ведь именно эти вещества являются основой атеросклероза, который в свою очередь служит благодатной почвой для развития артериальной гипертензии.
Статистика
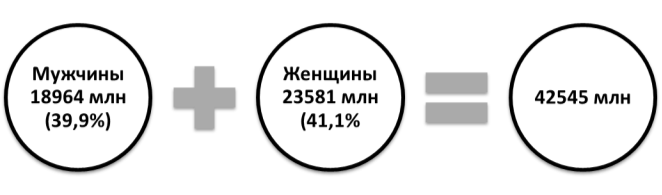
Рис. 1. Распространенность артериальной гипертензии в РФ
Из данных слайда видно в России АГ страдает 42,545 млн. человек, что составляет около 40 % всего взрослого населения.
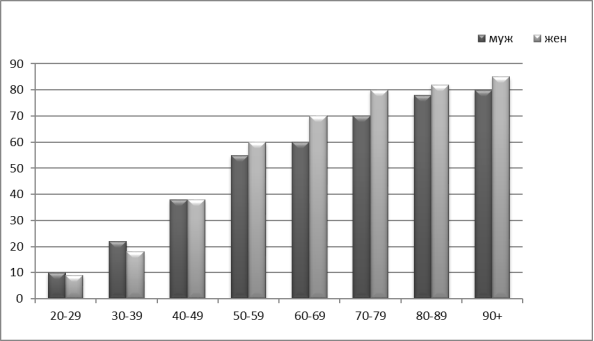
Рис. 2 Распространенность АГ по половозрастной структуре
Заболеваемость артериальной гипертензией растет по мере увеличения возраста пациентов. В России примерно у 80 % людей в возрасте старше 65 лет диагностируются повышенные уровни АД. В мире этот показатель достигает 60 %.
Как и любая другая патология, гипертоническая болезнь вызывает осложнения, и в первую очередь, она снижает качество жизни.
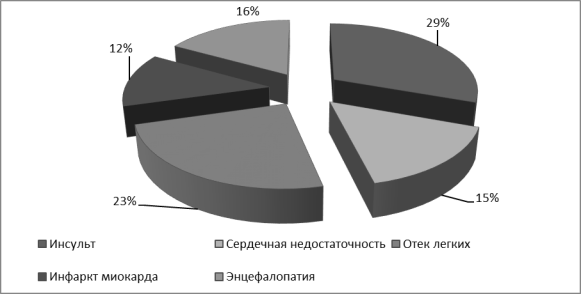
Рис. 3 Наиболее частые осложнения артериальной гипертензии
Литература:
- Здравоохранение в России. Статистический сборник. — М.: Росстат, 2011. — 355 с.
- Манвелов Л., Кадыков А., Шведков В. Сосудистые заболевания головного мозга: профилактика и лечение //Врач, 2000. № 7. С. 28–31
- Мухин Н. А., Моисеев В. С. Основы клинической диагностики внутренних болезней Москва, Медицина, 1997
- Профилактика, диагностика и лечение первичной артериальной гипертонии в Российской Федерации. Первый доклад экспертов Научного общества по изучению артериальной гипертонии, Всероссийского научного общества кардиологов и Межведомственного совета по сердечно–сосудистым заболеваниям (ДАГ 1). Русский медицинский журнал 2000; № 8: с. 318–346. (см. также Кардиология, 2000. № 11. С. 65–85)
- Рекомендации ВОЗ/МОГ 1999 года по лечению артериальной гипертонии
- Статистика распространённости артериальной гипертензии // Распространенность болезни. — URL: https://vashflebolog.com/arterial-pressure/hypertension/arterialnaya-gipertenziya-statistika-voz.html#i-3
Основные термины (генерируются автоматически): артериальная гипертензия, артериальное давление, Россия, суточный монитор, взрослое население, гипертоническая болезнь, мозговой инсульт, Распространенность АГ, инфаркт миокарда, проблема АГ.
Источник
Диагностика гипертонии
Гипертоническая болезнь может привести к серьезным последствиям. К примеру, при мозговом кровоизлиянии наблюдается поражение клеток мозга. Вследствие этого качество жизни человека значительно ухудшается. Поэтому диагностика артериальной гипертензии имеет большое значение.
Пациенту нужно внимательнее относиться к своему здоровью. Анализы при гипертонии надо сдавать своевременно, иначе у больного возникнут серьезные осложнения. Они приведены в таблице № 1.
| Последствия гипертонической болезни для почек | У пациента может появиться белок в моче, наблюдается отечность конечностей. На поражение почек указывают и следующие признаки: снижение работоспособности, повышенная утомляемость |
| Поражение головного мозга | Последствия инсульта могут быть тяжёлыми, в отдельных случаях процесс реабилитации длится довольно долго. При поражении головного мозга вследствие артериальной гипертензии наблюдаются такие неблагоприятные симптомы: резкая головная боль, появление шума в ушах, головокружение, ухудшение памяти, проблемы со зрением. |
| Проблемы со сном | У человека, страдающего гипертонией, нередко наблюдается синдром ночного апноэ. При этом состоянии у человека неоднократно останавливается дыхание во время сна. При частых приступах ночного апноэ организм больного страдает от гипоксии. Это обусловлено тем, что объём вдыхаемого кислорода резко снижается |
| Ухудшение работы сердечно-сосудистой системы | При гипертонии увеличивается нагрузка на сердце. У человека возникают приступы стенокардии, появляются болевые ощущения в районе груди |
| Появление неврологических отклонений у больного | При тяжёлой форме артериальной гипертензии у пациента нередко ухудшается память, он становится капризным и невыдержанным. Некоторые больные впадают в длительную депрессию, у них развиваются разнообразные фобии |
Хронические нарушения мозгового кровообращения довольно часто наблюдаются людей пожилого возраста, страдающих гипертонией продолжительное время. Поэтому не нужно дожидаться появления таких грозных осложнений артериальной гипертензии, как ишемический и геморрагический инсульт, синдром ночного апноэ. При появлении первых симптомов гипертонии надо обратиться в медицинское учреждение и узнать о том, какие анализы необходимо сдать в первую очередь.
Порою бывают такие ситуации, что человек в силу обстоятельств не в состоянии обратить в медицинское учредение. В таком случае воспользуйтесь описанными ниже методами самостоятельной диагностики. К сожалению, данные методы не дадут Вам 100%-правильного ответа. Они лишь должны еще больше мотивировать Вас найти время и возможности, чтобы обратиться к врачу, пройти все предписанные обследования и сдать необходимые анализы.
Вы когда-нибудь слышали о болезни без начала? Такой является артериальная гипертензия. Действительно, люди, страдающие этим заболеванием, не могут вспомнить, когда и как все началось. Это потому, что развивается она по-особенному. Но обо всем по порядку.
Еще раз о главном
Артериальным называется давление крови в артериальных сосудах человека. Различают:
- Систолическое (верхнее) – показывает уровень кровяного давления в момент сокращения сердца.
- Диастолическое (нижнее) – показывает уровень кровяного давления в момент расслабления сердца.
Нормальным цифрами артериального давления (АД) принято считать 120/80 мм.рт.ст. Это совсем не значит, что они всегда должны быть такими. Показатели могу повышаться или понижаться при физических и эмоциональных нагрузках, изменении погоды, некоторых физиологических состояниях. Такая реакция организма специально заложена природой для оптимального использования ресурсов организма.
Стоит только снизить физические и психоэмоциональные нагрузки – артериальное давление, регулируемое различными системами (эндокринная, центральная и вегетативная нервная, почки), приходит в норму. Если же наблюдается постоянно повышенное АД и оно сохраняется достаточно долгий период времени, есть повод серьезно подумать о своем здоровье.
Артериальная гипертензия и ее распространенность среди населения
Дата публикации: 14.12.2018 2018-12-14
Статья просмотрена: 672 раза
Артериальная гипертензия (АГ) — одно из наиболее распространенных заболеваний сердечно-сосудистой системы и встречается, по данным многочисленных эпидемиологических исследований, в 15-25% случаев среди взрослого населения промышленно развитых стран мира. В России АГ страдает 40 млн. человек, что составляет около 40% всего взрослого населения.
Смертность от сердечно-сосудистых заболеваний в общей смертности населения составляет 53,5%, при этом 48,5% сердечно-сосудистой смертности обусловлено ИБС. Правильное лечение больных АГ приводит к снижению риска осложнений и летальности от ИБС и инсультов. В то же время лишь 35% больных АГ знает о своем заболевании, лишь 49% получает медикаментозное лечение и у 21% из них АД удается удерживать на уровне ниже 140/90 мм рт.ст..
Серьезную озабоченность вызывает рост заболеваемости АГ у офицерского состава и увеличение числа лиц, признанных не годными к выполнению служебных обязанностей по статье «Гипертоническая болезнь и симптоматические артериальные гипертензии» (19,5% среди пациентов с заболеваниями внутренних органов). В литературе основное внимание уделяется «мягкой» и «умеренной» АГ в связи с наибольшим количеством осложнений за счет их большой численности.
Частота выявления повышенного АД значительно увеличивается с возрастом. По данным крупномасштабных обследований, проведенных в США в последние годы, частота АГ у лиц в возрасте 50-59 лет встречалась в 44% случаев, в возрасте 60-69 лет — в 54%, а у лиц старше 70 лет — в 65% случаев. Все это делает проблему АГ чрезвычайно актуальной.
В большинстве стран мира имеются национальные программы по борьбе с АГ. Практическая реализация таких программ позволила существенно снизить заболеваемость, инвалидность и смертность от ИБС и инсульта. Так, в США осуществление 20-летней программы (1972-1992) привело к снижению смертности от нарушений мозгового кровообращения на 56%, а от ИБС — на 40%.
Сложившаяся в России неблагоприятная ситуация в отношение АГ и обусловленных ею осложнений может быть существенно исправлена. Особую актуальность и важность данной проблемы подтверждают принятие и начало поэтапной реализации Федеральной целевой программы «Профилактика и лечение артериальной гипертонии в Российской Федерации» на 2002-2008 г.
Эпидемиологические прогностические исследования и внедрение новых методов диагностики заставили клиницистов сформировать принципиально новый взгляд на понимание сущности структурно-функциональных изменений сердечно-сосудистой системы при АГ.
Ремоделирование сердца при АГ, с одной стороны, является компенсаторной реакцией, дающей сердцу возможность работать в условиях повышенного АД. С другой стороны, ремоделирование — один из этапов прогрессирования изменений сердца, следствием которого является формирование дисфункции левого желудочка (ЛЖ) и развитие сердечной недостаточности.
Признанной классификацией типов ремоделирования ЛЖ при АГ является классификация A. Ganau и соавт., которые выделяют: концентрическую и эксцентрическую гипертрофию ЛЖ, концентрическое ремоделирование и нормальную геометрию миокарда. Рядом авторов установлено, что ремоделирование ЛЖ, особенно его концентрические формы, повышают шанс развития аритмий, в частности пароксизмальной фибрилляции предсердий (ФП) у пациентов с АГ. Замедление релаксации ЛЖ, его гипертрофия и концентрическое ремоделирование ассоциируются с тяжестью приступов ФП у данной категории больных.
Сделать «Medical Insider» основным источником новостей в Яндексе
Под термином «артериальная гипертензия» подразумевают синдром повышения артериального давления (АД) при «гипертонической болезни» (эссенциальная артериальная гипертензия) и «симптоматических артериальных гипертензиях».
Артериальная гипертензия (АГ) – самый распространенный сердечно-сосудистый синдром во многих странах мира. Так, например, в США повышенное АД при повторных измерениях обнаруживается у 30-40% взрослого населения, а в возрастной группе старше 65 лет – у 50-60% людей. Практически таков же удельный вес лиц с повышенным АД и в России.
По материалам обследования, проведенного в рамках целевой Федеральной программы “Профилактика и лечение АГ в Российской Федерации”,распространенность АГ среди взрослого населения за последние 10 лет практически не изменилась исоставляет 39,5%. Если же исходить из всей популяции в целом, включая новорожденных, то, на основании данных эпидемиологических исследований, считается, что в России АГ страдает 28-30 миллионов человек (примерно 20% от всей популяции).
Среди многих людей бытует мнение, что АГ – это удел пожилых больных. На самом деле это не так. Данные статистики свидетельствуют, что уже на 3 декаде жизни (20-29 лет) повышенное АД имеют 10% людей. На 4 декаде (30-39 лет) повышенное АД регистрируется у 20-25% лиц данного возраста, на 5 декаде (40-49 лет) – у 30-35%.
С появлением большого числа эффективных антигипертензивных препаратов АГ из потенциально обратимого фактора риска сердечно-сосудистых заболеваний превратилась в реально обратимый. Предполагают, что значительное снижение смертности от ИБС и мозгового инсульта, достигнутое в США за 20 лет (с 1970 по 1990 г.г.).
К сожалению, не так обстоит дело борьбы с АГ в России и других странах СНГ, если судить по такому объективному показателю распространенности и качества лечения АГ, как смертность от инсульта, для которого АГ является одним из важнейших факторов риска. К началу 90-х годов 20 века Россия заняла одно из первых мест в мире по смертности от мозгового инсульта:
среди мужчин – второе место в мире, среди женщин – третье место (1992г.). За прошедшие 17-20 лет ситуация не только не улучшилась, но даже усугубилась – наблюдалось повышение смертности от мозгового инсульта примерно на 4% в год (данные 2009 г.). Одной из самых высоких к мире продолжает оставаться заболеваемость инсультом в России – 3,4 на 1000 человек в год, что в абсолютных цифрах составляет 450000 новых инсультов в год.
По эпидемиологическим данным 2005 года, артериальная гипертензия имеет место у 91.5% больных мозговым инсультом, оставаясь самым распространенным фактором риска данного заболевания. Все вышеперечисленное объективно отражает реальное состояние дел по качеству борьбы с артериальной гипертензией в России.
Между тем, не только врачам, но и больным с АГ крайне важно понимать необходимость длительной, постоянной и эффективной антигипертензивной терапии. Доказано, например, что у больных с АГ медикаментозная терапия, которая обеспечивает снижение систолического АД (САД) на 13 мм.рт.ст., а диастолического АД (ДАД) на 6 мм рт. ст.
на протяжении 5-6 лет уменьшает риск развития мозгового инсульта на 38±4%, риск развития ИБС – на 16±4% (R.Cllins, R. Реto, 1994), вероятность развития застойной сердечной недостаточности у больных, получающих эффективную антигипертензивную терапии, вдвое ниже, чем среди не леченных больных (M.Moser. P.Hebert. 1996).
Эффективная антигипертензивная терапия на 35% снижает риск развития гипертрофии левого желудочка, которая считается прогностически неблагоприятным признаком у больных с АГ (M.Moser, Р. Hebert, 1996).
За последние 10 лет в России наблюдается определенный прогресс в вопросах осведомленности больных о наличии у них АГ и ее терапии. В частности осведомленность больных о наличии АГ в настоящее время составляет 77,9% (10 лет назад знали о наличии АГ 37,1% мужчин и 58,1% женщин). В данный период принимают антигипертензивные препараты 59,4 % больных (десять лет назад лечились 21,6% мужчин и 45,7% женщин), а эффективно лечатся 21,5% пациентов с АГ (10 лет назад эффективно лечились всего 5,7% мужчин и -17,5% женщин).
и в настоящее время 22% больных с АГ не знают о наличии у них заболевания,
явно недостаточным остается процент больных, которые лечатся,
очень низким остается процент больных, которые лечатся эффективно.
КЛАССИФИКАЦИЯ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ
С 1962 г. в России (тогда СССР) пользуются классификацией артериальной гипертензии экспертов ВОЗ. В 1978, 1993 и 1996 гг. в эту классификацию эксперты ВОЗ вносили некоторые изменения. Последние рекомендации по артериальной гипертонии эксперты ВОЗ и Международного общества по изучению артериальной гипертонии (МОАГ) подготовили к конце 1998 г.
Одним из главных нововведений Рекомендаций ВОЗ/МОАГ 1999 г., в отличие от рекомендаций ВОЗ 1996 г. было то, что, согласно новым Рекомендациям, были ужесточены критерии для разграничения различных степеней тяжести АГ и введены категории нормального АД.
Было также рекомендовано отказаться от использования терминов мягкая, умеренная и тяжелая формы артериальной гипертензии при описании тяжести АГ. в зависимости от уровня АД, т.к. эти понятия не соответствуют долговременному прогнозу (большая частота случаев инсульта, смерти от ИБС регистрируется у лиц с незначительным повышением АД) и вместо этого пользоваться такими терминами, как степень 1, степень 2 и степень 3.
Источник


